
- •Харків 2010
- •Розділ 1 Введення в клініку внутрішніх хвороб
- •1.1. Роль і місце пропедевтики внутрішньої медицини серед клінічних дисциплін терапевтичного профілю
- •Історія становлення пропедевтики внутрішньої медицини
- •Мудров Матвій Якович
- •Захар'їн Григорій Антонович
- •Б откін Сергій Петрович
- •О строумов Олексій Олександрович
- •О бразцов Василь Парменович
- •К урлов Михайло Георгійович
- •Яновський Феофіл Гавриїлович
- •Кончаловський Максим Петрович
- •Ланг Георгій Федорович
- •Стражеско Микола Дмитрович
- •Шкляр Борис Соломонович
- •М'ясников Олександр Леонідович
- •Г убергРиЦ Марк Мойсійович
- •Малая Любов Трохимівна
- •Методи обстеження хворого
- •Загальноклінічні методи обстеження при внутрішніх хворобах
- •Характеристика перкуторних звуків
- •Класифікація перкусії
- •1.3. Суб’єктивне дослідження хворого
- •1.3.1 Розпит хворого
- •1.3.2. Схема історії хвороби
- •IV. Розпит по органам і системам
- •V. Анамнез захворювання
- •Органи кровообігу
- •Органи травлення
- •VIII. План обстеження хворого
- •IX. Результати додаткових досліджень
- •X. Обґрунтування клінічного діагнозу.
- •XI. План лікування.
- •Контрольні питання
- •1.4. Об’єктивне дослідження хворого. Загальний огляд
- •Топографічна анатомія поверхні тіла людини
- •1.4.1. Оцінка загального стану хворого
- •1.4.3. Положення хворого
- •1.4.4. Постава
- •1.4.5. Хода
- •1.3.6. Обличчя хворого
- •Діагностичне значення обличчя хворого
- •1.4.7. Статура
- •1.4.8. Конституціональний тип
- •1.4.9. Шкірні покриви
- •Шкірні елементи
- •Тургор і еластичність шкіри
- •Вологість шкіри
- •Деривати шкіри
- •Набряки
- •1.3.10. Підшкірно-жирова клітковина.
- •1.3.11. Лімфатична система
- •1.3.12. М'язова система
- •1.3.13. Опорно-рухова система.
- •1.5. Огляд окремих частин тіла.
- •Контрольні питання
- •Тест-контроль
- •Розділ 2 методи дослідження бронхо-легеневої системи Анатомо-фізіологічні особливості дихальної системи
- •Анатомія органів дихання
- •Фізіологія дихання
- •2.1 .Розпит хворого
- •Клінічна семіотика кашлю
- •Диференціальна діагностика болю у грудній клітці і його семіологічне значення
- •2.2. Фізикальні методи дослідження
- •2.2.1. Загальний огляд
- •Вимушене положення хворого
- •2.2.2. Огляд грудної клітки
- •Статичний огляд
- •Динамічний огляд
- •2.2.3. Пальпація грудної клітки
- •Контрольні питання
- •2.2.4. Перкусія легенів
- •Особливості перкуторних звуків при патології органів дихання
- •Топографічна перкусія легенів
- •Методика проведення топографічної перкусії:
- •Контрольні питання
- •2.2.5. Аускультація легенів
- •Зміна основних дихальних шумів
- •Зміна везикулярного дихання
- •Побічні дихальні шуми
- •Контрольні питання
- •2.3. Лабораторні методи дослідження
- •Патологічні елементи та включення в мокротинні
- •Морфологічні елементи мокротиння
- •Патологічні комплекси і включення
- •Дослідження промивних вод і плевральної рідини.
- •2.4. Інструментальні методи дослідження
- •Легеневі об’єми
- •Показники вентиляції легенів
- •Показники бронхіальної прохідності
- •Додаткові інструментальні методи діагностики
- •Неінвазивні методи дослідження
- •Інвазивні методи дослідження
- •Контрольні питання
- •Тест-контроль
- •Розділ 3 методи дослідження серцево-судинної системи анатомія, фізіологія Серцево-судинної системи
- •3.1. Розпит хворого
- •3.2. Фізикальні методи дослідження
- •3.2.1. Загальний огляд
- •3.2.2. Огляд передсерцевої ділянки
- •3.2.3. Пальпація передсерцевої ділянки
- •КонтролЬні питання
- •3.2.4. Перкусія серця
- •Контрольні питання
- •3.2.5. Аускультація серця
- •Посилення гучностi першого тону
- •Послаблення гучностi першого тону текс
- •Рiзна гучнiсть першого тону
- •Акцент другого тону над аортою
- •Послаблення гучностi другого тону над аортою
- •Акцент другого тону над легеневою артерією
- •Послаблення гучностi другого тону над легеневою артерією
- •Зменшення гучностi першого тону
- •Зміна кількості тонів серця
- •I другого (б) тонiв серця.
- •Серцеві ритми, обумовлені появою додаткових тонів
- •Серцеві шуми
- •Диференційно-діагностична характеристика внутрішнь серцевих органічних шумів
- •Місце найкращого вислуховування внутрішньосерцевих шумів
- •Проведення внутрішньосерцевих шумів
- •Особливості внутрішньосерцевих шумів
- •Діагностика вад серця при наявності декількох внутрішньосерцевих шумів
- •Функціональні шуми при аускультації серця
- •Контрольні питання
- •3.2.6. Дослідження периферичних судин
- •Загальний огляд
- •Огляд судин
- •Пальпація судин
- •Аускультація судин
- •3.2.7. Вимірювання Дослідження артеріального тиску
- •Контрольні питання
- •Тест-контроль
- •Функціональні особливості провідної системи:
- •Особливості біоелектричних явищ у міокарді
- •Принцип реєстрації екг
- •Відведення по Небу
- •Техніка реєстрації екг
- •Електрофізіологічні механізми формування електрокардіограми
- •План аналізу електрокардіограми
- •Методика аналізу електрокардіограми
- •Алгоритм електрокардіографічної діагностики
- •Синусовий: зубець р – постійної форми, амплітуди, тривалості, полярності, розташовується перед кожним комплексом qrs. Несинусовий:
- •Аналіз зубців і інтервалів у нормі та патології
- •Електрокардіограма при гіпертрофії різних відділів міокарда Гіпертрофія правого передсердя
- •Гіпертрофія лівого передсердя
- •Гіпертрофія обох передсердь
- •Диференціальна діагностика гіпертрофій лівого і правого передсердь
- •Гіпертрофія правого шлуночка
- •Гіпертрофія лівого шлуночка
- •Гіпертрофія обох шлуночків
- •Електрокардіограма при ішемічній хворобі серця Електрокардіограма при різних стадіях ушкодження міокарду і стадія – ішемія
- •Загальні ознаки інфаркту міокарда
- •Локалізація інфаркту міокарда
- •Електрокардіограма при аневризмі серця
- •Електрокардіограма при стенокардії
- •Аритмії серця Класифікація аритмій серця
- •Порушення автоматизму синусового вузла (номотопні аритмії)
- •Підвищення автоматизму ектопічних водіїв ритму
- •Ектопічні (гетеротопні) аритмії, викликані підвищенням збудливості міокарду
- •Порушення провідності
- •Синдроми передчасного збудження шлуночків
- •Ехокардіографічне дослідження
- •Метод ехокардіографічного обстеження
- •Основні розрахункові показники ехокардіограми (м-режим)
- •Діагностичні можливості ехокардіографії
- •Критерії ЕхоКг-діагностики різних захворювань Набуті вади серця
- •1. Мітральна недостатність
- •2. Мітральний стеноз
- •3. Аортальна недостатність
- •4. Аортальний стеноз
- •5. Недостатність Тристулкова
- •6. Тристулковий стеноз
- •7. Недостатність клапану легеневої артерії
- •8. Стеноз устя легеневої артерії.
- •Ішемічна хвороба серця (іхс)
- •Інфаркт міокарду
- •Дилятаційна кардіоміопатія
- •Гіпертрофічна кардіоміопатія
- •Пролапс мітрального клапана
- •Рухома міксома (тромб) лівого передсердя
- •Ексудативний перикардит
- •Констриктивний перикардит
- •Легенева гіпертензія
- •Артеріальна гіпертензія
- •Допплер-ехокардіографія
- •Катетеризація серця
- •Ангіокардіографія
- •Коронарографія
- •Радіонуклідні методи дослідження
- •Контрольні питання
- •Тест-контроль
- •22. Визначення швидкісних параметрів клапанного апарата серця і міокарду дозволяє вивчити метод:
- •23. Для визначення і і іі тонів при реєстрації фонокардіограми необхідно:
- •24. При визначенні на ехокардіограмі зменшення просвіту правого і лівого шлуночка, зниження швидкості раннього діастолічного спадіння передньої мітральної стулки ми діагностуємо:
- •РОзділ 4 методи дослідження системи травлення Анатомо-фізіологічні особливості шлунково-кишкового тракту
- •4.1. Розпит хворого
- •Класифікація абдомінальних болів
- •Блювота
- •Симптоматика кровотечі з різних відділів травного тракту.
- •Причини закрепів
- •4.2. Фізікальні методи дослідження
- •4.2.1. Загальний огляд
- •Обличчя хворого
- •Огляд порожнини рота
- •4.2.2. Огляд живота
- •4.2.3. Пальпація живота
- •Поверхнева пальпація живота
- •Глибока пальпація живота
- •4.2.4. Перкусія живота
- •4.2.5.Аускультація живота
- •4.3. Лабораторні методи дослідження
- •Дослідження шлункового вмісту
- •Дослідження молочної кислоти
- •Внутрішньошлункова рН-метрія
- •Клінічний аналіз калу
- •Макроскопічне дослідження
- •Хімічне дослідження
- •Мікроскопічне дослідження
- •Дослідження калу на найпростіші і гельмінти
- •Біохімічне дослідження
- •4.4. Інструментальні методи дослідження Ендоскопічний метод дослідження шлунка і дванадцятипалої кишки
- •Ультразвукове дослідження підшлункової залози
- •Рентгенологічне дослідження
- •Контрольні питання
- •Анатомо-фізіологічні особливості гепатобіліарної системи
- •Фізіологія гепатобіліарної системи
- •4.5. Розпит хворого
- •Особливості анамнезу:
- •4.6. Фізікальні методи дослідження
- •4.6.1. Загальний огляд
- •4.6.2. Перкусія печінки
- •4.6.3. Пальпація печінки
- •Характеристика печінки:
- •4.6.4. Перкусія селезінки
- •4.6.5. Пальпація селезінки (за методом Образцова-Стражеска)
- •4.6.6. Пальпація жовчного міхура
- •4.7. Лабораторні методи дослідження
- •Біохімічне дослідження крові
- •Протромбіновий індекс
- •Тимолова проба
- •Визначення загального холестерину
- •Визначення β-ліпопротеїдів
- •Визначення білірубіну в сироватці крові
- •Жовчні пігменти в сечі
- •Визначення ферментів
- •Дуоденальне зондування
- •Фізичні властивості жовчі
- •Мікроскопічне дослідження жовчі
- •Біохімічне дослідження жовчі
- •4.8. Інструментальні методи дослідження
- •Контрольні питання
- •Тест-контроль
- •Розділ 5 Методи дослідження нирок і сечовивідної системи
- •Функції нирок. Виділяють такі функції нирок:
- •5.1. Розпит хворого
- •5.2. Фізикальні методи дослідження
- •5.2.1. Зовнішній огляд
- •5.2.2. Пальпація нирок
- •5.2.3. Пальпація сечового міхура
- •5.2.4. Перкусія сечового міхура
- •5.3. Лабораторні методи дослідження Клінічний аналіз сечі
- •Клінічне значення ниркової протеїнурії
- •Мікроскопічне дослідження сечового осаду
- •Елементи організованого осаду сечі
- •Плаский епітелій.
- •Додаткові елементи організованого осаду сечі
- •Елементи неорганізованого осаду сечі
- •Елементи осаду сечі, які рідко зустрічаються
- •Спеціальні методи дослідження осаду сечі
- •Клінічний аналіз крові
- •5.4. Інструментальні методи дослідження
- •Контрольні питання
- •Тест-контроль
- •Розділ 6 Методи дослідження Системи крові
- •Органи кровотворення
- •Морфологія і фізіологія клітин периферичної крові
- •Формені елементи крові
- •6.1. Розпит хворого
- •Обличчя хворого:
- •Об'єктивне дослідження внутрішніх органів і систем
- •6.3. Лабораторні методи дослідження
- •Еритроцити і гемоглобін
- •Дослідження кісткового мозку
- •Дослідження лімфатичних вузлів
- •Дослідження селезінки
- •Іммуноферментні методи дослідження гемопоетичних клітин
- •Цитогенетичні методи
- •Методи дослідження патогенезу анемій
- •6.4. Інструментальні методи дослідження
- •Контрольні питання
- •Тест-контроль
- •Відповіді на тест-контроль
- •Бібліографія
4.6.2. Перкусія печінки
Пальпаторно визначити розміри печінки не представляється можливим. Якщо печінка виходить за межі реберної дуги, це ще не означає, що вона збільшена, тому що це може бути обумовлено опущенням печінки. Тому пальпація печінки обов'язково повинна супроводжуватися її перкусією.
Перкусію печінки проводять із метою визначення межі і розмірів печінки, використовуючи розходження у звуках, отриманих при перкусії різних по щільності органів і тканин. Печінка - щільний орган, позбавлений повітря, при перкусії дає тупий звук, а навколишня її легеня (зверху) і шлунок і кишечник (знизу) – відповідно легеневий і тимпанічний звуки. З огляду на те, що верхній край печінки схований у глибині грудної клітки під правою легенею, виділяють межі відносної і абсолютної тупості печінки. Верхня межа щодо тупості печінки відповідає верхньому краю печінки, прикритому краєм правої легені, а абсолютної тупості – верхньому краю печінки, що безпосередньо прилягає до грудної і черевної стінки. Нижня межа печінки відповідає нижньому краю самої печінки.
В клінічній практиці межі абсолютної тупості (верхню і нижню) визначають двома способами: 1) за методом Василенка з визначенням нижньої межі абсолютної тупості печінки за Образцовим-Стражеско і 2) перкусія печінки за Курловим. В обох випадках перкусію печінки проводять в положенні хворого лежачи, використають тиху перкусію.
Перкусія печінки за методом Василенка. Дана перкусія припускає визначення верхньої і нижньої межі абсолютної тупості печінки. Верхня межа абсолютної тупості відповідає положенню нижнього краю правої легені і визначається за загальними правилами топографічної перкусії, використовуючи тиху перкусію. Так, верхню межу печінки визначають по загальноприйнятих умовних лініях грудної клітки, перкутуючи зверху вниз до появи тупого звуку над печінкою і по кожній лінії роблять оцінку по краї пальца-плесиметра, зверненого до ясного легеневого звуку.рис 135
В нормі верхня межа абсолютної тупості печінки розташована:
– по l.parasternalis dextra – по верхньому краї VI ребра;
– по l.medioclavicularis dextra – VI ребра;
– по l.axillaris anterior dextra – VII ребра.
Нижню межу абсолютної тупості печінки визначають за Образцовим-Стражеско: перкусію проводять зправа наліво по l.axillaris anterior dextra, l.medioclavicularis dextra, l.parasternalis dextra, l. mediana anterior і l. parasternalis sinistra. Палец-плесиметр розташовують паралельно і нижче (нижче рівня пупка) передбачуваної межі нижнього краю печінки і перкутують в напрямку від рівня пупка догори до появи межі переходу тимпанічного звуку в абсолютно тупий і роблять оцінки по краю пальца-плесиметра, зверненого до більше голосного тимпанічного звуку (рис. 4. ). Для визначення нижньої межі печінки ліворуч палец-плесиметр ставлять перпендикулярно краю лівої реберної дуги на рівні VIII-IX ребер і перкутують вправо під краєм реберної дуги до місця переходу тимпанічного звуку (простір Траубе) у тупий.
В нормі нижня межа абсолютної тупості печінки у хворого з нормостенічною формою грудної клітки проходить:
– по l.axillaris anterior dextra – по X ребру,
– по l.medioclavicularis dextra – по нижньому краї правої реберної дуги,
– по l.parasternalis dextra – на 2 см нижче краї правої реберної дуги,
– по l. mediana anterior – на 3-6 см нижче мечоподібного відростка (на границі верхньої і середньої третини відстані між пупком і мечоподібним відростком),
– по l. parasternalis sinistra – по лівому краї реберної дуги.
Рис.
135
Схема перкусії печінки при визначення
верхньої (1) і нижньої (2) меж абсолютної
тупості печінки (Василенко В. X, Гребенев
А. Л., 1982).
Перкусія печінки за Курловим
Розміри печінки можна визначити за Курловим припускає визначення верхньої й нижньої меж абсолютної тупості печінки. Спочатку перкутують зверху вниз по правій середньоключичній лінії до печінкової тупості і ставлять 1-у точку по краю пальця-плесиметра, зверненого до ясного легеневого звуку. Потім по тій же лінії перкутують, знизу від рівня пупка нагору до появи тупого звуку (2-га точка). Третю точку знаходять, опустивши перпендикуляр з 2-ої точки на передню серединну лінію (у основі мечоподібного відростка). Далі перкутують по передній серединній лінії від пупка нагору до притуплення (4-та точа). Нарешті, визначають розміри лівої частки печінки, для чого перкутують по лівій реберній дузі в напрямку до 3-ої точки до зміни тимпанічного звуку на тупий (5-та точка).рис 136, 137
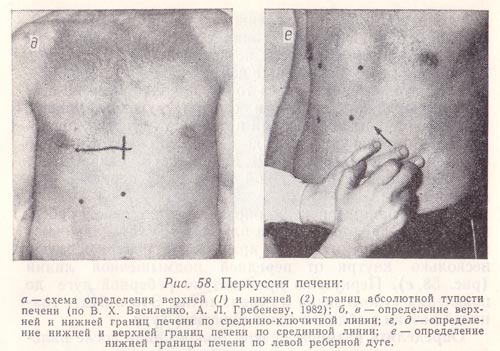
Рис. 137 Перкусія печінки за Курловим: визначення меж абсолютної тупості:
б, в – верхньої і нижньої по серединно-ключичній лінії; м, д – нижньої і верхньої по серединній лінії; е –нижньої по лівій реберній дузі.
Розміри печінки за Курловим в нормі: 9 х 8 х 7±1-2 см, де
9±1-2 см – відстань між 1-ою і 2-ою точками, розміри правої частки печінки,
8±1-2 см – відстань між 3-ою і 4-ою точками, розміри середньої частки печінки, 7±1-2 см – відстань між 3-ою і 5-ою точками, довжина лівої частки печінки.
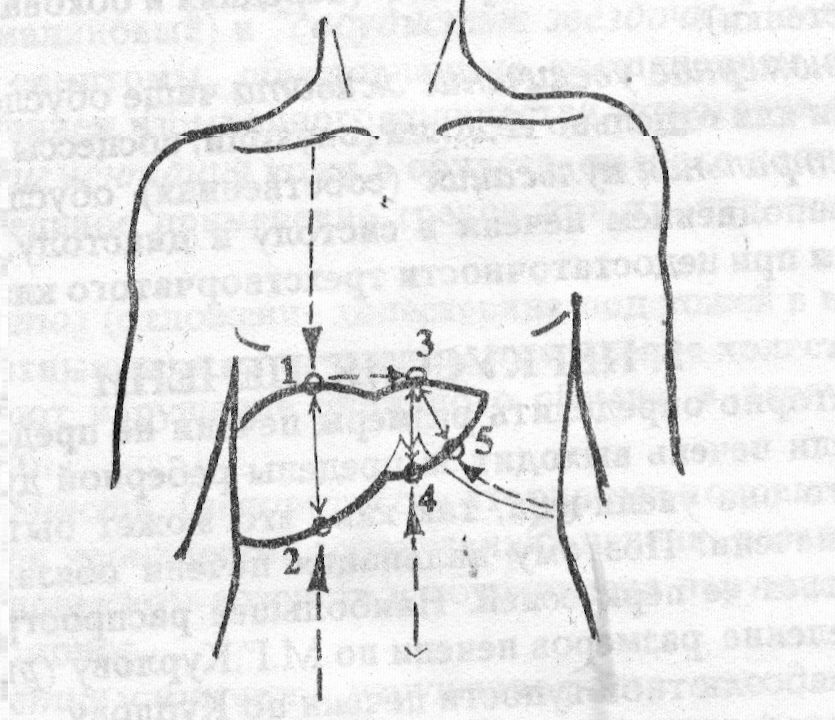
Рис. 136 Схема перкусії печінки (за Курловим):
1 точка – перкутують зверху вниз по правій серединно-ключичній лінії до печінкової тупості; 2 точка – перкутують по тій же лінії, алеі знизу від рівня пупка нагору до появи печінкової тупості; 3 точка – проводитися перпендикуляр з 1-ої точки на передню серединну лінію (в основі мечоподібного відростка); 4 точка – перкутують по передній серединній лінії від пупка нагору назустріч 3-ій точці; 5 точка – перкутують по лівій реберній дузі назустріч 3-ій точці до появи тупого печінкового звуку.
Положення нижнього краю печінки й у нормі може бути різним залежно від форми грудної клітки, конституції людини, але це відбивається в основному лише на рівні його положення по передній серединній лінії. В осіб з астенічною конституцією нижній край печінки розташовується трохи нижче, а у осіб з гіперстеничною – вище, ніж у нормостеників, але це в основному стосується лише межі, що розташовується по передній серединній лінії. Зсув нижнього краю печінки вниз на 1-1,5 см відзначається у вертикальному положенні хворого.
При збільшенні печінки межа розташування її нижнього краю вимірюється в сантиметрах від реберної дуги і мечоподібного відростка.
Визначення перкуторних меж печінки і її розмірів має діагностичне значення. Однак, зсув верхньої межі (нагору або вниз) частіше пов'язане із позапечінковими змінами (високе або низьке стояння діафрагми, піддіафрагмальний абсцес, пневмоторакс, ексудативный плеврит). Тільки при ехінококозі і раку печінки верхня її межа може зміщатися догори. Зсув догори нижньої межі печінки свідчить про зменшення її розмірів, але може спостерігатися при метеоризмі, асциті, що відтискують печінку догори. Найчастіше відзначається збільшення печінки донизу в результаті різних патологічних процесів (гепатит, цироз, рак, ехінококоз, застій крові при серцевій недостатності та ін.).
Раптова поява тимпаніту в ділянці, де зазвичай вислухується тупий звук від печінки (зникнення печінкової тупості) спостерігається при перфорації виразки шлунка або дванадцятипалої кишки з виходом газу в черевну порожнину.
Зміни меж печінки можуть бути обумовлені змінами самої печінки або положенням діафрагми внаслідок патології грудної або черевної порожнини.
Діагностичне значення зміни меж печінки:
а) зміщення верхньої межі догори, а нижньої донизу спостерігається при ехінококозі печінки, значних пухлинах, абсцесах печінки;
б) зміщення нижнього краю печінки донизу (гепатити, гостра правошлуночкова недостатність);
в) зміщення нижнього краю печінки догори (атрофічна стадія цирозу печінки).
Зміни верхньої межі печінки:
– зміщення догори:
а) зморщення правої легені, ущільнення правої легені (пневмонія, рак, правобічний гідроторакс);
б) піддіафрагмальний абсцес, метеоризм, пневмоперітонеум, асцит, пухлина черевної порожнини, вагітність;
– зміщення донизу:
а) низьке стояння діафрагми;
б) емфізема легенів, правосторонній пневмоторакс;
в) ентероптоз.
Зміна нижньої межі печінки:
– зміщення догори:
а) високе стояння діафрагми (метеоризм, асцит, пухлини черевної порожнини, вагітність);
б) зміни самої печінки (цироз);
– зміщення донизу:
а) зміни печінки (гепатити, застійна печінка, гостра печінкова недостатність);
б) у астеніків.
