
- •Глава 4
- •Глава 4. Головной мозг и глаз
- •4.1.1. Конечный (концевой) мозг
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головном мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.1.2. Промежуточный мозг
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и гааз
- •4.1.3. Средний мозг
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.1.4. Задний мозг
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.1.5. Продолговатый мозг
- •Глава 4. Головном мозг и глаз
- •4.1.6. Спинной мозг
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.1.7. Кровоснабжение мозга
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.1.8. Оболочки мозга
- •Глава 4. Головной мозг и глаз
- •4.1.9. Цистерны мозга
- •Глава 4. Головной мозг и гааз
- •4.1.10. Желудочки мозга
- •Глава 4. Головной мозг и глаз
- •4.1.12. Гемато-энцефалический барьер
- •Глава 4. Головной мозг и глаз
- •4.2.1. Функциональная анатомия сетчатки
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.2.2. Зрительный нерв
- •Глава 4. Головной мозг и глаз
- •4.2.3. Зрительный перекрест
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.2.4. Зрительный тракт
- •Глава 4. Головной мозг и глаз
- •4.2.5. Наружное коленчатое тело
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головном мозг и глаз
- •10 И 16 17 Рис. 4.2.41. Горизонтальный срез мозга на уровне расположения зрительной лучистости:
- •Глава 4. Головной мозг и глаз
- •4.2.7. Зрительная кора
- •Глава 4. Головной мозг и глаз
- •12 16 Рис. 4.2.44. Внутренняя и нижняя поверхности полушария головного мозга:
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и гааз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.3.1. Обонятельный нерв
- •4.3.2. Зрительный нерв и зрительный путь
- •4.3.3. Глазодвигательный нерв
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.3.4. Блоковый нерв
- •Глава 4. Головной мозг и глаз
- •4.3.5. Отводящий нерв
- •Глава 4. Головной мозг и глаз
- •4.3.6. Тройничный нерв
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.3.7. Лицевой нерв
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.3.8. Преддверно-улитковый нерв
- •4.3.9. Языкоглоточный нерв
- •4.3.10. Блуждающий нерв
- •4.3.11. Добавочный нерв
- •4.3.12. Подъязычный нерв
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.4.2. Модели функции наружных мышц глаза
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.4.3. Нейронный контроль движений глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.5.2. Парасимпатическая система
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •4.5.3. Симпатическая система
- •Глава 4. Головной мозг и гааз
- •Глава 4. Головной мозг и глаз
- •4.5.4. Зрачковый рефлекс
- •Глава 4. Головной мозг и глаз
- •4.5.5. Рефлекс при прекращении освещения глаза («темновой рефлекс»)
- •4.5.6. Конвергентно-аккомодацион-но-зрачковый рефлекс
- •Глава 4. Головной мозг и глаз
- •4.5.8. Цилиоспинальный рефлекс
- •Глава 4. Головной мозг и гааз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и гааз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и глаз
- •Глава 4. Головной мозг и гааз
- •Глава 4. Головной мозг и глаз
4.5.8. Цилиоспинальный рефлекс
Мидриаз, возникающий при болях в области шеи, развивается в результате подавления функции ядра Якубовича—Эдингера—Вестфаля. Известен этот рефлекс как цилиоспинальный рефлекс. Рефлекторный путь, объясняющий это явление, изучен Кегг [302].
Афферентные импульсы передаются в спинной мозг. Постсинаптические связи располагаются в дорзальном роге. Проходят они, главным образом, контрлатерально в наиболее поверхностном слое бокового столба. От этого уровня они поднимаются к стволу мозга и достигают ядра Якубовича—Эдингера—Вестфаля с двух сторон. По своему ходу эти волокна взаимодействуют и с другими структурами на уровне зрительного бугра или гипоталамуса.
В последнее время появились свидетельства того, что этот рефлекс может быть вызван не только возбуждением симпатических волокон, но и торможением парасимпатической системы.
4.5.9. Нарушение зрачкового рефлекса в зависимости от уровня поражения
Сложный путь нервных волокон автономной нервной системы (парасимпатических и симпатических) в полости черепа, глазнице и их
540
Глава 4. Головной мозг и гааз
 связь
с различными черепно-мозговыми нервами,
предопределяет развитие сложных
сочетаний
патологических изменений не только
вегетативной
иннервации, но также чувствительной и
связь
с различными черепно-мозговыми нервами,
предопределяет развитие сложных
сочетаний
патологических изменений не только
вегетативной
иннервации, но также чувствительной и
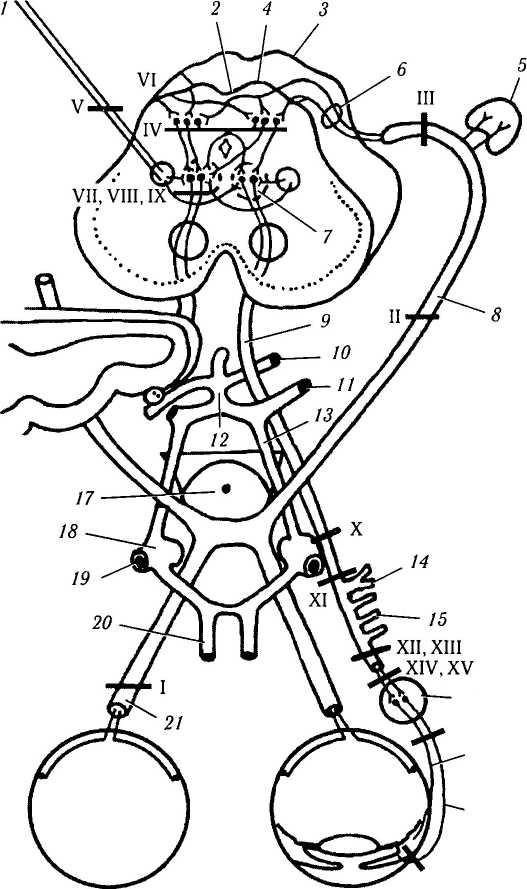
двигательной. Сочетание таких признаков скла-дывется в синдромные поражения. Наиболее рационально рассматривать их особенности в зависимости от уровня поражения (рис. 4.5.14).
16
XVI
97%
волокон к ресничному
телу
3%
волокон к ресничному
телу
 XVII
XVII
Рис. 4.5.14. Особенности клинического проявления различных видов офтальмоплегии в зависимости от уровня поражения вегетативной нервной системы (по Reeh et al., 1981)
I — поражение афферентов зрительного нерва — нарушение зрачкового рефлекса при освещении глаза; II — поражение перекрещенных волокон зрительного перекреста — нарушение зрачкового рефлекса с двух сторон; III — зрительный тракт — гомо-нимная гемианопсия, сопровождающаяся нарушением зрачкового рефлекса противоположного глаза (симптом Бэра (Вепг)) (а) или гемиакинезия зрачка (симптом Вернике (Wernicke)) (б); IV — верхние ручки — гемиакинезия зрачка; V — ядра претек-тальной области — зрачок Арджилля—Робертсона, реагирующего на приближение цели, но не реагирующего на свет; VI — ядра задней спайки — симптомы, анологичные поражению ядер пре-тектальной области или альтернирующая анизокория; VII — кор-тикотектальный тракт — надъядерный паралич конвергенции и аккомодации; VIII — поражение моста — миоз; IX — ядра Якубовича—Эдингера—Вестфаля— внутренняя офтальмоплегия (нарушение аккомодации и реакции на свет) или овальные зрачки; X — сдавливание дорзомедиальных волокон глазодвигательного нерва — внутренняя и наружная офтальмоплегия; XI — ка-удальное смещение ствола мозга, смещающее глазодвигательный нерв в направлении верхней мозжечковой артерии — полная
офтальмоплегия; XII — аневризма задней соединительной артерии— болезненная офтальмоплегия; XIII — аневризма или спазм внутрипещеристой части сонной артерии — болезненная полная офтальмоплегия; XIV — синдром верхней глазничной щели — паралич симпатической и парасимпатической иннервации и раз-дажением ветвей глазного нерва и болью; XV — преганглионар-ные ветви ресничного ганлия — внутренняя офтальмоплегия; XVI — ресничные постганглионарные волокна — секторный паралич и/или тонический зрачок; XVII — фармакологическая блокада нейромышечных соединений (/ — кортикотектальный тракт; 2 — задняя спайка; 3 — верхние бугорки; 4 — претектальная область; 5 — наружное коленчатое тело; б — верхние ручки; 7 — ядро Якубовича—Эдингера—Вестфаля; 8— зрительный тракт; 9— глазодвигательный нерв; 10— верхняя мозжечковая артерия; //—задняя артерия мозга; 12—базилярная артерия; 13— задняя соединительная артерия; 14 — нижние ветви; 15 — ветвь к нижней косой мышце; 16 — ресничный ганглий; 17 — диафрагма турецкого седла; 18 — внутренняя сонная артерия; 19 — средняя артерия мозга; 20 — передняя артерия мозга; 21 — зрительный нерв)
Вегетативная (автономная) иннервация глаза
541
 Парасимпатическая
система.
Парасимпатическая
система.
Сетчатка и зрительный нерв. При поражении зрительного нерва и сетчатки (неврит, амблиопия) определяется амавротическая неподвижность зрачка. Зрачок слепой стороны слегка шире, чем другой. Отсутствует прямая и сохраняется непрямая реакция на свет. На видящем глазу сохраняется прямая, но отсутствует непрямая реакция на свет. Конвергенция сохранена на обоих глазах.
В тех случаях, когда на одном глазу развивается папиллит или ретробульбарный неврит, нарушение реакции зрачка на освещение является одним из наиболее важных признаков заболевания, даже при нормальной остроте зрения.
Зрительный перекрест. При поражении зрительного перекреста отмечается наличие гемианоптической неподвижности зрачков при наличии битемпоральной гемианопсии. При освещении носовых половин сетчаток выявляется двустороннее отсутствие прямой и непрямой реакции. При освещении височных половин сетчаток — живая прямая и непрямая реакция. Конвергенция сохранена.
Зрительный тракт. При поражении правого зрительного тракта у больных развивается гемианопическая левосторонняя неподвижность зрачков на свет при гомонимной левосторонней гемианопсии. Отсуствует прямая и непрямая реакция на свет при освещении слева. При этом сохраняется прямая и непрямая реакция при освещении справа.
Поражение зрительного тракта кпереди верхнего соединительного плеча приводит к развитию гемианоптического зрачка Вернике. Повреждение зрительного тракта при выходе из верхнего соединительного плеча сопровождается только гемианопсией.
Внутренняя капсула, или зрительная лучистость. При правостороннем поражении у больных обнаруживается гомонимная левосторонняя гемианопсия без гемианоптической неподвижности зрачков.
Ядро сфинктера. При повреждении ядра сфинктера справа развивается абсолютная неподвижность зрачка. Наряду с отсутствием прямой и непрямой реакций на свет, отмечается нарушение конвегренции справа. На левом глазу рефлексы сохранены.
Корковопокрышечный путь. Повреждение коры мозга и промежуточного мозга приводит к нарушению зрачкового рефлекса и аккомодации. При этом может развиться как возбуждение, так и торможение любой из этих функций.
Претектальная область. Специфическое нарушение зрачкового рефлекса при сифилисе описано Арджиллем—Робертсоном. При этом зрачок плохо реагирует на освещение глаза, но хорошо сохранена конвергенция и аккомодация. Зрачок обычно сужен и плохо расширяется при атропинизации. Наличие миоза связы-
вают с разрушением кортикоспинальных волокон, которые ингибируют деятельность ядра Якубовича—Эдингера—Вестфаля. В результате этого повышается суживающий зрачок тонус. При этом синдроме обнаруживается и атрофия стромы радужной оболочки.
Синдром Арджилля—Робертсона также развивается при опухолевых (пинеалома), сифилитических и других поражениях претектальной области [344]. Аккомодация сохранена по той причине, что надъядерные волокна, обслуживающие эту функцию, не представлены в претектальной области.
Чаще синдром Арджилля—Робертсона характеризуется нарушением зрачкового рефлекса на обоих глазах. В случаях одностороннего поражения полагают, что дефект волокон локализуется вне претектальной области, а именно в пучке волокон, уже направляющихся к ядру Якубовича—Эдингера—Вестфаля [548].
Средний мозг. Повреждения среднего мозга характеризуются расширением зрачка. Подобные нарушения могут возникнуть при повреждении ядра глазодвигательного нерва или нервных волокон нерва в месте выхода его на основании мозга. При этом зрачок плохо реагирует на свет. Выявляются различные дефекты подвижности глаза и птоз. Центростремительные дефекты зрачка возникают тогда, когда пупилломоторные тракты поражены на отрезке между зрительным трактом и ядром Якубовича—Эдингера—Вестфаля. При этом наибольшее практическое значение имеют три синдрома. Это синдром Арджилля—Робертсона, синдром Паринауда и «претектальные центростремительные дефекты зрачка».
Синдром Арджилля—Робертсона возникает у части больных тритичным сифилисом. У них зрачки значительно, но неодинаково, сужены и не реагируют на свет. Нередко развивается атрофия радужной оболочки. Необходимо отметить, что синдром Арджилля—Робертсона описан также при диабете, хроническом алкоголизме, энцефалите и некоторых других дегенеративных заболеваниях.
При синдроме Паринауда зрачки слабо реагируют на освещение. При этом обнаруживается также паралич взгляда кверху, нистагм, наличие приподнятого века. Наиболее частой причиной синдрома является возникновение опухоли шишковидной железы, рассеянный склероз и гидроцефалия.
Массивные патологические процессы (опухоли), приводящие к сдавлению среднего мозга, могут вызвать паралич мидриаза и конвергенции. Незначительные повреждения, вовлекающие глазодвигательные волокна в пределах среднего мозга, приводят к развитию эктопического зрачка (corectopia).
Ресничный ганглий. Воспалительные заболевания или травма ресничного ганглия иногда сопровождаются временным или постоянным
542
