
- •Аннотация
- •А.В. Карницкий Терапия для профессионалов. Синдромы в клинической практике Предисловие
- •Рецензии
- •Список сокращений
- •Об авторе
- •Посвящение и благодарности
- •Введение
- •Начальный диагностический комплекс
- •Диагностика, дифференциальная диагностика и лечение
- •Гемолитические анемии
- •Железодефицитные анемии
- •В12‑дефицитные анемии
- •Сидероахрестические анемии
- •Анемии при костномозговой недостаточности
- •Анемии хронических заболеваний
- •Анемии и хпн
- •Трансфузии эритроцитарной массы
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Анемия»
- •Диагностика, дифференциальная диагностика и лечение
- •Цирроз печени
- •Печеночная энцефалопатия
- •Лечение асцита
- •Дилюиионная гипонатриемия
- •Лечение кровотечения из варикозно расширенных вен пищевода и желудка
- •Лечение печеночной энцефалопатии
- •Противовирусная терапия
- •Лечение инфекционных осложнений
- •Гепаторенальный синдром
- •Тромбоз воротной вены
- •Синдром гиперспленизма
- •Трансплантация печени
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Асцит»
- •Боль в груди острая
- •Диагностика, дифференциальная диагностика и лечение
- •Ибс, острый коронарный синдром
- •Пневмония
- •Расслаивающая аневризма грудного отдела аорты
- •Пневмоторакс
- •Тромбоэмболия легочной артерии
- •Острый миокардит
- •Острый перикардит
- •Дополнительная информация о лекарственных препаратах из главы «Боль в груди острая»
- •Боль в груди хроническая
- •Диагностика, дифференциальная диагностика и лечение
- •Ибс. Стабильная стенокардия
- •Выбор антиагреганта при ибс
- •Особенности двойной антиагрегантной терапии после окс
- •Особенности двойной антиагрегантной терапии после инфаркта миокарда с подъемом с. St
- •Особенности двойной антиагрегантной терапии у пациентов со стабильной стенокардией после имплантации стента
- •Двойная антиагрегантная терапия после акш
- •Определение целесообразности продления двойной антиагрегантной терапии более 12 месяцев
- •Тройная антиагрегантная терапия
- •Зашита желудка при двойной и тройной антиагрегантной терапии
- •Назначение статинов
- •Миокардит
- •Хронический перикардит
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Боль в груди хроническая»
- •Боль в животе острая
- •Диагностика, дифференциальная диагностика и лечение
- •«Острый живот»
- •Симптоматическая терапия при «остром животе»
- •Гиповолемический шок
- •Острое желудочно‑кишечное кровотечение
- •Острый холецистит. Желчнокаменная болезнь
- •Острый панкреатит
- •Обследование
- •Краткая информация о диагностике и лечении некоторых заболеваний, которые могут проявиться острой болью в животе Воспалительные заболевания кишечника
- •Гипопаратиреоз
- •Зно желудка, поджелудочной железы, печени, кишечника
- •Кишечная непроходимость
- •Мочекаменная болезнь
- •Нейросифилис
- •Острый панкреатит
- •Острый пиелонефрит
- •Острое расширение желудка
- •Острый холецистит
- •Язвенная болезнь желудка и 12-перстной кишки, обострение
- •Дополнительная информация о лекарственных препаратах из главы «Боль в животе острая»
- •Боль в животе хроническая
- •Диагностика, дифференциальная диагностика и лечение
- •Хронический гастрит
- •Функциональные желудочно-кишечные расстройства
- •Функциональная неязвенная диспепсия
- •Синдром раздраженного кишечника
- •Гастроэзофагеальная рефлюксная болезнь
- •Язвенная болезнь желудка и 12-перстной кишки
- •Диагностика и лечение helicobacter pylori
- •Хронический холецистит
- •Желчнокаменная болезнь
- •Хронический панкреатит
- •Воспалительные заболевания кишечника
- •Ишемическая болезнь кишечника
- •Обследование
- •Краткая информация о диагностике некоторых заболеваний, которые могут проявиться хронической болью в животе
- •Дополнительная информация о лекарственных препаратах из главы «Боль в животе хроническая»
- •Боль в костях (Оссалгия)
- •Диагностика, дифференциальная диагностика и лечение
- •Новообразования
- •Остеомиелит, туберкулез, сифилис
- •Остеохондропатии
- •Нарушения осанки
- •Рахит и связанные с ним нарушения костно-суставной системы
- •Деформирующая остеодистрофия (болезнь Педжета)
- •Эндокринные заболевания. Гиперапаратиреоз
- •Остеопороз
- •Наследственные заболевания соединительной ткани
- •Боль в позвоночнике
- •Обследование
- •Боль в суставах
- •Диагностика, дифференциальная диагностика и лечение
- •Моноэртрит
- •Олигоартрит
- •Полиартрит
- •Ревматическая лихорадка, хроническая ревматическая болезнь сердца
- •Остеоартроз
- •Подагра, пирофосфатная артропатия (хондрокальциноз)
- •Ревматоидный артрит
- •Серонегативные спондилоартропатии
- •Гонококковый артрит
- •Костно-суставной туберкулез
- •Бруцеллез
- •Клешевой боррелиоз (болезнь Лайма)
- •Артриты при вирусных инфекциях
- •Артриты, связанные с вич-инфекцией
- •Заболевания околосуставных мягких тканей
- •Инфекционный артрит
- •Саркоидоз
- •Ревматический паранеопластический синдром
- •Асептический некроз головки бедренной кости
- •Инфекционный эндокардит, гемофилия, сывороточная болезнь
- •Гематурия
- •Диагностика, дифференциальная диагностика и лечение
- •Злокачественные новообразования
- •Мочекаменная болезнь
- •Доброкачественная гиперплазия предстательной железы
- •Гематурия при урологических заболеваниях
- •Острый пиелонефрит
- •Хронический пиелонефрит
- •Интерстициальные нефриты лекарственной этиологии
- •Инфаркт почки
- •Папиллярный некроз почки
- •Заболевания с поражением сосудов почек
- •Медуллярная губчатая почка
- •Травма органов мочеполовой системы
- •Туберкулез почек
- •НеФрологические заболевания
- •Гематурия при геморрагическом синдроме
- •Дополнительная информация о лекарственных препаратах из главы «Гематурия»
- •Геморрагический синдром
- •Диагностика, дифференциальная диагностика и лечение
- •Коагулограмма
- •Тромбоцитопении
- •Тромбоцитопатии
- •Гемофилия
- •Болезнь Виллебранда
- •Геморрагический синдром смешанного синячково-гематомного типа
- •Вазопатии
- •Обследование
- •Гепатомегалия
- •Диагностика, дифференциальная диагностика и лечение
- •Вирусные гепатиты
- •Вирусный гепатит в
- •Вирусный гепатит с
- •Гепатит при инфекционных и паразитарных заболеваниях
- •Алкогольная болезнь печени
- •Неалкогольная жировая болезнь печени
- •Токсический гепатит и лекарственный гепатит
- •Аутоиммунный гепатит
- •Первичный билиарный цирроз печени
- •Первичный склерозирующий холангит
- •Болезнь Жильбера
- •Болезнь Вильсона-Коновалова
- •Гемохроматоз
- •Недостаточность альфа-1-антитрипсина
- •Амилоидоз
- •Лимфома
- •Тромбоз или окклюзия печеночных вен (синдром Бадда-Киари), окклюзия нижней полой вены
- •Холангит
- •Очаговые поражения паренхимы печени
- •Констриктивный перикардит
- •Сердечная недостаточность
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Гепатомегалия»
- •Гипертензия артериальная
- •Диагностика и дифференциальная диагностика
- •Аг при заболеваниях почек, вазоренальная аг
- •Эндокринная аг
- •Гемодинамическая аг
- •Центрогенные аг
- •Синдром Обструктивного Апноэ Гипопноэ Сна
- •Аг лекарственного генеза
- •Аг при беременности
- •Лечение
- •Гипертонический криз
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Гипертензия артериальная»
- •Диагностика, дифференциальная диагностика и лечение
- •Острая диарея
- •Хроническая диарея
- •Лечение хронической диареи
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Диарея»
- •Дисфагия
- •Диагностика, дифференциальная диагностика и лечение
- •Новообразования пищевода
- •Инородное тело пищевода
- •Дивертикулы
- •Эозинофильный эзофагит
- •Инфекционный эзофагит
- •Ахалазия кардии
- •Диффузный спазм пищевода
- •Кольцо Шацкого
- •Аномальное отхождение правой подключичной артерии
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Дисфагия»
- •Желтуха
- •Диагностика, дифференциальная диагностика и лечение
- •Обследование
- •Парапневмонический плеврит
- •Туберкулезный плеврит
- •Эмпиема плевры
- •Плевриты при онкологических заболеваниях
- •Гемоторакс
- •Гидроторакс
- •Гипотиреоз
- •Обследование
- •Консультации специалистов:
- •Дополнительная информация о лекарственных препаратах из главы «Жидкость в плевральной полости»
- •Диагностика и дифференциальная диагностика
- •Лечение
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Запор»
- •Кахексия
- •Диагностика, дифференциальная диагностика и лечение
- •Обследование
- •Консультации специалистов:
- •Диагностика, дифференциальная диагностика и лечение
- •Острый кашель
- •Заболевания лор-органов
- •Пневмония
- •Инородное тело бронха
- •Ингаляционная травма
- •Хронический кашель
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Кашель»
- •Кровохарканье и легочное кровотечение
- •Диагностика, дифференциальная диагностика
- •Лечение
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Кровохарканье и легочное кровотечение»
- •Лимфаденопатия
- •Диагностика, дифференциальная диагностика и лечение
- •Лимфаденопатия инфекционного происхождения
- •Цитомегаловирусная инфекция
- •Токсоплазмоз
- •Инфекционный мононуклеоз
- •Гнойный лимфаденит
- •Лимфаденит при остром хирургическом заболевании
- •Туберкулез лимфатических узлов
- •Опухолевое поражение лимфатических узлов
- •Лимфогранулематоз
- •Неходжинские лимфомы
- •Лейкозы
- •Прочие заболевания
- •Обследование
- •Лихорадка неясного генеза. Субфебрилитет
- •Диагностика, дифференциальная диагностика и лечение
- •Инфекционные заболевания
- •Ревматологические заболевания
- •Инфекционный эндокардит
- •Остеомиелит
- •Периодическая болезнь
- •Субфебрилитет
- •Обследование
- •Минимальное обследование при субфебрилитете
- •Нарушения ритма сердца
- •Обследование
- •Консультации специалистов:
- •Диагностика, дифференциальная диагностика и лечение
- •Острая дыхательная недостаточность
- •Хроническая дыхательная недостаточность
- •Пневмония
- •Бронхообструктивный синдром
- •Обострение хобл
- •Бронхиальная астма
- •Прочие заболевания
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Одышка»
- •Диагностика, дифференциальная диагностика и лечение
- •Хроническая сердечная недостаточность
- •Прочие заболевания
- •Обследование
- •Дополнительная информация о лекарственных препаратах из главы «Отеки»
- •Протеинурия
- •Диагностика и дифференциальная диагностика
- •Обследование
- •Лечение
- •Тромбофилия
- •Диагностика и дифференциальная диагностика
- •Обследование
- •Приложение
- •Список литературы
Обострение хобл
Обострение ХОБЛ – это острое ухудшение респираторных симптомов, которое ведет к назначению дополнительной терапии.
При обострении ХОБЛ назначаются КДБА в сочетании или без КДХБ.
Поддерживающая терапия длительно действующим бронхдилататором должна быть начата как можно раньше до выписки из стационара.
Пероральный преднизолон назначается при выраженном обострении в дозе 30–40 мг/сут сроком на 5–7 дней. Возможной альтернативой системным ГКО являются ингаляционные ГКО, особенно небулизированные.
В большинстве случаев необходима антибиотикотерапия.
При проведении антибиотикотерапии учитывается:
• наличие факторов риска (возраст > 65 лет, сопутствующие сердечнососудистые заболевания, частые обострения > 2 в год);
• предикторы инфекции Р. aeruginosa: частые курсы антибиотиков (> 4 за год); ОФВ1 < 30 %; выделение Р. aeruginosa в предыдущие обострения, колонизация Р. aeruginosa; частые курсы системных ГКС (> 10 мг преднизолона в последние 2 недели); бронхоэктазы.
При ХОБЛ лёгкого и среднетяжёлого течения без факторов риска назначают амоксициллин, макролиды (азитромицин, джозамицин, кларитромицин), цефалоспорины III поколения (цефепим, цефиксим, цефотаксим, цефтриаксон). Решение о пути введения лекарственного препарата (внутрь, парентерально) принимается индивидуально.
При ХОБЛ лёгкого и среднетяжёлого течения с факторами риска и ХОБЛ тяжелого течения назначаются амоксициллин/клавуланат, респираторные фторхинолоны (левофлоксацин, моксифлоксацин, гемофлоксацин) в/в.
При ХОБЛ крайне тяжелого течения назначают в/в препараты с антисинегнойной активностью (амикацин, карбапенемы, пиперациллин/тазобактам, цефепим, цефоперазон/сульбактам, цефтазидим, ципрофлоксацин).
По показаниям применяют муколитические и отхаркивающие препараты.
При ОДН на фоне ХОБЛ проводится кислородотерапия.
По показаниям проводится неинвазивная вентилляция легких. Если этого недостаточно, осуществляется ИВЛ.
Бронхиальная астма
Крайне сложное для диагностики и лечения заболевание. Пациент с подозрением на бронхиальную астму обязательно должен быть осмотрен пульмонологом, в дальнейшем наблюдаться у этого специалиста.
Основой инструментальной диагностики являются функциональные исследования:
• диагностика обструкции (пикфлоуметрия, спирометрия);
• оценка обратимости обструкции (спирография с медикаментозной нагрузкой – сальбутамол 400 мкг);
• оценка вариабельности обструкции (ежедневная пикфлоуметрия утром и вечером);
• диагностика гиперреактивности (провокационные пробы, прежде всего с метахолином; возможны пробы с аллергенами, профессиональными сенсибилизаторами, физическими факторами).
КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ ПО СТЕПЕНИ ТЯЖЕСТИ
Степень тяжести БА определяется по следующим критериям:
До начала лечения:
• количество дневных и ночных симптомов;
• кратность использования препаратов короткого действия;
• выраженность нарушений физической активности и сна;
• величины показателей бронхообструкции (ОВФ1 или ПСВ в процентах от должной);
• суточные колебания (вариабельность) ПСВ.
При проведении противовоспалительной терапии:
• по оптимальному объему противовоспалительной терапии, позволяющей обеспечить контроль над течением заболевания (по «ступени» лечения).
КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ ПО СТЕПЕНИ ТЯЖЕСТИ (на основании клинической картины до начала терапии)

КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ ПО СТЕПЕНИ ТЯЖЕСТИ (когда пациент получает регулярную контролирующую терапию)
Легкая БА – это астма, которая хорошо контролируется терапией 1-й и 2-й ступеней.
Среднетяжелая БА – это астма, которая хорошо контролируется терапией 3 ступени, т. е. низкими дозами ИГКС/ДДБА.
Тяжелая БА – это астма, требующая терапии ступени 4 и 5, или БА, которая остается неконтролируемой, несмотря на эту терапию.
УРОВНИ КОНТРОЛЯ НАД БРОНХИАЛЬНОЙ АСТМОЙ
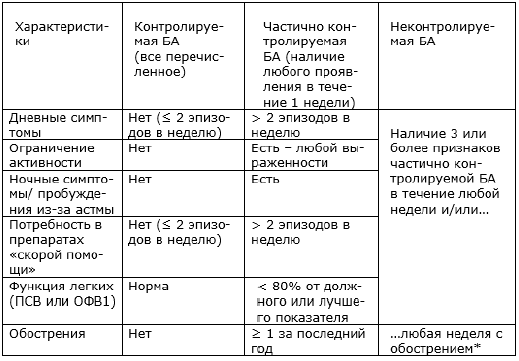
Цель лечения – контроль астмы.
Направления, необходимые для достижения контроля:
1. Обучение пациентов.
2. Мониторирование тяжести БА с помощью объективных показателей.
3. Предотвращение контакта с триггерами.
4. Постоянное медикаментозная терапия («Стратегическая терапия»).
5. Лечение обострений («Тактическая терапия»).
6. Комплексное наблюдение за больным в динамике.
ПОСТОЯННАЯ МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ («СТРАТЕГИЧЕСКАЯ ТЕРАПИЯ»)
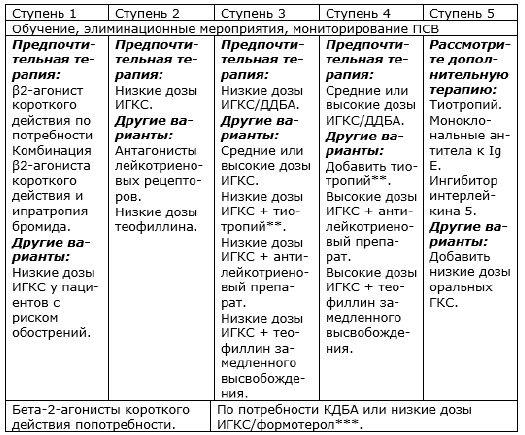
Ступень 1
* Регулярное назначение |32-агонистов как короткого, так и длительного действия не рекомендуется в отсутствие регулярной терапии ИГКС.
** Тиотропий в ингаляторе, содержащем раствор (Респимат), зарегистрирован в РФ для лечения пациентов старше 18 лет с сохраняющимися симптомами на фоне приема ИГКС или ИГКС/ДДБА.
*** Если пациент получает терапию фиксированными комбинациями будесонид/формотерол или беклометазон/формотерол в низких дозах, возможно применение тех же препаратов для купирования симптомов, т. е. в режиме единого ингалятора (только для пациентов старше 18 лет).
Если текущая ступень терапии не обеспечивает достижения контроля над астмой, необходим переход к следующей ступени терапии.
После достижения контроля над астмой уменьшение объема терапии (step-down) возможно только в том случае, если контроль над астмой у пациента достигнут и поддерживается не менее 3 месяцев.
Всем пациентам следует подбирать минимальные поддерживающие дозы препаратов путем ступенчатого снижения доз и длительного наблюдения.
Прекращение поддерживающей терапии возможно, только если контроль над бронхиальной астмой сохраняется при использовании минимальной дозы поддерживающего препарата в течение одного года.
ИНГАЛЯЦИОННЫЕ ГЛЮКОКОРТИКОСТЕРОИДЫ ДЛЯ БАЗИСНОЙ ТЕРАПИИ БА, СРАВНИТЕЛЬНЫЕ ЭКВИВАЛЕНТНЫЕ СУТОЧНЫЕ ДОЗЫ (МКГ)
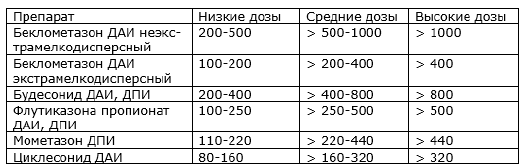
ДАИ – дозированный аэрозольный ингалятор. ДПИ – дозированный порошковый ингалятор.
Обострение БА.
Критериями обострения БА являются:
• увеличение частоты симптомов БА;
• возрастание потребности в бета-2-агонистах короткого действия;
• снижение ПСВ.
Степени тяжести обострения:
• легкая степень;
• средняя степень тяжести;
• тяжелое;
• угроза остановки дыхания.
НЕОБХОДИМО ПОМНИТЬ, ЧТО СТЕПЕНЬ ТЯЖЕСТИ ОБОСТРЕНИЯ БА НЕ ЗАВИСИТ ОТ ТЯЖЕСТИ ЗАБОЛЕВАНИЯ!!! У ПАЦИЕНТА С ЛЕГКИМ ИНТЕРМИТТИРУЮЩИМ ТЕЧЕНИЕМ БА ВОЗМОЖНО ТЯЖЕЛЕЙШЕЕ ОБОСТРЕНИЕ ВПЛОТЬ ДО ОСТАНОВКИ ДЫХАНИЯ И СМЕРТИ ПАЦИЕНТА!!!
Мероприятия, которые необходимо предпринять самому пациенту при развитии ухудшения самочувствия:
• ингаляции бета-2-агонистов короткого действия до 3 раз в течение 1 часа лучше через небулайзер;
• выполнить упражнения дыхательной гимнастики с сопротивлением на выдохе;
• при отсутствии улучшения обратиться к врачу.
Медицинская помощь на догоспитальном этапе:
Обострение легкое или средней тяжести
• преднизолон 40–50 мг внутрь;
• кислородотерапия (целевая SpO2 93–95 %);
Признаки улучшения: улучшение симптомов (нет необходимости в КДБА); положительная динамика ПСВ, достигающей 60–80 % от должного или лучшего; SpO2 > 94 %. При улучшении возможно продолжить терапию в домашних условиях. Начать терапию на ступень выше. Продолжить прием преднизолона до 5–7 дней.
Обострение тяжелое или терапия неэффективна
• глюкокортикостероиды внутривенно 60–90 мг преднизолона (или 40–80 мг метилпреднизолона); при тяжелом обострении 90-150 мг преднизолона (или 80-120 мг метилпреднизолона); доза определяется индивидуально;
• беродуал через небулайзер;
• госпитализация в пульмонологическое отделение;
• по показаниям интубация трахеи, ИВЛ, с последующей
госпитализацией в ОИТ.
В стационаре продолжается терапия КДБА и КДАХ, кислородотерапия (целевая SpO2 93–95 %), глюкокортикостероиды внутрь или в/в.
