
- •Системный подход в исследованиях жизнедеятельности человека
- •Механизмы организации живых систем
- •«Болезни цивилизации» и системный подход
- •Психогенные аспекты патологии и системный анализ
- •Реактивность
- •Специфический иммунный ответ
- •Строение иммунной системы
- •Клеточные основы иммунного ответа
- •Гуморальный иммунитет
- •Гипоксия
- •Изменения метаболизма при гипоксии
- •Нарушения работы систем организма
- •Морфологические проявления
- •Приспособительные реакции при гипоксии
- •Химические и лекарственные факторы
- •Избыточное питание
- •Физические факторы
- •Изменение атмосферного давления
- •Действие лучистой энергии
- •Повреждение клетки и межклеточных структур
- •Нарушения межклеточных взаимодействий
- •Повреждение клеточных органелл
- •Дистрофии
- •Белковая дистрофия
- •Гиалиновые изменения
- •Жировая дистрофия миокарда
- •Нарушение обмена нуклеопротеидов
- •Патология водно-электролитного обмена
- •Нефротические отёки
- •Кахексические отёки
- •Нефритические отёки
- •Почечные механизмы
- •Патофизиологические эффекты ацидозов и алкалозов
- •Показатели нарушения кислотно-основного состояния
- •Этиология и патогенез
- •Морфогенез
- •Макроскопические признаки
- •Микроскопические и ультраструктурные признаки
- •Клинико-морфологические формы
- •Апоптоз
- •Этиология и патогенез
- •Морфология
- •Сравнительная характеристика некроза и апоптоза
- •Биохимические отличия апопотоза от некроза
- •Нарушения регуляции апоптоза в патологии и его клиническое значение
- •Свободнорадикальная смерть клеток
- •Смерть клеток при действии ионизирующей радиации
- •Патогенез
- •Местное венозное полнокровие
- •Кровотечение
- •Внутренняя (кровяная) система коагуляции
- •Внешняя (тканевая) система коагуляции
- •Антикоагуляционная система крови
- •Фибринолиз
- •Эндотелий в коагуляции и фибринолизе
- •Тромбоциты
- •Тромбоз
- •Морфология тромба
- •Исходы тромба
- •Патогенез
- •Морфология двс-синдрома
- •Морфология ишемии
- •Инфаркт
- •Воспаление и иммунитет
- •Местные реакции при воспалении
- •Воспаление как общепатологический процесс
- •Гнойное воспаление
- •Продуктивное воспаление
- •Хроническое экссудативное воспаление
- •Воспаление вокруг паразитов и инородных тел
- •Патогенез
- •Стадии развития
- •Классификация
- •Изменения в органах и системах
- •Тепловой и солнечный удары
- •Гипотермия
- •Динамика заживления ран
- •Стадия резистентности
- •Стадия истощения
- •Механизм увеличения функционирующих структур
- •Механизм преобразования структур
- •Реакции гиперчувствительности типа II
- •Аутоиммунные болезни
- •Системные аутоиммунные заболевания
- •Органоспецифические аутоиммунные заболевания
- •Диссеминированные аутоиммунные заболевания
- •Иммунодефициты клеточного происхождения
- •Иммунодефициты гуморального происхождения
- •Амилоидоз
- •Эпидемиология опухолей
- •Этиология опухолей
- •Инфекционная теория канцерогенеза
- •Клеточные онкогены — промоторы опухолевого роста
- •Гены — супрессоры рака
- •Биохимический атипизм
- •Антигенный атипизм
- •Теории опухолевой трансформации
- •Предопухолевая дисплазия
- •Стадия инвазивной опухоли
- •Метастазирование
- •Строма опухоли
- •Ангиогенез в опухоли
- •Характер роста опухоли
- •Взаимодействие опухоли и организма
- •Классификация опухолей
- •Опухоли из эпителия
- •Нейроэндокринные опухоли
- •Опухоли мягких тканей
- •Опухоли меланинпродуцирующей ткани
- •Этиология
- •Диагноз
- •Расхождение диагнозов
- •Ятрогении
- •Патоморфоз
- •Дифференцировка клеток костного мозга
- •Патология эритроцитов
- •Эритроцитозы
- •Классификация анемий
- •Анемии при кровопотерях
- •Дисэритропоэтические анемии
- •Патология лейкоцитов
- •Лейкемоидные реакции
- •Гемобластозы
- •Новообразования миелоидной ткани
- •Острые миелоидные лейкозы
- •Миелодиспластические (миелопролиферативные) заболевания
- •Миелодиспластические синдромы
- •Новообразования лимфоидной ткани
- •Международная классификация новообразований лимфоидной ткани
- •III. Болезнь Ходжкина.
- •Острые лимфобластные лейкозы
- •Хронический лимфоцитарный лейкоз
- •Опухоли из плазматических клеток
- •Болезнь ходжкина
- •Лимфомы кожи
- •Опухоли из гистиоцитов
- •Опухоли из тучных клеток
- •Тромбоцитарные заболевания. Коагулопатии
- •Нарушения сосудистых факторов свёртывания
- •Нарушения плазменных факторов свёртывания
- •Гемофилия
- •Болезнь виллебранда
- •Нарушения тромбоцитарных факторов свёртывания
- •Атеросклероз
- •Гиперлипидемии
- •Патогенез атеросклероза
- •Основные этапы патогенеза атеросклероза
- •Доброкачественная гипертоническая болезнь
- •Заболевания сердца
- •Аритмии
- •Нарушения автоматизма
- •Нарушения проводимости
- •Нарушения возбудимости
- •Смешанные формы аритмий
- •Формы ибс
- •Инфаркт миокарда
- •Хроническая ишемическая болезнь сердца
- •Кардиомиопатии
- •Первичные кардиомиопатии
- •Вторичные кардиомиопатии
- •Миокардиты
- •Перикардиты
- •Сердечная недостаточность
- •Острая сердечная недостаточность
- •Хроническая сердечная недостаточность
- •Опухоли сердца
- •Приобретённые аневризмы артерий
- •Варикозное расширение вен
- •Обструкция лимфатических сосудов
- •Вторичные васкулиты
- •Сосудистые опухоли промежуточной группы
- •Строение и физиология лёгких
- •Нереспираторные функции лёгких
- •Механизмы защиты бронхолёгочной системы
- •Крупозная пневмония
- •Бронхопневмония
- •Отдельные виды острой интерстициальной пневмонии
- •Абсцесс лёгкого
- •Сосудистая патология лёгких
- •Хронические обструктивные заболевания лёгких
- •Хронический обструктивный бронхит
- •Бронхоэктатическая болезнь
- •Хроническая обструктивная эмфизема лёгких
- •Бронхиальная астма
- •Лёгочные васкулиты
- •Пневмокониозы
- •Дыхательная недостаточность
- •Рак лёгкого
- •Болезни плевры
- •Аномалии языка и слизистой оболочки рта
- •Аномалии слюнных желёз
- •Аномалии зубов
- •Кисты головы и шеи
- •Пульпит
- •Некариозные поражения твёрдых тканей зуба
- •Болезни пародонта
- •Гингивит
- •Пародонтит
- •Пародонтоз
- •Хейлиты
- •Глоссит
- •Язвенно-некротический гингивит
- •Кандидозный стоматит
- •Туберкулёз
- •Сифилис
- •Хронический сиаладенит
- •Сухой синдром Шёгрена
- •Опухоли слюнных желёз
- •Кисты челюстей
- •Опухолеподобные поражения челюстей
- •Мезенхимальные одонтогенные доброкачественные опухоли
- •Смешанные одонтогенные доброкачественные опухоли
- •Недостаточность пищеварения
- •Нарушения аппетита
- •Нарушение пищеварения в полости рта
- •Болезни пищевода
- •Дивертикулы пищевода
- •Хиатальная грыжа
- •Эзофагит
- •Врождённые и наследственные аномалии
- •Гастрит
- •Хронический гастрит
- •Опухоли желудка
- •Врождённые аномалии кишечника
- •Синдром мальабсорбции
- •Ишемическая болезнь кишечника
- •Аппендицит
- •Опухоли аппендикса
- •Колоректальный рак (рак толстой кишки)
- •Заболевания брюшины
Гнойное воспаление
Для гнойного воспаления характерно образование гнойного экссудата. Это сливкообразная масса, состоящая из клеток и детрита тканей очага воспаления, микроорганизмов, форменных элементов крови. Количество последних — 17–29%, в основном, жизнеспособные и погибшие гранулоциты. Кроме того, в экссудате есть лимфоциты, макрофаги, часто эозинофильные гранулоциты. Гной имеет специфический запах, синевато-зеленоватую окраску различных оттенков, содержание белка в нём более 3–7%, обычно преобладают глобулины, pH гноя 5,6–6,9.
Гнойный экссудат содержит различные ферменты, в первую очередь, протеазы, способные расщеплять погибшие и дистрофически изменённые структуры в очаге повреждения, в том числе, коллагеновые и эластические волокна, поэтому для гнойного воспаления характерен лизис тканей. Наряду с полиморфноядерными лейкоцитами, способными фагоцитировать и убивать микроорганизмы, в экссудате присутствуют бактерицидные факторы (иммуноглобулины, компоненты комплемента и др.). Бактерицидные факторы вырабатывают жизнеспособные лейкоциты, они также возникают при распаде погибших лейкоцитов и поступают в экссудат вместе с плазмой крови. В связи с этим гной задерживает рост бактерий и уничтожает их. Нейтрофильные лейкоциты гноя имеют разнообразную структуру в зависимости от времени поступления их из крови в зону нагноения. Через 8–12 ч полиморфноядерные лейкоциты в гное погибают и превращаются в «гнойные тельца».
Причина гнойного воспаления — гноеродные (пиогенные) стафилококки, стрептококки, гонококки, брюшнотифозная палочка и др. Гнойное воспаление возникает практически в любых тканях и органах. Течение его может быть острым и хроническим. Основные формы гнойного воспаления: абсцесс, флегмона, эмпиема, гнойная рана, острые язвы.
● Абсцесс — отграниченное гнойное воспаление с образованием полости, заполненной гнойным экссудатом. Он возникает в жизнеспособных тканях после сильного воздействия микроорганизмов или в погибших тканях, где нарастают процессы аутолиза.
◊ Уже через несколько часов после начала гнойного воспаления вокруг скопления экссудата виден вал из клеток крови: моноцитов, макрофагов, лимфоцитов, эозинофилов, скоплений фибрина, содержащих полиморфноядерные лейкоциты. При этом фибрин, обладающий хемотаксисом к полиморфноядерным лейкоцитам, стимулирует их эмиграцию из сосудов и поступление в очаг воспаления. На фибрине происходит осаждение циркулирующих иммунных комплексов — хемоаттрактантов для комплемента, обладающего выраженными гистолитическими свойствами. Через трое суток вокруг абсцесса начинается формирование грануляционной ткани и возникает пиогенная мембрана. Через сосуды грануляционной ткани происходит поступление в полость абсцесса лейкоцитов и частичное удаление из неё продуктов распада. При иммунодефиците у пациента есть склонность к расплавлению тканей, окружающих абсцесс. При хроническом течении абсцесса грануляционная ткань созревает, и в пиогенной мембране возникают два слоя: внутренний, обращённый в полость, состоящий из грануляций, фибрина, детрита, и наружный — из зрелой соединительной ткани.
◊ Исход абсцесса — обычно спонтанное опорожнение и выход гноя на поверхность тела, в полые органы или полости. После прорыва абсцесса происходит рубцевание его полости. Если при сообщении абсцесса с поверхностью тела или какой-либо полостью нет спадения его стенок, возникает свищ — узкий канал, выстланный грануляционной тканью или эпителием. Изредка бывает инкапсуляция абсцесса и при этом сгущение гноя. Иногда возможна петрификация абсцессов вокруг животных паразитов.
● Флегмона — гнойное диффузное воспаление с пропитыванием и расслаиванием тканей гнойным экссудатом. Образование флегмоны зависит от патогенности возбудителя, состояния защитных систем организма, структурных особенностей тканей, где возникла флегмона и где есть условия для распространения гноя. Флегмона обычно возникает в подкожно-жировой клетчатке, межмышечных прослойках, стенке аппендикса, мозговых оболочках и т.п. (рис. 4-4). Флегмону волокнисто-жировой клетчатки называют целлюлитом.
◊ Флегмона бывает двух видов:
мягкая, если преобладает лизис некротизированных тканей;
твёрдая, когда в воспалённой ткани возникает коагуляционный некроз и постепенное отторжение тканей.
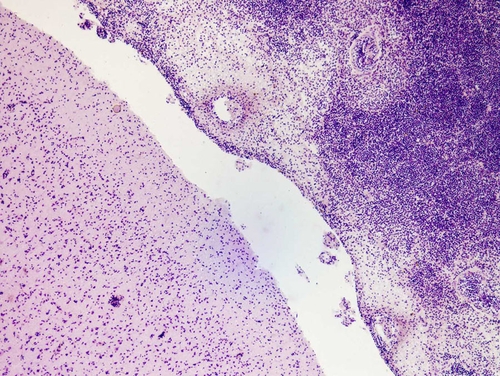
Рис. 4-4. Гнойный лептоменингит и энцефалит. Окраска гематоксилином и эозином (x150).
◊ Осложнения флегмон. Возможен тромбоз артерий, при этом возникает некроз поражённых тканей, например, гангренозный аппендицит. Нередко распространение гнойного воспаления на лимфатические сосуды и вены, в этих случаях возникают гнойные тромбофлебиты и лимфангиты. Флегмоны ряда локализаций под влиянием силы тяжести гноя могут стекать по ходу мышечно-сухожильных влагалищ, нервно-сосудистых пучков, жировых прослоек в нижележащие отделы, образуя там скопления, не заключённые в капсулу (холодные абсцессы, или натёчники). Чаще такое распространение гноя вызывает острое воспаление органов или полостей, например, гнойный медиастинит — острое гнойное воспаление клетчатки средостения. Отторжение некротизированных и коагулированных тканей при твёрдой флегмоне может привести к кровотечению. Иногда возникают осложнения, связанные с тяжёлой интоксикацией, всегда сопровождающей гнойное воспаление.
◊ Исходы. Заживление флегмонозного воспаления начинается с его отграничения с образованием грубого рубца. Обычно флегмону удаляют хирургическим путём с последующим рубцеванием операционной раны. При неблагоприятном исходе возможна генерализация инфекции с развитием сепсиса.
● Эмпиема — гнойное воспаление полостей тела или полых органов. Причины развития эмпием — как гнойные очаги в соседних органах (например, абсцесс лёгкого, эмпиема плевральной полости), так и нарушение оттока гноя при гнойном воспалении полых органов (жёлчного пузыря, червеобразного отростка, маточной трубы и т.д.). При этом нарушены местные защитные механизмы (постоянное обновление содержимого полых органов, поддержание внутриполостного давления, что определяет кровообращение в стенке полого органа, синтез и секреция защитных веществ, включая секреторные иммуноглобулины). При длительном течении гнойного воспаления происходит облитерация полых органов.
● Гнойная рана — особая форма гнойного воспаления, возникающая вследствие нагноения травматической, в том числе хирургической раны или при вскрытии во внешнюю среду очага гнойного воспаления с образованием раневой поверхности. Различают первичное и вторичное нагноение в ране.
◊ Первичное нагноение возникает непосредственно после травмы и травматического отёка.
◊ Вторичное нагноение — рецидив гнойного воспаления.
Участие бактерий в нагноении — часть процесса биологического очищения раны. Другие особенности гнойной раны связаны с условиями её возникновения и течения.
◊ Осложнения гнойной раны: флегмона, гнойно-резорбтивная лихорадка, сепсис.
◊ Исход гнойной раны — её заживление вторичным натяжением с формированием рубца.
● Острые язвы наиболее часто бывают в желудочно-кишечном тракте, реже на поверхности тела. По происхождению выделяют первичные, вторичные и симптоматические острые язвы.
◊ Первичные острые язвы возникают на поверхности тела, в пищеводе или желудке при непосредственном действии на кожу или слизистую оболочку повреждающих факторов (кислот, щелочей, термического воздействия, микроорганизмов). Иногда первичные острые язвы — следствие дерматитов (рожи, контактных дерматитов и др.). Характерны гнойно-некротические изменения тканей, причём преобладание того или иного компонента зависит от этиологического фактора. Заживление таких язв обычно оставляет рубцы.
◊ Вторичные острые язвы возникают при обширных ожогах тела, ишемии желудочно-кишечного тракта и др.
◊ Симптоматические острые язвы бывают при стрессе, эндокринопатиях, медикаментозные, нервно-рефлекторные, трофические, сосудистые, специфические.
Морфология вторичных и симптоматических острых язв во многом сходна. Их локализация — в основном, желудок и двенадцатиперстная кишка. Нередко возникает несколько таких язв. Их размеры вначале небольшие, но множественные язвы имеют тенденцию к слиянию. В дне язвы — некротический детрит, пропитанный фибрином и покрытый слизью. В подслизистом слое выражена нейтрофильная, иногда эозинофильная инфильтрация. Для стероидных язв характерны слабо выраженная воспалительная реакция вокруг язвы и интенсивное склерозирование.
◊ Осложнения острых язв: аррозия сосуда и желудочно-кишечное кровотечение, при стероидных язвах иногда перфорация стенки органа.
◊ Исход неосложнённых вторичных острых язв — обычно заживление тканей.
ГНИЛОСТНОЕ ВОСПАЛЕНИЕ
Содержание раздела «Гнилостное воспаление» смотрите в книге.
ОСОБЫЕ ВИДЫ ВОСПАЛЕНИЯ
Особые виды воспаления — геморрагическое и катаральное не считают самостоятельными формами.
● Геморрагическое воспаление — вариант серозного, фибринозного или гнойного воспаления. Характерны очень высокая проницаемость микроциркуляторных сосудов, диапедез эритроцитов, их примесь к экссудату (серозно-геморрагическое, гнойно-геморрагическое воспаление). При распаде эритроцитов и соответствующих превращениях гемоглобина экссудат может приобрести чёрный цвет. Обычно геморрагическое воспаление возникает при выраженной интоксикации с резким повышением сосудистой проницаемости. Оно характерно для многих вирусных инфекций, особенно тяжёлых форм гриппа, чумы, сибирской язвы, натуральной оспы. При гнойном воспалении также возможна аррозия кровеносного сосуда и кровотечение, но это не означает, что воспаление приобретает геморрагический характер. В этом случае речь идёт об осложнении гнойного воспаления. Геморрагическое воспаление обычно ухудшает течение болезни, исход зависит от её этиологии.
● Катаральное воспаление развивается на слизистых оболочках. Характерна примесь слизи к любому экссудату. Причины катарального воспаления — различные инфекции, аллергические раздражители, термические и химические факторы. При аллергических ринитах возможна примесь слизи к серозному экссудату. Нередко наблюдают гнойный катар слизистой оболочки трахеи и бронхов. Острое катаральное воспаление протекает 2–3 нед, обычно не оставляя следов. В исходе хронического катарального воспаления возможны атрофические или гипертрофические изменения слизистой оболочки. Значение катарального воспаления для организма зависит от его локализации и характера течения.
