
- •Системный подход в исследованиях жизнедеятельности человека
- •Механизмы организации живых систем
- •«Болезни цивилизации» и системный подход
- •Психогенные аспекты патологии и системный анализ
- •Реактивность
- •Специфический иммунный ответ
- •Строение иммунной системы
- •Клеточные основы иммунного ответа
- •Гуморальный иммунитет
- •Гипоксия
- •Изменения метаболизма при гипоксии
- •Нарушения работы систем организма
- •Морфологические проявления
- •Приспособительные реакции при гипоксии
- •Химические и лекарственные факторы
- •Избыточное питание
- •Физические факторы
- •Изменение атмосферного давления
- •Действие лучистой энергии
- •Повреждение клетки и межклеточных структур
- •Нарушения межклеточных взаимодействий
- •Повреждение клеточных органелл
- •Дистрофии
- •Белковая дистрофия
- •Гиалиновые изменения
- •Жировая дистрофия миокарда
- •Нарушение обмена нуклеопротеидов
- •Патология водно-электролитного обмена
- •Нефротические отёки
- •Кахексические отёки
- •Нефритические отёки
- •Почечные механизмы
- •Патофизиологические эффекты ацидозов и алкалозов
- •Показатели нарушения кислотно-основного состояния
- •Этиология и патогенез
- •Морфогенез
- •Макроскопические признаки
- •Микроскопические и ультраструктурные признаки
- •Клинико-морфологические формы
- •Апоптоз
- •Этиология и патогенез
- •Морфология
- •Сравнительная характеристика некроза и апоптоза
- •Биохимические отличия апопотоза от некроза
- •Нарушения регуляции апоптоза в патологии и его клиническое значение
- •Свободнорадикальная смерть клеток
- •Смерть клеток при действии ионизирующей радиации
- •Патогенез
- •Местное венозное полнокровие
- •Кровотечение
- •Внутренняя (кровяная) система коагуляции
- •Внешняя (тканевая) система коагуляции
- •Антикоагуляционная система крови
- •Фибринолиз
- •Эндотелий в коагуляции и фибринолизе
- •Тромбоциты
- •Тромбоз
- •Морфология тромба
- •Исходы тромба
- •Патогенез
- •Морфология двс-синдрома
- •Морфология ишемии
- •Инфаркт
- •Воспаление и иммунитет
- •Местные реакции при воспалении
- •Воспаление как общепатологический процесс
- •Гнойное воспаление
- •Продуктивное воспаление
- •Хроническое экссудативное воспаление
- •Воспаление вокруг паразитов и инородных тел
- •Патогенез
- •Стадии развития
- •Классификация
- •Изменения в органах и системах
- •Тепловой и солнечный удары
- •Гипотермия
- •Динамика заживления ран
- •Стадия резистентности
- •Стадия истощения
- •Механизм увеличения функционирующих структур
- •Механизм преобразования структур
- •Реакции гиперчувствительности типа II
- •Аутоиммунные болезни
- •Системные аутоиммунные заболевания
- •Органоспецифические аутоиммунные заболевания
- •Диссеминированные аутоиммунные заболевания
- •Иммунодефициты клеточного происхождения
- •Иммунодефициты гуморального происхождения
- •Амилоидоз
- •Эпидемиология опухолей
- •Этиология опухолей
- •Инфекционная теория канцерогенеза
- •Клеточные онкогены — промоторы опухолевого роста
- •Гены — супрессоры рака
- •Биохимический атипизм
- •Антигенный атипизм
- •Теории опухолевой трансформации
- •Предопухолевая дисплазия
- •Стадия инвазивной опухоли
- •Метастазирование
- •Строма опухоли
- •Ангиогенез в опухоли
- •Характер роста опухоли
- •Взаимодействие опухоли и организма
- •Классификация опухолей
- •Опухоли из эпителия
- •Нейроэндокринные опухоли
- •Опухоли мягких тканей
- •Опухоли меланинпродуцирующей ткани
- •Этиология
- •Диагноз
- •Расхождение диагнозов
- •Ятрогении
- •Патоморфоз
- •Дифференцировка клеток костного мозга
- •Патология эритроцитов
- •Эритроцитозы
- •Классификация анемий
- •Анемии при кровопотерях
- •Дисэритропоэтические анемии
- •Патология лейкоцитов
- •Лейкемоидные реакции
- •Гемобластозы
- •Новообразования миелоидной ткани
- •Острые миелоидные лейкозы
- •Миелодиспластические (миелопролиферативные) заболевания
- •Миелодиспластические синдромы
- •Новообразования лимфоидной ткани
- •Международная классификация новообразований лимфоидной ткани
- •III. Болезнь Ходжкина.
- •Острые лимфобластные лейкозы
- •Хронический лимфоцитарный лейкоз
- •Опухоли из плазматических клеток
- •Болезнь ходжкина
- •Лимфомы кожи
- •Опухоли из гистиоцитов
- •Опухоли из тучных клеток
- •Тромбоцитарные заболевания. Коагулопатии
- •Нарушения сосудистых факторов свёртывания
- •Нарушения плазменных факторов свёртывания
- •Гемофилия
- •Болезнь виллебранда
- •Нарушения тромбоцитарных факторов свёртывания
- •Атеросклероз
- •Гиперлипидемии
- •Патогенез атеросклероза
- •Основные этапы патогенеза атеросклероза
- •Доброкачественная гипертоническая болезнь
- •Заболевания сердца
- •Аритмии
- •Нарушения автоматизма
- •Нарушения проводимости
- •Нарушения возбудимости
- •Смешанные формы аритмий
- •Формы ибс
- •Инфаркт миокарда
- •Хроническая ишемическая болезнь сердца
- •Кардиомиопатии
- •Первичные кардиомиопатии
- •Вторичные кардиомиопатии
- •Миокардиты
- •Перикардиты
- •Сердечная недостаточность
- •Острая сердечная недостаточность
- •Хроническая сердечная недостаточность
- •Опухоли сердца
- •Приобретённые аневризмы артерий
- •Варикозное расширение вен
- •Обструкция лимфатических сосудов
- •Вторичные васкулиты
- •Сосудистые опухоли промежуточной группы
- •Строение и физиология лёгких
- •Нереспираторные функции лёгких
- •Механизмы защиты бронхолёгочной системы
- •Крупозная пневмония
- •Бронхопневмония
- •Отдельные виды острой интерстициальной пневмонии
- •Абсцесс лёгкого
- •Сосудистая патология лёгких
- •Хронические обструктивные заболевания лёгких
- •Хронический обструктивный бронхит
- •Бронхоэктатическая болезнь
- •Хроническая обструктивная эмфизема лёгких
- •Бронхиальная астма
- •Лёгочные васкулиты
- •Пневмокониозы
- •Дыхательная недостаточность
- •Рак лёгкого
- •Болезни плевры
- •Аномалии языка и слизистой оболочки рта
- •Аномалии слюнных желёз
- •Аномалии зубов
- •Кисты головы и шеи
- •Пульпит
- •Некариозные поражения твёрдых тканей зуба
- •Болезни пародонта
- •Гингивит
- •Пародонтит
- •Пародонтоз
- •Хейлиты
- •Глоссит
- •Язвенно-некротический гингивит
- •Кандидозный стоматит
- •Туберкулёз
- •Сифилис
- •Хронический сиаладенит
- •Сухой синдром Шёгрена
- •Опухоли слюнных желёз
- •Кисты челюстей
- •Опухолеподобные поражения челюстей
- •Мезенхимальные одонтогенные доброкачественные опухоли
- •Смешанные одонтогенные доброкачественные опухоли
- •Недостаточность пищеварения
- •Нарушения аппетита
- •Нарушение пищеварения в полости рта
- •Болезни пищевода
- •Дивертикулы пищевода
- •Хиатальная грыжа
- •Эзофагит
- •Врождённые и наследственные аномалии
- •Гастрит
- •Хронический гастрит
- •Опухоли желудка
- •Врождённые аномалии кишечника
- •Синдром мальабсорбции
- •Ишемическая болезнь кишечника
- •Аппендицит
- •Опухоли аппендикса
- •Колоректальный рак (рак толстой кишки)
- •Заболевания брюшины
Миелодиспластические (миелопролиферативные) заболевания
К группе миелодиспластических (миелопролиферативных) заболеваний отнесены хронический миеломоноцитарный лейкоз, атипический хронический миелолейкоз, ювенильный миеломоноцитарный лейкоз (синонимы — ювенильный хронический миелолейкоз, ювенильный хронический миеломоноцитарный лейкоз). Для этих заболеваний характерны миелодиспластические и миелопролиферативные признаки. Общие черты — наличие аномалий клеток гранулоцитарного и моноцитарного рядов и умеренно-агрессивное течение.
Хронический миелоидный лейкоз
Хронический миелоидный лейкоз отличает от других заболеваний наличие определённой цитогенетической аномалии — Ph-хромосомы.
Хронический миелоидный лейкоз наблюдают, в основном, в возрасте 25–60 лет. Однако он может быть обнаружен практически в любом возрасте, даже у детей, и составляет 15–20% всех лейкозов. Пик заболеваемости — 30–40 лет. Считают, что хронический миелоидный лейкоз — результат мутации или серии мутаций в единой полипотентной гемопоэтической стволовой клетке.
Аргументы в пользу мутаций в единой стволовой клетке были получены при обследовании больных, гетерозиготных по изоформам глюкозо-6-фосфатдегидрогеназы. Обнаружено, что все лейкозные клетки экспрессируют один и тот же изофермент. Подтверждение моноклонального происхождения хронического миелоидного лейкоза из полипотентной стволовой клетки получено при изучении кариотипов: Ph-хромосома обнаружена в клетках — предшественницах гранулоцитов, эритроцитов, мегакариоцитов, B- и T-лимфоцитов.
У 95% больных хроническим миелолейкозом обнаружена Ph-хромосома. Она возникает вследствие реципрокной транслокации материала длинных плечей хромосом 9 и 22 — t(9;22) (q34;q11). Наличие Ph-хромосомы приводит к появлению химерного гена BCR-ABL, играющего важнейшую роль в злокачественной трансформации. Само наличие Ph-хромосомы диагностического значения не имеет, её обнаруживают в 30% наблюдений острого лимфобластного лейкоза взрослых и единичных случаях острого миелолейкоза. Химерный ген BCR-ABL кодирует выработку протеина, вызывающего усиление активности и нарушение регуляции работы фермента тирозинкиназы, что играет основную роль в злокачественной трансформации.
Несмотря на то, что хронический миелолейкоз — следствие трансформации полипотентной стволовой клетки, как правило, преобладают предшественники гранулоцитов. В отличие от острого лейкоза, клетки отчасти сохраняют способность к дифференцировке, но нарушена их реакция на физиологические стимулы и сигналы, регулирующие пролиферацию. В костном мозге и периферической крови можно обнаружить много морфологически зрелых гранулоцитов. В крови циркулирует большое количество лейкоцитов, их число превышает 300ξ109/л.
Основные диагностические признаки хронического миелолейкоза:
наличие Ph-хромосомы;
большое количество миелоцитов;
увеличение абсолютного количества пролиферирующих элементов костного мозга;
низкая концентрация щелочной фосфатазы в нейтрофилах (высокая при реактивном лейкоцитозе).
Также типично увеличение количества эозинофилов и базофилов в периферической крови.
Прогноз при хроническом миелоидном лейкозе неблагоприятный из-за наличия фазы бласттрансформации со снижением созревания (дифференцировки) клеток и большой устойчивостью к лечению. Признаки снижения функций костного мозга (анемия и тромбоцитопения) не привлекают внимания до развития поздних стадий заболевания.
Морфология. При вскрытии умерших от хронического миелоидного лейкоза особенно выраженные изменения находят в крови, костном мозге, селезёнке, печени, лимфатических узлах. Кровь серо-красная, органы малокровны. В крови при хроническом миелоцитарном лейкозе наблюдают значительный лейкоцитоз, наряду со зрелыми нейтрофильными гранулоцитами в мазках всегда присутствуют метамиелоциты и миелоциты.
Костный мозг плоских костей, эпифизов и диафизов трубчатых костей замещён сочной серо-розовой или зеленоватой тканью, врастающей в костномозговые каналы длинных трубчатых костей (пиоидный костный мозг). Под микроскопом видны многочисленные клетки — предшественницы гранулоцитов, главным образом, промиелоциты, миелоциты и мегакариоциты. Видны клетки с дистрофическими изменениями ядер и цитоплазмы, клетки с уродливыми ядрами, явлениями пикноза или кариолиза. В костной ткани иногда отмечают признаки реактивного остеосклероза.
Масса селезёнки может превышать 3 кг, иногда происходят спонтанные разрывы селезёнки, вызывающие кровотечение. Селезёнка плотная, поверхность разреза крапчатая, обнаруживают зоны инфаркта из-за закупорки сосудов скоплениями опухолевых клеток (лейкемические тромбы). Красная пульпа переполнена лейкозными клетками, но в увеличении органа также важны множественные очаги экстрамедуллярного опухолевого гемопоэза. Лимфатические фолликулы замещены массивным разрастанием лейкозных клеток.
Лимфатические узлы увеличены незначительно, мягкие, серо-красного цвета. Они, как правило, бывают поражены лишь на поздних стадиях заболевания.
Масса печени достигает 5–6 кг, поверхность её гладкая, ткань на разрезе серо-коричневая. Микроскопически отмечают выраженную инфильтрацию лейкозными клетками по ходу синусоидов, значительно реже в портальных трактах и капсуле. Гепатоциты в состоянии жировой дистрофии, иногда наблюдают гемосидероз печени. (рис. 9-5).
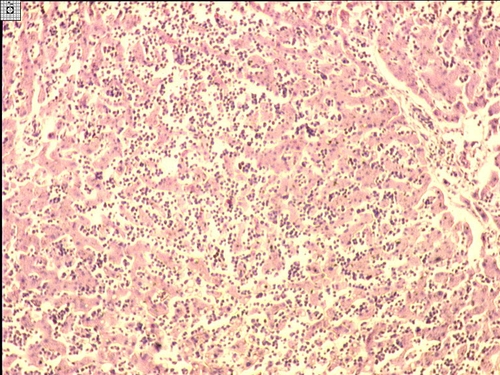
Рис. 9-5. Печень при хроническом миелолейкозе. Окраска гематоксилином и эозином (x100).
Лейкозную инфильтрацию находят также в миндалинах, лимфатических фолликулах кишечника, почках, коже, иногда головном мозге и его оболочках (нейролейкемия). Множество лейкозных клеток образует лейкозные тромбы в просвете сосудов. Опухолевые миелоциты инфильтрируют сосудистые стенки и проникают (метастазируют) в органы, формируя инфильтраты из лейкозных клеток. Эти изменения сосудов нередко вызывают инфаркты и геморрагии. Довольно часто при хроническом миелоидном лейкозе возникает аутоинфекция.
Кроме того, при хроническом миелолейкозе выявляют жировую дистрофию миокарда, обусловленную, в основном, анемией, а также распространённые петехии. Иногда развиваются обширные кровоизлияния, особенно в головном мозге. Окклюзии его микроциркуляторного русла агрегатами лейкозных клеток приводят к геморрагическим инфарктам мозговой ткани, что может быть причиной смерти.
Стадии хронического миелолейкоза: хроническая (1–3% миелобластов), стадия акселерации (10–19% бластов), бластный криз. Большинство случаев диагностируют в хронической стадии. Очень редко заболевание начинается с бластного криза. Пролиферация опухолевых клеток чаще ограничена органами кроветворения (костный мозг, селезёнка, печень, кровь). В стадию бластного криза изменения напоминают острый лейкоз.
● Хроническая стадия. В периферической крови наблюдают нейтрофильный лейкоцитоз со сдвигом до миелоцитов. Бласты составляют обычно 1–3%, но не более 10%. Частый симптом — увеличение количества базофилов и/или эозинофилов. Выраженного нарушения гранулоцитопоэза нет. Количество тромбоцитов в крови нормальное или повышенное (иногда более 1000ξ109/л). У большинства больных отмечают незначительную анемию. Костный мозг богат клетками (повышенное содержание клеток гранулоцитарного ростка) и повторяет картину периферической крови. Количество бластных клеток не превышает 5%, мегакариоцитов — нормальное, у 40–50% пациентов — повышенное. Относительное количество эритроидных клеток чаще снижено. Возможна гиперэозинофилия. Длительность хронической стадии заболевания — 3–5 лет.
● Стадия акселерации. Характерно прогрессирование заболевания: нарастание гепато- и спленомегалии, астенического синдрома, анемии, появление лихорадки, возможна лимфаденопатия. В крови — увеличение количества лейкоцитов, снижение уровня гемоглобина и тромбоцитов, резкое увеличение незрелых форм гранулоцитов и бластов. Возможно увеличение количества эозинофилов и базофилов, в т.ч. незрелых клеток этого ряда. Костный мозг гиперклеточный с выраженными признаками дисгранулоцитопоэза, дисмегакариоцитопоэза. Миелобласты в крови и/или костном мозге составляют 10–19% всех ядерных клеток; базофилия в крови более 20%. Отмечают устойчивые к лечению тромбоцитопению (менее 100ξ109/л) или тромбоцитоз (более 1000ξ109/л), увеличение размеров селезёнки и количества лейкоцитов. Для диагностики важно цитогенетическое доказательство клональной эволюции. Длительность фазы акселерации в среднем составляет несколько месяцев.
● Бластный криз — нарастание количества бластных клеток в костном мозге и крови более 20%. Очаги экстрамедуллярного кроветворения с пролиферацией бластных клеток обнаруживают в коже, лимфатических узлах, костях, ЦНС и других тканях. В 70% случаев хронического миелолейкоза бластный криз развивается по миелоидному и в 20–30% — по лимфобластному типу. Для уточнения природы бластных клеток используют цитохимические исследования и иммунофенотипирование опухолевых клеток (табл. 9-10).
Таблица 9-10. Иммунологические варианты бластного криза при хроническом миелоидном лейкозе
Дифференцировочные антигены |
Варианты бластного криза |
CD34, НLА-DR |
Стволовоклеточный |
Миелоидные и лимфоидные |
Смешанный |
CD10, CD19, CD34, НLА-DR |
Пре-B-лимфобластный |
CD3, CD7, ТdТ и др. |
Пре-T-лимфобластный |
CD13, CD33 |
Миелобластный |
CD13, CD14, CD11 |
Миеломонобластный |
Гликофорин A |
Эритробластный |
CD41 или CD61 |
Мегакариобластный |
Современное лечение хронического миелолейкоза позволяет достигать длительной ремиссии.
Истинная полицитемия
Истинная полицитемия (эритремия) — клональная опухоль миелоидной ткани, характерна повышенная продукция клеток эритроидного ряда в сочетании с избыточной пролиферацией клеток грануло- и мегакариоцитопоэза. Эритремию диагностируют с частотой 1:100 тыс. населения, чаще у мужчин старше 40 лет. Типично выраженное увеличение количества эритроцитов свыше 7ξ1012/л, высокая концентрация гемоглобина — более 180 г/л и увеличение гематокрита.
Стадии заболевания:
пролиферативная (полицитемическая) — нарастание массы эритроцитов;
постполицитемическая — развитие цитопении, в т.ч. анемии, неэффективный гемопоэз, фиброз костного мозга, очаги экстрамедуллярного кроветворения, гиперспленомегалия.
Осложнения, приводящие к смерти, связаны с артериальной гипертензией или тромбозом. Примерно у 15% больных развивается миелофиброз, у 10% — острый лейкоз.
Хронический идиопатический миелофиброз
Хронический идиопатический миелофиброз (сублейкемический миелоз, алейкемический миелоз, миелофиброз, идиопатический миелофиброз, остеомиелосклероз) — опухолевая пролиферация преимущественно мегакариоцитов и гранулоцитов в костном мозге, развитие фиброза и экстрамедуллярного кроветворения. В костном мозге в ответ на освобождение факторов роста из пролиферирующих аномальных мегакариоцитов и тромбоцитов возрастает активность фибробластов. Это приводит к появлению огромной массы ретикулиновых и коллагеновых волокон. По мере развития заболевания из-за нарушения кроветворения происходит снижение количества всех форменных элементов крови. Примерно в 10% случаев возникает острый лейкоз.
Эссенциальная тромбоцитемия
При этом очень редком заболевании преобладают мегакариоцитарная гиперплазия и избыточная продукция тромбоцитов, их количество в периферической крови часто превышает 1000ξ109/л. Функция многих тромбоцитов нарушена, что способствует кровоизлияниям. Возможен нейтрофильный лейкоцитоз. Иногда заболевание переходит в миелофиброз, реже — в острый миелобластный лейкоз.
Другие заболевания
Хронический нейтрофильный лейкоз и хронический эозинофильный лейкоз (гиперэозинофильный синдром) — относительно редкие заболевания.
