
- •Системный подход в исследованиях жизнедеятельности человека
- •Механизмы организации живых систем
- •«Болезни цивилизации» и системный подход
- •Психогенные аспекты патологии и системный анализ
- •Реактивность
- •Специфический иммунный ответ
- •Строение иммунной системы
- •Клеточные основы иммунного ответа
- •Гуморальный иммунитет
- •Гипоксия
- •Изменения метаболизма при гипоксии
- •Нарушения работы систем организма
- •Морфологические проявления
- •Приспособительные реакции при гипоксии
- •Химические и лекарственные факторы
- •Избыточное питание
- •Физические факторы
- •Изменение атмосферного давления
- •Действие лучистой энергии
- •Повреждение клетки и межклеточных структур
- •Нарушения межклеточных взаимодействий
- •Повреждение клеточных органелл
- •Дистрофии
- •Белковая дистрофия
- •Гиалиновые изменения
- •Жировая дистрофия миокарда
- •Нарушение обмена нуклеопротеидов
- •Патология водно-электролитного обмена
- •Нефротические отёки
- •Кахексические отёки
- •Нефритические отёки
- •Почечные механизмы
- •Патофизиологические эффекты ацидозов и алкалозов
- •Показатели нарушения кислотно-основного состояния
- •Этиология и патогенез
- •Морфогенез
- •Макроскопические признаки
- •Микроскопические и ультраструктурные признаки
- •Клинико-морфологические формы
- •Апоптоз
- •Этиология и патогенез
- •Морфология
- •Сравнительная характеристика некроза и апоптоза
- •Биохимические отличия апопотоза от некроза
- •Нарушения регуляции апоптоза в патологии и его клиническое значение
- •Свободнорадикальная смерть клеток
- •Смерть клеток при действии ионизирующей радиации
- •Патогенез
- •Местное венозное полнокровие
- •Кровотечение
- •Внутренняя (кровяная) система коагуляции
- •Внешняя (тканевая) система коагуляции
- •Антикоагуляционная система крови
- •Фибринолиз
- •Эндотелий в коагуляции и фибринолизе
- •Тромбоциты
- •Тромбоз
- •Морфология тромба
- •Исходы тромба
- •Патогенез
- •Морфология двс-синдрома
- •Морфология ишемии
- •Инфаркт
- •Воспаление и иммунитет
- •Местные реакции при воспалении
- •Воспаление как общепатологический процесс
- •Гнойное воспаление
- •Продуктивное воспаление
- •Хроническое экссудативное воспаление
- •Воспаление вокруг паразитов и инородных тел
- •Патогенез
- •Стадии развития
- •Классификация
- •Изменения в органах и системах
- •Тепловой и солнечный удары
- •Гипотермия
- •Динамика заживления ран
- •Стадия резистентности
- •Стадия истощения
- •Механизм увеличения функционирующих структур
- •Механизм преобразования структур
- •Реакции гиперчувствительности типа II
- •Аутоиммунные болезни
- •Системные аутоиммунные заболевания
- •Органоспецифические аутоиммунные заболевания
- •Диссеминированные аутоиммунные заболевания
- •Иммунодефициты клеточного происхождения
- •Иммунодефициты гуморального происхождения
- •Амилоидоз
- •Эпидемиология опухолей
- •Этиология опухолей
- •Инфекционная теория канцерогенеза
- •Клеточные онкогены — промоторы опухолевого роста
- •Гены — супрессоры рака
- •Биохимический атипизм
- •Антигенный атипизм
- •Теории опухолевой трансформации
- •Предопухолевая дисплазия
- •Стадия инвазивной опухоли
- •Метастазирование
- •Строма опухоли
- •Ангиогенез в опухоли
- •Характер роста опухоли
- •Взаимодействие опухоли и организма
- •Классификация опухолей
- •Опухоли из эпителия
- •Нейроэндокринные опухоли
- •Опухоли мягких тканей
- •Опухоли меланинпродуцирующей ткани
- •Этиология
- •Диагноз
- •Расхождение диагнозов
- •Ятрогении
- •Патоморфоз
- •Дифференцировка клеток костного мозга
- •Патология эритроцитов
- •Эритроцитозы
- •Классификация анемий
- •Анемии при кровопотерях
- •Дисэритропоэтические анемии
- •Патология лейкоцитов
- •Лейкемоидные реакции
- •Гемобластозы
- •Новообразования миелоидной ткани
- •Острые миелоидные лейкозы
- •Миелодиспластические (миелопролиферативные) заболевания
- •Миелодиспластические синдромы
- •Новообразования лимфоидной ткани
- •Международная классификация новообразований лимфоидной ткани
- •III. Болезнь Ходжкина.
- •Острые лимфобластные лейкозы
- •Хронический лимфоцитарный лейкоз
- •Опухоли из плазматических клеток
- •Болезнь ходжкина
- •Лимфомы кожи
- •Опухоли из гистиоцитов
- •Опухоли из тучных клеток
- •Тромбоцитарные заболевания. Коагулопатии
- •Нарушения сосудистых факторов свёртывания
- •Нарушения плазменных факторов свёртывания
- •Гемофилия
- •Болезнь виллебранда
- •Нарушения тромбоцитарных факторов свёртывания
- •Атеросклероз
- •Гиперлипидемии
- •Патогенез атеросклероза
- •Основные этапы патогенеза атеросклероза
- •Доброкачественная гипертоническая болезнь
- •Заболевания сердца
- •Аритмии
- •Нарушения автоматизма
- •Нарушения проводимости
- •Нарушения возбудимости
- •Смешанные формы аритмий
- •Формы ибс
- •Инфаркт миокарда
- •Хроническая ишемическая болезнь сердца
- •Кардиомиопатии
- •Первичные кардиомиопатии
- •Вторичные кардиомиопатии
- •Миокардиты
- •Перикардиты
- •Сердечная недостаточность
- •Острая сердечная недостаточность
- •Хроническая сердечная недостаточность
- •Опухоли сердца
- •Приобретённые аневризмы артерий
- •Варикозное расширение вен
- •Обструкция лимфатических сосудов
- •Вторичные васкулиты
- •Сосудистые опухоли промежуточной группы
- •Строение и физиология лёгких
- •Нереспираторные функции лёгких
- •Механизмы защиты бронхолёгочной системы
- •Крупозная пневмония
- •Бронхопневмония
- •Отдельные виды острой интерстициальной пневмонии
- •Абсцесс лёгкого
- •Сосудистая патология лёгких
- •Хронические обструктивные заболевания лёгких
- •Хронический обструктивный бронхит
- •Бронхоэктатическая болезнь
- •Хроническая обструктивная эмфизема лёгких
- •Бронхиальная астма
- •Лёгочные васкулиты
- •Пневмокониозы
- •Дыхательная недостаточность
- •Рак лёгкого
- •Болезни плевры
- •Аномалии языка и слизистой оболочки рта
- •Аномалии слюнных желёз
- •Аномалии зубов
- •Кисты головы и шеи
- •Пульпит
- •Некариозные поражения твёрдых тканей зуба
- •Болезни пародонта
- •Гингивит
- •Пародонтит
- •Пародонтоз
- •Хейлиты
- •Глоссит
- •Язвенно-некротический гингивит
- •Кандидозный стоматит
- •Туберкулёз
- •Сифилис
- •Хронический сиаладенит
- •Сухой синдром Шёгрена
- •Опухоли слюнных желёз
- •Кисты челюстей
- •Опухолеподобные поражения челюстей
- •Мезенхимальные одонтогенные доброкачественные опухоли
- •Смешанные одонтогенные доброкачественные опухоли
- •Недостаточность пищеварения
- •Нарушения аппетита
- •Нарушение пищеварения в полости рта
- •Болезни пищевода
- •Дивертикулы пищевода
- •Хиатальная грыжа
- •Эзофагит
- •Врождённые и наследственные аномалии
- •Гастрит
- •Хронический гастрит
- •Опухоли желудка
- •Врождённые аномалии кишечника
- •Синдром мальабсорбции
- •Ишемическая болезнь кишечника
- •Аппендицит
- •Опухоли аппендикса
- •Колоректальный рак (рак толстой кишки)
- •Заболевания брюшины
Патогенез
В патогенезе артериальной гиперемии различают миопаралитический, нейропаралитический, нейротонический механизмы.
● Миопаралитический механизм артериальной гиперемии связан со снижением мышечного тонуса сосудов вследствие различных патологических и физиологических процессов (интоксикация продуктами усиленного метаболизма здоровой клетки; воздействие гистамина, брадикинина; увеличение внеклеточного содержания ионов К+, Н+; понижение в клетках уровня кислорода и т.п.). В мелких артериях и артериолах преобладает миогенный тонус, поэтому миопаралитический механизм наиболее распространён при артериальном полнокровии (рабочая, постишемическая, воспалительная гиперемия). Причины развития процесса в разных органах имеют особенности. Так, в головном мозге артериальное кровенаполнение связано с ацидозом и гиперкапнией, в миокарде при тахикардии — с увеличением концентрации аденозина, в желудке — гистамина.
● Нейропаралитический механизм действует при уменьшении нейрогенного констрикторного влияния на сосуды, из-за повреждения сосудосуживающих волокон нервов или их центров, травмы симпатического нервного ствола, инфекционных заболеваний.
● Нейротонический механизм состоит в повышении нейрогенной сосудорасширяющей активности при стимуляции соответствующих центральных нейронов, возбуждении вазопаралитических нервов, раздражении интеро- и экстерорецепторов. Вследствие этого развивается полнокровие в слюнных железах после приёма пищи, коже при повышении температуры окружающей среды, коже лица и шеи при зубной боли, груди и щеки — при пневмонии.
Их действие усиливают гипоксия, ацидоз, гиперкапния, биологически активные вещества (гистамин, брадикинин, простагландины, серотонин, аденозин, АДФ), оксид азота, ионы К+, Н+.
Из-за обильного кровоснабжения гиперемированные ткани имеют красноватый оттенок и повышенную температуру.
Покраснение ткани связано с увеличением притока артериальной крови, содержащей оксигемоглобин, и расширением, раскрытием дополнительных мелких артерий, артериол и прекапилляров.
Расширение артериальных сосудов приводит к повышению в них гидростатического давления (при незначительном увеличении в венозном отделе), возрастанию градиента давлений между артериальным и венозным отрезками сосудистого русла и линейной и объёмной скоростей кровотока. Сокращается время пребывания эритроцита в капилляре, что снижает диссоциацию оксигемоглобина и артериолярно-венулярной разницы по кислороду. Венозная кровь становится более насыщенной кислородом и приобретает алый цвет, что внешне проявляется покраснением. Повышение температуры гиперемированных тканей обусловлено большим притоком тёплой артериальной крови и локальной активации тканевых окислительных процессов. При этом наблюдается увеличение тургора (напряжённости) тканей за счёт увеличения давления в капиллярах и усиления фильтрации жидкости из микрососудов в ткани. Это происходит вследствие увеличения числа функционирующих капилляров, увеличении площади капиллярного русла и поверхности транскапиллярного обмена. Возрастает не только объём фильтрации, но и лимфообразование с лимфооттоком, почему и повышается тургор и не возникает отёк тканей.
Также возрастают функциональные возможности: ускоряется метаболизм и регенерация (восстановление). Это используется при постановке медицинских банок, горчичников и т.п. Артериальная гиперемия самостоятельного значения в патологии не имеет, хотя при ней повышается риск разрывов сосудов (при наличии изменений их стенок) и кровоизлияний.
Ускорение кровотока и интенсификация окислительных процессов в органах и тканях могут способствовать генерализации инфекции и развитию сепсиса, чрезмерному образованию и выходу гормонов из вовлечённых эндокринных желёз, что наблюдается, например, при тиреотоксическом кризе. Выраженная местная артериальная гиперемия может вызывать малокровие в других органах. Постишемическая гиперемия с одной стороны восполняет кислородный и субстратный дефицит, развившийся при ишемии, а с другой — вызывает вымывание недоокисленных продуктов распада и свободноперекисного окисления липидов в системный кровоток, что приводит к повреждению мембран клеток в других участках.
При общем артериальном полнокровии увеличиваются показатели системной гемодинамики:
объёмный кровоток в коже;
минутный объём сердца;
общее периферическое сопротивление;
артериальное давление.
Следовательно, возрастает нагрузка на сердце, что повышает риск развития сердечной недостаточности и артериальной гипертензии. Иначе говоря, артериальная гиперемия, имеющая защитное и приспособительное значение, может стать причиной различных патологических процессов.
ВЕНОЗНАЯ ГИПЕРЕМИЯ
Венозное полнокровие (венозный застой) — увеличение кровенаполнения органов и тканей в результате уменьшения оттока крови при её неизменённом притоке. Венозный застой может быть острым и хроническим; местным и общим.
ОБЩЕЕ ВЕНОЗНОЕ ПОЛНОКРОВИЕ
Венозный застой развивается при острой или хронической сердечно-сосудистой недостаточности.
В зависимости от того, какой желудочек сердца имеет патологию, венозное полнокровие развивается по-разному.
● При поражении левого желудочка сердца снижается сердечный выброс, повышается объём крови и давление в левом предсердии и впадающих в него венах. В результате развивается венозный застой в малом круге кровообращения.
● При правожелудочковой недостаточности венозный застой возникает в органах и тканях большого круга кровообращения. Если не ликвидирована патология сердца, постепенно венозное полнокровие распространяется на всю венозную систему.
Застой венозной крови приводит к расширению вен, венул и капилляров, что сопровождается повышением давления в венозном отрезке сосудистого русла, понижением артериоло-венулярного градиента, уменьшением линейной и объёмной скоростей кровотока, развитием толчкообразного движения крови. Если давление в венах становится больше, чем в артериях, то появляется маятникообразное движение крови. Дальнейшее повышение давления в венах приводит к остановке кровотока в капиллярах (стаз). Увеличение артериоло-венулярной разницы по кислороду обусловлено снижением скорости кровотока и увеличением диссоциации оксигемоглобина. Количество крови, протекающей через капилляр в единицу времени, уменьшается, что сопровождается гипоксией. Из-за повышения гидростатического давления в венозном отделе микроциркуляторного русла снижается реабсорбция жидкости из околоклеточного пространства в сосуд, что, наряду с уменьшением лимфооттока, проявляется развитием застойного отёка. Ткани увеличиваются в объёме (за счёт повышения кровенаполнения и отёка), приобретают синюшный (цианотичный) цвет, что является следствием увеличения содержания восстановленного гемоглобина в венозной крови. Температура тканей понижается вследствие дефицита в крови кислорода, ослабления окислительных процессов, а также постепенного уменьшения притока тёплой артериальной крови по мере прогрессирования венозной гиперемии. Расширение поверхностных кожных вен приводит к увеличению теплоотдачи. Хроническое переполнение вен кровью вызывает не только расширение, но и извитость вен.
ОСТРОЕ ОБЩЕЕ ВЕНОЗНОЕ ПОЛНОКРОВИЕ
Острое общее венозное полнокровие — острое замедление скорости кровотока в венах.
В тканях развивается гипоксия и ацидоз, повышается сосудистая проницаемость, особенно в микроциркуляторном русле, что приводит к:
плазматическому пропитыванию стенок сосудов;
отёку тканей, дистрофическим и некротическим изменениям в них;
множественным диапедезным кровоизлияниям (рис. 3-1).
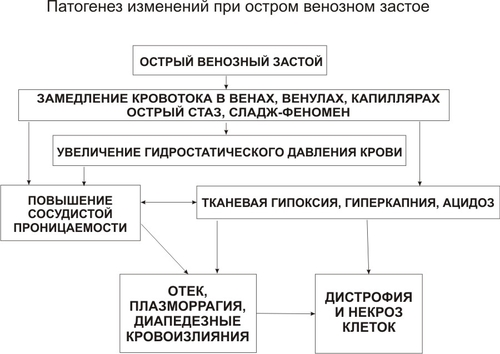
Рис. 3-1. Пато- и морфогенез изменений при остром венозном застое (схема).
Прежде всего страдают органы депонирования крови — лёгкие, печень, кожа и подкожная клетчатка, почки, селезёнка.
● Лёгкие. Развиваются отёк (кардиогенный) и точечные кровоизлияния, преимущественно в субплевральных (наиболее удаленных от магистрального кровотока) отделах, что способствует прогрессированию гемодинамических нарушений и развитию лёгочной недостаточности.
● Почки. Вследствие ишемии происходит сброс крови по юкстамедуллярному шунту, это приводит к малокровию коры и полнокровию мозгового вещества почки, дистрофии и, в тяжёлых случаях, к некрозу эпителия проксимальных и дистальных канальцев. Развивается острая почечная недостаточность (некротический нефроз).
● Печень. Возникает полнокровие и значительное расширение венозных сосудов центральных отделов долек. Возможны кровоизлияния и некроз центролобулярных гепатоцитов.
● Селезёнка. Увеличение размера за счёт заполнения кровью синусов, с поверхности разреза обильно стекает кровь.
ХРОНИЧЕСКОЕ ОБЩЕЕ ВЕНОЗНОЕ ПОЛНОКРОВИЕ
Помимо процессов, которые развиваются при острой венозной гиперемии, происходит атрофирование паренхимы и склероз стромы органов из-за активации фибробластов и разрастания соединительной ткани. В результате этих процессов развивается уплотнение (индурация) поражённых органов и тканей (рис. 3-2). Хронический отёк вызывает вторичную перегрузку лимфатической системы и её недостаточность, что ещё более усугубляет тканевые изменения, протекающие по принципу «порочных кругов». Формируется капиллярно-паренхиматозный блок, приводящий к капилляро-трофической недостаточности (рис. 3-3).

Рис. 3-2. Пато- и морфогенез изменений при хроническом венозном застое (схема).

Рис. 3-3. Формирование капиллярно-паренхиматозного блока при хроническом венозном застое (схема).
Магистрализация микроциркуляторного кровообращения (ток крови идёт преимущественно по стволовым, магистральным сосудам) первоначально имеет компенсаторное значение, так как способствует разгрузке периферических капилляров. Однако длительная гипоксия тканей вызывает необратимые дистрофические, атрофические и склеротические изменения. Скопление крови в депонирующих капиллярах, артериоло-венулярных и других коллекторах ведёт к значительной перегрузке венозного русла, расширению микрососудов, их атонии и к ещё большей венозной гиперемии. Получается замкнутый порочный круг, разорвать который можно лишь на начальных стадиях его формирования.
При хроническом общем венозном полнокровии наблюдаются изменения в коже, серозных полостях, печени, лёгких, почках, селезёнке.
● Кожа и подкожная клетчатка. Наиболее выраженные изменения происходят в нижних конечностях. Наблюдается расширение и полнокровие венозных сосудов, что обусловливает синюшный оттенок (цианоз), отёк, атрофию эпидермиса, склероз собственно дермы, застой лимфы. В дистальных отделах конечностей и в ногтевых ложах из-за развитой венозной сети отмечается акроцианоз. На фоне хронического венозного застоя часто развиваются трофические язвы стоп и голеней, длительно не заживающие и трудно поддающиеся лечению.
● Серозные полости. Из-за скопления отёчной жидкости образуется гидроторакс, гидроперикард, асцит.
● Печень. Венозное полнокровие сопровождается кровоизлияниями в центральных отделах долек, атрофией и некрозом центролобулярных гепатоцитов, а также жировой дистрофией печёночных клеток на периферии долек. Это создаёт на разрезе пёстрый вид печени за счёт чередования тёмно-красных и желтовато-коричневых участков, что напоминает срез мускатного ореха. В связи с этим такая картина получила название — мускатная печень (рис. 3-4). Орган увеличен в размерах, плотноватой консистенции, с закруглёнными краями. Дальнейшему распространению венозной крови из центральной части синусоидов препятствует более высокое давление в системе печёночной артерии на периферии дольки. Хроническая гипоксия приводит к разрастанию соединительной ткани по ходу синусоидов (капилляризация синусоидов), являющейся отражением развития капиллярно-паренхиматозного блока. В финале процесса формируется мускатный фиброз, а затем и мускатный (кардиальный) мелкоузловой цирроз печени.
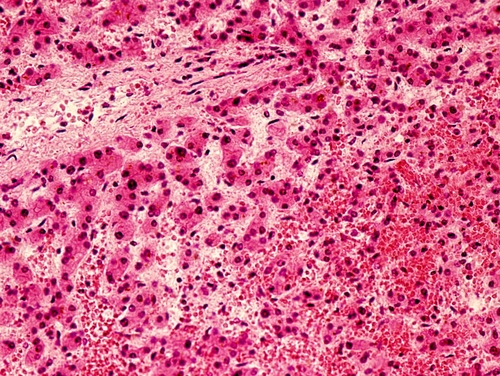
Рис. 3-4. Хроническое венозное полнокровие печени (мускатная печень). Окраска гематоксилином и эозином (x150).
● Лёгкие. Вследствие выхода (диапедеза) эритроцитов из гиперемированных венозных сосудов возникает гемосидероз, а также диффузное разрастание соединительной ткани в межальвеолярных перегородках, вокруг бронхов и сосудов, что придаёт органу буроватую окраску и плотную консистенцию — развивается бурая индурация лёгких (рис. 3-5). В мокроте больного при микроскопическом исследовании обнаруживают гемосидерофаги — клетки сердечной недостаточности (сердечных пороков). Нарастанию склеротических процессов способствует и недостаточность лимфатической системы, вначале резорбционная, а затем и механическая из-за заполнения лимфатических капилляров сидерофагами. Фиброзу ткани способствует склерогенный эффект SH-ферритина, входящего в состав гемосидерина, и обладающего к тому же вазопаралитическим действием. Всё это ещё больше увеличивает венозный застой.
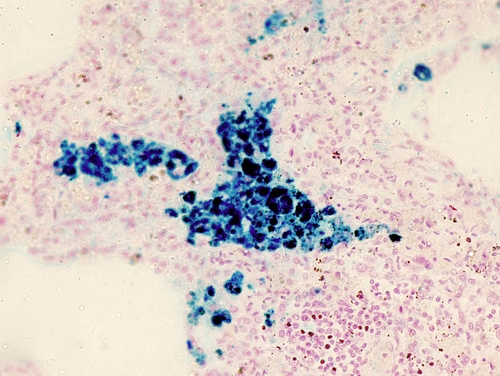
Рис. 3-5. Бурая индурация лёгких. Реакция Перлса (x200).
● Почки. Развивается цианотическая индурация. Она обусловлена венозным застоем и лимфостазом, особенно выраженными в мозговом веществе вследствие сброса крови по юкстамедуллярному шунту. Почки увеличены в размерах, плотные, синюшные. При хронической сердечно-сосудистой недостаточности усилению капиллярно-паренхиматозного блока в почках способствует снижение ударного объёма сердечного выброса, что приводит к уменьшению почечного кровотока, увеличению гипоксии и стимулирует ренин-ангиотензиновую систему. Её активация вызывает спазм внутрипочечных артерий, что усиливает дистрофию эпителия канальцев и активизирует склероз стромы органов.
● Селезёнка. Происходит увеличение в размерах (застойная спленомегалия), уплотнение. На разрезе пульпа не даёт соскоба. Развивается цианотическая индурация селезёнки. При гистологическом исследовании фолликулы атрофированы, красная пульпа склерозирована, полнокровна. Эти изменения особенно выражены при портальной гипертензии.
