
- •Системный подход в исследованиях жизнедеятельности человека
- •Механизмы организации живых систем
- •«Болезни цивилизации» и системный подход
- •Психогенные аспекты патологии и системный анализ
- •Реактивность
- •Специфический иммунный ответ
- •Строение иммунной системы
- •Клеточные основы иммунного ответа
- •Гуморальный иммунитет
- •Гипоксия
- •Изменения метаболизма при гипоксии
- •Нарушения работы систем организма
- •Морфологические проявления
- •Приспособительные реакции при гипоксии
- •Химические и лекарственные факторы
- •Избыточное питание
- •Физические факторы
- •Изменение атмосферного давления
- •Действие лучистой энергии
- •Повреждение клетки и межклеточных структур
- •Нарушения межклеточных взаимодействий
- •Повреждение клеточных органелл
- •Дистрофии
- •Белковая дистрофия
- •Гиалиновые изменения
- •Жировая дистрофия миокарда
- •Нарушение обмена нуклеопротеидов
- •Патология водно-электролитного обмена
- •Нефротические отёки
- •Кахексические отёки
- •Нефритические отёки
- •Почечные механизмы
- •Патофизиологические эффекты ацидозов и алкалозов
- •Показатели нарушения кислотно-основного состояния
- •Этиология и патогенез
- •Морфогенез
- •Макроскопические признаки
- •Микроскопические и ультраструктурные признаки
- •Клинико-морфологические формы
- •Апоптоз
- •Этиология и патогенез
- •Морфология
- •Сравнительная характеристика некроза и апоптоза
- •Биохимические отличия апопотоза от некроза
- •Нарушения регуляции апоптоза в патологии и его клиническое значение
- •Свободнорадикальная смерть клеток
- •Смерть клеток при действии ионизирующей радиации
- •Патогенез
- •Местное венозное полнокровие
- •Кровотечение
- •Внутренняя (кровяная) система коагуляции
- •Внешняя (тканевая) система коагуляции
- •Антикоагуляционная система крови
- •Фибринолиз
- •Эндотелий в коагуляции и фибринолизе
- •Тромбоциты
- •Тромбоз
- •Морфология тромба
- •Исходы тромба
- •Патогенез
- •Морфология двс-синдрома
- •Морфология ишемии
- •Инфаркт
- •Воспаление и иммунитет
- •Местные реакции при воспалении
- •Воспаление как общепатологический процесс
- •Гнойное воспаление
- •Продуктивное воспаление
- •Хроническое экссудативное воспаление
- •Воспаление вокруг паразитов и инородных тел
- •Патогенез
- •Стадии развития
- •Классификация
- •Изменения в органах и системах
- •Тепловой и солнечный удары
- •Гипотермия
- •Динамика заживления ран
- •Стадия резистентности
- •Стадия истощения
- •Механизм увеличения функционирующих структур
- •Механизм преобразования структур
- •Реакции гиперчувствительности типа II
- •Аутоиммунные болезни
- •Системные аутоиммунные заболевания
- •Органоспецифические аутоиммунные заболевания
- •Диссеминированные аутоиммунные заболевания
- •Иммунодефициты клеточного происхождения
- •Иммунодефициты гуморального происхождения
- •Амилоидоз
- •Эпидемиология опухолей
- •Этиология опухолей
- •Инфекционная теория канцерогенеза
- •Клеточные онкогены — промоторы опухолевого роста
- •Гены — супрессоры рака
- •Биохимический атипизм
- •Антигенный атипизм
- •Теории опухолевой трансформации
- •Предопухолевая дисплазия
- •Стадия инвазивной опухоли
- •Метастазирование
- •Строма опухоли
- •Ангиогенез в опухоли
- •Характер роста опухоли
- •Взаимодействие опухоли и организма
- •Классификация опухолей
- •Опухоли из эпителия
- •Нейроэндокринные опухоли
- •Опухоли мягких тканей
- •Опухоли меланинпродуцирующей ткани
- •Этиология
- •Диагноз
- •Расхождение диагнозов
- •Ятрогении
- •Патоморфоз
- •Дифференцировка клеток костного мозга
- •Патология эритроцитов
- •Эритроцитозы
- •Классификация анемий
- •Анемии при кровопотерях
- •Дисэритропоэтические анемии
- •Патология лейкоцитов
- •Лейкемоидные реакции
- •Гемобластозы
- •Новообразования миелоидной ткани
- •Острые миелоидные лейкозы
- •Миелодиспластические (миелопролиферативные) заболевания
- •Миелодиспластические синдромы
- •Новообразования лимфоидной ткани
- •Международная классификация новообразований лимфоидной ткани
- •III. Болезнь Ходжкина.
- •Острые лимфобластные лейкозы
- •Хронический лимфоцитарный лейкоз
- •Опухоли из плазматических клеток
- •Болезнь ходжкина
- •Лимфомы кожи
- •Опухоли из гистиоцитов
- •Опухоли из тучных клеток
- •Тромбоцитарные заболевания. Коагулопатии
- •Нарушения сосудистых факторов свёртывания
- •Нарушения плазменных факторов свёртывания
- •Гемофилия
- •Болезнь виллебранда
- •Нарушения тромбоцитарных факторов свёртывания
- •Атеросклероз
- •Гиперлипидемии
- •Патогенез атеросклероза
- •Основные этапы патогенеза атеросклероза
- •Доброкачественная гипертоническая болезнь
- •Заболевания сердца
- •Аритмии
- •Нарушения автоматизма
- •Нарушения проводимости
- •Нарушения возбудимости
- •Смешанные формы аритмий
- •Формы ибс
- •Инфаркт миокарда
- •Хроническая ишемическая болезнь сердца
- •Кардиомиопатии
- •Первичные кардиомиопатии
- •Вторичные кардиомиопатии
- •Миокардиты
- •Перикардиты
- •Сердечная недостаточность
- •Острая сердечная недостаточность
- •Хроническая сердечная недостаточность
- •Опухоли сердца
- •Приобретённые аневризмы артерий
- •Варикозное расширение вен
- •Обструкция лимфатических сосудов
- •Вторичные васкулиты
- •Сосудистые опухоли промежуточной группы
- •Строение и физиология лёгких
- •Нереспираторные функции лёгких
- •Механизмы защиты бронхолёгочной системы
- •Крупозная пневмония
- •Бронхопневмония
- •Отдельные виды острой интерстициальной пневмонии
- •Абсцесс лёгкого
- •Сосудистая патология лёгких
- •Хронические обструктивные заболевания лёгких
- •Хронический обструктивный бронхит
- •Бронхоэктатическая болезнь
- •Хроническая обструктивная эмфизема лёгких
- •Бронхиальная астма
- •Лёгочные васкулиты
- •Пневмокониозы
- •Дыхательная недостаточность
- •Рак лёгкого
- •Болезни плевры
- •Аномалии языка и слизистой оболочки рта
- •Аномалии слюнных желёз
- •Аномалии зубов
- •Кисты головы и шеи
- •Пульпит
- •Некариозные поражения твёрдых тканей зуба
- •Болезни пародонта
- •Гингивит
- •Пародонтит
- •Пародонтоз
- •Хейлиты
- •Глоссит
- •Язвенно-некротический гингивит
- •Кандидозный стоматит
- •Туберкулёз
- •Сифилис
- •Хронический сиаладенит
- •Сухой синдром Шёгрена
- •Опухоли слюнных желёз
- •Кисты челюстей
- •Опухолеподобные поражения челюстей
- •Мезенхимальные одонтогенные доброкачественные опухоли
- •Смешанные одонтогенные доброкачественные опухоли
- •Недостаточность пищеварения
- •Нарушения аппетита
- •Нарушение пищеварения в полости рта
- •Болезни пищевода
- •Дивертикулы пищевода
- •Хиатальная грыжа
- •Эзофагит
- •Врождённые и наследственные аномалии
- •Гастрит
- •Хронический гастрит
- •Опухоли желудка
- •Врождённые аномалии кишечника
- •Синдром мальабсорбции
- •Ишемическая болезнь кишечника
- •Аппендицит
- •Опухоли аппендикса
- •Колоректальный рак (рак толстой кишки)
- •Заболевания брюшины
Макроскопические признаки
Ранние стадии некроза обычно не видны невооружённым глазом. Поздние стадии некроза имеют разнобразные макроскопические проявления. Общим для всех форм некроза являются изменения цвета, консистенции и в ряде случаев запаха некротизированных тканей.
● Колликвационный некроз (от греч. malakas — мягкий) — консистенция мёртвой ткани дряблая, содержит большое количество жидкости, подвергается миомаляции.
● Коагуляционный некроз — некротизированная ткань имеет плотную и сухую консистенцию.
Цвет некротических масс зависит от наличия примесей крови и различных пигментов, а также обусловлен развитием на границе между мёртвой и живой тканью зоны демаркационного воспаления, имеющей красно-бурый цвет. Мертвая ткань бывает белой или желтоватой, нередко окруженна красно-бурым венчиком. При пропитывании некротических масс кровью, они могут приобретать окраску от красной, до бурой, жёлтой и зелёной, в зависимости от преобладания в них тех или иных гемоглобинных пигментов. В некоторых случаях фокусы некрозы прокрашиваются жёлчью. При гнилостном расплавлении мертвая ткань издаёт характерный дурной запах.
Микроскопические и ультраструктурные признаки
Микроскопичесие признаки некроза выявляются лишь на поздних стадиях процесса на фоне аутолиза. Ранние стадии некроза можно диагностировать лишь с использованием специальных методов, таких как поляризационная и люминесцентная микроскопия с окраской акридиновым оранжевым, гистохимических методик и (ШИК-реакция) и электронной микроскопии.
Ультраструктурные признаки некроза отражают изменения в ядре, митохондриях, полисомах, лизосомах, цитоплазматической сети клетки.
● Ядро. Агрегация хроматина, фрагментация фибрилл, полное разрушение.
● Митохондрии. Набухание, уменьшение плотности матрикса, образование в нём агрегатов неправильной формы, отложение солей кальция.
● Цитоплазматическая сеть. Набухание, фрагментация и распад мембранных структур.
● Полисомы и рибосомы. Распад полисом, отделение рибосом от поверхности цистерн эндоплазматической системы, уменьшение размеров и количества рибосом.
● Лизосомы. Агрегация гранул матрикса и его просветление, разрыв мембран.
● Цитоплазматический матрикс. Исчезновение гранул гликогена, снижение активности ферментов.
Микроскопические признаки некроза выявляются изменениях ядра, цитоплазмы клеток. Изменения ядер связаны с активацией гидролаз (рибонуклеаз и дезоксирибонуклез). Ядра последовательно подвергаются сморщиванию (кариопикноз), распаду на глыбки (кариорексис) и лизируются (кариолизис, см. рис. 2-3). В цитоплазме происходит денатурация и коагуляция белков, сменяемая обычно колликвацией. Коагуляция цитоплазмы, сменяется распадом её на глыбки (плазморексис) и лизисом органелл (плазмолизис, см. рис. 2-4). При местных изменениях говорят о фокальном коагуляционном или колликвационном некрозах.
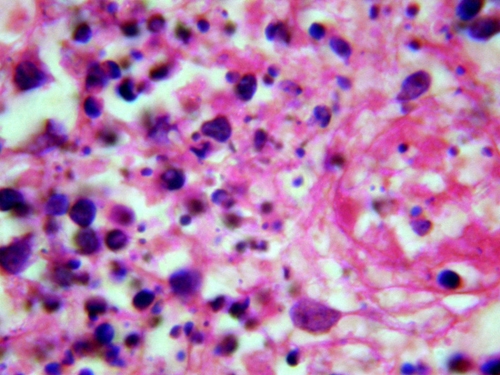
Рис. 2-3. Некроз и апоптоз лимфоцитов фолликулов селезенки. Окраска гематоксилином и эозином (x600).
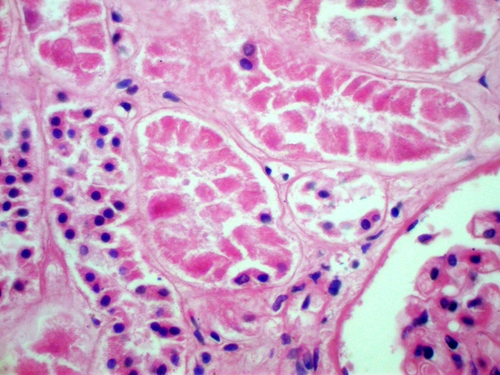
Рис. 2-4. Некроз эпителия проксимальных и дистальных канальцев почки. Окраска гематоксилином и эозином (x200).
Некроз развивается не только в паренхиматозных элементах тканей и органов, но и в их строме. При этом происходит разрушение как клеток стромы, так и нервных окончаний и компонентов экстрацеллюлярного матрикса. Расщепление ретикулярных, коллагеновых и эластических волокон происходит с участием нейтральных протеаз (коллагеназ, эластаз), гликопротеинов (протеаз), липидов (липаз). При микросокпическом исследовании обнаруживается распад, фрагментация и лизис ретикулярных, коллагеновых и эластических волокон (эластолизис), в некротизироварованной ткани нередко откладывается фибрин (фибриноидный некроз). В жировой ткани некроз носит свои специфические черты в связи с накоплением в некротических массах жирных кислот и мыл, что ведёт к образованию липогранулём.
Развитие некроза сопровождается возникновением местного демаркационного острого воспаления (рис. 2-5).
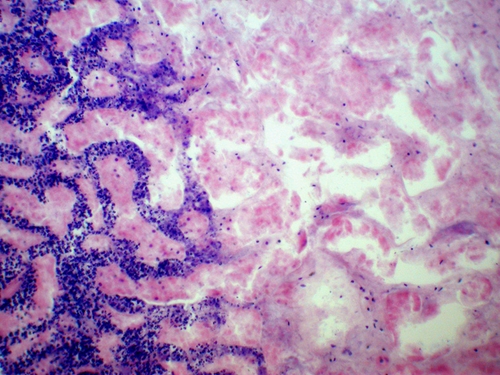
Рис. 2-5. Инфакт почки. Видны зоны некроза и демаркационного воспаления. Окраска гематоксилином и эозином (x100).
Возникновение местного демаркационного острого воспаления при некрозе связывается с выделением некротизированной тканью провоспалительных субстанций. Погибающие клетки генерируют лейкотриены (мощные медиаторы воспаленеия), образующиеся при перекисном окислении липидов. Компоненты, освобождающиеся при повреждении митохондрий являются сильными активаторами системы комплемента. Воспалительная реакция на некроз может вызвать повреждения сохранных клеток и тканей в зоне демаркационного воспаления. Это особенно важно, при инфаркте миокарда, когда погибшие кардиомиоциты обнаруживаются не только в очагах некроза, но и в зоне перифокального воспаления, что увеличивает площадь некроза миокарда. Повреждение кардиомиоцитов в зоне демаркационного воспаления обусловлено реперфузией крови и действием клеток воспалительного инфильтрата, прежде всего полиморфноядерных лейкоцитов и макрофагов, генерирующих протеазы и активные формы кислорода.
Реакция на некроз может быть местной и системной. Системная реакция. Связана с синтезом клетками печени двух белков острой фазы воспаления — C-реактивного белка и плазменного амилоид-ассоциированного белка. Концентрация C-реактивного белка повышается в плазме при различных видах повреждения, он аккумулируется в некротических массах и может активировать комплемент по классическому пути и инициировать развитие демаркационного воспаления. Роль амилоид-ассоциированного белка связана с опсонизированием хроматина, который попадает в кровь из очагов некроза. Амилоид-ассоциированный белок может стать белком-предшественником при формировании АА-амилоида.
