
- •Системный подход в исследованиях жизнедеятельности человека
- •Механизмы организации живых систем
- •«Болезни цивилизации» и системный подход
- •Психогенные аспекты патологии и системный анализ
- •Реактивность
- •Специфический иммунный ответ
- •Строение иммунной системы
- •Клеточные основы иммунного ответа
- •Гуморальный иммунитет
- •Гипоксия
- •Изменения метаболизма при гипоксии
- •Нарушения работы систем организма
- •Морфологические проявления
- •Приспособительные реакции при гипоксии
- •Химические и лекарственные факторы
- •Избыточное питание
- •Физические факторы
- •Изменение атмосферного давления
- •Действие лучистой энергии
- •Повреждение клетки и межклеточных структур
- •Нарушения межклеточных взаимодействий
- •Повреждение клеточных органелл
- •Дистрофии
- •Белковая дистрофия
- •Гиалиновые изменения
- •Жировая дистрофия миокарда
- •Нарушение обмена нуклеопротеидов
- •Патология водно-электролитного обмена
- •Нефротические отёки
- •Кахексические отёки
- •Нефритические отёки
- •Почечные механизмы
- •Патофизиологические эффекты ацидозов и алкалозов
- •Показатели нарушения кислотно-основного состояния
- •Этиология и патогенез
- •Морфогенез
- •Макроскопические признаки
- •Микроскопические и ультраструктурные признаки
- •Клинико-морфологические формы
- •Апоптоз
- •Этиология и патогенез
- •Морфология
- •Сравнительная характеристика некроза и апоптоза
- •Биохимические отличия апопотоза от некроза
- •Нарушения регуляции апоптоза в патологии и его клиническое значение
- •Свободнорадикальная смерть клеток
- •Смерть клеток при действии ионизирующей радиации
- •Патогенез
- •Местное венозное полнокровие
- •Кровотечение
- •Внутренняя (кровяная) система коагуляции
- •Внешняя (тканевая) система коагуляции
- •Антикоагуляционная система крови
- •Фибринолиз
- •Эндотелий в коагуляции и фибринолизе
- •Тромбоциты
- •Тромбоз
- •Морфология тромба
- •Исходы тромба
- •Патогенез
- •Морфология двс-синдрома
- •Морфология ишемии
- •Инфаркт
- •Воспаление и иммунитет
- •Местные реакции при воспалении
- •Воспаление как общепатологический процесс
- •Гнойное воспаление
- •Продуктивное воспаление
- •Хроническое экссудативное воспаление
- •Воспаление вокруг паразитов и инородных тел
- •Патогенез
- •Стадии развития
- •Классификация
- •Изменения в органах и системах
- •Тепловой и солнечный удары
- •Гипотермия
- •Динамика заживления ран
- •Стадия резистентности
- •Стадия истощения
- •Механизм увеличения функционирующих структур
- •Механизм преобразования структур
- •Реакции гиперчувствительности типа II
- •Аутоиммунные болезни
- •Системные аутоиммунные заболевания
- •Органоспецифические аутоиммунные заболевания
- •Диссеминированные аутоиммунные заболевания
- •Иммунодефициты клеточного происхождения
- •Иммунодефициты гуморального происхождения
- •Амилоидоз
- •Эпидемиология опухолей
- •Этиология опухолей
- •Инфекционная теория канцерогенеза
- •Клеточные онкогены — промоторы опухолевого роста
- •Гены — супрессоры рака
- •Биохимический атипизм
- •Антигенный атипизм
- •Теории опухолевой трансформации
- •Предопухолевая дисплазия
- •Стадия инвазивной опухоли
- •Метастазирование
- •Строма опухоли
- •Ангиогенез в опухоли
- •Характер роста опухоли
- •Взаимодействие опухоли и организма
- •Классификация опухолей
- •Опухоли из эпителия
- •Нейроэндокринные опухоли
- •Опухоли мягких тканей
- •Опухоли меланинпродуцирующей ткани
- •Этиология
- •Диагноз
- •Расхождение диагнозов
- •Ятрогении
- •Патоморфоз
- •Дифференцировка клеток костного мозга
- •Патология эритроцитов
- •Эритроцитозы
- •Классификация анемий
- •Анемии при кровопотерях
- •Дисэритропоэтические анемии
- •Патология лейкоцитов
- •Лейкемоидные реакции
- •Гемобластозы
- •Новообразования миелоидной ткани
- •Острые миелоидные лейкозы
- •Миелодиспластические (миелопролиферативные) заболевания
- •Миелодиспластические синдромы
- •Новообразования лимфоидной ткани
- •Международная классификация новообразований лимфоидной ткани
- •III. Болезнь Ходжкина.
- •Острые лимфобластные лейкозы
- •Хронический лимфоцитарный лейкоз
- •Опухоли из плазматических клеток
- •Болезнь ходжкина
- •Лимфомы кожи
- •Опухоли из гистиоцитов
- •Опухоли из тучных клеток
- •Тромбоцитарные заболевания. Коагулопатии
- •Нарушения сосудистых факторов свёртывания
- •Нарушения плазменных факторов свёртывания
- •Гемофилия
- •Болезнь виллебранда
- •Нарушения тромбоцитарных факторов свёртывания
- •Атеросклероз
- •Гиперлипидемии
- •Патогенез атеросклероза
- •Основные этапы патогенеза атеросклероза
- •Доброкачественная гипертоническая болезнь
- •Заболевания сердца
- •Аритмии
- •Нарушения автоматизма
- •Нарушения проводимости
- •Нарушения возбудимости
- •Смешанные формы аритмий
- •Формы ибс
- •Инфаркт миокарда
- •Хроническая ишемическая болезнь сердца
- •Кардиомиопатии
- •Первичные кардиомиопатии
- •Вторичные кардиомиопатии
- •Миокардиты
- •Перикардиты
- •Сердечная недостаточность
- •Острая сердечная недостаточность
- •Хроническая сердечная недостаточность
- •Опухоли сердца
- •Приобретённые аневризмы артерий
- •Варикозное расширение вен
- •Обструкция лимфатических сосудов
- •Вторичные васкулиты
- •Сосудистые опухоли промежуточной группы
- •Строение и физиология лёгких
- •Нереспираторные функции лёгких
- •Механизмы защиты бронхолёгочной системы
- •Крупозная пневмония
- •Бронхопневмония
- •Отдельные виды острой интерстициальной пневмонии
- •Абсцесс лёгкого
- •Сосудистая патология лёгких
- •Хронические обструктивные заболевания лёгких
- •Хронический обструктивный бронхит
- •Бронхоэктатическая болезнь
- •Хроническая обструктивная эмфизема лёгких
- •Бронхиальная астма
- •Лёгочные васкулиты
- •Пневмокониозы
- •Дыхательная недостаточность
- •Рак лёгкого
- •Болезни плевры
- •Аномалии языка и слизистой оболочки рта
- •Аномалии слюнных желёз
- •Аномалии зубов
- •Кисты головы и шеи
- •Пульпит
- •Некариозные поражения твёрдых тканей зуба
- •Болезни пародонта
- •Гингивит
- •Пародонтит
- •Пародонтоз
- •Хейлиты
- •Глоссит
- •Язвенно-некротический гингивит
- •Кандидозный стоматит
- •Туберкулёз
- •Сифилис
- •Хронический сиаладенит
- •Сухой синдром Шёгрена
- •Опухоли слюнных желёз
- •Кисты челюстей
- •Опухолеподобные поражения челюстей
- •Мезенхимальные одонтогенные доброкачественные опухоли
- •Смешанные одонтогенные доброкачественные опухоли
- •Недостаточность пищеварения
- •Нарушения аппетита
- •Нарушение пищеварения в полости рта
- •Болезни пищевода
- •Дивертикулы пищевода
- •Хиатальная грыжа
- •Эзофагит
- •Врождённые и наследственные аномалии
- •Гастрит
- •Хронический гастрит
- •Опухоли желудка
- •Врождённые аномалии кишечника
- •Синдром мальабсорбции
- •Ишемическая болезнь кишечника
- •Аппендицит
- •Опухоли аппендикса
- •Колоректальный рак (рак толстой кишки)
- •Заболевания брюшины
Инфаркт миокарда
Инфаркт миокарда — циркулярный некроз сердечной мышцы вследствие остро возникающей абсолютной или относительной недостаточности коронарного кровотока. Смертность при инфаркте миокарда в течение первого часа на догоспитальном этапе составляет около 30%. Госпитальная смертность в первые 28 сут инфаркта миокарда — 15–28%.
Инфаркты миокарда классифицируют в зависимости от времени их возникновения, локализации, поражённого слоя сердечной мышцы, распространённости поражения.
● По времени возникновения выделяют:
первичный (острый) инфаркт миокарда в течение 4 нед от приступа ишемии до формирования рубца;
повторный инфаркт миокарда (через 4 нед и более после первичного инфаркта);
рецидивирующий инфаркт миокарда, возникающий в течение 4 нед существования первичного или повторного инфаркта).
● По локализации выделяют следующие виды.
◊ Передний инфаркт миокарда (при нарушении кровотока в бассейне левой коронарной артерии, особенно её нисходящей ветви) — в области верхушки сердца, передней и боковой стенках левого желудочка, передней части межжелудочковой перегородки.
◊ Задний инфаркт миокарда (при окклюзии огибающей ветви левой коронарной артерии) — в задней стенке левого желудочка, задней части межжелудочковой перегородки.
◊ Обширный инфаркт миокарда (при окклюзии основного ствола левой коронарной артерии).
◊ Очень редко бывает инфаркт миокарда правого желудочка.
● По зоне поражения сердечной мышцы:
субэндокардиальный — в субэндокардиальном слое;
интрамуральный — в средних слоях миокарда;
субэпикардиальный — под эпикардом;
трансмуральный — поражение всех слоёв миокарда.
● По распространённости поражения:
мелкоочаговый;
крупноочаговый;
обширный (обычно трансмуральный).
Патогенез. Ишемию миокарда наблюдают при всех формах ИБС. Однако при стенокардии краткая повторная острая ишемия миокарда не переходит в его некроз. При внезапной коронарной смерти ишемическое повреждение миокарда протекает с морфологическими изменениями, характерными для фибрилляции желудочков. При инфаркте миокарда острая очаговая ишемия служит первой стадией заболевания. Патогенез инфаркта миокарда состоит из ишемической (донекротической) стадии, некротической и стадии рубцевания (организации).
Известно, что клетка или ткань не может сразу из состояния жизни перейти в состояние некроза, т.е. смерти. Некрозу всегда предшествуют переходные состояния — дистрофия и некробиоз. Это биологическая закономерность проявляется на всех уровнях организации материи. Поэтому нельзя, исходя из термина «инфаркт миокарда», вырывать из пато- и морфогенеза всего заболевания одно звено — некроз, а предшествующую некрозу ишемическую стадию относить к другой форме ИБС. Так делают в зарубежных руководствах, выделяющих лишь две стадии инфаркта миокарда. Это тем более неверно, что подходы к лечению стенокардии как самостоятельной формы ИБС и ишемической стадии инфаркта миокарда не одинаковы.
Ишемическая стадия
Длительность ишемической стадии инфаркта миокарда — 18–24 ч. Характерно развитие ишемической дистрофии сердечной мышцы в области нарушения кровообращения.
При инфаркте миокарда в большинстве случаев просветы трёх коронарных артерий в сумме составляют лишь 34+-2,7% от нормы, в то время как так называемая критическая сумма их просветов должна быть не менее 35%. Спазм резко стенозированной коронарной артерии может привести к повреждению атеросклеротической бляшки. При этом в кровь поступает тканевой тромбопластин, стимулирующий агрегацию тромбоцитов. Они секретируют тромбоксан А2, серотонин, гистамин и другие биологически активные вещества, способствующие спазму сосуда и образованию в нём тромба (рис. 10-11). Однако примерно в 1/3 случаев тромба в коронарной артерии при аутопсии не обнаруживают. Тем не менее, и при тромбозе, и при длительном спазме коронарной артерии в миокарде возникают морфологические изменения, обусловленные острой ишемией. При этом важны длительность остановки кровотока и выраженность коллатерального кровообращения. Последнее определяет размеры так называемой периинфарктной зоны, возникающей в результате спазма мелких сосудов вокруг участка полного отсутствия кровотока. В дальнейшем, если коллатеральное кровообращение достаточно для кровоснабжения периинфарктной зоны, возникшие ишемические повреждения миокарда могут быть обратимы. Если же кровоснабжение этой зоны будет недостаточным, то дистрофические изменения сердечной мышцы закончатся инфарктом, увеличив размеры некротизированного участка.
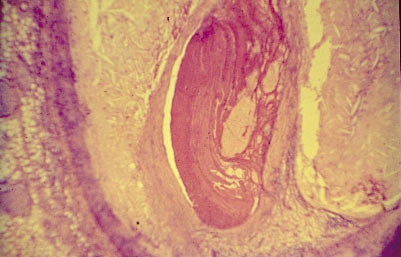
Рис. 10-11. Стенозирующий атеросклероз венечной артерии с обтурацией её просвета тромбом. Окраска гематоксилином и эозином (x40).
Ещё более важное значение в патогенезе инфаркта имеет так называемый интактный миокард. Он подвержен повышенной нагрузке, так как ишемизированный участок сердца не функционирует. В связи с этим работа интактного миокарда должна возрасти, что требует повышенного образования энергии. Однако количество митохондрий в кардиомиоцитах обеспечивает энергетику миокарда лишь в пределах гомеостаза. Поэтому при внезапно и резко возросшей нагрузке на мышцу сердца возникает энергетический дефицит. Это сигнал для включения компенсаторных процессов — развития гиперплазии внутриклеточных структур, в первую очередь, митохондрий.
Однако вследствие гиперфункции митохондрий усилен распад их крист, поэтому поступающий кислород не может быть полностью использован для образования АТФ. Возникает тканевая гипоксия интактного миокарда, её степень возрастает при усилении функции и, следовательно, деструкции митохондрий. Угрозу развития замкнутого круга предотвращают рекомбинационные изменения митохондрий. От способности организма быстро включить компенсаторные реакции и ликвидировать энергетический дефицит миокарда в значительной степени зависит жизнь больного (см. главу 5). Оптимально, если уровень образования энергии при ишемии соответствует резко возросшему уровню метаболизма, обеспечивающего гиперфункцию сократительного миокарда. В этом случае больной переживёт стадию ишемии, а затем, вероятно, и стадию некроза, когда нагрузка на сохранный миокард снижена в связи с падением внутрижелудочкового давления и включением других компенсаторных реакций.
В ишемическую стадию погибает большинство больных. При этом в миокарде нарастают тяжёлые нарушения обмена, делающие ишемические изменения необратимыми, возникает энергетический дефицит, включающий компенсаторные механизмы, а также бывает решена судьба периинфарктной зоны.
Морфогенез. Макроскопических признаков ишемии сердечной мышцы мало — умеренно дряблый миокард с неравномерным кровенаполнением. Поэтому для макроскопической диагностики ишемической стадии инфаркта миокарда используют специальные пробы и реакции.
● Проба с теллуритом калия. При помещении кусочков миокарда в раствор теллурита калия в мышечной ткани, содержащей кислород, происходит восстановление теллурита до теллура, имеющего тёмный цвет, а участки ишемии, не содержащие кислорода, сохраняют бледную окраску.
● Реакция с нитро-СТ на окислительно-восстановительные ферменты использует аналогичный принцип — окрашивание жизнеспособного миокарда в тёмно-фиолетовый цвет.
Люминесцентная микроскопия неокрашенных срезов миокарда выявляет их зеленоватое свечение в участках ишемии.
Поляризационная микроскопия определяет в очагах ишемии избыточное сокращение мышечных волокон — их яркое свечение на тёмном фоне.
С помощью световой и электронной микроскопии уже через 5–15 мин в зоне ишемии обнаруживают расстройства микроциркуляции, отёк стромы, очаги контрактурных изменений волокон, участки гиперрелаксации миофибрилл (рис. 10-12). Через 4–6 ч контрактурно изменённые миофибриллы видны преимущественно по периферии зоны ишемии, а в очагах ишемии количество релаксированных волокон достигает 60%, это показатель необратимости повреждения. Через 30 мин ишемии из миокарда исчезает гликоген, через 2–4 ч падает активность ферментов цикла Кребса, происходит разобщение окисления и фосфорилирования, нарастает анаэробный гликолиз. Через 12 ч окислительно-восстановительные ферменты полностью исчезают из зоны ишемии. Их слабая активность сохранена лишь по периферии ишемизированных участков, а в интактном гиперфункционирующем миокарде активность этих ферментов возрастает.

Рис. 10-12. Острая ишемия миокарда (15 мин). Неравномерное пересокращение и расслабление миофибрилл, их вакуольная и жировая дистрофия, отёк стромы. Полутонкий срез (x5000).
Установлено, что уже через 5–15 мин после прекращения кровотока по коронарной артерии в кардиомиоцитах очага ишемии происходит деструкция митохондрий и отложение кальция на фрагментах их крист. Возникает и быстро прогрессирует дефицит АТФ, ведущий к угнетению мембранных помп. Нарушен электролитный обмен: увеличено поступление в кардиомиоциты ионов натрия и воды, потеря ими ионов калия, растёт внутриклеточная концентрация ионов кальция, соотношение K+/Na+ падает до 1,2 и ниже, что указывает на необратимость изменений кардиомиоцитов. Уже через 5 мин после нарушения кровоснабжения в зоне ишемии развивается ацидоз, он быстро нарастает, активируя лизосомы, и их гидролазы разрушают внутриклеточные структуры. Этому способствует и активация Са2+-зависимых протеаз. Они вызывают разрушение миофиламентов и активизируют фосфолипазы, разрушающие мембраны внутриклеточных структур. В условиях дефицита кислорода перекисное окисление липидов усиливает деструкцию клеточных мембран. К 18–20 ч начинается распад тканей в зоне ишемии, в крови повышены концентрации креатинкиназы и трансаминаз. Наряду с характерными изменениями на ЭКГ и появлением признаков асептического воспаления, это признак некроза миокарда и начала некротической стадии инфаркта.
Некротическая стадия
Морфологически инфаркт миокарда — ишемический (белый) коагуляционный некроз с геморрагическим венчиком. Макроскопически инфаркт миокарда имеет неправильную форму, представлен сливными очагами серо-жёлтого цвета, вокруг них расположена зона полнокровия и кровоизлияний.
Микроскопически к концу первых суток в миокарде происходит слияние очагов фуксинофильной дегенерации с образованием крупных полей. По периферии очага инфаркта обнаруживают асептическое воспаление: резко гиперемированные сосуды микроциркуляторного русла с краевым стоянием лейкоцитов, периваскулярные кровоизлияния, выраженную лейкоцитарную инфильтрацию. При этом лейкоциты проникают в очаг некроза (рис. 10-13). Через 48 ч некротизированная ткань инфильтрирована лейкоцитами, в инфильтрате присутствуют макрофаги, начинается глыбчатый распад миофибрилл. В это время полностью отсутствуют ферменты цикла Кребса в зоне некроза, резко повышена их активность в функционирующем миокарде. На 4–5 сут отчётливо увеличено количество макрофагов в инфильтрате, начинается резорбция некротизированной ткани, видны фибробласты.
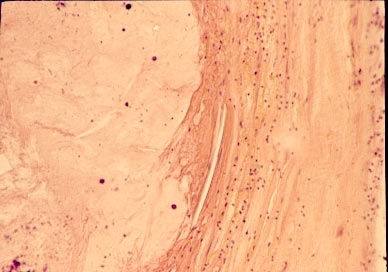
Рис. 10-13. Участок некроза мышечной ткани. Вокруг очага демаркационное воспаление в виде выраженной лейкоцитарной инфильтрации и гиперемии сосудов. Окраска гематоксилином и эозином (x320).
В течение 2 нед происходит миомаляция (размягчение) и резорбция мышечной ткани. Этот период особенно опасен для развития острой аневризмы сердца. Уже к началу 2 нед в области инфаркта начинает формироваться грануляционная ткань. В кардиомиоцитах функционирующего миокарда в этот период уже отчётливо выражена гиперплазия митохондрий и миофиламентов, что приводит к гипертрофии миофибрилл, увеличено количество рибосом в саркоплазме и на мембранах саркоплазматической сети, увеличена площадь ядер мышечных клеток, происходит гипертрофия сохранного миокарда.
Стадия рубцевания
Образование грануляционной ткани начинается на 2 нед инфаркта миокарда (рис. 10-14). На 3 нед почти вся зона некроза замещена созревающими грануляциями, к 4–6 нед они превращаются в зрелую соединительную ткань. Возникает крупноочаговый кардиосклероз, характеризующий хроническую ИБС. Однако полностью организация инфаркта миокарда и адаптация сердца к новым условиям функционирования бывает завершена через 2–2,5 мес после начала заболевания. В функционирующем миокарде прогрессирует гипертрофия мышечной ткани до тех пор, пока масса миокарда не обеспечит адекватную сократимость.
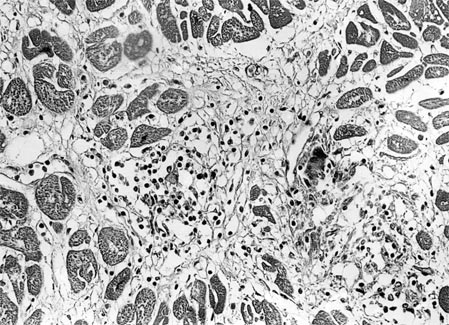
Рис. 10-14. Инфаркт миокарда, стадия рубцевания. Созревающая грануляционная ткань. Окраска гематоксилином и эозином (x100).
Осложнения инфаркта миокарда
Выделяют осложнения раннего (до 3 нед) и позднего (от 4 нед до 3 мес) периода болезни.
● Осложнения раннего периода: сердечная астма и отёк лёгких, кардиогенный шок, нарушения ритма и проводимости, разрыв миокарда (в период 3–10 дней вызывает до 15% смертей от инфаркта миокарда), острая аневризма миокарда (в период 4–14 дней у 20–30% больных), тромбоэмболический синдром (источник — свежие тромботические массы, образующиеся на эндокарде в области инфаркта или в полости аневризмы), отрыв некротизированной сосочковой мышцы, перфорация межжелудочковой перегородки (1–1,5% случаев).
● Осложнения позднего периода: чаще хроническая аневризма сердца, постинфарктный синдром, или синдром Дресслера. Последний связан с аутоаллергией (изменённые белки в области инфаркта и периинфарктной зоны приобретают аутоантигенные свойства). Синдром проявляется развитием перикардита, плеврита, лихорадки, эозинофилии крови. Его наблюдают у 1–4% больных, перенёсших инфаркт миокарда.
Исходы острого инфаркта миокарда: острая сердечная недостаточность, возможно, с развитием отёка лёгких или головного мозга, крупноочаговый кардиосклероз, хроническая ИБС.
Атипичные формы инфаркта миокарда
Атипичные формы наблюдают в 2–10% случаев. Они сложны для диагностики, так как их клинические симптомы маскируют истинное заболевание.
● Астматическая форма бывает у 5–10% больных инфарктом миокарда. Уже в первые часы заболевания развивается сердечная астма и острый отёк лёгких, связанные с резким падением сократительной функции сердца или с острым повышением АД. Наиболее яркий симптом — удушье, в 50% случаев без типичной загрудинной боли, особенно у пожилых людей.
● Абдоминальная (гастралгическая) форма возможна в 2–3% случаев инфаркта миокарда при поражении задней стенки левого желудочка или верхушки сердца. Пациента беспокоит приступообразная боль в верхней части живота, рвота, иногда икота, тенезмы, жидкий стул, холодный пот. Нередко больной связывает своё состояние с отравлением пищей. Однако при этом ЭКГ типична для инфаркта миокарда.
● Церебральная форма возникает у 3–5% больных. Характерна неврологическая симптоматика: преходящие нарушения мозгового кровообращения, ишемический инсульт, гемипарез, афазия, потеря сознания и др. Эти симптомы связаны с резким снижением сердечного выброса, нарушениями ритма вплоть до фибрилляции желудочков.
● Безболевая форма инфаркта миокарда бывает у старых или физически очень сильных людей, обычно злоупотребляющих алкоголем. Такие больные испытывают лишь дискомфорт в грудной клетке. Клинические признаки: экстрасистолия, тахикардия, реже брадикардия, ритм галопа, артериальная гипотензия, тоны сердца глухие, в лёгких — застойные хрипы.
● Отёчная форма редка, в основном её наблюдают при инфаркте задней стенки левого желудочка и межжелудочковой перегородки, иногда правого желудочка. Характерно быстрое развитие недостаточности правого желудочка, отёка лёгких и асцита.
