
- •Государственное издательство медицинской литературы Ленинград
- •Работа в операционной
- •Остановка кровотечения
- •Перевязка задней больше-берцовой артерии (a. Tibialis posterior)
- •Переливание крови,
- •Подготовка аппаратуры
- •Техника вливания растворов
- •Ее годности
- •Внутривенное переливание крови
- •Пересадка кожи
- •Операции на конечностях
- •Эмболэктомия
- •Ранний вторичный шов сухожилий
- •Повреждения ахиллова сухожилия
- •Операции на нервных стволах
- •Разрезы при флегмонах кисти
- •Разрезы при флегмонах бедра
- •Разрезы при флегмонах стопы
- •Ампутации и вычленения стопы
- •Ампутация голени
- •Ампутация бедра
- •Артротомия
- •Резекция суставов
- •Операции на плечевом суставе
- •Операции на локтевом суставе
- •Открытые переломы черепа
- •Закрытые переломы черепа
- •Внутричерепные кровоизлияния
- •12 Н. И. Блинов 177
- •Операции на лице
- •1, 2, 3 И 4 — линии разреза вдоль периферических ветвей лицевого нерва.
- •1, 2, 3 И 4 —линии разреза.
- •Операции на шее
- •Нижняя трахеостомия
- •Обнажение пищевода на шее
- •Операции на молочной железе Разрезы
- •Края раны разведены крючками (1) и обнажены молочная железа и большая грудная мышца (2). Пунктиром очерчен сектор (3) молочной железы с удаляемой опухолью (4).
- •Третий этап операции.
- •Прокол плевры
- •Резекция ребра
- •Приемнике создается вакуум благодаря оттоку воды из сосуда (2) в сосуд (3).
- •Торакотомия
- •Кишечный шов
- •Операции на тонкой кишке Резекция тонкой кишки
- •Наложение свища тонкой кишки
- •Еюностомия
- •Илеостомия
- •Энтеростомия
- •Операции на желудке
- •Гастростомия по способу Витцеля
- •Гастротомия по способу Кадера
- •И тощей кишкой
- •Стенку желудка
- •К брыжейке поперечно-ободочной кишки (по а. А. Русанову).
- •Особенности резекции желудка при раке
- •Операции при аппендиците
- •Дьяконову
- •Прохода
- •Наложение калового свища
- •Закрытие каловых свищей
- •Операции на прямой кишке Оперативное лечение выпадения прямой кишки Оперативное лечение выпадения слизистой оболочки прямой кишки
- •Операция по способу а. Г. Радзиевского
- •Повреждения прямой кишки
- •Заворот тонкого кишечника
- •Заворот слепой кишки
- •Инвагинация
- •Узлообразование
- •Обтурационная непроходимость
- •Закрытие свища на слепой кишке
- •Операции при абсцессах печени
- •Холедохотомия
- •Холецистостомия
- •Шов на селезенке
- •Удаление селезенки
- •Экстирпация кист
- •Марсупиализация кисты
- •Наложение внутреннего дренажа
- •Способ Бассини
- •Бедренный доступ (способ Шварца)
- •Тораколапаротомия
- •Метод облитерации плевральных листков
- •Параплевральный доступ
- •Абсцесса.
- •Вскрытие забрюшинного пространства
- •Катетеризация
- •Промывание мочевого пузыря
- •Цистотомия
- •Закрытие пузырного свища
- •Операция фимоза
- •Парафимоз
- •Наружная уретротомия
- •Кастрация
- •Нефрэктомия
- •Повреждения мочевого пузыря
- •Разрывы уретры
- •Паранефрит
- •Методика вмешательства
Торакотомия
Показания к торакотомии: 1) открытый или клапанный пневмоторакс; 2) ранение или подозрение на ранение легкого, сердца и диафрагмы; 3) нарастающий гемоторакс.
Операция начинается одновременно с установлением капельного внутривенного вливания физиологического раствора, 5%-ного раствора глюкозы или крови.
Положение больного на операционном столе — на спине с несколько приподнятым головным концом; при наличии раны на задней поверхности груди положение — на здоровом боку.
229
Обезболивание — местная инфильтрационная анесте-зия; если под местной анестезией невозможно обрабатывать рану, то общая анестезия.
Перед вскрытием плевральной полости необходимо провести новокаиновую блокаду (0,5%-ным раствором новокаина) двух-трех межреберий, а после торакотомии — блокировать корень легкого и прилегающие отделы средостения.
Техника операции. Сначала производится первичная хирургическая обработка раны грудной стенки. Края кожной раны разводятся острыми крючками, после чего весьма экономно иссекаются размозженные нежизнеспособные мышцы. Инородные тела, свободно лежащие костные отломки удаляются. При значительном повреждении ребер последние поднадкостнично резецируются. В дальнейшем следуют широкое вскрытие плевры, ревизия плевральной полости и легкого.
Необходимо быстро установить источник кровотечения (рана легкого, повреждение ветвей легочной артерии или вены, ранение подключичной, межреберной, внутренней грудной артерии и др.) и путем наложения кровоостанавливающего зажима или пальцевого прижатия временно остановить кровотечение.
При наличии небольшой раны легкого ее зашивают непрерывным кетгутовым швом в 1 или 2 ряда.
Если легочная ткань размозжена, производится экономная краевая резекция легкого (рис. 116). С этой целью легочная ткань пережимается длинными, изогнутыми на конце зажимами по границе поврежденного участка легкого. Ушивание в таких случаях производится центральнее зажимов, чаще всего с помощью непрерывного кетгутового или шелкового рантовидного шва, в который захватываются легочная ткань, сосуды и мелкие бронхи. Дистальнее зажимов поврежденная легочная ткань отсекается.
Краевая резекция легкого может быть осуществлена также постепенным иссечением измененных участков с раздельной перевязкой кровоточащих сосудов и видимых на глаз бронхов. Сосуды перевязывают тонким кетгутом, бронхи — шелком. Кровотечение из мельчайших сосудов останавливается путем прикладывания к раневой поверхности марлевых салфеток, смоченных горячим физиологическим раствором.
Когда рана легкого велика и имеет место повреждение долевых ветвей легочной артерии и вены, необходимо произвести лобэктомию.
Обработку элементов корня доли при производстве лобэктомии обычно начинают с перевязки ветвей легочной артерии. Выделение артериальных стволов и их перевязку при удалении нижних долей или средней доли справа удобнее производить из междолевой щели, а при удалении верхних долей — со стороны корня легкого и из междолевой щели. Затем выделяют и пере-
230
вязывают долевые венозные стволы в корне легкого. После обработки сосудов освобождают, пересекают и зашивают долевой бронх; остающаяся его культя должна быть по возможности короткой. Культю бронха прикрывают лоскутом плевры или тканью соседней доли легкого.
Только при массивном повреждении всех долей легкого, сопровождающемся ранением основного ствола легочной артерии
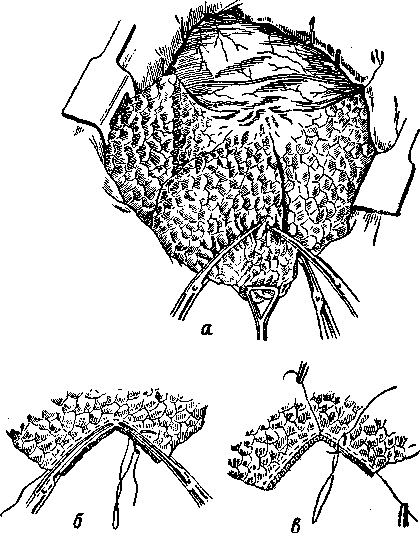
Рис. 116. Клиновидная резекция легкого (по П. А. Куприянову с сотр.).
а — начальный момент операции; б — наложение матрацных швов; 8 — непрерывным швом обшивается край легкого.
или вены, приходится производить пневмонэктомию. Последняя выполняется методом раздельной обработки элементов корня легкого. С этой целью сначала выделяется, перевязывается и дополнительно прошивается основной ствол легочной артерии, далее аналогичным образом обрабатываются верхне- и нижнедолевая вены. Закончив обработку сосудов, приступают к выделению главного бронха с таким расчетом, чтобы прошить и пересечь его по возможности у бифуркации трахеи.
В зависимости от характера и распространенности повреждения легкого, а главное состояния пострадавшего, можно
231
быстро осуществить резекцию легкого (лобэктомию, пневмонэк-томию) при помощи аппаратов для ушивания корня легкого (малый аппарат УКЛ-40 и большой — УКЛ-60), танталовые скрепки которых надежно прошивают сосуды и бронхи (рис 117). Эти аппараты позволяют также производить резекцию легочной ткани, особенно при краевых повреждениях
При первичной обработке раны легкого необходимо, по возможности, ограничиваться экономной резекцией легочной ткани

Рис. 117. Прошивание участка легкого с помощью аппарата УКЛ (по И. С Колесникову).
1—непарная вена, 2—диафрагмальный нерв, 3—верх няя доля легкого
Следует помнить о возможности наложения ручного сосудистого шва при повреждениях ветвей легочных сосудов
После обработки раны легкого и окончательной остановки кровотечения, также из сосудов грудной стенки, еще раз ревизуется плевральная полость, с целью удаления из нее инородных тел и сгустков крови.
Путем повышения внутрилегочного давления необходимо добиться полного расправления всех сегментов легкого
Перед послойным ушиванием раны груди следует дренировать полость плевры. Дренаж вводится обычно в VII межреберье по задней подмышечной линии. Иногда возникает необходимость в установлении второго дренажа спереди во II межреберье, особенно после резекции верхней доли левого В пле-
232
вральную полость вводятся антибиотики (пенициллин и стрептомицин по 500000 ЕД).
С целью хорошей герметизации париетальная плевра ушивается непрерывным кетгутовым швом, в который захватывают внутригрудную фасцию, надкостницу (если произведена резекция ребра) и межреберные мышцы. Второй ряд непрерывных кетгутовых швов накладывается на мышцы грудной стенки вместе с фасцией. Иногда фасция дополнительно подкрепляется отдельными узловатыми швами. Кожа зашивается наглухо.
Забота о наиболее полном расправлении легкого перед ушиванием грудной полости, а также в ближайшие сроки после операции, активная аспирация из плевры воздуха и жидкости являются надежной гарантией гладкого течения послеоперационного периода.
У больных пожилого возраста, с выраженной эмфиземой легких и кардиосклерозом, с целью предупреждения и лечения дыхательной недостаточности, может возникнуть необходимость в производстве трахеостомии сразу после операции.
Операции при клапанном (напряженном) пневмотораксе
При клапанном пневмотораксе, когда нет угрожающих признаков удушья, вполне допустимо до торакотомии произвести дренирование одной или обеих плевральных полостей (при двустороннем пневмотораксе) с целью постоянной аспирации воздуха или ввести клапанный дренаж.
Это не исключает необходимости производства систематического отсасывания содержимого трахеи и бронхов через катетер или бронхоскоп.
Достигнув указанными мерами улучшения состояния больного и убедившись в том, что пневмоторакс не нарастает, а, наоборот, уменьшается и нет прогрессирующего гемоторакса, можно воздержаться от торакотомии.
Если же, несмотря на консервативные меры, наблюдается картина нарастающего пневмоторакса, что сопровождается резким прогрессированием расстройства дыхания и сердечной деятельности, следует прибегнуть к широкой торакотомии.
Положение больного на столе — см. стр. 229.
Обезболивание — см. стр. 230.
Техника операции. Производится широкая торакотомия с целью ушивания раны легкого или бронха.
При обнаружении повреждения главного или нижнедолевого бронха может возникнуть необходимость в наложении швов на стенку поврежденного бронха. Операцию бронхорафии удобнее всего производить из заднего или заднебокового торакотомиче-ского разреза. Поэтому в этих случаях целесообразно разрез
233
продлить кзади, предварительно уложив больного на здоровый бок.
При небольших разрывах или надрывах бронха оказывается достаточным наложение нескольких шелковых швов, подкрепленных лоскутом плевры или фасции. В случаях более значительного повреждения бронха и при полном разрыве его можно попытаться наложить на бронх круговой шов тонким шелком. Вполне очевидно, что такого рода сберегательные операции довольно сложны и не всегда выполнимы, однако хирург о них должен помнить и в подходящих условиях попытаться прибегнуть к ним.
Операция при эмфиземе средостения
Показания — тяжелое общее состояние больного, угрожающее развитием удушья, вследствие сильного давления на сердце и крупные сосуды воздуха, накапливающегося в клетчатке средостения.
Положение больного на столе — на спине с приподнятым головным концом операционного стола.
О б ез б о л и в а н и е—местная инфильтрационная анестезия 0,5%-ным раствором новокаина по ходу разреза.
Техника операции. Производится полуовальный разрез длиной 2—3 см в области яремной ямки. Разрез проникает в подкожную клетчатку, откуда хирург тупо пальцем, расслаивая фасцию, проникает на глубине 3—4 см от вырезки грудины в клетчатку загрудинного пространства, т. е. переднее средостение. Сюда вводится стеклянный дренаж или канюля от трахеотомической трубки, фиксируемые нитью на шее.
Предупреждение ошибок и опасностей
Недостаточное расправление легкого перед зашиванием грудной полости может привести к сегментарному или доле вому ателектазу легкого.
Плохое дренирование плевральной полости способствует скоплению геморрагического эксудата в ней, что мешает хоро шему расправлению легкого и грозит инфицированием гемо- плеврита.
Недостаточно тщательная обработка поврежденных ре бер, хрящей или лопаточной кости приводит к остеомиелиту и хондриту.
При производстве надгрудинной медиастинотомии следует убедиться, что фасция расслоена и палец или зажим с изогну тыми концами проник позади грудины в переднее средостение. При этом надо помнить о возможности ранения сосудов шеи и переднего средостения.
234
ОПЕРАЦИИ ПРИ РАНЕНИЯХ ПЕРИКАРДА И СЕРДЦА
Пункция перикарда. Показания — скопление крови, серозной жидкости, гноя в полости перикарда.
Положение больного — на спине, с приподнятым головным концом операционного стола. Высокое полусидячее положение больного способствует тому, что кровь или эксудат, заполняя дополнительные пространства сердечной сорочки, скап-ливается под сердцем, при этом больше слева.

Обезболивание. Местная инфильтрационная анестезия 0,5%-ным раствором новокаина. При бессознательном состоянии больного пункцию можно производить без обезболивания.
Техника пунк-
ции. Из многочисленных способов прокола перикарда наиболее целесообразными и безопасными являются способы Ларрея и Марфана.
При пункции по способу Ларрея тонкий троакар или игла вводится в угол, образованный между прикреплением VII реберного хряща слева
Рис. 118. Пункция перикардита по Ларрею (по Шмитту и Кудасу).
и основанием мечевидного отростка (рис. 118). Игла при этом направляется круто вверх, несколько назад и медиально, проходит через кожу, подкожную клетчатку, медиальный край прямой мышцы живота и на глубине 2—4 см попадает в полость перикарда.
По способу Марфана пункция осуществляется строго по средней линии тела под мечевидным отростком, причем троакар или игла вводится косо снизу вверх, вдоль задней поверхности грудной кости, приблизительно на 4 см.
Предупреждение ошибок и опасностей: 1) при пункции перикарда, во избежание ранения сердца, следует продвигать иглу или троакар осторожно, постоянно насасывая кровь или эксудат в шприц. При этом надо не проглядеть ритмических толчков сердца об острие иглы; 2) следует удалять кровь из полости перикарда медленно; 3) необходимо помнить о двух, правда очень редких, но имеющих практическое значение врожденных аномалиях: situs viscerum inversus (сердце находится справа) и возможном отсутствии перикарда.
235
Операции при ранениях сердца. Ранения сердца, как колото-резаные, так и огнестрельные, могут быть нанесены со всех мест грудной клетки и верхней части живота. Однако наиболее «опасной зоной» считается передняя поверхность груди, соответственно пространству между средними подмышечными линиями на уровне от II до VIII ребра.
Диагноз ранения сердца иногда представляет известные трудности. Наличие раны в проекции сердца на грудную клетку, явления обморока, шока и острого малокровия являются весьма объективными признаками проникающего ранения сердца.
Оказывать экстренную помощь при ранениях сердца обязан каждый хирург, занимающийся травматологией и неотложной хирургией.
Наиболее рациональным методом лечения ранений сердца является оперативное ушивание раны сердца (кардиорафия). Как показывает опыт, ее следует производить, несмотря на очень тяжелое состояние больного.
Показания к обнажению сердца — каждое ранение груди или верхнего отдела живота, подозрительное на ранение сердца.
Положение больного на столе — на спине или боку.
Обезболивание — местное инфильтрационное (иногда наркоз).
Техника операции. Одновременно с началом операции проводят противошоковые меры: переливание крови— внутривенно и внутриартериально, введение сердечных средств, вливания глюкозы с комплексом витаминов и др.
Среди многочисленных способов, предложенных для обнажения сердца, наилучшим доступом является левосторонний чрез-плевральный разрез в четвертом или пятом межреберье, простирающийся от левого края грудины до средней подмышечной линии. При необходимости производится пересечение хрящей выше- и нижележащего ребра.
Перикард вскрывают или параллельно диафрагмальному нерву, чаще кзади от него, или линия разреза перикарда является продолжением раневого отверстия на нем.
Рану сердца находят по пульсирующей струе крови, хотя в случаях образования тромба в раневом канале продолжающегося кровотечения может и не быть.
Необходимо иметь в виду, что иногда кровоточащая рана может располагаться на задней поверхности сердца.
Для временной остановки кровотечения наиболее рациональным является способ пальцевого прижатия раны сердца. При профузном кровотечении допустимо введение кончика пальца в рану сердца. Наложение кровоостанавливающих зажимов на
236
мышцу сердца недопустимо, так как они разрывают миокард и наносят дополнительную травму сердца.
Для обнажения задней поверхности сердца лучшим способом является приподнимание или «вывихивание» сердца. С этой целью указательный и средний пальцы подводятся под сердце, а большой палец накладывается на переднюю его стенку (рис. 119). Это делает ассистент, хотя хирург и сам может взять сердце в одну руку, а другой накладывать швы.
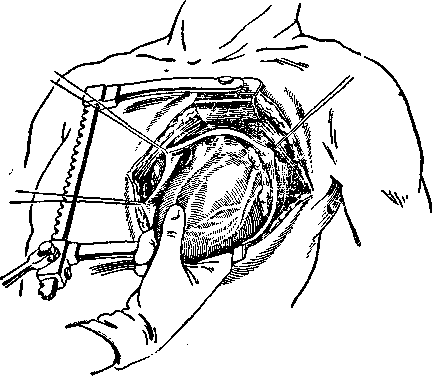
Рис. 119. Обнажение сердца в случае повреждения задней его стенки (по Шмитту и Кудасу).
Вполне очевидно, что такое вывихивание сердца следует производить осторожно, так как всякое, даже самое осторожное, поднятие или вращение сердца влечет за собой нарушение ритма, вплоть до остановки сердца. Поэтому перед такими манипуляциями следует оросить сердце и всю внутреннюю поверхность перикарда новокаином (1%-ным раствором в количестве 10—12 мл).
Шов раны сердца. Швы на рану сердца накладывают круглыми иглами, используя при этом шелк или капрон. Наложение кетгутовых швов следует считать неприемлемым.
Лучше всего накладывать узловатые швы (№ 3 или № 4), производя вкол и выкол на расстоянии 0,5—0,8 см от краев раны. Проводят иглу через все слои сердца. Опасность тромбообразования при проникновении шва через эндокард преувеличена, так как нити в полости сердца быстро покрываются тонким слоем фибрина. Наоборот, при наложении швов, не
237
проникающих через всю толщу стенки сердца, в оставшейся со стороны эндокарда щели образуются кровяные сгустки, весьма опасные в отношении возможной тромбоэмболии.
Наложенные швы на сердце завязывают осторожно, чтобы не прорезать мышцу. Узлы должны завязываться по возможности только в момент систолы. При проколе иглой или стягивании швов нередко возникает кратковременная остановка сердца. Если эта остановка не проходит самостоятельно, следует немедленно начать массаж сердца.
При прорезывании швов, а также в случае значительного дефекта мышцы сердца, прибегают к пластике мышечным лоскутом на ножке, взятым из диафрагмы, или лучше лоскутом перикарда. В этих случаях последний пришивают узловатыми шелковыми швами по всей окружности раны сердца.
Швы необходимо накладывать на любую рану сердца, даже не проникающую в его полость; это предупреждает возможное кровотечение из поврежденных сосудов миокарда.
Перикард, после промывания теплым физиологическим раствором, ушивается редкими тонкими шелковыми швами. Плевральная полость осушается, и в нее вводятся пенициллин и стрептомицин (по 500000 ЕД). Более целесообразно дренировать плевральную полость при помощи тонкой резиновой трубки, проведенной через отдельный разрез (на 24—48 часов).
В послеоперационном периоде больному обеспечивается полный физический покой, назначается кислородная терапия. Внимание должно быть направлено на поддержание сердечной деятельности и дыхания, уменьшение болевых раздражений, а также профилактику возможных осложнений со стороны сердца, перикарда, легких, плевры.
Предупреждение ошибок и опасностей
Не просмотреть раны иа задней поверхности сердца.
Обнажение задней поверхности сердца не должно сопро вождаться значительным поднятием и вращением его (опас ность остановки сердца).
При затягивании швов не прорезывать мышцы сердца.
Не зашивать рану перикарда наглухо; с целью «внутрен него дренажа» накладывать редкие швы на разрез перикарда.
При возможной тампонаде сердца после операции необ ходимо прибегнуть к пункции перикарда.
ОПЕРАЦИИ НА ОРГАНАХ БРЮШНОЙ ПОЛОСТИ
