
- •Государственное издательство медицинской литературы Ленинград
- •Работа в операционной
- •Остановка кровотечения
- •Перевязка задней больше-берцовой артерии (a. Tibialis posterior)
- •Переливание крови,
- •Подготовка аппаратуры
- •Техника вливания растворов
- •Ее годности
- •Внутривенное переливание крови
- •Пересадка кожи
- •Операции на конечностях
- •Эмболэктомия
- •Ранний вторичный шов сухожилий
- •Повреждения ахиллова сухожилия
- •Операции на нервных стволах
- •Разрезы при флегмонах кисти
- •Разрезы при флегмонах бедра
- •Разрезы при флегмонах стопы
- •Ампутации и вычленения стопы
- •Ампутация голени
- •Ампутация бедра
- •Артротомия
- •Резекция суставов
- •Операции на плечевом суставе
- •Операции на локтевом суставе
- •Открытые переломы черепа
- •Закрытые переломы черепа
- •Внутричерепные кровоизлияния
- •12 Н. И. Блинов 177
- •Операции на лице
- •1, 2, 3 И 4 — линии разреза вдоль периферических ветвей лицевого нерва.
- •1, 2, 3 И 4 —линии разреза.
- •Операции на шее
- •Нижняя трахеостомия
- •Обнажение пищевода на шее
- •Операции на молочной железе Разрезы
- •Края раны разведены крючками (1) и обнажены молочная железа и большая грудная мышца (2). Пунктиром очерчен сектор (3) молочной железы с удаляемой опухолью (4).
- •Третий этап операции.
- •Прокол плевры
- •Резекция ребра
- •Приемнике создается вакуум благодаря оттоку воды из сосуда (2) в сосуд (3).
- •Торакотомия
- •Кишечный шов
- •Операции на тонкой кишке Резекция тонкой кишки
- •Наложение свища тонкой кишки
- •Еюностомия
- •Илеостомия
- •Энтеростомия
- •Операции на желудке
- •Гастростомия по способу Витцеля
- •Гастротомия по способу Кадера
- •И тощей кишкой
- •Стенку желудка
- •К брыжейке поперечно-ободочной кишки (по а. А. Русанову).
- •Особенности резекции желудка при раке
- •Операции при аппендиците
- •Дьяконову
- •Прохода
- •Наложение калового свища
- •Закрытие каловых свищей
- •Операции на прямой кишке Оперативное лечение выпадения прямой кишки Оперативное лечение выпадения слизистой оболочки прямой кишки
- •Операция по способу а. Г. Радзиевского
- •Повреждения прямой кишки
- •Заворот тонкого кишечника
- •Заворот слепой кишки
- •Инвагинация
- •Узлообразование
- •Обтурационная непроходимость
- •Закрытие свища на слепой кишке
- •Операции при абсцессах печени
- •Холедохотомия
- •Холецистостомия
- •Шов на селезенке
- •Удаление селезенки
- •Экстирпация кист
- •Марсупиализация кисты
- •Наложение внутреннего дренажа
- •Способ Бассини
- •Бедренный доступ (способ Шварца)
- •Тораколапаротомия
- •Метод облитерации плевральных листков
- •Параплевральный доступ
- •Абсцесса.
- •Вскрытие забрюшинного пространства
- •Катетеризация
- •Промывание мочевого пузыря
- •Цистотомия
- •Закрытие пузырного свища
- •Операция фимоза
- •Парафимоз
- •Наружная уретротомия
- •Кастрация
- •Нефрэктомия
- •Повреждения мочевого пузыря
- •Разрывы уретры
- •Паранефрит
- •Методика вмешательства
1, 2, 3 И 4 — линии разреза вдоль периферических ветвей лицевого нерва.
Рис. 95. Разрезы для вскрытия глубоких флегмон лица (по Войно-Ясенецкому)
1, 2, 3 И 4 —линии разреза.
сис. Иногда причиной бывают гнойные процессы в миндаликах. Поэтому все флегмоны лица имеют преимущественно гнилостный или анаэробный характер и отличаются значительной опасностью. Отсюда требуется возможно раннее и правильное раскрытие их.
Для всех видов флегмон этой области — области щеки (жировой комок Биша), височной области, околочелюстных и пара-фарингеальных флегмон—существуют четко разработанные доступы.
Положение больного на столе — на спине с повернутой на валике головой в здоровую сторону. Шея — на валике.
Обезболивание — большею частью общее (эфир, хлор-этил).
Техника операции. Флегмоны щеки (комок Биша) всегда надо вскрывать наружным разрезом (рис. 95, 1), но никоим образом не через слизистую щеки. Флегмоны височной
181
области вскрываются разрезом непосредственно позади края лобно-скулового отростка (рис. 95,2); хотя в этой области и проходят некоторые ветви лицевого нерва, но они невелики и не играют большого значения в мимической игре мышц лица. Флегмоны околочелюстные, располагающиеся глубоко под жевательной мышцей, раскрываются разрезами, идущими поперечно или горизонтально на уровне угла рта (рис. 95,5). Флегмоны, лежащие на внутренней поверхности угла нижней челюсти, следует открывать дугообразным разрезом ниже угла нижней челюсти (рис. 95,4) и затем тупым инструментом проникнуть вверх по поверхности нижней челюсти. Для парафа-рингеальных и околочелюстных флегмон надо пользоваться предыдущим разрезом, который проводится от места перегиба наружной челюстной артерии и идет кзади и вверх, огибая угол нижней челюсти.
По указанным линиям рассекают кожу, подкожную клетчатку и фасцию (в области щеки фасциального слоя нет). После этого вглубь надо направить только тупой инструмент или манипулировать пальцем. После появления гноя и достаточной ориентировки в месте гнойного очага вводят тампоны и антибиотики. При флегмонах одонтогенного происхождения необходимо удалять зуб, являющийся причиною заболевания. При остеомиелите челюсти и секвестрации необходима секвестрото-мия.
Фурункулы и карбункулы лица. Фурункулы и карбункулы лица, располагающиеся выше линии, проводимой от угла рта до мочки уха, отличаются обычно очень злокачественным течением и часто осложняются тромбофлебитом и пиемией. Причина этого, возможно, заключается в недостаточности лимфатических барьеров, стоящих на пути оттока из этих областей. Как показывает опыт, здесь не должно проявлять какой-либо хирургической активности. Лечение должно состоять в энергичном применении антибиотиков, полном постельном покое, полном воздержании от разговора и даче легкой жидкой пищи.
Ошибки и опасности
Недостаточное прилаживание и ушивание краев ран лица.
Отсутствие или недостаточность ухода за полостью рта после фиксации отломков и обработки ран. Уход за полостью рта преследует две цели: дезинфекцию полости рта, достаточ ное питание больного, лишенного возможности жевания.
В полость рта и его преддверие вводится резиновый катетер, кончик которого надет на носик поильника, в последний наливается какой-либо дезинфицирующий раствор (H2O2, борной кислоты, антибиотиков, марганцовокислого калия). Выливание
182
дезинфицирующего раствора обратно гарантируется при промываниях боковым или наклонным положением головы больного над почкообразным тазиком.
Таким же образом вводятся и питательные вещества (сливки, молоко, масло, взбитые сырые яйца, сахар, бульон, чай и пр.).
3) Недостаточное внимание к состоянию мозгового скелета и центральной нервной системы, так как всякая травма лица, лицевых костей распространяется на кости основания черепа и приводит к сотрясению и ушибам мозговой ткани и к потере сознания.
ОПЕРАЦИИ НА ПОЗВОНОЧНИКЕ И СПИННОМ МОЗГЕ Ламинэктомия
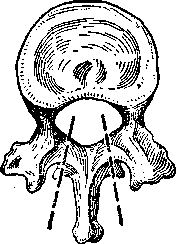
П о к а з а н и я. Главной целью раннего оперативного вмешательства по поводу закрытого перелома или перелома-вывиха позвоночника, сопровождающегося повреждением спинного мозга, является устранение сдавления спинного мозга и тем самым обеспечение благоприятных условий для восстановления его функции. С этой целью производят ламинэктомию — удаление дужек позвонков (рис. 96). При этом удаляются сдавливающие спинной мозг костные отломки и гематомы. Характер и тяжесть повреждения позвоночника и спинного мозга по возможности уточняются до операции посредством хирургического, неврологического и рентгенологического обследования.
Рис. 96. Схема ламинэктомии.
прикрепленную
Положение больного на столе — на правом боку. При ламинэктомии позвонков (особенно верхних) может быть рекомендована укладка на животе. Голова при этом помещается на специальную подставку, к операционному столу.
Положение больного на боку может быть закреплено посредством простыни, сложенной в длину и проведенной между ногами больного и привязываемой к подставке операционного стола. При переломах позвоночника со смещением оперативное вмешательство проводят в условиях не прекращающегося ске-•летного вытяжения. При переломах со смещением шейного отдела позвоночника рекомендуется вытяжение за теменные бугры черепа.
Обезболивание. Ламинэктомия производится под местной инфильтрационной новокаиновой анестезией в сочетании с анестезией паравертебральной или общей.
183
Для местной инфильтрационной анестезии кожи и для обезболивания мышц (по типу футлярной анестезии) применяется 0,25%-ный раствор новокаина. Обезболивание глубоких мышечных тканей, а также паравертебральную анестезию наиболее удобно производить после того, как кожа и подкожная клетчатка рассечены. Для паравертебральной анестезии применяется 2%-ный раствор новокаина. При этом игла вводится сбоку от остистого отростка, на 1,5—2 см отступя от него в сторону до ощущения костного сопротивления, обусловленного дужкой позвонка. На уровне каждого позвонка вводится по 4—5 мм 2%-ного раствора новокаина.
Ввиду подверженности больных с травмой позвоночника и спинного мозга интоксикации, общее количество чистого сухого новокаина не должно превышать 2,0.
Обезболивание твердой мозговой оболочки, представляющей собой рефлексогенную зону, достигается посредством смачивания ее 1 %-ным раствором дикаина или 5%-ным раствором новокаина. К наркозу приходится прибегать только во время резко болезненных хирургических манипуляций на самом спинном мозге и его корешках.
Техника операции. Разрез кожи производится по линии остистых отростков с таким расчетом, чтобы он распространялся на один позвонок выше и на один позвонок ниже уровня поврежденных позвонков.
При уточнении уровня ламинэктомии используются следующие анатомические ориентиры: а) остистый отросток VII шейного позвонка; б) линия между нижними углами лопаток, проходящая на уровне остистого отростка VII грудного позвонка; в) линия между наиболее высокорасположенными точками гребней подвздошных костей, проходящая на уровне остистого отростка IV поясничного позвонка.
Кожный разрез намечается с помощью 10%-ного раствора азотнокислого серебра или метиленового синего (1%-ный раствор).
Подготовка операционного поля производится обычным способом посредством 76°-ного спирта и 5—10%-ной йодной настойки.
При подготовке операционного поля на уровне поясничного и крестцового отделов позвоночника необходимо учитывать инфицированность области заднего прохода и прилежащих к ней участков кожи (см. «Поясничный прокол», стр. 191).
Скелетирование остистых отростков осуществляется посредством двух параллельных разрезов по обеим сторонам их у места прикрепления мышц, разгибающих туловище.
Ввиду возможности перелома дужек при упомянутых разрезах рекомендуется не применять резекционного ножа, а пользо-
184
ваться ножницами Купера под контролем зрения. Мышцы отодвигаются широким крючком.
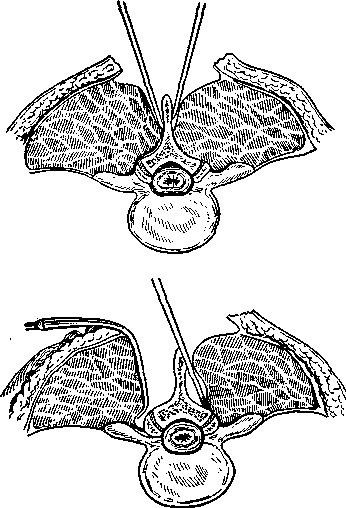
Отодвигание мышц с надкостницей до линии суставов производится посредством распатора, также с соблюдение крайней осторожности, по возможности под контролем зрения (рис. 97). Кровотечение из мышц останавливается с помощью тугой тампонады посредством салфеток, смоченных в горячем физиологическом растворе.
Скелетированные остистые отростки перекусываются у основания посредством больших костных щипцов Люэра, а затем вместе со связками иссекаются посредством больших ножниц Купера или изогнутых щипцов Листона.
После удаления остистых отростков края операционной раны обкладываются крупными марлевыми салфетками, смоченными физиологическим раствором, в рану вводится ранорасширитель Егорова и производится скусывание дужек позвонков посредством изогнутых под углом костных щипцов Борхардта.
В большинстве случаев Рис. 97. Ламинэктомия — скелетирова- приходится удалять дужки ние остистых отростков (схема).
3—4 и даже 5 позвонков.
Кроме дужек поврежденных позвонков, скусываются дужки позвонка, располагающегося выше, и позвонка, находящегося ниже уровня повреждения позвоночника.
Ламинэктомия начинается со скусывания дужки неповрежденного позвонка, располагающегося ниже уровня травмы. Например, при переломе XII грудного позвонка скусывается сначала дужка I поясничного позвонка. Находят промежуток между дужками и под нижний край скусываемой дужки постепенно, соблюдая осторожность, вводят щечки костных щипцов таким образом, чтобы не произошло вдавления подвижных костных отломков и последующей вторичной травмы спинного мозга (рис. 98). Иногда приходится заменять щипцы Борхардта костными щипцами Янсена, имеющими более тонкие щечки.
185
Костные щипцы Люэра грубы и непригодны. Долота ни в коем случае применять нельзя. Удаление подвижных отломков дужек возможно после рассечения фиксирующих их связок. Дужка удаляется до суставных отростков. После удаления костных отломков сразу же открывается свободный доступ в позвоночный канал и тем самым облегчается дальнейшее удаление дужек. При скусывании дужек важно не оказывать давления щечками костных щипцов на твердую мозговую оболочку
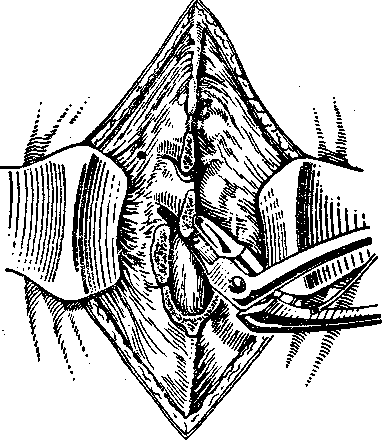
и спинной мозг, обусловливающего их вторичную травму.
Скусывание надо начинать со срединных отделов, а затем продолжать в сторону ввиду возможности повреждения на этом уровне неспадающихся, лишенных клапанов межпозвоночных вен и опасности воздушной эмболии. По мере скусы-вания , дужек и приближения к суставным отросткам все больше увеличивается опасность повреждения эпидуральных вен.
Внутрипозвоночные ве ны, располагающиеся эпи- дурально, отличаются Рис. 98. Ламинэктомия—удаление дужек тем, что они фиксирова- позвонков и обнажение твердой мозговой ны, плохо спадаются и не оболочки имеют клапанов. При на-
рушении венозного оттока у больных со сдавлением спинного мозга и его оболочек эпидуральные вены могут быть резко расширены. При повреждении их во время ламинэктомии может возникнуть значительное венозное кровотечение.
Венозное кровотечение при повреждении лишенных клапанов эпидуральных вен угрожает тяжелым осложнением — воздушной эмболией.
Кровотечение из эпидуральных вен довольно легко останавливается посредством прижатия их марлевыми полосками, смоченными горячим физиологическим раствором. Если это не помогает, то может быть использована тампонада посредством кусочка мышцы, взятого из продольных мышц спины, или же с помощью тампонады пучками кетгута.
186
После удаления дужек обнаруживается эпидуральная клетчатка с проходящими здесь венами. В первые дни после травмы клетчатка бывает раздавлена или пропитана кровью. В отдельных случаях имеются пластинчатые эпидуральные гематомы, обусловленные повреждением эпидуральных вен. Нисходящие эпидуральные гематомы могут распространяться на протяжении двух-трех позвонков ниже уровня травмы. Эти гематомы подлежат удалению.
Таким образом, по виду эпидуральной клетчатки можно судить о верхней и нижней границе повреждения. Дужки позвонков должны быть удалены до неизмененной эпидуральной клетчатки.
Затем эпидуральная клетчатка тупо отодвигается к основаниям скусанных дужек позвонков, после чего обнаруживается твердая мозговая оболочка. Неизмененная твердая мозговая оболочка имеет серый цвет со слегка синеватым оттенком, матовая или с незначительным блеском.
Если нет патологических изменений, то видна пульсация дурального мешка, синхронная с пульсом, и более резкие колебания, совпадающие с ритмом дыхания.
Поврежденная мозговая оболочка отличается изменением цвета, нередко розовато-синюшной окраской вследствие инъецированных сосудов. Дуральный мешок может быть напряжен, пульсация его (при наличии экстрадурального или экстрамедуллярного сдавления) исчезает. При сдавлении дурального мешка костными отломками показано удаление последних.
В тех случаях, когда целость твердой мозговой оболочки не нарушена, перед хирургом возникает вопрос — показано ли вскрытие твердой мозговой оболочки?
Ни клиническое течение, ни даже осмотр твердой мозговой оболочки нередко не позволяют установить наличие субдураль-ных и особенно подпаутинных кровоизлияний, поэтому во всех случаях показано экономное, не более 1—2 см, вскрытие твердой мозговой оболочки (без вскрытия паутинной оболочки).
Разрез твердой мозговой оболочки производится послойно. Поверхностный слой захватывается или маленьким хирургическим пинцетом или же зажимом Холстеда. Продольный разрез поверхностного слоя оболочки производится между зажимами по средней линии (обходя сосуды). Затем постепенно рассекаются более глубокие слои, которые по мере рассечения все глубже захватываются зажимами.
После разреза твердой оболочки в ране прилежит паутинная мозговая оболочка. Неизмененная паутинная оболочка светла и прозрачна, она образует выпячивание в виде «пузырька» соответственно разрезу твердой мозговой оболочки.
Вскрытая твердая мозговая оболочка прошивается по краям и «берется» на держалки.
187
Если теперь обнаруживается субдуральное или подпаутин-ное скопление крови, то возникает показание к возможно полному удалению последней посредством отсасывающего насоса или резинового баллона.
Отсасывание производят через марлевый или ватный шарик (во избежание повреждения спинного мозга). При необходимости расширения разреза под твердую мозговую оболочку вводится желобоватый зонд, над которым производится рассечение его.
Разрез твердой мозговой оболочки на 1 —1,5 см не должен доходить до неудаленных дужек позвонков (как в области верхнего, так и нижнего угла раны), чтобы в дальнейшем оказалось возможным зашить этот разрез. После разреза твердой мозговой оболочки и вскрытия паутинной оболочки должен быть произведен осмотр спинного мозга. Надо помнить, что целость твердой мозговой оболочки при травме может быть нарушена. В некоторых случаях разрывы ее бывают линейными и обнаружить их удается лишь после очень внимательного осмотра. Нарушению целости твердой мозговой оболочки может сопутствовать ликворея, которая усиливается при искусственном повышении ликворного давления во время кашля, натуживания. Нередко ликвор имеет примесь крови.
Иногда при нарушении целости твердой мозговой оболочки в рану выделяется мозговой детрит. Повреждение ее при закрытых переломах позвоночника обусловливается смещением отломков дужки или тела позвонка, в отдельных случаях с внедрением костных отломков в вещество спинного мозга.
При нарушении целости твердой мозговой оболочки производится разрез ее по средней линии так, как это было описано выше, а при нарушении целости по средней линии имеющийся дефект расширяется,
Затем осматриваются подоболочечные пространства, задняя, боковая и в случае показаний передняя поверхность спинного мозга. Чтобы уточнить степень повреждения спинного мозга, а также обнаружить и удалить костные отломки, он осторожно смещается в сторону посредством мозгового шпателя.
В случае необходимости более широкого доступа к передней поверхности спинного мозга в редких случаях приходится пересекать один-два задних корешка после предварительного выключения их посредством введения 2%-ного раствора новокаина. Пересечение корешка производится посредством лезвия безопасной бритвы.
При переломах позвоночника со смещением, сопровождающихся клиновидным выпячиванием тела позвонка кзади, по направлению к позвоночному каналу, спинной мозг или конский хвост оказываются распластанными и сдавленными на уровне образовавшегося костного клина. У подобных больных одна
188
ламинэктомия не устраняет переднего сдавления спинного мозга. Ламинэктомия при этом должна быть дополнена резекцией тела позвонка (если это позволяет состояние больного). При невозможности устранить обусловленное переломом тела позвонка со смещением переднее сдавление спинного мозга пересекают 2—3 зубца зубчатых связок, что освобождает
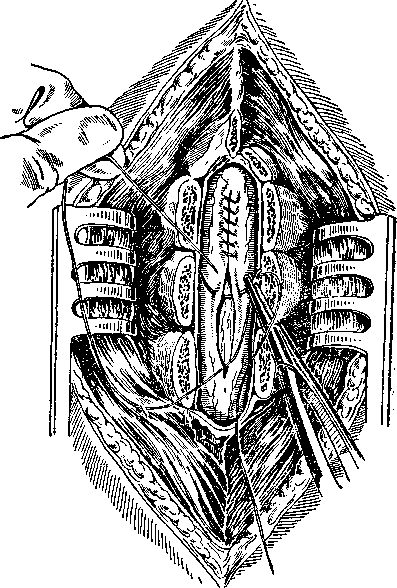
Рис. 99. Зашивание разреза твердой мозговой оболочки.
мозг, делает его на этом уровне более мобильным и дает возможность «уйти» от давления.
При разрыве корешков конского хвоста Н. Н. Бурденко предлагает сшивать их. При этом тонкие швы (шелк № 0—00) накладываются через всю толщу корешка посредством тонкой круглой иглы. Концы их сближаются не полностью (с диастазом 1—2 мм).
После ревизии подоболочечных пространств и спинного мозга, после удаления крови, костных отломков производится
189
зашивание разреза твердой мозговой оболочки. Непрерывный шелковый шов должен быть наложен по возможности герметично во избежание ликвореи, что обеспечивается постоянным натяжением шелковой нити помощником. Герметичности шва также способствует прошивание с «захлестыванием» (рис. 99).
Особенное внимание должно быть обращено на зашивание разреза твердой мозговой оболочки по углам. О герметичности шва можно судить по отсутствию ликвореи при натуживании, при покашливании.
На участки, где обнаруживается просачивание ликвора, накладываются дополнительные узловатые швы.
При обширных дефектах твердой оболочки показана пластика. С этой целью может быть использована фасция, взятая из области операционной раны или из широкой фасции бедра.
Пластический материал достаточно наложить поверх твердой мозговой оболочки без фиксации швами, так как он удерживается прилежащими мощными мышцами.
Зашивание послеоперационной раны при закрытых переломах позвоночника производится, как правило, послойно наглухо (четыре этажа). Накладывание швов должно производиться после тщательного гемостаза.
I этаж — шелковые узловатые швы на мощные продольные мышцы, разгибающие туловище. Они должны захватить значи тельную массу мышц, которые после завязывания узлов при крывают твердую мозговую оболочку в том участке, где уда лены дужки позвонков.
Рекомендуется накладывать узловатые швы, сначала не завязывая узлов, чтобы иметь возможность удалить кровь, излившуюся во время прошивания мышц и обычно скопляющуюся над твердой мозговой оболочкой. Таким образом удается предотвратить образование глубоких послеоперационных гематом и опасность последующей организации их с грубым рубцеобра-зованием.
этаж — узловатые шелковые швы на апоневроз мышц, разгибающих туловище.
этаж—кетгутовые швы на подкожную жировую клет чатку.
этаж — шелковые швы на кожу.
При сомнении в тщательности гемостаза в нижнем углу раны на одни сутки может быть оставлен резиновый дренаж с марлевой турундой. На участок, где оставлен дренаж, накладывается провизорный (незавязываемый) шов. Через одни сутки дренаж удаляется, опорожняется гематома и провизорный шов завязывается.
190
Поясничный прокол (люмбальная пункция)
Показания. Диагностический поясничный прокол на уровне поясничного отдела позвоночника производится с целью уточнения характера заболевания или повреждения спинного мозга.
С помощью поясничного прокола можно: 1) измерить лик-ворное давление; 2) проверить проходимость подпаутинного пространства; 3) провести химическое, цитологическое и бактериологическое исследование ликвора; 4) произвести спинномозговое обезболивание.
Поясничный прокол производится с лечебной целью при миелите, менингите, энцефалите для введения в подпаутинное пространство спинного мозга антибиотиков и антисептиков.
Положение больного. При опухолях и повреждениях головного и спинного мозга ввиду наличия у больных парезов и параличей поясничный прокол, как правило, производится в положении лежа. В положении сидя он производится в редких: случаях, при вполне удовлетворительном состоянии больного.
Больной укладывается на ровном столе на боку, так, чтобы позвоночник располагался по отношению к плоскости стола строго горизонтально. Далее позвоночник сгибается. Ноги при этом должны быть согнуты в коленных и тазобедренных суставах. Голове также придается согнутое положение.
Сгибание позвоночника производится для того, чтобы резче выступили остистые отростки грудного и поясничного отделов позвоночника и несколько увеличились промежутки между ними. Больного необходимо предупредить, чтобы во время прокола он не разгибал спину.
Затем палочкой с йодом наносится ориентир, на уровне которого должен быть произведен поясничный прокол. Эта линия, соединяющая наиболее возвышающиеся точки гребней подвздошных костей (spina iliaca anterior superior), проходит соответственно вершине остистого отростка IV поясничного позвонка. Выше этой линии располагается промежуток между вершинами остистых отростков III и IV поясничных позвонков, а ниже лежит промежуток между вершинами остистых отростков IV и V поясничных позвонков. Здесь и производится прокол.
Уровень прокола определяется тем, что спинной мозг заканчивается на уровне верхнего края II поясничного позвонка благодаря чему прокол в промежутках между III и IV или IV и V позвонками не влечет за собой опасности повреждения спинного мозга.
После того как намечен уровень прокола, подготавливается операционное поле. Кожа в области 15 X 20 см дважды обрабатывается спиртом, а затем смазывается 5%-ной йодной настойкой.
191
При подготовке должна учитываться инфицированность области, прилежащей к заднему проходу. Поэтому подготовка производится сверху вниз. Тот участок, где будет произведен прокол, должен быть подготовлен отдельно. Во избежание попадания йода на оболочки спинного мозга и раздражения их при проколе необходимо снять йод шариком, смоченным спиртом.
Обезболивание. Поясничный прокол осуществляется под местным инфильтрационным новокаиновым обезболиванием. В область промежутка между остистыми отростками III и IV или IV и V позвонков посредством тонкой иглы вводится 0,5%-ный раствор новокаина, сначала внутрикожно с образованием «лимонной корочки», а затем подкожно в глубину между остистыми отростками в количестве 5 мл.
Техника прокола. Для поясничного прокола могут быть рекомендованы иглы Паше (тонкие длинные иглы с мандреном). Преимущество игл Паше перед употреблявшимися раньше для этих целей иглами Бира в том, что они меньше повреждают оболочки спинного мозга и их кровеносные сосуды, а следовательно, и приводят к менее выраженному раздражению оболочек спинного мозга. Просачивания ликвора из под-паутинного пространства после прокола иглой Паше не наблюдается, что устраняет необходимость лежания больного на животе после прокола.
Игла вводится в строго сагиттальной плоскости, перпендикулярно или несколько косо снизу вверх (соответственно незначительному наклону остистых отростков поясничных позвонков) по средине расстояния между ними.
Игла проводится через кожу, подкожную клетчатку, связки остистых отростков, желтую связку, твердую и паутинную оболочки спинного мозга на глубину 4—7 см у взрослых и на 3 см у детей.
Прокол желтой связки и твердой мозговой оболочки сопровождается ощущением сначала одного, а затем второго препятствия. После преодоления второго препятствия, когда ощущается как бы прокол «натянутой парусины», из иглы извлекается мандрен и из просвета начинает поступать светлая, прозрачная цереброспинальная жидкость — ликвор.
Если ликвор не поступает, то, убедившись в правильном положении иглы в сагиттальной плоскости, следует изменить ее положение, продвинув ее на несколько миллиметров вперед или назад. В некоторых случаях достаточно повернуть иглу вокруг продольной оси. В тех случаях, когда поступает кровянистый ликвор, примесь крови может быть обусловлена повреждением сосудов при проколе («путевая кровь») или же ранее возникшим подоболочечным кровоизлиянием.
Если ликвор через просвет иглы не поступает и одновременно концом иглы ощущается кость, а иногда отмечаются и ко-
192
решковые боли, отдающие в ноги, то иглу надо вывести, исправить ее направление и ввести ее повторно.
Жалобы больного на корешковые боли, ощущение концом иглы костной поверхности и медленное поступление ликвора по каплям указывают на неправильное положение иглы: прокол прошел соответственно расположению корешков и охватывающих их оболочек спинного мозга. В подобных случаях также надо извлечь иглу, а повторный прокол производить в правильном направлении—в строго сагиттальной плоскости. После того, как игла введена в позвоночный канал, голова больного выводится из положения сгибания. Обращается внимание на то, чтобы не было нигде сдавления вен.
При диагностическом поясничном проколе выводится 6— 8 мл цереброспинальной жидкости. При повышенном ликвор-ном давлении, для того, чтобы избежать резких колебаний давления, цереброспинальная жидкость выводится медленно и постепенно. Этого можно достичь посредством неполного выдвигания мандрена из просвета пункционной иглы.
Больной после поясничного прокола доставляется в палату обязательно на каталке и должен в продолжение первых суток соблюдать постельный режим.
Предупреждение ошибок и опасностей. Необходимо соблюдать правила медленного выведения цереброспинальной жидкости и прекращать это выведение немедленно, если наступает ухудшение состояния больного.
В редких случаях во время поясничного прокола может быть сломана пункционная игла. Если это случилось при нахождении мандрена в игле, то он никоим образом не должен извлекаться.
