- •Государственное издательство медицинской литературы Ленинград
- •Работа в операционной
- •Остановка кровотечения
- •Перевязка задней больше-берцовой артерии (a. Tibialis posterior)
- •Переливание крови,
- •Подготовка аппаратуры
- •Техника вливания растворов
- •Ее годности
- •Внутривенное переливание крови
- •Пересадка кожи
- •Операции на конечностях
- •Эмболэктомия
- •Ранний вторичный шов сухожилий
- •Повреждения ахиллова сухожилия
- •Операции на нервных стволах
- •Разрезы при флегмонах кисти
- •Разрезы при флегмонах бедра
- •Разрезы при флегмонах стопы
- •Ампутации и вычленения стопы
- •Ампутация голени
- •Ампутация бедра
- •Артротомия
- •Резекция суставов
- •Операции на плечевом суставе
- •Операции на локтевом суставе
- •Открытые переломы черепа
- •Закрытые переломы черепа
- •Внутричерепные кровоизлияния
- •12 Н. И. Блинов 177
- •Операции на лице
- •1, 2, 3 И 4 — линии разреза вдоль периферических ветвей лицевого нерва.
- •1, 2, 3 И 4 —линии разреза.
- •Операции на шее
- •Нижняя трахеостомия
- •Обнажение пищевода на шее
- •Операции на молочной железе Разрезы
- •Края раны разведены крючками (1) и обнажены молочная железа и большая грудная мышца (2). Пунктиром очерчен сектор (3) молочной железы с удаляемой опухолью (4).
- •Третий этап операции.
- •Прокол плевры
- •Резекция ребра
- •Приемнике создается вакуум благодаря оттоку воды из сосуда (2) в сосуд (3).
- •Торакотомия
- •Кишечный шов
- •Операции на тонкой кишке Резекция тонкой кишки
- •Наложение свища тонкой кишки
- •Еюностомия
- •Илеостомия
- •Энтеростомия
- •Операции на желудке
- •Гастростомия по способу Витцеля
- •Гастротомия по способу Кадера
- •И тощей кишкой
- •Стенку желудка
- •К брыжейке поперечно-ободочной кишки (по а. А. Русанову).
- •Особенности резекции желудка при раке
- •Операции при аппендиците
- •Дьяконову
- •Прохода
- •Наложение калового свища
- •Закрытие каловых свищей
- •Операции на прямой кишке Оперативное лечение выпадения прямой кишки Оперативное лечение выпадения слизистой оболочки прямой кишки
- •Операция по способу а. Г. Радзиевского
- •Повреждения прямой кишки
- •Заворот тонкого кишечника
- •Заворот слепой кишки
- •Инвагинация
- •Узлообразование
- •Обтурационная непроходимость
- •Закрытие свища на слепой кишке
- •Операции при абсцессах печени
- •Холедохотомия
- •Холецистостомия
- •Шов на селезенке
- •Удаление селезенки
- •Экстирпация кист
- •Марсупиализация кисты
- •Наложение внутреннего дренажа
- •Способ Бассини
- •Бедренный доступ (способ Шварца)
- •Тораколапаротомия
- •Метод облитерации плевральных листков
- •Параплевральный доступ
- •Абсцесса.
- •Вскрытие забрюшинного пространства
- •Катетеризация
- •Промывание мочевого пузыря
- •Цистотомия
- •Закрытие пузырного свища
- •Операция фимоза
- •Парафимоз
- •Наружная уретротомия
- •Кастрация
- •Нефрэктомия
- •Повреждения мочевого пузыря
- •Разрывы уретры
- •Паранефрит
- •Методика вмешательства
Остановка кровотечения
Остановка кровотечения является весьма важным вмешательством для хирурга, потому что кровотечение может наблюдаться при самых разнообразных обстоятельствах, оно может быть при различного рода ранениях, гнойных процессах, оперативных вмешательствах.
В зависимости от повреждения того или другого отдела кровеносной системы различают: артериальное, венозное, паренхиматозное, капиллярное и смешанное кровотечение.
Остановка кровотечения может быть временной и постоянной.
Как правило, надо стремиться к постоянной остановке кровотечения, но она не всегда удается, поэтому нередко приходится прибегать к временной остановке.
Временная остановка кровотечения в ряде случаев может быть достигнута простым прижатием кровоточащего сосуда в ране стерильным марлевым тампоном. К этому приему нередко приходится прибегать во время операции. Иногда сдавливают пальцами кровоточащий сосуд на протяжении. Когда тампон для остановки кровотечения приходится в ране держать длительное время, то для увеличения давления на кровоточащее место над введенным тампоном редкими швами зашивают кожу.
В дальнейшем временно наложенные швы снимаются, извлекается тампон и производится окончательная остановка кровотечения.
Для временной остановки кровотечения на конечностях иногда накладывается резиновый жгут, а лучше накладывать резиновый бинт: он эластичен и нежнее сдавливает ткани. На кожу под жгут обычно подкладывается какая-либо мягкая ткань — марля, полотенце.
Жгут накладывается при артериальном кровотечении выше кровоточащего места и с такой силой, чтобы прекратилась пульсация артерий. Слабое натягивание жгута может не остановить артериальное кровотечение, а вызвать лишь сдавление вен, что поведет к венозному застою и усилению кровотечения из
26
поврежденных вен. Очень сильное затягивание, особенно круглого жгута, может вызвать чрезмерное сдавление сосудов и нервов и повлечь за собой паралич конечности или ишемические расстройства в ней с последующей гангреной.
Перетягивание конечности резиновой лентой или жгутом непрерывно может продолжаться не более двух часов.
После временной остановки кровотечения необходимо произвести окончательную, а именно перевязать кровоточащий сосуд. Перевязка может быть произведена в месте повреждения сосуда или на протяжении.

Чаще всего приходится производить остановку кровотечения в ране, т. е. на месте повреждения сосуда. Кровоточащий сосуд захватывается с помощью кровоостанавливающего зажима и перевязывается шелковой или кетгутовой лигатурой.
Кровоостанавливающий зажим накладывается на сосуд обязательно в перпендикулярном направлении к тканям, причем необходимо захватывать зажимом по возможности меньше окружающей ткани (рис. 4). Косое захватывание кровоточащего места зажимом неправильно, так как при этом берется много окружающей ткани, а перевязка
большого участка тканей Рис.4. Наложение кровоостанавливаю ведет к некрозу, что может щего зажима,
препятствовать первичному заживлению раны. Под кончик кровоостанавливающего зажима подводится лигатура. На небольшие сосуды, которые обычно повреждаются при рассечении кожи и подкожной клетчатки, необходимо накладывать лигатуры из тонкого шелка (шелк № 2) или лучше из тонкого кетгута. При перевязке более крупных сосудов могут применяться более толстые шелковые и кетгутовые лигатуры.
Перед перевязкой сосуда необходимо приподнять кровоостанавливающий зажим кончиком кверху, чтобы лигатура легла под кончик зажима; в противном случае лигатура затянется на кончике зажима. Чтобы предупредить соскальзывание лигатуры с крупного сосуда, лигатуру следует накладывать на некотором расстоянии от конца поврежденного сосуда, по возможности выделив его из окружающих тканей, и обязательно в этих
27
случаях наложить вторую, дополнительную лигатуру проксимальнее первой.
Иногда при операциях в ригидных инфильтрированных тканях наложенные лигатуры соскальзывают, тогда приходится под кончиком кровоостанавливающего зажима иглой провести шелковую или кетгутовую лигатуру и наложенный шов завязать с одной и с другой стороны кончика зажима.
Бывают случаи, когда из-за ригидности тканей не удается наложить кровоостанавливающий зажим, он соскакивает. В таких случаях производится круговое обшивание кровоточащего места шелковым или кетгутовым швом, который затягивается, и кровотечение из поврежденного места останавливается.
Кровотечение из мелких сосудов может быть остановлено с помощью термокаутера или электроножа. Кровоточащее место прижигается, и кровотечение останавливается.
Нередко во время операций приходится прибегать к предварительной перевязке сосуда перед его пересечением. Для этого сосуд, подлежащий перевязке, осторожно выделяется из окружающих тканей, под него подводится изогнутый зажим, слегка раздвигаются бранши зажима, в образовавшийся просвет под сосуд с помощью иглы Дешана подводятся две лигатуры, которые завязываются одна от другой на расстоянии не менее как 0,5 см, между лигатурами пересекается сосуд.
Выделение сосуда производится потому, что лигатура, наложенная на сосуд вместе с прилежащими тканями, может соскользнуть с сосуда вследствие его сокращения при пересечении.
Во время перевязки сосудов большого и малого сальника, брыжейки сосуды обычно не выделяются, а перевязываются вместе с жировой тканью, поэтому необходимо оставлять за лигатурой более длинный конец сосуда.
Паренхиматозное кровотечение можно останавливать биологическими методами. К кровоточащему месту прикладываются различные кровоостанавливающие препараты – гемостол, вивакол, кровоостанавливающая губка, биологический антисептический тампон (БАТ) Ленинградского института переливания крови. Препараты прижимаются марлевыми тампонами в течение 3—5 мин, и таким образом обычно удается остановить паренхиматозное кровотечение.
В некоторых случаях к кровоточащему месту прикладывают кусочек мышцы или жировой ткани и плотно прижимают. Желательно эти ткани пришить к кровоточащему месту и тем самым остановить кровотечение.
Особенно трудно бывает остановить кровотечение, возникшее после какого-либо механического повреждения или оперативного вмешательства, при гемофилии или при кровоточивости на почве желтухи. В этих случаях наряду с местными гемо
28
статическими средствами приходится прибегать к общим. В настоящее время наилучшими гемостатическими средствами считается переливание свежей крови или свежей плазмы (односуточной давности) и применение витамина К. Для борьбы с кровотечениями при гемофилии в последнее время начала применяться специальная антигемофильная плазма1, изготавливаемая Ленинградским институтом переливания крови.
При наличии гемофилического кровотечения наряду с местными мероприятиями делают переливание 100—120 мл свежей консервированной крови, т. е. только что заготовленной, а еще лучше – свежецитратной. Такая кровь необходима потому, что антигемофилический фактор довольно быстро разрушается при хранении крови и переливание консервированной крови более длительных сроков хранения не эффективно при гемофилии. Вместе с переливанием крови назначается витамин К, обычно в виде препарата викасола. Последний выпускается таблетками, содержащими по 0,01 и 0,015 препарата, или же в 0,3%-ном растворе, запаянном в стеклянных ампулах по 5 мл.
Таблетки даются внутрь по одной 2–3 раза в день, раствор викасола вводится внутримышечно по 1–2 ампулы в сутки. Если при гемофилическом кровотечении викасол можно давать через рот, то при наличии желтухи, вызванной задержкой желчи в протоках и непоступлением ее в кишечник, викасол нужно вводить внутримышечно, так как всасывание витамина К из кишечника происходит только при наличии желчи в кишечнике.
При кровотечениях после травмы у больных с геморрагическим диатезом или капилляротоксикозом вместе с применением упомянутых средств рекомендуется применять рутин в виде таблеток, обычно содержащих по 0,02 препарата по две таблетки 2–3 раза в день вместе с большими дозами аскорбиновой кислоты. Рекомендуется давать пить крепкий чай, в котором содержится витамин Р, уменьшающий проницаемость и ломкость капилляров.
Если ранен или пересечен крупный сосуд, крупная артерия или вена, то можно наложить на дефект в сосуде сосудистые швы. Швы необходимо накладывать в поперечном направлении, чтобы не вызвать сужения сосуда.
Для наложения сосудистого шва употребляются круглые сосудистые иглы, глазные пинцеты и сосудистые зажимы. Швы накладываются тонким шелком № 00 или № 0 или тонкими капроновыми нитями. Несколько игл со вдетыми в них шелковыми
капроновыми нитями должны заготавливаться заранее и
гается ма получается сразу из взятой консервированной крови, подвер-впени замораживанию, а затем высушивается. При таком способе загото-антигемофилический фактор не разрушается.
29
храниться у дежурной сестры в сосуде со стерильным вазелиновым маслом, чтобы в любой момент можно было ими пользоваться.
Удобнее всего для сосудистого шва пользоваться мелкими атравматическими иглами, и эти иглы хранить также в вазелиновом масле.
Необходимо иметь также сосудистые зажимы Гепфнера, на бранши которых надеваются резинки. Сосудистые зажимы очень нежно сдавливают стенки сосуда, не повреждая его интимы. Можно проводить оперативное вмешательство и без
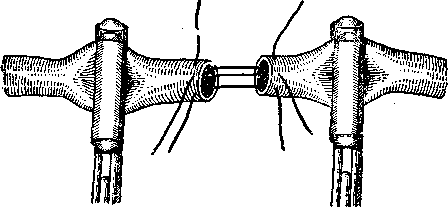
Рис. 5. Наложение фиксационных швов на концы сосуда.
сосудистых зажимов, для этого под оба конца разорванного сосуда на расстоянии 3–4 см от места ранения подводят толстые шелковые лигатуры, и в нужный момент ими сдавливается сосуд.
Показанием к наложению сосудистого шва является ранение крупных сосудов или иссечение аневризмы.
Техника операции. При полном перерыве сосуда оба его конца временно перетягиваются лигатурами или сжимаются пальцами ассистента, затем каждый конец выделяется из окружающих тканей на 3–4 см и на выделенные концы можно наложить сосудистые зажимы, при отсутствии которых сосуды стягиваются временно наложенными лигатурами до конца операции.
При выделении сосуда не следует повреждать отходящие от него боковые ветви. После освежения концов сосуда мышечная оболочка и интима сокращаются, вследствие чего образуется избыток адвентиции. Так как основным условием успеха сосудистого шва является соприкосновение интимы сосуда, то излишек адвентиции необходимо отсечь, затем приступать к наложению швов.
Существует несколько способов наложения сосудистого шва. Опишем наиболее распространенный способ Карреля. Сблизив
30
концы сшиваемого сосуда, накладывают на равных расстояниях один от другого три фиксационных узловатых шва (рис. 5), с помощью которых стягиваются концы сосудов. Концы нитей растягиваются ассистентом. В промежутках между фиксационными швами стенку сосуда сшивают частыми стежками непрерывного шва (рис. 6). Расстояние между вколами должно равняться 1 мм, швы необходимо накладывать так, чтобы они захватывали только адвентицию и мышечный слой, не повреждали бы интиму и не выступали бы в просвет сосуда. В просвете сосуда около швов может возникнуть тромб.
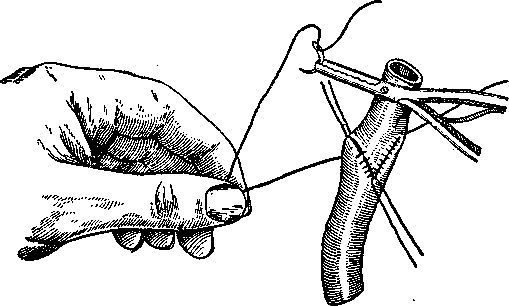
Рис. 6. Сосудистый шов по Каррелю.
После наложения шва снимают зажимы сначала с периферического конца артерии, а затем с центрального; при наложении швов на вену зажимы с концов сосуда снимают в обратном порядке.
Если между швами просачивается кровь, то сосуд в месте шва можно на некоторое время прижать тампоном, смоченным физиологическим раствором. Если кровотечение не останавливается, то на кровоточащий участок можно дополнительно наложить два-три узловатых шва.
Е. И. Сапожников предложил после освежения отрезков поврежденной артерии, хорошо мобилизовав оба ее конца, сделать на них надсечки через все слои стенки размером в 2 мм. и вывернуть стенку сосуда в виде манжетки (рис. 7). Затем концы сосуда сближаются и образованные манжетки сшиваются между собой узловатыми швами или по типу рантовидного шва. После сшивания манжеток интима обоих отрезков довольно широко соприкасается. Этим методом можно пользоваться лишь при небольших дефектах сосудов — не более 4 см.
Нити от наложенных швов не следует срезать, пока не будет уверенности в полном отсутствии кровотечения по линии
31
шва. При кровотечении в каком-либо участке шва можно положить кусочек жировой ткани и привязать его оставленными нитями от швов. Кровотечение обычно останавливается, после чего оставшиеся нити от швов можно срезать.

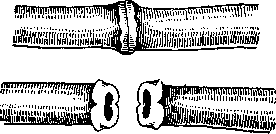
Рис. 7. Образование манжетки на концах сосуда.
Рис. 8. Кольцо Донецкого.
В настоящее время для сшивания сосудов применяются специальные сосудосшивающие аппараты или приспособления,
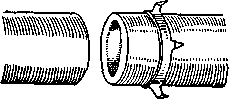
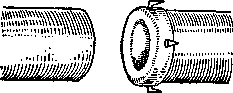
упрощающие технику сшивания сосудов. Д. А. Донецким были предложены для этого специальные кольца. Кольцо представляет из себя тонкий металлический обруч, по краю которого расположены четыре шипа, противоположный край обруча гладкий. Кончики шипов отогнуты в противоположную сторону (рис. 8).

Рис. 9. Сшивание сосуда с помощью кольца Донецкого.
Наложение циркулярного сосудистого шва конец в конец при помощи кольца Донецкого производится следующим образом. Один из концов сшиваемого сосуда продевают через кольцо на длину 2–3 мм. Затем край сосуда выворачивают поверх ободка и укрепляют на шипах. Ободок оказывается со всех сторон покрытым стенкой сосуда, шипы кольца прокалывают и удерживают стенку сосуда. На кольцо надевается противоположный конец сосуда и также укрепляется
шипами (рис. 9). Происходит полное соприкосновение интимы сосуда. Герметичность шва достигается правильным выбором размера кольца (рис. 10).
Во время производства сосудистого шва операционное поле непрерывно должно смачиваться 4%-ным раствором лимонно-
32
кислого натрия или слабым раствором гепарина (10000 ЕД на 100 мл физиологического раствора). После наложения сосудистого шва больному внутривенно следует ввести гепарин (10000 ЕД), а затем в течение 3–4 дней давать per os дикумарин (по 0,03 три раза в день).
Осложнением при операции на сосудах является образование тромба на месте наложения сосудистого шва, поэтому не-

Рис. 10. Набор колец Донецкого.
обходимо в течение всей операции следить, чтобы стенки сосудов не высыхали, для чего операционное поле постоянно смачивается вышеуказанными растворами. Надо также следить, чтобы при наложении швов не повреждалась интима сосуда.
ПЕРЕВЯЗКА АРТЕРИИ НА ПРОТЯЖЕНИИ
Показание. Когда в месте ранения остановка кровотечения не представляется возможной, производят перевязку сосуда на протяжении. Иногда сосуд перевязывается на протяжении для предотвращения возможного кровотечения при операции.
Техника операции. Перевязки сосудов проводятся, как правило, под местной анестезией. Перевязываемый сосуд выделяется из окружающих тканей с помощью иглы Дешана, под него подводится шелковая или кетгутовая лигатура в зависимости от калибра, и сосуд перевязывается. Для перевязки любой артерии необходимо знать ее проекционную линию и, руководствуясь ею, производить разрез кожи и мягких тканей; местоположение артерии можно определить и по пульсации.
33
Перевязка лучевой и локтевой артерий (a. a. radialis, ulnaris)
Показания – кровотечение при ранении кисти и нижней трети предплечья в зоне распространения той или другой артерии.
Положение больного на столе – на спине, рука отводится в сторону и помещается на приставном столике.
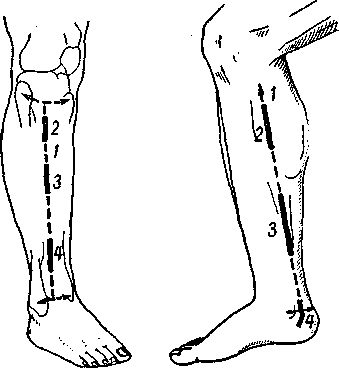
Проекционная линия лучевой артерии проходит от середины локтевого сгиба к шиловидному отростку лучевой кости или от внутреннего края двуглавой мышцы к пульсовой точке лучевой артерии (рис. 11).
Техника операции. Артерия может быть обнажена на любом уровне разрезом, проведенным по проекционной линии.
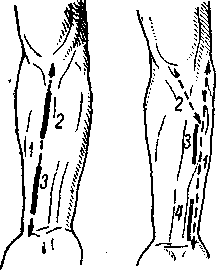
Рассекают кожу, подкожную клетчатку, собственную фасцию; разрез длиной 5–6 см. Под фасцией обычно располагается лучевая артерия между плечелучевой мышцей (m. brachiora-diale) снаружи и лучевым сгибателем (m. flexor curpi radialis) изнутри. По зонду рассекается фасция, артерия выделяется и перевязывается.
Рис. Н. Перевязка лучевой артерии.
1 — проекционная линия; 2— разрез для обнажения артерии в верхней трети; 3 — разрез для обнажения артерии в нижней трети.
Рис. 12. Перевязка локтевой артерии.
/ и 2—проекционные линия локтевой артерии; 3 и 4—разрезы для перевязки артерии.
Проекционная линия локтевой артерии для перевязки ее верхней трети проходит от середины локтевой ямки до внутренней поверхности предплечья, на границе между его верхней и средней третью. Проекционная линия локтевой артерии в средней и нижней трети предплечья проходит от внутреннего надмыщелка плеча к наружному краю гороховидной кости.
Обычно артерия перевязывается в средней или нижней трети предплечья. В средней трети разрез проводится по проекционной линии длиною
6—7 см (рис. 12). Рассекается кожа, подкожная клетчатка, поверхностная фасция. На 1 см кнаружи от разреза кожи, непосредственно над поверхностным сгибателем пальцев (m. flexor digitorum superficialis) по зонду рассекают собственную фасцию предплечья. Расширив рану тупыми крючками, проникают в промежуток между локтевым сгибателем кисти (m. flexor curpi ulnaris) и поверхностным сгибателем пальцев и тупо освобождают внутренний край последней мышцы. Оттягивают кнаружи поверхностный сгибатель пальцев, позади его под
34
глубоким листком фасции располагается локтевой нерв и артерия. Артерия лежит кнутри от нерва.
При обнаружении локтевой артерии в нижней трети предплечья разрез проводят по проекционной линии размером 5– 6 см (см. рис. 12). Вскрывается кожа, подкожная клетчатка, поверхностная фасция. Фасция предплечья рассекается строго по проекционной линии. Сухожилие локтевого сгибателя кисти оттягивается тупым крючком кнутри, затем рассекается по зонду листок фасции, окутывающий с медиальной стороны поверхностный сгибатель пальцев. Под фасцией располагается локтевая артерия с двумя венами, медиально от нее лежит локтевой нерв.
Перевязка плечевой артерии (a. brachialis)
Показания – кровотечение в верхней трети предплечья и в нижней трети плеча.
Положение больного на столе – на спине, рука максимально отведена.
Проекционная линия проходит по медиальной бороздке двуглавой мышцы (рис. 13).
Техника операции. Артерия обычно перевязывается в средней трети плеча. Для перевязки разрез длиною в 5–6 см
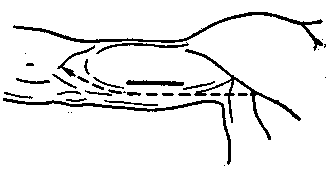
Рис. 13. Перевязка плечевой артерии,
Пунктир —проекционная линия; сплошная линия —место разреза.
проводится по выпуклости брюшка двуглавой мышцы (т. biceps brachii), т. е. несколько кнаружи и кпереди от проекционной линии. Рассекают кожу, подкожную клетчатку, поверхностную фасцию, по зонду вскрывают переднюю стенку влагалища двуглавой мышцы, выделяют ее край и оттягивают мышцу кнаружи. Через заднюю стенку ее влага-
лища просвечивает срединный нерв (п. medianus), лежащий в этой области непосредственно на плечевой артерии. Вскрывается задняя стенка влагалища, тупым крючком отводится нерв кнутри, выделяется плечевая артерия, которую сопровождают две вены, и перевязывается.
Перевязка подмышечной артерии (a. axillaris)
Показания – кровотечение в средней и верхней трети плеча.
Положение, больного на столе – на спине, с максимально отведенной рукой,
35
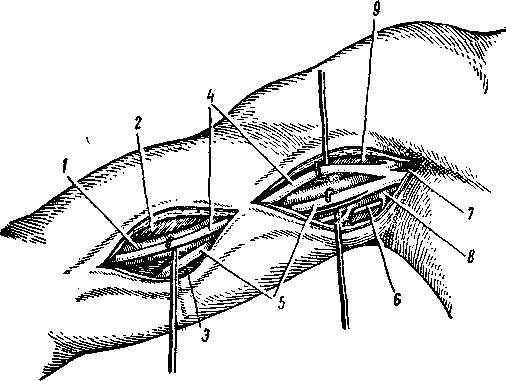
Рис. 14. Топография подмышечной и плечевой артерии по Шмидену.
1—плечевая артерия; 2—двуглавая мышца; 3—трехглавая мышца;
4 — срединный нерв; 5 —локтевой нерв; 6 —лучевой нерв; 7 — подкрыльцовая артерия; 8— подкрыльцовая вена; 9 —клювовидно-плечевая
мышца.
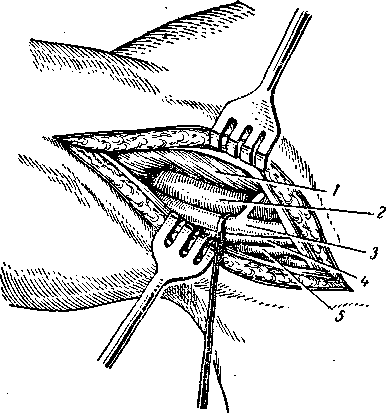
Рис. 15. Обнажение подмышечной артерии (по М. А. Сресели).
1 — клювовидно-плечевая мышца и короткая головка двуглавой мышцы; 2—подмышечная артерия; 3 — срединный нерв (оттянут крючком); 4 —локтевой нерв; 5 — подмышечная вена.
Техника операции. Перевязку этой артерии лучше производить не по линии проекции артерии, а так называемым окольным способом через влагалище клювовидно-плечевой мышцы (m. coracobrachialis).
Разрез длиною 7–8 см делается вдоль выпуклости клювовидно-плечевой мышцы, начиная от уровня перекреста этой мышцы с нижним краем большой грудной мышцы (m. pectoralis major) и до наиболее глубокой точки подмышечной впадины. Разрезается кожа, подкожная клетчатка, поверхностная фасция, затем рассекается фасциальное влагалище клювовидно-плечевой мышцы и короткой головки двуглавой мышцы (m. biceps brachii). Обе мышцы обнажаются тупым путем и вместе с короткой головкой двуглавой мышцы оттягиваются кпереди. Через листок фасции, образующей заднюю стенку влагалища мышцы, просвечивает срединный нерв. По зонду рассекают листок фасции. Артерия лежит позади срединного нерва. Вена остается кнутри от артерии. Артерию приходится выделять крайне осторожно, чтобы не поранить вену. Ранение последней может повлечь за собою воздушную эмболию. Мышечно-кожный нерв (п. musculo cutaneus) остается кнаружи от артерии, локтевой нерв (п. ulnaris) и кожные нервы плеча и предплечья (n. cutaneus antibrachii et brachii med.) располагаются кнутри, а лучевой нерв кзади от артерии (рис. 14, 15).
Перевязка подключичной артерии (a. subclavia)
Показания – кровотечение в верхней трети плеча и в подмышечной ямке.
Положение больного на столе – на спине. Под плечи подкладывается валик, рука отводится.
Подключичная артерия проецируется по средине ключицы (рис. 16).
Техника операции. Разрез длиною в 7–8 см проводится параллельно ключице, на 1 см ниже ее, с таким расчетом, чтобы середина разреза соответствовала линии проекции артерии. Рассекается собственная фасция большой грудной мышцы, ее ключичная часть (pars clavicularis) пересекается поперек. Вскрывается задняя стенка ее влагалища. Здесь обычно попадается наружная поверхностная вена (v. cephalica), она тупым крючком отводится книзу и кнутри. По верхнему краю малой грудной мышцы (m. pectoralis minor) рассекается фасция, за ней в глубине рыхлой клетчатки проходит сосудисто-нервный пучок. Здесь могут встретиться лимфатические узлы, ветви переднего грудного нерва (п. thoracalis ant.), мелкие ветви артерий и вен. Тупым путем раздвигая клетчатку и перевязывая встретившиеся мелкие сосуды, образуют доступ к подключичной
37
артерии. Несколько кпереди и кнутри от нее проходит подключичная вена (v. subclavia), кнаружи и кверху от артерии расположено плечевое сплетение (plexus brachialis).
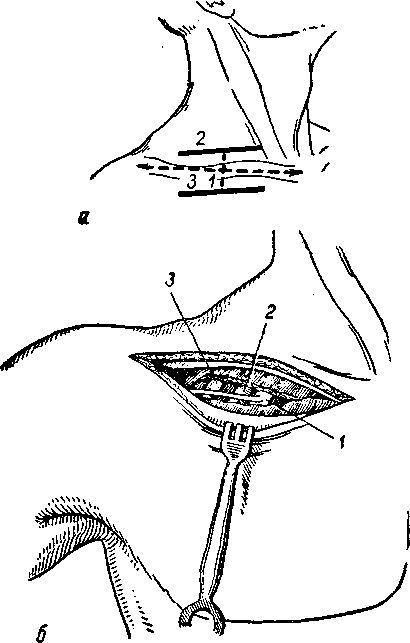
Рис. 16.
в — перевязка подключичной артерии: 1—проекционная линия; 2 —линия разреза для обнажения артерии над ключицей; 3 — линия разреза для обнажения артерии под ключицей; 6 — топография подключичной артерии: 1 — подключичная вена; 2 —подключичная артерия; 3 — плечевое сплетение.
Перевязка передней большеберцовой артерии (a. tibialis anterior)
Показания – кровотечение из тыльной поверхности стопы и передней поверхности нижней и средней третей голени.
Положение больного на столе – на спине, голень ротируется несколько кнутри.
38
Проекционная линия передней большеберцовой артерии проходит от середины расстояния между головкой малоберцовой кости и бугристостью большеберцовой кости (tuberositas tibiae) к середине расстояния между лодыжками (рис. 17).