
- •Государственное издательство медицинской литературы Ленинград
- •Работа в операционной
- •Остановка кровотечения
- •Перевязка задней больше-берцовой артерии (a. Tibialis posterior)
- •Переливание крови,
- •Подготовка аппаратуры
- •Техника вливания растворов
- •Ее годности
- •Внутривенное переливание крови
- •Пересадка кожи
- •Операции на конечностях
- •Эмболэктомия
- •Ранний вторичный шов сухожилий
- •Повреждения ахиллова сухожилия
- •Операции на нервных стволах
- •Разрезы при флегмонах кисти
- •Разрезы при флегмонах бедра
- •Разрезы при флегмонах стопы
- •Ампутации и вычленения стопы
- •Ампутация голени
- •Ампутация бедра
- •Артротомия
- •Резекция суставов
- •Операции на плечевом суставе
- •Операции на локтевом суставе
- •Открытые переломы черепа
- •Закрытые переломы черепа
- •Внутричерепные кровоизлияния
- •12 Н. И. Блинов 177
- •Операции на лице
- •1, 2, 3 И 4 — линии разреза вдоль периферических ветвей лицевого нерва.
- •1, 2, 3 И 4 —линии разреза.
- •Операции на шее
- •Нижняя трахеостомия
- •Обнажение пищевода на шее
- •Операции на молочной железе Разрезы
- •Края раны разведены крючками (1) и обнажены молочная железа и большая грудная мышца (2). Пунктиром очерчен сектор (3) молочной железы с удаляемой опухолью (4).
- •Третий этап операции.
- •Прокол плевры
- •Резекция ребра
- •Приемнике создается вакуум благодаря оттоку воды из сосуда (2) в сосуд (3).
- •Торакотомия
- •Кишечный шов
- •Операции на тонкой кишке Резекция тонкой кишки
- •Наложение свища тонкой кишки
- •Еюностомия
- •Илеостомия
- •Энтеростомия
- •Операции на желудке
- •Гастростомия по способу Витцеля
- •Гастротомия по способу Кадера
- •И тощей кишкой
- •Стенку желудка
- •К брыжейке поперечно-ободочной кишки (по а. А. Русанову).
- •Особенности резекции желудка при раке
- •Операции при аппендиците
- •Дьяконову
- •Прохода
- •Наложение калового свища
- •Закрытие каловых свищей
- •Операции на прямой кишке Оперативное лечение выпадения прямой кишки Оперативное лечение выпадения слизистой оболочки прямой кишки
- •Операция по способу а. Г. Радзиевского
- •Повреждения прямой кишки
- •Заворот тонкого кишечника
- •Заворот слепой кишки
- •Инвагинация
- •Узлообразование
- •Обтурационная непроходимость
- •Закрытие свища на слепой кишке
- •Операции при абсцессах печени
- •Холедохотомия
- •Холецистостомия
- •Шов на селезенке
- •Удаление селезенки
- •Экстирпация кист
- •Марсупиализация кисты
- •Наложение внутреннего дренажа
- •Способ Бассини
- •Бедренный доступ (способ Шварца)
- •Тораколапаротомия
- •Метод облитерации плевральных листков
- •Параплевральный доступ
- •Абсцесса.
- •Вскрытие забрюшинного пространства
- •Катетеризация
- •Промывание мочевого пузыря
- •Цистотомия
- •Закрытие пузырного свища
- •Операция фимоза
- •Парафимоз
- •Наружная уретротомия
- •Кастрация
- •Нефрэктомия
- •Повреждения мочевого пузыря
- •Разрывы уретры
- •Паранефрит
- •Методика вмешательства
Операции на локтевом суставе
Пункция. Положение больного на столе — на спине, конечность отведена и уложена на отдельном столике у изголовья больного, при слегка

согнутом под тупым углом
(150—160°) локтевом суставе.
Рис. 76. Пункция локтевого сустава
с задне-наружной стороны (по Биру,
Брауну, Кюммелю).
1, 2, 3 — костные выступы области сустава.
Техника операции. Иглу вкалывают сзади между наружным мыщелком плечевой кости и наружным краем локтевого отростка в отчетливо прощупываемую щель пле-челучевого сочленения (рис. 76). Иглу направляют на переднюю поверхность медиального мыщелка плеча.
Артротомия. В начальной
стадии нагноения доступ осуществляют в месте первичного очага и обязательно на
его стороне: при повреждении сустава сзади производится задняя артротомия, при поражении спереди — передне-внутренняя или передне-наружная артротомия. При запущенных артритах, а также при распространенных поражениях — двусторонняя широкая артротомия.
Обезболивание — местное.
Техника операции. Передне-наружный разрез по Пай-ру начинают по латеральному краю плеча и ведут его через наружный мыщелок и головку лучевой кости.
Суставную сумку вскрывают вдоль брюшка общего разгибателя пальцев. К этому разрезу добавляют поперечный разрез, направленный к дорсальной поверхности сустава.
Поперечный разрез соответствует щели между головкой луча и наружным мыщелком плечевой кости (рис. 77). Такой Т-образный разрез широко открывает плечелучевое сочленение и передний отдел суставной сумки.
Передне-локтевой разрез по В. Ф. Войно-Ясенецкому — 3 см длиной, на 1 см радиально от внутреннего мыщелка плеча и параллельно оси конечности. Середина разреза должна прихо-
152
диться на внутренний мыщелок. Мягкие ткани сразу рассекаются до кости (рис. 78).
От внутреннего надмыщелка плечевой кости частично отсекают круглый пронатор. Держась непосредственно у кости и постепенно углубляясь в сторону сустава, доходят до края блока, где вскрывают суставную сумку. Затем поперечно через всю
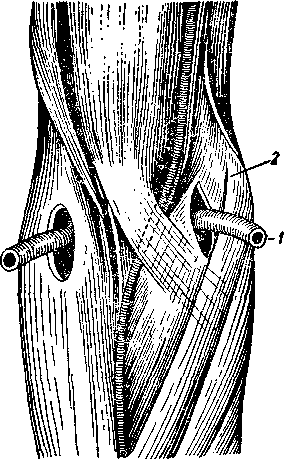
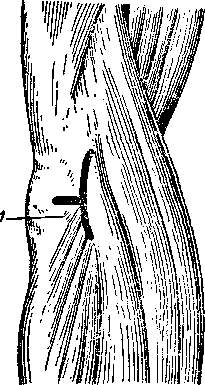
Рис. 77. Передне-наружная артротомия локтевого сустава по Пайру.
1 — головка луча.
Рис. 78. Передне-локтевая артротомия локтевого сустава (разрез по В. Ф. Войно-Ясенецкому).
1—дренажная трубка; 2 — внутренний мыщелок плеча.
суставную полость проводят корнцанг так, чтобы конец его выпячивал суставную сумку с передне-латеральной стороны. Над клювом корнцанга рассекают мягкие ткани, захватывают корнцангом дренажную трубку и проводят ее через передний отдел сустава.
Задняя артротомия обычно осуществляется двумя разрезами, проводимыми по обе стороны локтевого отростка. Наиболее распространена задняя артротомия по Пайру. Сустав вскрывают кнаружи от сухожилия трехглавой мышцы плеча и наружный край последней отсепаровывают. Надсекают лучевой длинный разгибатель кисти и по разведении раны крючками вскрывают суставную сумку (рис. 79), в полость сустава заводят дренажную трубку.
Второй разрез по Пайру проводят через сухожилие трехглавой мышцы плеча до локтевого отростка. Сухожилие и мышечную часть трехглавой мышцы рассекают Z-образно на протяжении 4—5 см.
При растягивании сухожильных лоскутов в поперечном ч направлении рассекают суставную сумку (рис. 80): удаляют гной,


Рис. 79. Задняя артротомия
локтевого сустава (разрез по
Пайру).
1 — локтевой отросток; 2 —сухожилия трехглавой мышцы плеча; 3 — длинный лучевой разгибатель кисти.
Рис. 80. Задняя артротомия локтевого сустава по Пайру.
1 —линия разреза по Пайру; 2 — трехглавая мышца плеча.
тампонируют рану и фиксируют конечность гипсовой повязкой при согнутом под углом 75—80° локтевом суставе,
Операции на лучезапястном суставе
Пункция сустава. Положение больного на столе — на спине, предплечье и кисть укладываются на отдельном столике у изголовья больного.
Техника операции. Вкол иглы с тыльной стороны сустава у дистального конца лучевой кости между сухожилиями длинного разгибателя большого и разгибателя указательного пальцев (рис. 81), что соответствует проекции локтевого края второй метакарпальной кости на линии лучезапястного сустава.
154
Артротомия. Положение больного на столе — на спине.
Обезболивание — местное.
Техника операции. Разрез по тыльной поверхности сустава, между сухожилием длинного разгибателя большого и

Рис. 81. Пункция лучезапястного сустава с тыльной стороны у лучевого края (по Биру, Брауну, Кюммелю).
разгибателем указательного пальцев. Остроконечным скальпелем вскрывают капсулу сустава и последний дренируют. Иммобилизация сустава ладонным гипсовым лонгетом.
Операции на тазобедренном суставе
Пункцию тазобедренного сустава удобнее всего производить спереди или с наружной стороны бедра.

Рис. 82. Пункция тазобедренного сустава спереди.
Положение больного на столе — на спине. Техника операции. При пункции спереди иглу вкалывают под пупартовой связкой, отступя на 1 см кнаружи от пуль-
155
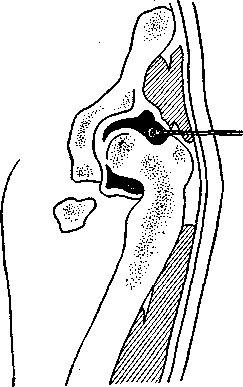
сации бедренной артерии. Направление иглы спереди назад и медиально к легко прощупываемой головке бедренной кости (рис. 82). При пункции с наружной стороны бедра иглу вводят над вершиной большого вертела перпендикулярно к длинной оси бедра. По мере проникновения в ткани игла встречает препятствие в виде шейки бедра. Придав игле слегка краниальное направление, попадают в сустав (рис. 83). По получении гноя в суставную полость вводят 300000—500000 ЕД пенициллина в физиологическом растворе.
Артротомия. Положение больного на столе — на животе со слегка приподнятой половиной таза больной стороны.
Рис. 83. Пункция тазобедренного сустава с наружной стороны (по В. Д. Ча-
клину).
Обезболивание — общее. Техника операции. Кожный разрез начинают в точке на середине расстояния между гребнем подвздошной кости и большим вертелом; слегка закругляя его, проходят на 2 поперечных пальца кзади от большого вертела и заканчивают разрез на 4— 5 см ниже последнего.
Таким образом, получают дугообразный, выпуклый кзади разрез, окаймляющий верхний и задний Края
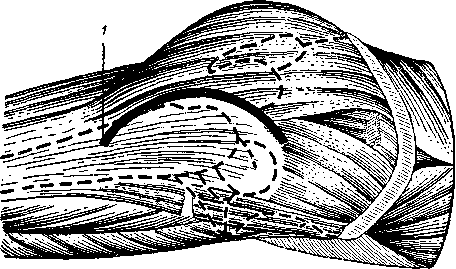
Рис. 84. Артротомия тазобедренного сустава.
1 — разрез Мульти и Шассеньяка.
большого вертела (рис. 84). По рассечении кожных покровов оперирующий должен держаться ближе к кости, чтобы избежать повреждения седалищного нерва. Затем по зонду Кохера
156
пересекают сухожильную часть большой ягодичной мышцы вблизи перехода ее в подвздошно-берцовый тракт. Далее тупо разделяют промежуток между грушевидной и верхней близ-нечной мышцами, оттягивая первую вверх, а вторую вниз. Тогда в этом промежутке, достигающем примерно 6—7 см, обнажается задняя поверхность суставной капсулы. Последнюю рассекают вдоль шейки бедра, полость сустава промывают 300000—500000 ЕД пенициллина в физиологическом растворе поваренной соли, заводят тампоны масляные или с мазью Вишневского и края раны суживают швами. Кокситная полуторная гипсовая повязка с предобразованным окном на месте раны завершает операцию.
Операции на коленном суставе
Пункция коленного сустава обычно производится у верхнего или нижнего полюсов надколенника — с наружной или внутренней стороны последнего, отступя на 1—2 см от края коленной чашечки (рис. 85).

Рис. 85. Пункция коленного сустава.
Положение больного на столе—на спине с вытянутыми ногами.
Техника операции. При проколе сустава у верхнего полюса надколенника игла проникает в верхний заворот сустава; при пункции у нижнего полюса надколенника — в полость сустава. Отсасывание эксудата облегчается, если помощник одновременно надавливает ладонями на области верхнего и нижнего заворотов (см. рис. 70). При наличии гнойного эксудата в сустав вводят 300 000—500 000 ЕД пенициллина в физиологическом растворе поваренной соли и конечность фиксируют гипсовой повязкой с тазовым поясом.
157
Артротомия паракондилярная по П. Г. Корневу имеет целью вскрыть коленный сустав на всем его протяжении при помощи двух разрезов, проводимых по внешнему краю обоих мыщелков бедра.
Положение больного на столе — на спине; под больной коленный сустав подкладывают валик, чтобы нога была согнута под углом 130—140°.
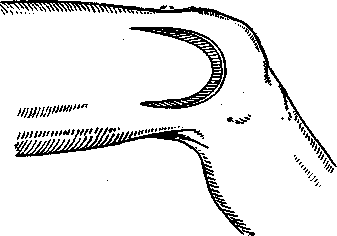
Техника операции. Разрез начинают на передней поверхности сустава на 5—7 см выше коленной чашки и примерно на 3 см в сторону от средней линии, ведут его вдоль надколенника до уровня середины надколенниковой связки, затем дугообразно заворачивают кнаружи и кзади по линии суставной щели.
Рис. 86. Паракондилярная артротомия коленного сустава по П. Г. Корневу.
Разрез кожных покровов и фиброзной капсулы-
Дойдя до уровня заднебоковых мыщелков бедра и голени, разрез загибают еще более кзади и позади костного выступа бедра направляют его кверху до уровня, соответствующего верхнему краю надколенника (рис. 86).
Задний отдел разреза проходит в промежутках
между мышечными группами, прикрепляющимися к мыщелкам бедра и верхним концам костей голени. С внутренней стороны разрез должен проходить между сухожилием большой приводящей мышцы, прикрепляющейся к внутреннему мыщелку бедра, и портняжной мышцей, прикрепляющейся вместе с остальной группой внутренних сгибателей (полуперепончатая мышца и др.) к внутреннему мыщелку большеберцовой кости. С наружной же стороны разрез проходит между задним натянутым краем массиатова тракта и мощным сухожилием двуглавой мышцы. В этих промежутках, значительно увеличивающихся при согнутом положении колена, и определяются боковые складки задних заворотов, выходящие из-под ретрокондиляр-ных пространств, частично прикрытые головками икроножных мышц.
Этим разрезом рассекают все мягкие ткани сустава вплоть до фиброзной капсулы. Образуется большой продольно-овальный лоскутный разрез, слегка заходящий даже на голень в своей средней, наиболее выпуклой части.
Затем сбоку от надколенника надсекают обнаженную синовиальную оболочку и в образовавшуюся щель последней вводят одну из браншей куперовских ножниц, которыми и произво-
158
дится артротомия. Ножницами сначала рассекают весь верхний заворот, а затем и всю остальную сумку сустава вплоть до заднего заворота.
Такой же длины и формы производят разрез и с другой стороны сустава. Заведенными пальцами проверяют общее раскрытие сустава и, в частности, задних заворотов.
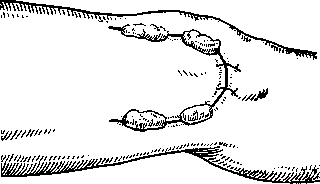
Обработка вскрытого сустава заключается в очистке полости, удалении из нее всего жидкого и гнойного содержимого, производстве полной ревизии сустава для установления степени его повреждения. Сустав промывается раствором антисептиков или антибиотиков, и производится встречная тампонада тампонами, пропитанными мазью Вишневского или другим маслянистым веществом.
П. Г. Корнев предложил для тампонады пасту следующего состава: вазелина густого — 200,0, масла растительного жидкого — 100,0, йодоформа в порошке — 20,0—30,0.
Рис. 87. Паракондилярная артротомия коленного сустава по П. Г. Корневу.
Законченная артротомия: тампоны заведены, лос-куты подшиты, конечность выпрямлена.
При согнутом положении сустава и раздвигании краев раны тупыми крючками одну пару тампонов заводят в задние завороты и ре-трокондилярные пространства с обязательным заполнением всей ниши и кверху до купола заворота и к середине до центральной перегородки.
Вторую пару встречных тампонов заводят в ниже расположенные задние отделы сустава. Затем при разогнутом положении конечности, приподнимая крючком передний парапателляр-ный мост, заводят под последний две пары встречных тампонов: одну пару — в супрапателлярное пространство, выполняя ими весь верхний заворот, а вторую пару —в инфрапателлярное пространство. Дренажные трубки не заводятся.
По окончании тампонады производят сшивание боковых лоскутов так, что две передние пары тампонов, заведенные выше и ниже коленной чашки, остаются кпереди от лоскута, а две другие пары — кзади от него (рис. 87).
Марлевые салфетки, подклеенные к краям раны, и гипсовая повязка с предобразованными окнами завершают операцию.
Через три недели в глухой гипсовой повязке на месте раны вырезают большие окна и контролируют состояние раны. Концы тампонов при этом немного подтягивают и слегка разрыхляют. Такая процедура в дальнейшем повторяется 2—3 раза через каждые 3—5 дней.
169
При третьей перевязке обычно удаляются все первично введенные тампоны и выполненные грануляциями раны поверхностно и рыхло тампонируются на 3—5 дней, после чего тампоны вместе со старой гипсовой повязкой окончательно удаляются. Во вновь наложенной глухой гипсовой повязке больной начинает вставать, постепенно нагружая больную ногу.
Резекция. Показаниями являются: повреждения суставных концов костей, когда нет надежды предупредить развитие инфекции без удаления последних или восстановить форму и функцию сустава без соответствующей обработки костей; воспалительные явления в суставе в стадии затихания процесса, в случаях порочных положений с остаточной неполноценной под--вижностью, в особенности с остаточными фокусами или анкилозом сустава при неправильном положении конечности.
Положение больного на столе — на спине, положение сустава — полусогнутое, для чего под последний подкладывают подушку или валик.
Обезболивание общее или местное (у взрослых), обескровливание наложением на бедро резинового жгута или бинта.
Техника операции. Экономная резекция коленного сустава по П. Г. Корневу заключается в том, что разрезом Тек-стора (рис. 88, а) рассекают кожные покровы. Кожно-подкож-ный лоскут отсепаровывают кверху. У вершины надколенника пересекают собственную связку надколенника и полуовальными разрезами в обе стороны от него на уровне суставной щели рассекают фиброзную капсулу. Последнюю отсепаровывают от синовиальной оболочки в обе стороны от надколенника и фиброзные лоскуты откидывают кверху.
Отсеченную от надколенника собственную связку отсепаровывают вниз до ее прикрепления к бугристости большеберцовой кости и иссекают жировой комок крыловидных связок. Раскачивающими движениями пателлотома расщепляют во фронтальной плоскости надколенник; передняя половина его сохраняет связь с четырехглавой мышцей бедра, а задняя половина остается на месте, закрывая сустав (см. рис. 88, б).
Запрокинув кверху отщепленную половину надколенника, приступают к выделению верхнего заворота сустава и низводят его вниз до его прикрепления к верхнему краю суставного конца бедра.
Затем проводят через надкостницу, по краю суставной поверхности бедренной кости, паракондилярные направляющие разрезы. Экономно и полукружно опиливают суставную поверхность бедра. По мере углубления опила бедра дистальную часть конечности постепенно сгибают до вертикального положения голени, благодаря чему расширяется щель костного опила и сосуды подколенной ямки отходят кзади.
160
Таким же образом направляющие разрезы и экономное опиливание суставной поверхности производят и на большеберцовой кости, слегка углубляясь в среднем отделе последней.
Затем удаляют весь препарат вместе с задним отделом синовиальной оболочки (см. рис. 88, в).
В передневерхнем отделе большеберцовой кости широким остеотомом образуют на глубину 3—5 см остеопериостальную
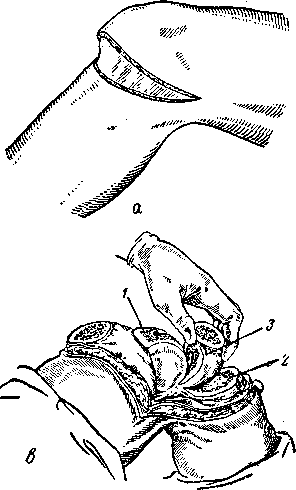
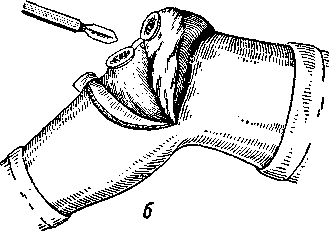
Рис. 88. Резекция коленного сустава по П. Г. Корневу.
а —разрез кожи по Текстору; б — расщепление во фронтальной плоскости надколенника; в — удаление препарата целиком, вместе с заворотами без вскрытия сустава, 1 — бедро; 2 —голень; 3 —резецированный сустав.
зарубку для последующего внедрения в нее надколенника и укрепляют его петлеобразным швом.
Сверху внедренного и фиксированного остатка надколенника накладывают пателлярную связку и укрепляют ее двумя швами. Фиброзную капсулу зашивают узловатыми швами наглухо. Иногда в наружный край раны на 48 часов вводят резиновый дренаж. Швы на кожные покровы. Конечность фиксируют глухой гипсовой повязкой с тазовым поясом.
Операции на голеностопном суставе
Пункция голеностопного сустава производится как спереди, так и сзади. Для пункции голеностопного сустава спереди конечность укладывается на столе так, что надколенник и большой палец стопы смотрят вверх, под голень подкладывают
161
подушку, стопе придают легкое подошвенное сгибание. Иглу вкалывают между наружной лодыжкой и наружным краем сухожилия длинного разгибателя пальцев стопы (рис. 89).
При пункции голеностопного сустава сзади стопа лежит на
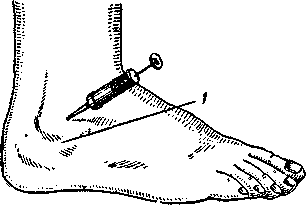
своей внутренней стороне. Иглу вкалывают между наружным краем ахиллова сухожилия и сухожилиями малоберцовых мышц.
Артротомию производят как с передней, переднелате-ральной, так и с задней стороны сустава.
Одна передняя артротомия не может гарантировать удо-
Рис. 89. Пункция голеностопного сустава спереди (по В. Д. Чаклину).
1 — наружная лодыжка голени.
влетворительного дренажа.

Одни задние разрезы (параллельные ахиллову сухожилию) обеспечивают лучший отток содержимого, но узкая межсуставная щель препятствует свободному истечению жидкости из передней части сустава. Разрезы параллельно ахиллову сухожилию имеют еще и тот недостаток, что проходят через толстый слой жира, расположенный впереди от него. Разрез по внутреннему краю ахиллова сухожилия, кроме того, еще опасен из-за возможности повреждения задней большеберцовой артерии и нерва.
Для артротомии наиболее целесообразно пользоваться сочетанием двух передних (передне-медиального и передне-латерального) разрезов и одним задне-наружным.
Рис. 90. Артротомия голеностопного сустава.
1 — линия разреза.
Техника операции. Положение больной конечности такое же, как и для пункции сустава спереди. Через передне-латеральный разрез, проходящий вдоль медиального края наружной лодыжки (рис. 90), проникают в сустав; в рану заводят зажим Кохера так, чтобы он, проходя через сустав над сухожилием разгибателей пальцев стопы, выпячивал кожу с противоположной медиально-передней стороны сустава. Здесь производят второй разрез для заведения дренажа.
162
Задне-наружный разрез длиною в 5—8 см лучше вести не по краю ахиллова сухожилия, а отступя от малоберцовой кости кнутри на 1-—1,5 см и параллельно ей, спускаясь ниже верхушки наружной лодыжки. По рассечении фасции обнажается треугольное пространство, ограниченное мышечными волокнами и сухожилием нижнего сгибателя большого пальца и сухожилиями малоберцовых мышц. Дно его образует эпифиз большеберцовой кости. Капсула сустава вскрывается поперечным разрезом.
Сустав промывают пенициллином в физиологическом растворе поваренной соли и через разрезы дренируют марлевыми тампонами с маслом или мазью Вишневского. Края ран суживают швами и накладывают циркулярную гипсовую повязку от кончиков пальцев стопы до середины бедра при положении Стопы под углом в 95° по отношению к голени.
Предупреждение ошибок и опасностей
Ошибочным следует считать как недостаточно радикаль ное удаление при резекции сустава всех пораженных процессом тканей, в особенности в задних отделах сустава, так и слишком обширные иссечения суставных концов, особенно захват рост кового хряща при опиливании эпифизов сустава.
Ошибкой нужно признать и несоблюдение правильной формы опила суставных поверхностей, что препятствует адап тации концов резецированных костей и наступление костного анкилоза.
Большой опасностью является повреждение крупных маги- стральных сосудов конечности, например: подколенной, подклю чичной, подмышечной, плечевой и других артерий при удалении задних отделов синовиальной капсулы сустава. Особенная осто рожность необходима при иссечении рубцов и еще большая — при удалении свищей.
Опасностью нужно считать и перерастяжение сосудов и нервных стволов при форсированных исправлениях остающихся после резекции больших искривлений и смещений. Последнее обстоятельство может повести: а) к сужению русла сосуда с по следующим расстройством кровообращения и б) к двигатель ным и чувствительным нарушениям.
Неправильное сопоставление костей после резекции сустав ных поверхностей, особенно чрезмерное выпрямление конечности на месте резецированного сустава следует считать ошибкой.
Ошибкой следует считать и фиксацию оперированной ко нечности без достаточного отведения в тазобедренном и плече вом суставах, одинаково необходимого как при расчете на после дующее восстановление подвижности, так и при установке на анкилоз резецированного сустава.
7. Образование гематомы между резецированными поверхно стями костей также опасно, ибо может повести к сдавлению
163
сосудов и нервов и к омертвению кожных покровов в области сустава. Причины образования гематомы: а) недостаточная остановка кровотечения во время операции; б) недостаточная фиксация поверхностей опила друг к другу; в) недостаточный сток раневого секрета. С целью профилактики последнего необходимо вводить на 48 часов в рану дренаж, возле которого сразу же во время операции накладывают провизорный кожный шов, завязываемый после извлечения дренажа.
8. Основной ошибкой последующего лечения является недостаточно длительное ношение больным фиксационных аппаратов (тутора), что может повести к последовательному сгибанию конечности.
ОПЕРАЦИИ НА ГОЛОВЕ И ПОЗВОНОЧНИКЕ
ОПЕРАЦИИ ПРИ ТРАВМЕ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
Больной укладывается на операционный стол, в зависимости от локализации повреждения или патологического процесса, на спину, на бок или вниз лицом. Голова, уложенная на специальный подголовник, должна находиться на одном уровне с туловищем.
При трепанации в лобной области выгоднее положение больного на спине. При трепанации в теменной и затылочной областях — положение на боку. При операциях в области задней черепной ямки больной укладывается лицом вниз на специальный подголовник.
Операционное поле после тщательного бритья волос протирается тампонами с бензином или спиртом. Затем область операции смазывается 5%-ным раствором йода. Ватные тампоны, употребляемые для этого, должны быть обвязаны марлей: в противном случае волокна ваты будут оставаться на коже.
С помощью тонкой палочки с ватой, смоченной раствором метиленового синего или бриллиантовой зелени, хирург, сообразуясь со схемой Кронлейна, размечает область необходимой трепанации и наносит линию будущего кожного разреза.
При всех вмешательствах операционное поле обкладывается стерильным бельем, которое обязательно следует подшить к коже.
Обезболивание. При черепно-мозговых операциях в подавляющем большинстве случаев, даже при бессознательном состоянии- больного, используется местное обезболивание. Наркоз (предпочтительнее внутривенный) употребляется редко. Показаниями для применения общего обезболивания являются: выраженное психомоторное возбуждение и эпилептический статус.
Местное обезболивание осуществляется путем инфильтрационной анестезии 0,25—0,5%-ным раствором новокаина, дополняемой проводниковой анестезией 2%-ным раствором новокаина, вводимого в точки проекции стволов кожных нервов, иннер-вирующих ту или иную область.
165
В области incisura frontalis и incisura supraorbitalis блокируются n.n. frontales et supraorbitales. У основания козелка (tragus) уха, чуть кпереди от него, находится точка, где следует блокировать височноушной нерв (п. auriculo-temporalis). Точка, лежащая на середине расстояния между сосцевидным отростком и затылочным бугром, используется для блокады большого затылочного нерва (п. occipitalis major).
При инфильтрационной анестезии раствором новокаина ин-фильтруют кожу и подкожную клетчатку по всей линии предполагаемого кожного разреза до получения «лимонной корки». Затем длинной гибкой иглой инфильтрируют новокаином следующий слой — подапоневротическую клетчатку по всей площади будущего кожного лоскута. После того как достигнута тугая инфильтрация этих слоев, инфильтрируют новокаином следующий, последний слой. Конец иглы должен скользить по кости, и раствор вводится под надкостницу.
