
- •Государственное издательство медицинской литературы Ленинград
- •Работа в операционной
- •Остановка кровотечения
- •Перевязка задней больше-берцовой артерии (a. Tibialis posterior)
- •Переливание крови,
- •Подготовка аппаратуры
- •Техника вливания растворов
- •Ее годности
- •Внутривенное переливание крови
- •Пересадка кожи
- •Операции на конечностях
- •Эмболэктомия
- •Ранний вторичный шов сухожилий
- •Повреждения ахиллова сухожилия
- •Операции на нервных стволах
- •Разрезы при флегмонах кисти
- •Разрезы при флегмонах бедра
- •Разрезы при флегмонах стопы
- •Ампутации и вычленения стопы
- •Ампутация голени
- •Ампутация бедра
- •Артротомия
- •Резекция суставов
- •Операции на плечевом суставе
- •Операции на локтевом суставе
- •Открытые переломы черепа
- •Закрытые переломы черепа
- •Внутричерепные кровоизлияния
- •12 Н. И. Блинов 177
- •Операции на лице
- •1, 2, 3 И 4 — линии разреза вдоль периферических ветвей лицевого нерва.
- •1, 2, 3 И 4 —линии разреза.
- •Операции на шее
- •Нижняя трахеостомия
- •Обнажение пищевода на шее
- •Операции на молочной железе Разрезы
- •Края раны разведены крючками (1) и обнажены молочная железа и большая грудная мышца (2). Пунктиром очерчен сектор (3) молочной железы с удаляемой опухолью (4).
- •Третий этап операции.
- •Прокол плевры
- •Резекция ребра
- •Приемнике создается вакуум благодаря оттоку воды из сосуда (2) в сосуд (3).
- •Торакотомия
- •Кишечный шов
- •Операции на тонкой кишке Резекция тонкой кишки
- •Наложение свища тонкой кишки
- •Еюностомия
- •Илеостомия
- •Энтеростомия
- •Операции на желудке
- •Гастростомия по способу Витцеля
- •Гастротомия по способу Кадера
- •И тощей кишкой
- •Стенку желудка
- •К брыжейке поперечно-ободочной кишки (по а. А. Русанову).
- •Особенности резекции желудка при раке
- •Операции при аппендиците
- •Дьяконову
- •Прохода
- •Наложение калового свища
- •Закрытие каловых свищей
- •Операции на прямой кишке Оперативное лечение выпадения прямой кишки Оперативное лечение выпадения слизистой оболочки прямой кишки
- •Операция по способу а. Г. Радзиевского
- •Повреждения прямой кишки
- •Заворот тонкого кишечника
- •Заворот слепой кишки
- •Инвагинация
- •Узлообразование
- •Обтурационная непроходимость
- •Закрытие свища на слепой кишке
- •Операции при абсцессах печени
- •Холедохотомия
- •Холецистостомия
- •Шов на селезенке
- •Удаление селезенки
- •Экстирпация кист
- •Марсупиализация кисты
- •Наложение внутреннего дренажа
- •Способ Бассини
- •Бедренный доступ (способ Шварца)
- •Тораколапаротомия
- •Метод облитерации плевральных листков
- •Параплевральный доступ
- •Абсцесса.
- •Вскрытие забрюшинного пространства
- •Катетеризация
- •Промывание мочевого пузыря
- •Цистотомия
- •Закрытие пузырного свища
- •Операция фимоза
- •Парафимоз
- •Наружная уретротомия
- •Кастрация
- •Нефрэктомия
- •Повреждения мочевого пузыря
- •Разрывы уретры
- •Паранефрит
- •Методика вмешательства
Работа в операционной
В целях предупреждения инфицирования операционных ран и создания максимально благоприятных условий для их заживления необходимо установить правильную очередность операций на данный день. Первоначально должны производиться наиболее асептические операции (например, операции по поводу грыжи, на костях, суставах и т. п.), а затем уже те операции, при которых возможно инфицирование инструментов, персонала и самой операционной (операции, связанные со вскрытием инфицированных органов или полостей и т. п.).
Больной должен доставляться в операционную лишь тогда, когда там все готово к операции и хирург и его помощники вымыли руки. Больной не должен видеть окровавленного белья,
13
слышать стоны оперированного больного и т. п. Ходячие больные с вполне удовлетворительным общим состоянием сами входят в операционную и ложатся на операционный стол, лежачие больные доставляются в операционную на каталке и осторожно перекладываются на операционный стол. Последний должен быть утеплен. С этой целью на нем лежит матрасик, покрытый клеенкой и простыней. Под простыню кладут маленькие (не горячие, иначе могут получиться ожоги!) грелки. При укладывании больного на операционный стол необходимо придать ему положение, которое не вызывало бы переутомления и не вело к каким-либо осложнениям (например, паралич лучевого нерва от прижатия плеча к краю стола и др.) и в то же время создавало максимальные удобства для хирурга при производстве операции. Больной на операционном столе не должен лежать обнаженным, пока нет надобности в подготовке операционного поля, он должен находиться в белье и быть покрыт простыней. Слабых больных полезно закрывать специально сшитым для операционной ватным одеялом. Чаще всего больной лежит горизонтально на спине. Под голову больного подкладывается небольшая подушка. Ноги, как правило, во избежание непроизвольных движений привязываются. Для привязывания ног служат широкие, плотные, лучше всего брезентовые полосы с ремнями. Если таковых нет, можно использовать два связанных полотенца и простыню. Как правило, ремни должны лежать на нижней трети бедер и на коленных суставах, проводиться и завязываться под операционным столом. Руки привязываются петлей за кисть и укладываются вдоль стола.
Для предохранения операционного поля и оперирующих от возможного загрязнения (при кашле или рвоте больного) лицо больного отгораживают от операционного поля салфеткой или полотенцем, подвешенным на поперечную раму, прикрепленную к операционному столу.
Вся работа в операционной должна протекать при самом строгом соблюдении правил асептики не только непосредственными участниками операции, но и всеми присутствующими в операционной.
Известно, что во время работы в операционной значительно увеличивается количество микробов в воздухе. Поэтому проведение дезинфекции операционной является весьма важным. С этой целью весьма целесообразно применение бактерицидных ультрафиолетовых ламп (БУВ-15 и БУВ-30), которые следует периодически (через каждые 30–60 мин) включать на 1—2 часа во время операции и на 1 час после нее. Каждая бактерицидная лампа обеспечивает «стерильную зону» в радиусе 1–1'/2 м. При употреблении бактерицидных ламп бактериальная загрязненность воздуха операционных не увеличивается или даже уменьшается на 50–80%,
14
При отсутствии бактерицидных ламп дезинфекцию воздуха операционной можно обеспечить и более простым способом, а именно парами молочной кислоты. Для этого в операционной устанавливают электрическую плитку, а на высоте 20 см над ней — кольцо от бунзеновского штатива, на которое кладут кружок фильтровальной бумаги. На фильтровальную бумагу наносят пипеткой молочную кислоту (пищевую концентрированную) из расчета 0,01–0,015 мл на 1 ж3 воздуха помещения. Электрическую плитку включают на 20–30 мин. При значительных размерах помещения испарение молочной кислоты следует производить одновременно в нескольких точках. Обработка операционной парами молочной кислоты производится за 8—10 часов до начала работы и непосредственно перед ней.
Расположение участников операции должно быть подчинено соображениям асептики и удобства работы. Хирург помещается, как правило, справа от больного, если только характер операции не требует иного расположения. Ассистент находится на противоположной стороне. Если ассистентов два, то они располагаются различно, в зависимости от характера операции и указаний хирурга. Инструментальный стол удобнее всего разместить у ножного конца операционного стола. Между инструментальным и операционным столом имеет право находиться только операционная сестра. Никто не имеет права проходить в этом пространстве. Хирург и ассистент должны предупредить сестру при своем передвижении. Приближение к инструментальному столу никому не разрешается.
Как правило, обезболивание должен осуществлять врач и лучше всего врач-анестезиолог. Однако в условиях сельской участковой и районной больницы к проведению наркоза часто привлекаются лица из среднего медицинского персонала. В связи с этим необходимо указать, что согласно существующим официальным положениям наркотизаторами могут быть лишь фельдшера, медицинские сестры и акушерки со стажем не менее 2 лет (операционные сестры – не менее 1 года) и прошедшие специальную подготовку по обезболиванию, о чем у них должно иметься соответствующее удостоверение.
Подготовка операционного поля состоит в обтирании кожи соответствующего участка тела ватным или марлевым шариком (рис. 2), смоченным бензином (при отсутствии бензина достаточно двукратное обтирание спиртом), а затем шариком, смоченным спиртом, с последующим двукратным смазыванием участка 5%-ной йодной настойкой. У детей и больных с нежной кожей применяют более слабые растворы йодной настойки. Если кожа операционного поля сильно загрязнена, то ее предварительно тщательно очищают путем обмывания ватно-марлевыми шариками, смоченными в растворе мыла, нашатырного спирта или в физиологическом растворе.
15
После очищения (обмывания) операционного поля его высушивают путем протирания сухими ватно-марлевыми шариками, а затем обрабатывают спиртом и йодной настойкой. После подготовки операционного поля его отграничивают стерильными простынями и полотенцами, которые закрепляют по углам специальными зажимами (типа Бакгауза).
Вся работа в операционной должна протекать спокойно, без ненужной торопливости или, наоборот, неоправданной медлительности. Нормальный ход операции и ее продолжительность

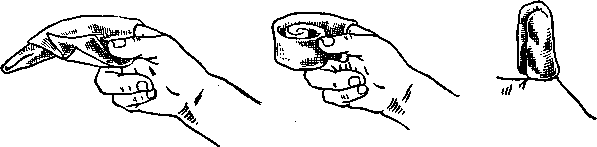
Рис. 2. Приготовление марлевых шариков.
в значительной мере зависят от опытности и умения хирурга, его ассистентов, операционной сестры и всего персонала операционной. Весь персонал во время операции работает молча, все распоряжения отдаются вполголоса или шепотом. Движения персонала должны быть лишь самыми необходимыми. Приказания хирурга выполняются немедленно и беспрекословно. Для этого необходимо не только хорошо владеть техникой своевременной, быстрой и правильной подачи инструментов и др., но и иметь достаточно полное представление о всех этапах производимой операции.
Опытные помощники и операционная сестра хорошо знают, что и в какой момент операции потребуется хирургу, и уже заранее подготавливают все необходимое. Очень важно умело, т. е. в определенном порядке, расположить инструментарий, шовный и перевязочный материал и пр., чтобы не тратить времени на его поиски.
Подавать инструменты хирургу лучше всего корнцангом или рукой, соблюдая основное правило: к той части инструмента,
16
которая касается раны, не должна прикасаться рука ни сестры, ни хирурга (рис. 3). Если операция длится долго, рекомендуется уже использованные инструменты вновь кипятить, чтобы
всегда иметь свежестерилизованные. Перевязочный материал лучше подавать инструментами (пинцетом, корнцангом). После разреза хирург обычно обкладывает рану компрессами, которые нужно иметь наготове. При операциях на полостях не следует употреблять шарики, а пользоваться только компрессами (шарик легко может затеряться в брюшной полости). Чтобы

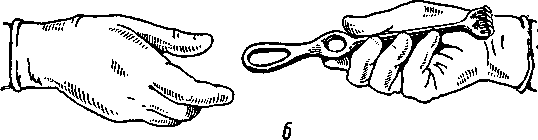
Рис. 3. Подача инструментов:
а — неправильная, б — правильная.
при операции на брюшной полости перевязочный материал и белье не забыть случайно в ране, необходимо вести точный счет компрессам и салфеткам, а при введении их в брюшную полость прикреплять зажимами наружные концы к белью. Этот счет не может заменить исключительного внимания хирурга, его ассистентов к тому, чтобы не оставлять в операционной ране кусков марли, марлевых шариков и т. п. Все виды лигатур нужно всегда иметь под рукой. Подавать хирургу следует нити достаточной длины (20 – 25 см), особенно кетгут, который скользит при завязывании. При лигировании сосудов в глубине нити должны быть еще длиннее.
Для наложения швов на кожу, мышцы и апоневроз употребляют изогнутые режущие иглы, а для швов на желудок и кишечник–круглую (кишечную иглу). Для наложения узловатого шва берут нить длиной в 20 см, для непрерывного – 40– 50 см. Сестра должна возможно меньше касаться руками нити,
17
вдевать ее в иглу с помощью пинцета. В последнее время не редко употребляют атравматические иглы.
Перед зашиванием операционной раны операционная сестра с помощью санитарки должна произвести контрольный подсчет инструментов, тампонов и салфеток, во избежание оставления их в ране, особенно при полостных операциях.
Операция заканчивается наложением соответствующей повязки на операционную рану, после чего больного осторожно перекладывают на тележку-каталку, тепло укутывают его и в сопровождении медицинской сестры отделения медленно везут в палату, где обеспечивают за ним тщательное наблюдение.
Снимаемые по окончании операции халаты, колпаки, маски и перчатки следует не бросать в беспорядке куда попало, а класть в определенное место: халаты и передники — на вешалку, маски и колпаки — в особый бикс или корзину, а перчатки— в таз с дезинфицирующим раствором.
По окончании операции хирург должен записать протокол операции в историю болезни и в операционный журнал.
Удаленные при операции или полученные при биопсии органы и ткани должны направляться для гистологического исследования в соответствующую лабораторию. С этой целью эти органы и ткани (или их части) погружаются в банку с 10%-ным раствором формалина. На банку наклеивается соответствующая этикетка и к ней прикладывается направление в лабораторию.
В конце операционного дня выясняется количество израсходованных материалов и определяются размеры необходимого пополнения материалов, растворов, обезболивающих средств и др.
В случае возникновения пожара в операционной (например, от взрыва эфира или от других причин) первая и основная задача хирурга и всего персонала операционного блока заключается в спасении больных. Лишь после этого необходимо заняться спасением имущества операционного блока. Для тушения пожара в операционном блоке необходимо иметь огнетушители. При возникновении и ликвидации пожара особое значение имеет руководящая роль хирурга и высокая дисциплинированность персонала, который должен действовать в строгом соответствии со специальной инструкцией на случай возникновения пожара в больнице.
Ошибки и упущения в организации работы операционного блока
1. Недостаточная специальная подготовка медицинского персонала для работы в операционном блоке: недостаточное знание правил хирургической асептики, техники стерилизации
18
белья, инструментов, перевязочного и шовного материала и др.
Недостаточный инструктаж персонала операционного блока о его правах и обязанностях. Отсутствие систематического воспитания персонала и повышения его квалификации.
Несоблюдение правил личной гигиены персоналом операционного блока и хирургического отделения вообще.
Отсутствие систематического контроля за состоянием асептики (периодический бактериологический контроль и Др.).
Незнание противопожарных мер.
ПЕРВИЧНАЯ ХИРУРГИЧЕСКАЯ ОБРАБОТКА РАН
Одним из наиболее частых оперативных вмешательств является первичная хирургическая обработка различных ранений, которая имеет целью предупредить развитие раневой инфекции и создать наиболее благоприятные условия для заживления раны.
Первичная хирургическая обработка ран должна производиться во всех показанных случаях, независимо от сроков, прошедших после нанесения раны. В зависимости от срока первичную обработку условно делят на раннюю – в первые сутки, отсроченную – во вторые сутки и позднюю – позже 48 часов после ранения. Разумеется, чем раньше и совершеннее обработана рана, тем меньше условий для последующего развития инфекции и тем скорее и лучше протекает заживление раны. Известно, что лучшие результаты дает хирургическая обработка в первые 12 часов после ранения. В мирных условиях должна иметь место, как правило, ранняя хирургическая обработка ран с последующим наложением первичных швов. Основные принципы хирургической обработки ран одинаковы во все сроки ее производства, в том числе и при начавшейся уже инфекции.
Показания. Первичной хирургической обработке подлежат все случайные, т. е. инфицированные раны, за исключением:
1) небольших поверхностных ран; 2) сквозных ран с узким входным и выходным отверстиями при отсутствии повреждения по ходу раневого канала крупного кровеносного сосуда или внутренних органов; 3) множественных поверхностных слепых ран, нанесенных мелкими металлическими осколками.
Временным противопоказанием к первичной хирургической обработке раны может явиться и тяжелое общее состояние или наличие шока у больного, что вынуждает отложить на некоторое время производство первичной обработки до улучшения состояния раненого. Решение об отказе от хирургической обработки раны должно приниматься лишь после самого тщательного осмотра больного, области ранения и самой раны
20
в перевязочной. Следует подчеркнуть, что во всех случаях отказа от хирургической обработки необходимо дальнейшее и самое тщательное наблюдение за больным и раной.
Перед хирургической обработкой раны необходимо, по возможности, уточнить диагноз ранения, т. е. определить его характер (проникающее или непроникающее), наличие повреждения костей, крупных сосудов, нервов и др. В зависимости от характера ранения и проводится соответствующая подготовка к его обработке.
Положение больного, как правило, на спине, но оно может меняться в зависимости от локализации ранения. При обработке больших и глубоких ран конечностей на последние, выше раны, целесообразно накладывать резиновый жгут или бинт.
Обезболивание – чаще местное и реже общее. Выбор обезболивания зависит от тяжести ранения, состояния больного и объема предполагаемого вмешательства.
В случаях применения местной анестезии к обычным растворам новокаина целесообразно добавлять антибиотики (пенициллин, бициллин и др.). Во избежание инфицирования окружающих тканей не следует в процессе производства местной анестезии прокалывать иглой раневую поверхность.
Техника операции состоит, как правило, из следующих основных элементов.
1. Обработка окружности раны. Рану прикрывают стерильной марлей, после чего приступают к обработке ее окружности: сбриванию волос (не менее чем на 5–10 см в окружности раны), удалению с поверхности кожи присохших сгустков крови и т. п., обтиранию кожи влажными шариками, смоченными в 3 —5%-ном растворе мыла или бензина, а затем сухими шариками и заключительному двукратному смазыванию йодной настойкой. Если рана загрязнена песком или другими веществами, то ее следует при помощи шприца промыть струей стерильного физиологического раствора. Последний будет вымывать из раны инородные тела и тем самым очищать рану.
Если обработка должна производиться под местной анестезией, то ее производят после подготовки операционного поля, которое отграничивают стерильным бельем.
2. Осмотр раны достигается осторожным раздвиганием ее краев крючками с целью получить полное представление о характере ранения, его локализации, ходе раневого канала, степени повреждения тканей и др. При осмотре иногда обнаруживаются перемычки, слепые карманы и полузамкнутые полоти, которые должны быть раскрыты. Поэтому в некоторых случаях приходится прибегать к рассечению тканей (особенно кожи и апоневроза), препятствующих осмотру. С этой целью
прибегают к разрезам, учитывающим направление раневого
21
канала и направленным по возможности по ходу сосудов, нервов или кожных складок. С помощью рассечения стремятся превратить рану в воронкообразную и зияющую. Разумеется, что при ранах, открытых и доступных для осмотра и последующей обработки на всем протяжении, никакого дополнительного (или диагностического) рассечения тканей не требуется.
Удаление жидкой крови, кровяных сгустков, различных инородных тел (осколки костей, металла, дерева, обрывков одежды и т. п.) и обрывков тканей.
Иссечение всех явно нежизнеспособных участков раздав ленных и размозженных тканей (особенно мышц), а также тканей, обреченных в дальнейшем на омертвение (например, кусочков тканей, висящих на бессосудистой ножке). Иссечение имеет целью отнюдь не превращение случайной, т. е. загрязненной раны в незагрязненную, а лишь удаление всего явно нежизнеспособного, могущего в дальнейшем способствовать развитию инфекции или препятствовать заживлению ран. По этому перед хирургом ни в коей мере не ставится задача пол ного иссечения всей раны.
Иссечение раны начинают с одного из ее углов, захватив края раны хирургическим пинцетом и производя иссечение кожи, подкожной клетчатки и других тканей острым скальпелем. Иссекаемые ткани поддерживают пинцетом или зажимом Кохера на весу, не допуская их соприкосновения со свежей раневой поверхностью, во избежание ее вторичного инфицирования. Кожные края раны иссекают примерно на 0,2–1 см от ее краев, в зависимости от степени повреждения кожи. Размеры иссечения апоневроза также варьируют в зависимости от степени его повреждения. Мышцы иссекают в пределах жизнеспособных участков, отступя на 0,5—2 см от границы повреждения или омертвения. Нежизнеспособные мышцы имеют потускневший вид, не кровоточат и не сокращаются при раздражении. При обработке перелома кости выстоящие в рану концы ее отломков освежаются путем скусывания костными щипцами, а при сильном загрязнении – путем поднадкостничной резекции на несколько миллиметров. Следует удалять лишь совершенно свободные, т. е. не связанные с надкостницей или окружающими мягкими тканями осколки кости. Незагрязненные и достаточно связанные с надкостницей отломки кости оставляются на месте.
При иссечении краев и дна раны следует всячески щадить крупные сосуды и нервы, а также неповрежденные сухожилия. Вообще все иссечение может и должно производиться лишь в пределах, допустимых анатомическими особенностями области ранения.
Все перемычки в ране должны быть рассечены, а слепые карманы ликвидированы, чтобы полость раны была
22
максимально упрощена и широко открыта. Если это по тем или иным причинам не удается, а есть основания предполагать скопление крови и тканевой жидкости в полости раны, то в этих случаях необходимо наложить одну или даже несколько контрапертур, которые обеспечили бы дренирование и отток из раны по силе тяжести.
После иссечения рана должна быть ограничена жизнеспособными тканями, что определяется их внешним видом и способностью давать капиллярное кровотечение. Кровоточащие сосуды перевязываются. Капиллярное или паренхиматозное кровотечение останавливают путем прижатия шариками или салфетками, смоченными в горячем физиологическом растворе (40–41°). При необходимости употребляют гемостатическую губку, биологический антисептический тампон или другие местные кровоостанавливающие средства. Следует помнить, что тщательный гемостаз – одно из главных условий хорошей и эффективной хирургической обработки ран.
Если при обезболивании в рану не вводились антибиотики, то после иссечения и гемостаза края раны инфильтрируют раствором пенициллина или бициллина.
5. Закрытие раны с помощью швов, которые могут быть наложены одновременно с первичной обработкой раны (первичный шов раны) или в те или иные сроки после первичной обработки (отсроченный первичный или вторичный шов). После иссечения раны, т. е. перед ее закрытием, производится полная смена инструментов, обкладывание раны чистым бельем, обработка рук хирурга и его помощников.
Первичный шов раны должен накладываться с обязательным учетом состояния больного, характера и локализации повреждения и особенно – полноты хирургической обработки раны, после которой в ней не должны оставаться загрязненные и нежизнеспособные ткани, а также инородные тела. Закрывать рану следует, начиная с ее глубоких слоев и не допуская образования свободных пространств, где могла бы скапливаться кровь и раневое отделяемое.
Первичные швы накладываются наглухо или с оставлением в показанных случаях (при глубоких и обширных повреждениях) в углу раны в течение 2–3 дней 1–2 тонких дренажей (до дна раны) для последующего введения антибиотиков в полость раны.
Если радикальность и надежность хирургической обработки
ран вызывает сомнения или после нее при сближении краев
раны возникают значительные натяжения, то первичный глухой
шов накладывать не следует, а необходимо ограничиться наложением лишь редких или наводящих , швов, уменьшающих размеры раны. При ранении полостей совершенно обязательным является наложение, как правило, первичного глухого
23
шва на поврежденные серозные оболочки (твердая мозговая оболочка, плевра, брюшина).
При наличии противопоказаний к наложению первичного шва (сомнения в жизнеспособности оставленных тканей, опасность возникновения инфекционных осложнений, особенно в виде анаэробной инфекции и др.) рану оставляют открытой, припудривают порошком антибиотиков или сульфаниламидов, рыхло тампонируют и лишь в дальнейшем, в зависимости от ее клинического течения, решают вопрос о возможности и сроках наложения отсроченных первичных или даже вторичных швов (ранних или поздних).
Первичный отсроченный шов применяется в первые 24– 48 часов после ранения при отсутствии инфекционных осложнений в ране и общих явлений у больного. В этих случаях рана зашивается полностью или частично. Перед наложением швов раневую поверхность полезно засыпать порошкообразным антибиотиком (пенициллином или др.), а перед наложением последнего шва ввести в угол раны тонкую дренажную трубку для введения антибиотиков в рану в послеоперационном периоде.
Ранний вторичный шов накладывают в сроки позже 48 часов после ранений – в первые 3–7 суток, т. е. уже при наличии инфекционных осложнений в ране. Однако эти швы накладываются лишь при условии стихания воспалительного процесса, обратном развитии инфекции (нормальная температура тела и пульс, отсутствие лейкоцитоза, воспалительных или некротических явлений в ране и др.) и при развитии здоровых грануляций, выполняющих рану из глубины ее. Края раны должны быть достаточно подвижными, чтобы их соединение происходило без особого натяжения.
Поздний вторичный шов накладывается в еще более поздние сроки заживления ран, когда имеется не только грануляционная, но уже и рубцовая ткань, а само заживление раны происходит в силу тех или иных причин весьма длительно и медленно. В этих случаях перед наложением швов требуется предварительно произвести иссечение краев раны и рубцовой ткани на всю глубину.
Если при ранениях или после хирургической обработки раны дефект кожи бывает весьма значительным и исключает возможность закрытия раны наложением швов, то прибегают к пластике кожи: первичной или вторичной, в зависимости от характера ранения и полноценности обработки раны. Первичная кожная пластика дает желаемые результаты лишь при условии тщательного иссечения поврежденных тканей и при применении антибиотиков (см. стр. 76).
6. Наложение иммобилизирующей повязки производится в зависимости от характера и локализации ранения (гипсовый лонгет, шина или др.).
24
После хирургической обработки за ранеными необходимо установить тщательное наблюдение, чтобы при появлении угрожающих признаков раневой инфекции немедленно снять часть или даже все швы и раскрыть рану для оттока раневого содержимого.
Выше были изложены общие принципы первичной хирургической обработки ран. В заключение следует подчеркнуть, что техника этой частой операции может быть довольно разнообразной и даже атипичной в зависимости от характера и локализации ранения. Эти частные детали первичной хирургической обработки различных участков человеческого тела излагаются в соответствующих главах настоящей книги.
Ошибки и опасности
Неправильные показания к первичной обработке ран, т. е. производство ее в тех случаях ранений, когда она не по казана (небольшие поверхностные раны и др.), и, наоборот, отсутствие необходимой обработки в показанных случаях.
Запаздывание с первичной обработкой раны или необоснованное направление больных в другое лечебное учреждение. Следует помнить, что наилучшие результаты дает хирургическая обработка раны в первые 12 часов после ранения.
Недостаточный набор инструментов, которые должны часто меняться в процессе хирургической обработки раны.
Недостаточное обезболивание, что не позволяет произвести полноценный осмотр раны и ее хирургическую обработку,
Нарушение асептики при хирургической обработке раны: использование уже инфицированных инструментов, соприкосновение инфицированной части раны (например, иссекаемых ее частей) с чистой раневой поверхностью и др.
Недостаточный гемостаз, что влечет за собою нередко возникновение послеоперационных гематом и осложняет заживление раны.
Применение первичного глухого шва при запоздалой или неполноценной хирургической обработке раны.
Недостаточное применение в показанных случаях первичного отсроченного и вторичного швов, а также различных методов первичной или вторичной кожной пластики с целью ускорения заживления раны.
9. Недостаточность или отсутствие иммобилизации, где она показана после хирургической обработки раны.
10. Отсутствие профилактического применения противостолбнячной сыворотки и анатоксина.
