
- •Государственное издательство медицинской литературы Ленинград
- •Работа в операционной
- •Остановка кровотечения
- •Перевязка задней больше-берцовой артерии (a. Tibialis posterior)
- •Переливание крови,
- •Подготовка аппаратуры
- •Техника вливания растворов
- •Ее годности
- •Внутривенное переливание крови
- •Пересадка кожи
- •Операции на конечностях
- •Эмболэктомия
- •Ранний вторичный шов сухожилий
- •Повреждения ахиллова сухожилия
- •Операции на нервных стволах
- •Разрезы при флегмонах кисти
- •Разрезы при флегмонах бедра
- •Разрезы при флегмонах стопы
- •Ампутации и вычленения стопы
- •Ампутация голени
- •Ампутация бедра
- •Артротомия
- •Резекция суставов
- •Операции на плечевом суставе
- •Операции на локтевом суставе
- •Открытые переломы черепа
- •Закрытые переломы черепа
- •Внутричерепные кровоизлияния
- •12 Н. И. Блинов 177
- •Операции на лице
- •1, 2, 3 И 4 — линии разреза вдоль периферических ветвей лицевого нерва.
- •1, 2, 3 И 4 —линии разреза.
- •Операции на шее
- •Нижняя трахеостомия
- •Обнажение пищевода на шее
- •Операции на молочной железе Разрезы
- •Края раны разведены крючками (1) и обнажены молочная железа и большая грудная мышца (2). Пунктиром очерчен сектор (3) молочной железы с удаляемой опухолью (4).
- •Третий этап операции.
- •Прокол плевры
- •Резекция ребра
- •Приемнике создается вакуум благодаря оттоку воды из сосуда (2) в сосуд (3).
- •Торакотомия
- •Кишечный шов
- •Операции на тонкой кишке Резекция тонкой кишки
- •Наложение свища тонкой кишки
- •Еюностомия
- •Илеостомия
- •Энтеростомия
- •Операции на желудке
- •Гастростомия по способу Витцеля
- •Гастротомия по способу Кадера
- •И тощей кишкой
- •Стенку желудка
- •К брыжейке поперечно-ободочной кишки (по а. А. Русанову).
- •Особенности резекции желудка при раке
- •Операции при аппендиците
- •Дьяконову
- •Прохода
- •Наложение калового свища
- •Закрытие каловых свищей
- •Операции на прямой кишке Оперативное лечение выпадения прямой кишки Оперативное лечение выпадения слизистой оболочки прямой кишки
- •Операция по способу а. Г. Радзиевского
- •Повреждения прямой кишки
- •Заворот тонкого кишечника
- •Заворот слепой кишки
- •Инвагинация
- •Узлообразование
- •Обтурационная непроходимость
- •Закрытие свища на слепой кишке
- •Операции при абсцессах печени
- •Холедохотомия
- •Холецистостомия
- •Шов на селезенке
- •Удаление селезенки
- •Экстирпация кист
- •Марсупиализация кисты
- •Наложение внутреннего дренажа
- •Способ Бассини
- •Бедренный доступ (способ Шварца)
- •Тораколапаротомия
- •Метод облитерации плевральных листков
- •Параплевральный доступ
- •Абсцесса.
- •Вскрытие забрюшинного пространства
- •Катетеризация
- •Промывание мочевого пузыря
- •Цистотомия
- •Закрытие пузырного свища
- •Операция фимоза
- •Парафимоз
- •Наружная уретротомия
- •Кастрация
- •Нефрэктомия
- •Повреждения мочевого пузыря
- •Разрывы уретры
- •Паранефрит
- •Методика вмешательства
Промывание мочевого пузыря
Проще всего это можно сделать катетером. Через него вводят в мочевой пузырь с помощью шприца Жане, или эсмархов-ской кружки, или просто стеклянной стерильной воронки теплый раствор какой-либо антисептической жидкости: ляписа (1:10000), оксицианистой ртути (1:1000), риванола (1:3000— 1 : 5000) и пр. Вводят 150—200 мл жидкости и, как только наступит позыв к мочеиспусканию, выпускают ее обратно через тот же катетер. Такую процедуру повторяют при надобности 3—4 раза в день. После окончания промывания в мочевом пузыре оставляют небольшую часть промывной жидкости (30—40 мл).
Если имеется другой доступ в полость мочевого пузыря (в виде свищевого отверстия), то таким же методом можно проводить промывание и через дренажную трубку свища.
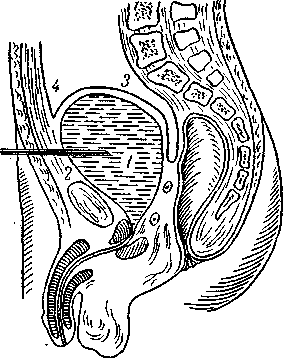
Рис. 185. Прокол мочевого пузыря.
1 — мочевой пузырь; 2 —внебрюшинная часть мочевого пузыря; 3— брюшина мочевого пузыря; 4 — складка брюшины.
Показания — прокол производится при большом переполнении мочевого пузыря и полной невозможности опорожнить его катетеризацией (высокая степень гипертрофии предстательной железы, сужения и ложные ходы в области уретры, отрыв или ранения уретры и пр.).
Положение больного на операционном столе — на спине. После бритья и обработки кожи над лобком хирург
361
определяет контуры мочевого пузыря пальпацией и перкуссией.
Обезболивание — местное инфильтрационное (10— 20 мл 0,5%-ного раствора новокаина).
Техника операции. После анестезии разрезают кожу по средней линии тела сразу же над симфизом. Разрез производится уколом остроконечного скальпеля (многие обходятся и без этого), и через рану вкалывают в мочевой пузырь полую иглу со стилетом, надевают на нее резиновую дренажную трубку и отводят мочу. Необходимо проходить строго по средней линии тела. Пункцию можно производить несколько раз в день, после пункции игла каждый раз извлекается (рис. 185).
В тех случаях, когда необходимо оставить пузырный свищ открытым, применяют троакар и после удаления стилета в наружную канюлю троакара вводят тонкую канюлю, снабженную резиновой трубкой, через которую и вытекает моча. Через 8— 10 дней обе канюли извлекаются.
Надлобковое сечение мочевого пузыря
Показания — опухоли мочевого пузыря, камни, инородные тела, стриктуры уретры, разрывы пузыря и уретры, аденома предстательной железы, первый этап при удалении аденомы простаты, особенно при азотемии или угрожающем уросепсисе, при остаточном количестве мочи более 200 мл. Имеется два вида надлобкового сечения мочевого пузыря: 1) цистотомия (высокое сечение пузыря) и 2) цистостомия (свищ мочевого пузыря).
Цистотомия
Положение больного на столе — на спине с приподнятым тазом (по Тренделенбургу).
Мочевой пузырь предварительно промывается, и в него вводят 150—200 см3 воздуха, или теплого физиологического раствора, или какого-либо слабого антисептического раствора. Если по каким-либо причинам мочевой пузырь наполнить невозможно, то вводят наиболее толстый катетер, клювом которого выпячивают стенку пузыря вперед (внебрюшинную часть).
Обезболивание — местное по Вишневскому, производят его от пупка до лобка по средней линии живота.
Техника операции. Разрез проводится строго по средней линии от симфиза кверху длиною 6—8 см по линии анестезии. Рассекают кожу, подкожную клетчатку, переднюю стенку влагалища прямых мышц живота. Прямые и пирамидальные мышцы тупо раздвигаются крючками. Затем рассекают поперечную и предпузырную фасции. Проникнув в предпузырное пространство, концами указательного пальца отодвигают жировую клетчатку кверху вместе с переходной складкой брюшины. Че-
362
рез стенку пузыря проходят две хрупкие нити-держалки, за которые пузырь вытягивается в рану. Производится тщательная изоляция пузыря марлевыми салфетками и тампонами от окружающих тканей.
С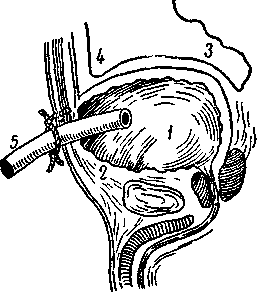 тенку
пузыря прокалывают скальпелем в
продольном по отношению
к оси тела направлении. Пользоваться
ножницами здесь
никоим образом не следует. В отверстие
пузыря вводят конец
толстого резинового катетера, соединенного
для удаления жидкости
с резиновой трубкой. После этого рану
пузыря расширяют
в продольном направлении книзу, причем
разрез слизистой
делают обычно короче, чем мышечного
слоя. Рану пузыря расширяют
тупыми крючками, чтобы можно было ввести
внутрь палец.
После осмотра, ощупывания или необходимого
вмешательства
в полости мочевого пузыря стенки пузыря
зашивают трехэтажным
швом. Первый ряд должен проникать только
до слизистой,
второй шов накладывается на мышечную
стенку, третий
— на околопузырную соединительнотканную
клетчатку. Швы накладываются
часто. При неуверенности в герметичности
шва в
предпузырное пространство вводится
на 3—4 дня тампон или дренаж.
Рана брюшной стенки суживается
швами. Через уретру можно
ввести катетер (резиновый) на первые
двое суток.
тенку
пузыря прокалывают скальпелем в
продольном по отношению
к оси тела направлении. Пользоваться
ножницами здесь
никоим образом не следует. В отверстие
пузыря вводят конец
толстого резинового катетера, соединенного
для удаления жидкости
с резиновой трубкой. После этого рану
пузыря расширяют
в продольном направлении книзу, причем
разрез слизистой
делают обычно короче, чем мышечного
слоя. Рану пузыря расширяют
тупыми крючками, чтобы можно было ввести
внутрь палец.
После осмотра, ощупывания или необходимого
вмешательства
в полости мочевого пузыря стенки пузыря
зашивают трехэтажным
швом. Первый ряд должен проникать только
до слизистой,
второй шов накладывается на мышечную
стенку, третий
— на околопузырную соединительнотканную
клетчатку. Швы накладываются
часто. При неуверенности в герметичности
шва в
предпузырное пространство вводится
на 3—4 дня тампон или дренаж.
Рана брюшной стенки суживается
швами. Через уретру можно
ввести катетер (резиновый) на первые
двое суток.
Цистостомия
Временный мочепузырный свищ имеет название надлобкового дренажа мочевого пузыря (эрицисто-стомия).
Рис. 186. Надлобное сечение и дренаж мочевого пузыря.
1 —мочевой пузырь; 2 —внебрюшинная часть мочевого пузыря; 3 — брюшина мочевого пузыря; 4 — складка брюшины; 5 — резиновый дренаж.
Обезболивание — местное по Вишневскому по ходу надлобкового разреза передней брюшной стенки. Ингаляционное обезболивание противопоказано у лиц пожилых с поражением сосудов и эмфиземой.
Техника операции на первом этапе та же, что и при цисто-томии, но мочепузырный свищ должен накладываться возможно выше лобка, при этом рекомендуют брюшинную складку, прикрывающую передневерхнюю стенку мочевого пузыря, отодвигать максимально вверх. После того как стенка мочевого пузыря взята на держалки и вскрыта, ее необходимо фиксировать кетгутовыми швами к апоневрозу прямых мышц живота. Эта важная деталь предохраняет от затекания мочи (часто инфицированной) в пространство Рет-
363
ция, и расширение раны пузыря книзу значительно упрощает доступ при последующей энуклеации аденомы предстательной железы (рис. 186, 187).
В полость мочевого пузыря вводят резиновую дренажную трубку, по толщине равную толщине желудочного зонда. Конец дренажа не должен доходить до дна и задней стенки мочевого пузыря на 2—3 см. Дренаж укрепляют одним кетгутовым швом к стенке пузыря. Такой дренаж многие заменяют специально изготовляемым катетером Петцера или Малеко, которые самостоя-
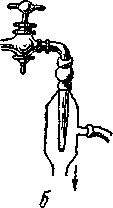
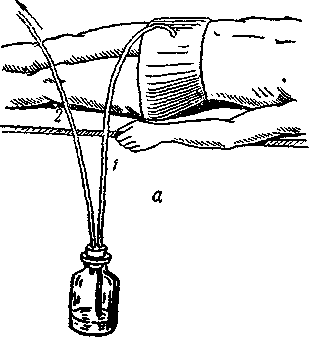
Рис. 187. Постоянный дренаж мочевого пузыря.
а — положение больного в кровати: 1—резиновая трубка для оттока
мочи в банку, расположенную на полу возле кровати; 2— резиновая
трубка, не доходящая концом своим до дна банки, соединенная
с водоструйным насосом; б—водоструйный насос.
тельно удерживаются в пузыре благодаря особому приспособлению (грибовидный катетер).
Околопузырное пространство очищают от сгустков крови и высушивают. В нижний угол раны над лонным сочленением вводят узкий марлевый тампон, и рана брюшной стенки послойно ушивается. Некоторые фиксируют дренаж дополнительно одним-двумя шелковыми швами к коже живота. Свободный конец дренажа соединяют с помощью стеклянной трубки длиною в 5—10 см с длинной резиновой трубкой, которая опускается в бутыль, стоящую под кроватью больного. Для отсасывания мочи можно воспользоваться водоструйным насосом. Через дренаж легко также и промыть мочевой пузырь.
Предупреждение ошибок и опасностей: 1) во избежание затекания мочи между дренажной трубкой и брюш-
364
ной стенкой и попадания ее в клетчатку пространства Ретция необходимо производить возможно высокое сечение мочевого пузыря; 2) необходимо плотно фиксировать дренажную трубку швами к передней брюшной стенке; 3) не ранить передней складки брюшины мочевого пузыря.
