
- •Государственное издательство медицинской литературы Ленинград
- •Работа в операционной
- •Остановка кровотечения
- •Перевязка задней больше-берцовой артерии (a. Tibialis posterior)
- •Переливание крови,
- •Подготовка аппаратуры
- •Техника вливания растворов
- •Ее годности
- •Внутривенное переливание крови
- •Пересадка кожи
- •Операции на конечностях
- •Эмболэктомия
- •Ранний вторичный шов сухожилий
- •Повреждения ахиллова сухожилия
- •Операции на нервных стволах
- •Разрезы при флегмонах кисти
- •Разрезы при флегмонах бедра
- •Разрезы при флегмонах стопы
- •Ампутации и вычленения стопы
- •Ампутация голени
- •Ампутация бедра
- •Артротомия
- •Резекция суставов
- •Операции на плечевом суставе
- •Операции на локтевом суставе
- •Открытые переломы черепа
- •Закрытые переломы черепа
- •Внутричерепные кровоизлияния
- •12 Н. И. Блинов 177
- •Операции на лице
- •1, 2, 3 И 4 — линии разреза вдоль периферических ветвей лицевого нерва.
- •1, 2, 3 И 4 —линии разреза.
- •Операции на шее
- •Нижняя трахеостомия
- •Обнажение пищевода на шее
- •Операции на молочной железе Разрезы
- •Края раны разведены крючками (1) и обнажены молочная железа и большая грудная мышца (2). Пунктиром очерчен сектор (3) молочной железы с удаляемой опухолью (4).
- •Третий этап операции.
- •Прокол плевры
- •Резекция ребра
- •Приемнике создается вакуум благодаря оттоку воды из сосуда (2) в сосуд (3).
- •Торакотомия
- •Кишечный шов
- •Операции на тонкой кишке Резекция тонкой кишки
- •Наложение свища тонкой кишки
- •Еюностомия
- •Илеостомия
- •Энтеростомия
- •Операции на желудке
- •Гастростомия по способу Витцеля
- •Гастротомия по способу Кадера
- •И тощей кишкой
- •Стенку желудка
- •К брыжейке поперечно-ободочной кишки (по а. А. Русанову).
- •Особенности резекции желудка при раке
- •Операции при аппендиците
- •Дьяконову
- •Прохода
- •Наложение калового свища
- •Закрытие каловых свищей
- •Операции на прямой кишке Оперативное лечение выпадения прямой кишки Оперативное лечение выпадения слизистой оболочки прямой кишки
- •Операция по способу а. Г. Радзиевского
- •Повреждения прямой кишки
- •Заворот тонкого кишечника
- •Заворот слепой кишки
- •Инвагинация
- •Узлообразование
- •Обтурационная непроходимость
- •Закрытие свища на слепой кишке
- •Операции при абсцессах печени
- •Холедохотомия
- •Холецистостомия
- •Шов на селезенке
- •Удаление селезенки
- •Экстирпация кист
- •Марсупиализация кисты
- •Наложение внутреннего дренажа
- •Способ Бассини
- •Бедренный доступ (способ Шварца)
- •Тораколапаротомия
- •Метод облитерации плевральных листков
- •Параплевральный доступ
- •Абсцесса.
- •Вскрытие забрюшинного пространства
- •Катетеризация
- •Промывание мочевого пузыря
- •Цистотомия
- •Закрытие пузырного свища
- •Операция фимоза
- •Парафимоз
- •Наружная уретротомия
- •Кастрация
- •Нефрэктомия
- •Повреждения мочевого пузыря
- •Разрывы уретры
- •Паранефрит
- •Методика вмешательства
Ампутация бедра
Диафизарные ампутации бедра на любом уровне целесообразнее производить преимущественно фасциопластическим способом. Выкраиваются передний больших и задний меньших размеров кожно-апоневротические лоскуты, в сумме равные диаметру конечности на данном уровне. На сократимость кожи прибавляются 3—4 см, мышцы пересекаются в одной плоскости на 5—6 см дистальнее основания лоскутов. Затем мышцы оттягиваются вверх по направлению к тазобедренному суставу;
139
кость перепиливается по краю оттянутых мышц. Хороший результат дает следующий прием: после предварительного пере-пиливания кости на уровне перерезанных мышц культе бедра придается вертикальное положение, под влиянием собственного веса мышцы отходят в проксимальном направлении; после
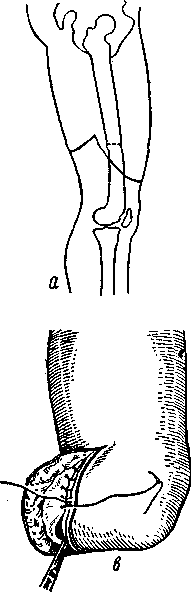

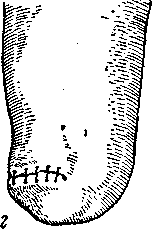
Рис. 68. Техника диафизарной ампутации бедра.
а —разрез кожи и фасции; б —общий вид после усечения конечности; в — сшивание фасции; г — после сшивания кожи.
этого производится вторичное пересечение мышц круговым способом по проксимальному краю вышестоящей кости, которая отпиливается вновь. После такого способа усечения конусной культи образоваться не может, так как при горизонтальном положении культи мышцы полностью закрывают опил кости. Сшивания мышц над спилом кости не производится (рис. 68).
Перед перепиливанием кости надкостница круговым надрезом пересекается, слегка сдвигается дистальнее, чтобы пилой
140
ее не повредить. Костный мозг не вычерпывается. Острые края кости сглаживаются рашпилем.
Все сосуды, в том числе бедренная артерия и вены, после предварительного освобождения от мягких тканей перевязываются кетгутом.
При ампутации бедра седалищный нерв, если ампутация производится в средней и верхней трети бедра, и большеберцовый и общий малоберцовый, если ампутация производится в нижней трети его, должны укорачиваться без специальной обработки. Во всех случаях также необходимо укорачивать n. saphenus и n. cutaneus femoris posterior. Эти кожные нервы, вовлеченные в рубцы, вызывают резкие боли, которые нередко лишают возможности пользоваться протезами. Накладываются кетгутовые швы на апоневроз и шелковые — на кожу.
В наружный угол раны на 48 часов вводится стеклянный или резиновый дренаж. При обильном кровотечении из капилляров целесообразно ввести два дренажа, в медиальный и латеральный углы раны. По задней поверхности культи вводить дренаж не рекомендуется, так как после ампутации первые дни больные могут лежать только на спине. Дренажи, введенные по задней поверхности, сдавливаются между постелью и кожей культи, что нередко вызывает пролежни вокруг дренажа.
В условиях войны чаще ампутация бедра производится трехмоментным способом Н. И. Пирогова. Рана предоставляется вторичному натяжению, или по прошествии опасности развития тяжелой инфекции (анаэробная) накладываются отсроченные швы.
Ампутации или реампутации бедра следует производить без мышечной подкладки. Достаточно покрытия костного опила кожно-фасциальным лоскутом. При этом пластика свободной фасцией или двумя листками фасции становится излишней.
Практика показывает, что чем длиннее культя бедра, тем успешнее инвалид пользуется протезом.
Костнопластическую ампутацию бедра целесообразно производить только по Гритти — Шимановскому. Техника ее следующая: тексторовским разрезом (см. стр. 160) вскрывается коленный сустав, лоскут вместе с коленной чашкой откидывается вверх, иссекается синовиальная оболочка сустава, задняя хрящевая поверхность надколенника спиливается, мягкие ткани пересекаются на уровне суставной щели, кость перепиливается над мыщелками. Коленная чашка фиксируется тремя кетгутовыми швами к опилу бедренной кости (рис. 69). Один шов скрепляет переднюю поверхность коленной чашки с бедренной костью, два другие шва — нижнебоковые поверхности. Накладываются кетгутовые швы на апоневроз, шелковые — на кожу. Дренаж в наружно-нижний угол раны на 48 часов. Швы
141
удаляются на 11 — 12-й день. У больных все же культя бывает неопорной. Основная причина этого заключается в нестойкости к загрузке кожи, покрывающей коленную чашку. Нередко болезненность кожи зависит от вовлечения в рубец окончаний нервов.
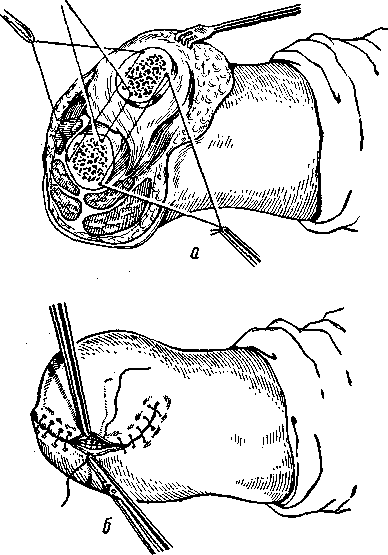
Рис. 69. Техника ампутации по Гритти — Шимановскому.
а —фиксация надколенника кетгутовыми швами к опилу бедренной кости; 6 — после сшивания апоневроза накладываются швы на кожу.
Другая причина неопороспособности — смещение коленной чашки. Для предотвращения этого осложнения ампутация должна производиться по методике Ю. К. Шимановского с фиксацией надколенника костными швами, для чего в надколеннике с боков высверливаются два косых костных канала . при помощи сверла или шила и надколенник с помощью кетгутовых швов, проведенных через костные каналы, фиксируется к опилу бедра. Даже частичная опора приносит значительное облегчение ампутированному при передвижении и работе; конструкция протеза при этом упрощается, а вес его уменьшается.
142
Эту ампутацию в показанных случаях следует производить и при облитерирующем эндартериите.
Опорных диафизарных культей бедра, как правило, не существует и не может существовать, так как площадь поперечного сечения диафиза бедренной кости незначительна, а кожа бедра не приспособлена выносить длительную осевую нагрузку.
Ампутация по Гритти может быть заменена тендофасцио-пластической ампутацией по Каллендеру.
Тендофасциопластическая, надмыщелковая ампутация бедра по Каллендеру производится при некрозах дистального отдела конечности вследствие облитерирующего эндартериита,, при старческой или диабетической гангрене, после тяжелых травм конечности, когда невозможно выполнить костнопластическую ампутацию по Гритти — Шимановскому.
Разрез кожи аналогичен разрезу при ампутации по Гритти — Шимановскому. Передний лоскут, содержащий надколенник, оттягивают кверху, надколенник удаляют таким образом, чтобы по возможности сохранить целость сухожилия четырехглавой мышцы бедра. Синовиальную оболочку • сустава целесообразно иссечь.
Бедренную кость перепиливают через спонгиозную часть несколько проксимальнее бугорка приводящих мышц. Края бедренной кости закругляют рашпилем. Тщательный гемостаз. Сухожилие четырехглавой мышцы вместе с передним лоскутом фасции пришивают к надкостнице по задней поверхности бедренной кости и мышцам. При избытке кожи лоскут укорачивают. Послойно ушивают рану. Стеклянный или резиновый дренаж в наружный угол раны на 48 часов. Асептическая повязка. Швы удаляют на 11—12-й день.
Опороспособность культей после ампутации по Каллен-деру, как правило, ниже, чем после операции по Гритти — Шимановскому.
Полное вычленение бедра в тазобедренном суставе нежелательно. Если нет противопоказаний, лучше оставить в суставной впадине головку бедренной кости.
Вычленение бедра в Ленинградском институте протезирования производится следующим способом. После предварительной перевязки бедренной артерии и вены под пупартовой связкой выкраивают задний кожно-апоневротический лоскут больших размеров выпуклостью вниз и меньших размеров передний лоскут. Мышцы на уровне вершины большого вертела пересекают последовательно в одной плоскости, перевязывая сосуды, укорачивая нервы. Бедренная кость перепиливается на уровне вертела. Расслаивают мышцы над шейкой, вскрывают капсулу сустава, костную культю захватывают щипцами и, вращая, освобождают от мышц, связок и капсулы. Удаляют
143
головку с остатком бедренной кости. Окончательный гемостаз. Задний лоскут кожи подшивают к переднему. Рану дренируют. Рубец располагается по передней поверхности культи, а не по нижней, кроме того, культя не имеет избытка мягких тканей, главным образом мышц, что облегчает протезирование.
Инвалид после вычленения может сидеть в протезе, нагружая нижнюю поверхность культи, которая не содержит рубцов и покрыта кожей задней поверхности бедра, приспособленной к давлению.
Наиболее частые ошибки при ампутациях
При определении уровня ампутации пользуются ампута ционными схемами, вследствие чего усечения производятся выше, чем это необходимо.
Часто применяются круговой или гильотинный способы ампутации вместо лоскутного при диафизарных ампутациях голени и бедра.
При ампутациях на стопе и кисти стремятся выкроить подошвенный или соответственно ладонный лоскут для закрытия раны, что ведет к значительному укорочению рычага и резкому снижению функции оставшегося сегмента конечности.
Кожа и мышцы пересекаются без учета сократимости их, что приводит к выстоянию кости и образованию конусной культи.
Кости отпиливаются на одном уровне с пересеченными мягкими тканями. Малоберцовая кость перепиливается ди стальнее большеберцовой или удаляется при ампутациях, ре- ампутациях и реконструктивных операциях без особых показа ний. Гребень большеберцовой кости не сбивается, не сглажи ваются неровности спилов костей.
Недостаточно или вообще не укорачиваются крупные и кожные нервы.
Для лигирования сосудов применяются шелковые, а не кетгутовые лигатуры (лигатурные свищи). Вместе с бедренной артерией лигируется внутренний кожный нерв бедра.
Мышцы сшиваются над опилом костей.
Небрежно сшивается кожа. По боковым поверхностям культи оставляется избыток кожи. Допускается натяжение кожи (краевые некрозы). Не применяются отсроченные швы и вытяжение кожи.
Не проводятся меры профилактики контрактур, особенно коленного и тазобедренного суставов.
10. Производят ранние реампутации при наличии значи тельной инфильтрации тканей или обширных ран, что приводит к резкому укорочению сегмента конечности.
144
ОПЕРАЦИИ НА СУСТАВАХ КОНЕЧНОСТЕЙ Пункция суставов
Показания — гемартроз и воспалительные острые и хронические процессы в суставах. Пункция суставов является диагностическим, а иногда даже лечебным методом, позволяет определить наличие и характер жидкости в суставе и тем самым своевременно установить необходимость радикальной операции.
За последнее время пункции суставов широко применяют в сочетании с введением в сустав антибиотиков. При инфекционных артритах это дает эффективные результаты.
Пункции суставов осуществляются в операционной с соблюдением всех правил асептики. Подготовка рук хирурга и ассистентов и обработка операционного поля больного производятся, как для любой хирургической операции. Калибр иглы должен быть достаточно широк для того, чтобы насосать через нее густые массы гноя или тканевого распада. Вообще для пункции рекомендуется иметь как тонкие иглы (для обезболивания), так и толстые и длинные диаметром до 3—4 мм, чтобы крошковатые при туберкулезных выпотах массы могли проходить через канюлю. Перед пункцией непременно нужно испробовать, проходима ли игла, надетая на шприц. Кроме того, необходимо иметь под рукой стерильные пробирки и предметные стекла для исследования полученного выпота.
Положение больного на столе. Как правило, любой сустав пунктировать следует в лежачем положении больного.
О без бол и в а ние—местное (0,25—0,5%-ный раствор новокаина).
Техника пункции. Никогда не следует пунктировать быстро, толчками; лучше проникать в суставную полость медленным движением иглы. Если нет уверенности, что жидкость скопилась именно в полости сустава, надо, проколов кожу, слегка потянуть поршень шприца, создав в нем отрицательное давление. Такая предосторожность помогает избежать занесения инфекции в сустав, ибо при параартикулярных абсцессах жидкость в шприце появится немедленно, еще до прокола капсулы сустава. Чтобы максимально опорожнить суставную полость, нужно перед окончанием пункции производить на область сустава умеренное давление (рис. 70).
По окончании пункции иглу быстро извлекают и отверстие от прокола закрывают на 4—5 дней стерильной марлей или кусочком ваты, смоченным в коллодии.
Исследование пунктата. Пунктат, полученный из сустава, сразу же подвергается макроскопическому осмотру сначала в шприце, а затем в пробирке. Медленно стекая по
145
стенкам пробирки, пунктах оставляет след, позволяющий уловить особенности полученной жидкости. Более плотные комочки пунктата подвергаются микроскопическому исследованию на предметном стекле.
Уже простой осмотр пунктата невооруженным глазом может дать ценные диагностические сведения.
1. Если пунктат кроваво-красного цвета оставляет на стен-ках пробирки равномерный мутный розовый налет, не пропускающий света (эритроцитов), и если кровянистая жидкость в
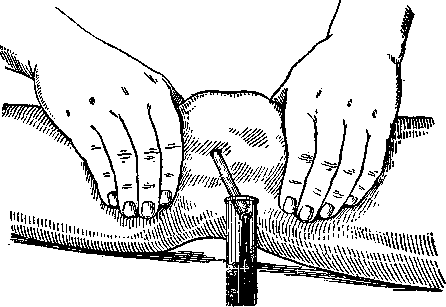
Рис. 70. Пункция коленного сустава. Выдавливание содержимого суставной полости двумя руками.
пробирке непрозрачна, то такие свойства пунктата характерны для гемартроза.
При наличии пунктата кроваво-красного цвета, оста вляющего на стенках пробирки жирные пятна и на своей по верхности капли жира, можно думать о гемартрозе при вну трисуставном переломе.
Пунктат прозрачный розовато-желтого цвета характе рен для старого гемартроза.
Пунктат кроваво-красного цвета с розово-мутным нале том и белыми комочками в виде хлопьев на стенке пробирки, а также наличие белых хлопьев, плавающих в жидкости, го ворят о нагнаивающемся гемартрозе.
Такого же цвета пунктат с прозрачным розовым нале том на стенках пробирки, а также в виде прозрачного стол бика жидкости в пробирке указывает на гемолиз крови (гемо литический стрептококк).
Желтоватый, прозрачный, слабо тягучий и, по сравнению с нормальной синовиальной жидкостью, малоклейкий пунктат характерен для серозного эксудата без признаков нагноения.
146
Желтовато-мутный (лейкоцитоз) пунктат с изредка встре чающимися белыми хлопьями на стенках пробирки и в стол бике жидкости типичен для серозно-фибринозного эксудата (начало патологического процесса). Если при повторных пунк циях мутность пунктата увеличивается, можно думать о про грессировании нагноения (переход в эмпиему).
Пунктат с примесью в большом количестве явного гноя указывает на эмпиему сустава.
Грязно-серого цвета пунктат с примесью белковых кро шек и хлопьев фибрина типичен для туберкулеза.
После макроскопического определения характера полученной при пункции сустава жидкости последняя как в пробирке, так и на предметном стекле подлежит микроскопическому исследованию в лаборатории.
