
- •Государственное издательство медицинской литературы Ленинград
- •Работа в операционной
- •Остановка кровотечения
- •Перевязка задней больше-берцовой артерии (a. Tibialis posterior)
- •Переливание крови,
- •Подготовка аппаратуры
- •Техника вливания растворов
- •Ее годности
- •Внутривенное переливание крови
- •Пересадка кожи
- •Операции на конечностях
- •Эмболэктомия
- •Ранний вторичный шов сухожилий
- •Повреждения ахиллова сухожилия
- •Операции на нервных стволах
- •Разрезы при флегмонах кисти
- •Разрезы при флегмонах бедра
- •Разрезы при флегмонах стопы
- •Ампутации и вычленения стопы
- •Ампутация голени
- •Ампутация бедра
- •Артротомия
- •Резекция суставов
- •Операции на плечевом суставе
- •Операции на локтевом суставе
- •Открытые переломы черепа
- •Закрытые переломы черепа
- •Внутричерепные кровоизлияния
- •12 Н. И. Блинов 177
- •Операции на лице
- •1, 2, 3 И 4 — линии разреза вдоль периферических ветвей лицевого нерва.
- •1, 2, 3 И 4 —линии разреза.
- •Операции на шее
- •Нижняя трахеостомия
- •Обнажение пищевода на шее
- •Операции на молочной железе Разрезы
- •Края раны разведены крючками (1) и обнажены молочная железа и большая грудная мышца (2). Пунктиром очерчен сектор (3) молочной железы с удаляемой опухолью (4).
- •Третий этап операции.
- •Прокол плевры
- •Резекция ребра
- •Приемнике создается вакуум благодаря оттоку воды из сосуда (2) в сосуд (3).
- •Торакотомия
- •Кишечный шов
- •Операции на тонкой кишке Резекция тонкой кишки
- •Наложение свища тонкой кишки
- •Еюностомия
- •Илеостомия
- •Энтеростомия
- •Операции на желудке
- •Гастростомия по способу Витцеля
- •Гастротомия по способу Кадера
- •И тощей кишкой
- •Стенку желудка
- •К брыжейке поперечно-ободочной кишки (по а. А. Русанову).
- •Особенности резекции желудка при раке
- •Операции при аппендиците
- •Дьяконову
- •Прохода
- •Наложение калового свища
- •Закрытие каловых свищей
- •Операции на прямой кишке Оперативное лечение выпадения прямой кишки Оперативное лечение выпадения слизистой оболочки прямой кишки
- •Операция по способу а. Г. Радзиевского
- •Повреждения прямой кишки
- •Заворот тонкого кишечника
- •Заворот слепой кишки
- •Инвагинация
- •Узлообразование
- •Обтурационная непроходимость
- •Закрытие свища на слепой кишке
- •Операции при абсцессах печени
- •Холедохотомия
- •Холецистостомия
- •Шов на селезенке
- •Удаление селезенки
- •Экстирпация кист
- •Марсупиализация кисты
- •Наложение внутреннего дренажа
- •Способ Бассини
- •Бедренный доступ (способ Шварца)
- •Тораколапаротомия
- •Метод облитерации плевральных листков
- •Параплевральный доступ
- •Абсцесса.
- •Вскрытие забрюшинного пространства
- •Катетеризация
- •Промывание мочевого пузыря
- •Цистотомия
- •Закрытие пузырного свища
- •Операция фимоза
- •Парафимоз
- •Наружная уретротомия
- •Кастрация
- •Нефрэктомия
- •Повреждения мочевого пузыря
- •Разрывы уретры
- •Паранефрит
- •Методика вмешательства
Разрезы при флегмонах кисти
Следует различать поверхностные (надапоневротические) и глубокие (подапоневротические) флегмоны ладонной поверхности кисти.
При поверхностных флегмонах гной располагается в подкожной клетчатке над ладонным апоневрозом. При глубоких же флегмонах гной располагается под ладонным апоневрозом в одном из трех клеточных пространств кисти, отделенных друг от друга фасциальными перегородками, идущими вглубь от ладонного апоневроза ко II—IV пястным костям.
Наиболее важным "является срединное клеточное пространство кисти, в котором находятся сухожилия сгибателей пальцев, нервы и сосуды. При этом гной может располагаться: а) непосредственно под ладонным апоневрозом, т. е. между ним и сухожилиями общих сгибателей пальцев, б) между сухожилиями поверхностного и глубокого общего сгибателя пальцев и в) под сухожилиями общих сгибателей пальцев, что бывает значительно чаще.
Значительно реже флегмоны развиваются во внутреннем или локтевом (в области hypothenar) или в наружном или лучевом (в области thenar) клетчаточном пространстве. Гораздо чаще в этих ограниченных пространствах развиваются гнойные тендовагиниты сухожильных влагалищ I и V пальцев.
Флегмоны тела кисти встречаются значительно реже, чем флегмоны ладонной поверхности. В этих случаях гной
108
располагается либо в подкожной клетчатке, либо в тыльном глубоком, т. е. подфасциальном, пространстве.
Положение больного — на спине, с отведенной рукой, которая ладонью кверху укладывается на специальный столик. На плечо или предплечье (на границе средней и верхней трети) накладывается жгут или лучше резиновый бинт.
Обезболивание — общее.
Техника операции (см. рис. 54). При поверхностной (подкожной) или надапоневротической флегмоне производят разрез через ее вершину, причем рассекают лишь кожу и подкожную клетчатку. Для вскрытия глубоких (подапоневротических) флегмон применяют различные разрезы, в зависимости от локализации флегмон.
Если гной располагается между ладонным апоневрозом и сухожилиями сгибателей пальцев, то его вскрывают простым срединным разрезом. Разрез длиною 4—5 см проводится вертикально в центре ладони. Дистально он начинается между головками III и IV пястных костей, несколько отступая от межпальцевой складки, а проксимально он пересекает обе ладонные кожные складки. Рассекают кожу, подкожную клетчатку и ладонный апоневроз, а затем тупо проникают в срединное ладонное пространство, раздвигают бранши зажима и тем самым расширяют разрез, через который выделяется гной. В разрез вводят резиновую полоску. Надо помнить о наличии расположенной в проксимальной половине ладони поверхностной артериальной дуги и избегать ее повреждения.
При локализации гноя в более глубоких отделах (под сухожилиями сгибателей пальцев) необходимы разрезы по ходу червеобразных мышц, которые проводятся по ходу 2, 3, 4-го межпястных промежутков. Разрезы длиною в 3—4 см начинаются от межпальцевых перепонок и доходят до проксимальной ладонной складки. Рассекают те же слои, что и при срединном разрезе, а затем тупо проходят под сухожилия сгибателей, выпускают гной и вводят тампоны или резиновые полоски. Эти разрезы позволяют хорошо дренировать гнойную полость на самом отлогом месте.
Для вскрытия флегмоны в клетчатке возвышения I пальца проводят дугообразный разрез параллельно складке thenar'a, отступя от нее кнаружи на 0,5 см. Разрез производят не выше верхнего дистального края lig. carpi transversum из-за возможности повреждения веток срединного нерва («запретная зона»). Рассекают кожу, подкожную клетчатку, фасцию возвышения I пальца, тупым крючком раздвигают кнаружи мышцы I пальца и тупо проникают в клетчатку. При наличии гнойного затека на тыльной стороне кисти производят дополнительный разрез на тыльной стороне первого межпястного промежутка параллельно
109
лучевому краю второй пястной кости. В оба разреза вводят резиновые полоски или тампоны.
Флегмоны в клетчатке возвышения V пальца вскрывают разрезом, идущим по внутреннему краю возвышения V пальца, с последующим дренированием полоской резины.
Флегмоны тыла кисти вскрываются разрезами, проходящими через центр гнойного очага в продольном направлении в промежутках между пястными костями, параллельно сухожилиям разгибателей. Рассекают кожу, подкожную клетчатку, поверхностную и глубокую (при глубокой флегмоне) тыльные фасции. Отслоенный эпидермис срезают по краям, разрезы дренируют полосками резины.
Разрезы при панарициях пальцев кисти
Главное правило лечения панарициев — это раннее оперативное вмешательство.
Наиболее тяжелыми и опасными из них являются гнойные поражения синовиальных влагалищ сухожилий сгибателей пальцев (гнойные тендовагиниты).
Положение больного — как при флегмонах кисти (см. выше). При операции на ногтевой фаланге накладывают стерильный тонкий резиновый катетер на основание больного пальца. При операции на средней и основной фалангах накладывают жгут на пястье по Кустову (рис. 55). Можно наложить резиновый бинт и на предплечье.
Обезболивание: круговая анестезия по методу Лукашевича—Оберста. Через укол тонкой иглой на тыльной и ладонной поверхности основания больного пальца вводят 1%-ный раствор новокаина по обе стороны пальца с таким расчетом, чтобы раствор новокаина окружил все его основание (рис. 56). Анестезия наступает через 5—10 мин. При тендовагинитах — общее обезболивание,
Кожный панариций. Без всякого обезболивания отслоенный эпидермис (гнойный пузырь) прокалывают скальпелем или браншей остроконечных ножниц и при помощи пинцета острыми ножницами осторожно и тщательно срезают по самому краю у основания пузыря весь отслоенный эпидермис. Срезать его следует осторожно, не касаясь кончиками ножниц поверхности обнаженной кожи, прикосновение к которой довольно болезненно. При этом важно также не повредить более глубокие слои кожи, чтобы не занести в них инфекцию. После срезания и удаления эпидермиса надо убедиться, что нигде нет свищевого хода в более глубокие слои. При наличии такого свища, свидетельствующего о наличии панариция в «форме запонки», необходимо произвести местную анестезию и вскрыть более глубокий (подкожный) панариций.
ПО
Подкожный панариций. Для вскрытия такого панариция в области ногтевой фаланги применяют подковообразный или полуовальный (полудугообразный) разрезы. Срединный разрез, который применяется некоторыми хирургами, дает болезненный рубец на рабочей поверхности пальца, и, кроме того, он не всегда приносит желаемый эффект. Поэтому срединный разрез лучше не применять, а пользоваться полуовальным или подковообразным разрезом. Эти разрезы проводятся отступя
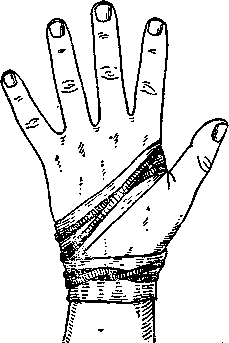

Рис. 55. Обескровливание кисти по Кустову.
Рис. 56. Местное обезболивание по Лукашевичу— Оберсту.
2—3 мм от свободного края ногтя, причем сначала рассекают кожу, а затем и подкожную клетчатку. Помощник с помощью маленьких острых крючков должен раздвинуть края разреза, для того чтобы можно было хорошо осмотреть подкожножи-ровую клетчатку и кость. Если обнаруживается омертвевшая клетчатки (на фоне здоровой ткани розового цвета омертвевшая клетчатка отличается своим серым или серо-зеленым оттенком), -то она тщательно иссекается ножницами. Затем в рану вставляют полоску тонкой резины, смоченную в стерильном вазелиновом или другом масле (с целью предупредить преждевременное слипание краев раны), накладывают повязку и производят иммобилизацию конечности шиной и косынкой. Резиновую полоску обычно удаляют через 2—3 дня, когда рана уже очистилась и не нуждается в дренировании.
При панарициях средней и основной фаланг применяют ладонно-боковые разрезы по Клаппу, производя которые, не
111
следует продолжать их на линию межфаланговых суставов, чтобы не повредить их связочного аппарата. Разрезы проникают через кожу и подкожную клетчатку, причем сначала производят разрез на одной переднебоковой поверхности фаланги, а затем— на другой. В разрезы вставляют тонкие резиновые полоски, смоченные вазелиновым маслом, и оставляют их в качестве дренажа.
За последние годы при лечении панарициев стал применяться глухой шов под защитой антибиотиков.
В этих случаях после вскрытия гнойно-воспалительного очага производят полное и тщательное иссечение некротических тканей, что является основным и непременным условием обеспечения гладкого послеоперационного течения и заживления раны. После этого на рану накладывают глухой шов, а края раны инфильтрируют раствором антибиотика. Палец и кисть иммобилизуют. Инфильтрация краев раны раствором антибиотика производится и в последующие 2—3 дня после операций (1 раз в день). С 3—4-го дня применяются физиотерапевтические процедуры и лечебная гимнастика. Швы снимаются на 7—9-й день.
Применение глухого шва при лечении панарициев позволяет сократить срок временной нетрудоспособности больного и улучшает функциональные результаты лечения.
Ногтевой и подногтевой панариций. При паронихиях у основания ногтя больного пальца производят два параллельных разреза кожи длиною в 1—1,25 см и образованный лоскут отделяют скальпелем, чтобы обнажить само основание (корень) ногтя. Часть ногтя, отслоенную гноем, срезают ножницами. Под отслоенный лоскут кладут резиновую полоску, смоченную в вазелиновом масле, и лоскут укладывают на место. Через двое суток назначается ванна, резиновые полоски удаляются и на рану накладывается мазевая повязка. Если ноготь полностью отслоен гноем от своего ложа (подногтевой панариций), то его следует удалить целиком. Для этого ножницами ноготь рассекается вдоль и каждая половина его удаляется (выкручивается) с помощью зажима Пеана. Новый ноготь вырастает приблизительно в течение четырех месяцев. В тех случаях, когда под ногтем имеется ограниченное скопление гноя, удалять ноготь полностью нет необходимости, а надлежит лишь создать условия для оттока гноя. Если последний расположен ближе к свободному краю ногтя, то у этого края ножницами выстригают треугольник, чтобы верхушка этого треугольника вскрывала обычно небольшой гнойник. В нем часто находят занозу, которую удаляют. Если же скопление гноя имеется в центральной части подногтевого пространства, то следует скальпелем сделать небольшое отверстие в ногте.
Более щадящей является методика Клаппа, при которой проводят лишь один разрез — параллельно краю ногтевого
112
валика и несколько отступя от него. Край раны сдвигают в проксимальном направлении для срезания корня ногтя. В разрез вводят резиновую полоску.
При суставном панариции производят артротомию или резекцию межфалангового сустава, в зависимости от степени участия в воспалительном процессе суставных головок фаланг.
В начальных стадиях заболевания производится артротомия межфалангового сустава. Последний вскрывают двумя параллельными разрезами (длиной в 1,5—2 см) по тыльно-боковым поверхностям пораженного сустава. Суставную капсулу вскрывают по всей длине кожного разреза, полость сустава промывают раствором пенициллина и после высушивания раны производят осмотр суставных поверхностей фаланг. Если суставные головки фаланг не поражены, то в область сустава вводят пенициллин и производят иммобилизацию больного пальца гипсовой повязкой в полусогнутом положении.
При деструкции хрящевой поверхности и головки одной или обеих фаланг показана резекция межфалангового сустава. По тыльно-боковой поверхности пораженного сустава делают разрез до кости длиной 3—4 см. Мягкие ткани, сухожилия и надкостницу отодвигают крючками в сторону и тыльно-боковую поверхность суставной капсулы рассекают в поперечном направлении. Сустав сгибают и суставные концы фаланг вывихивают в рану. Пораженный отдел эпифиза одной или обеих фаланг экономно скусывают костными щипцами. По удалении пораженных отделов фаланг их оставшиеся части вправляют в рану и засыпают рану пенициллином. Сухая повязка, для иммобилизации — гипсовый лонгет в полусогнутом положении пальца.
Если поражение сустава было небольшим и резекция — экономной, то можно надеяться на восстановление движений. Поэтому глухую гипсовую повязку через 1'/2 или 2 недели заменяют съемной шиной и назначают лечебную гимнастику и физиотерапевтические процедуры. Если же рассчитывать на восстановление движений в суставе не приходится (обширные разрушения и радикальная резекция), то следует добиваться анкилоза. В этих случаях глухая гипсовая повязка остается на 4—5 недель и меняется по показанию.
Артротомия и резекция суставных поверхностей при суставном панариции могут быть закончены наложением глухих швов на капсулу и кожу с последующим введением в полость сустава раствора антибиотика (см. выше).
При костном панариции (ногтевой фаланги) показана секвестрэктомия после хорошего отграничения воспалительного процесса и секвестров.
При наличии краевого секвестра или деструкции головки ногтевой фаланги производят полуовальный или боковой
113
разрез до кости, после чего удаляют очаг деструкции в кости и в рану вводят мазевый тампон.
При поражении тела и дистальной головки фаланги (при сохранности проксимальной головки) производят вскрытие ногтевой фаланги с помощью упоминавшегося выше подковообразного разреза. Передний (ладонный) лоскут оттягивают пинцетом или крючком. Некротически измененные мягкие ткани иссекают и удаляют все свободно лежащие костные секвестры. Костные фрагменты, связанные с надкостницей, удалять не следует. Если головка и диафиз фаланги обнажены от надкостницы и омываются гноем, то их скусывают костными щипцами. При этом необходимо оставить хотя бы часть проксимального эпифиза, за счет которого будет происходить регенерация кости. В рану вводят резиновую полоску, смоченную в вазелиновом масле, и накладывают повязку. Иммобилизация кисти и предплечья. При благоприятном послеоперационном течении процесса возможно наложение на рану первично отсроченных или ранних вторичных швов. Вместо швов можно применять сближение краев раны с помощью полосок липкого пластыря.
При тотальном поражении и секвестрации фаланги или распространении гнойного процесса на межфаланговый сустав показана ампутация ногтевой фаланги. Ампутация или экзартикуляция концевой фаланги производится с выкраиванием ладонного кожного лоскута. Однако при наличии свищей на ладонной поверхности следует прибегать к круговой ампутации. Пораженную часть концевой фаланги спиливают проволочной пилой типа Джигли или откусывают костными щипцами-кусачками. Если необходимо вычленение концевой фаланги, то после него производят осмотр средней фаланги и при поражении суставного хряща головку фаланги скусывают костными щипцами. В рану вводят пенициллин, накладывают, но не завязывают швы. Мазевая повязка и иммобилизация. При гладком послеоперационном течении швы завязывают на 3—5-й день. Если ампутация производится в пределах здоровых тканей, то после нее накладывают первичный глухой шов.
Тендовагиниты вскрываются различно, в зависимости от их локализации. Тендовагиниты II—III—IV пальцев можно вскрывать переднебоковыми разрезами Клаппа. Но наиболее рациональной является следующая техника (см. рис. 54).
Первый разрез делается по переднебоковой поверхности основной фаланги больного пальца от одной межфаланговой складки до другой. Рассекается кожа и подкожная клетчатка, после чего иногда может уже показаться гной, но на этом операцию не следует заканчивать, так как целью ее является вскрытие сухожильного влагалища. Если гноя нет, маленькими тупыми крючками раздвигаются края разреза, чтобы увидеть
114
сухожильное влагалище, которое узнается по его желтоватому или серому цвету. Обнаружив сухожильное влагалище, его вскрывают на всем протяжении кожного разреза, причем обычно выделяется больше или меньше гноя (иногда лишь одна – две капли). После высушивания раны и раздвигания краев рассеченного сухожильного влагалища следует осмотреть сухожилие и определить его состояние. Омертвевшие участки самого сухожилия иссекаются. Затем между передней стенкой сухожильного влагалища и самим сухожилием проводят на другую сторону пальца сомкнутый анатомический пинцет или зажим типа Пеана и над выпяченным его концом рассекают мягкие ткани (противоотверстие). Кончиком пинцета протягивают узкую полоску резины, смоченную в вазелиновом масле так, чтобы концы ее выступали из обоих разрезов. После этого делают один или два разреза на ладони, для того чтобы вскрыть ладонную часть или слепой мешок сухожильного влагалища. Разрезы эти, длиной около 2 см, доходят до дистальной ладонной складки. Операция заканчивается наложением повязки и иммобилизацией.
При тендовагинитах I и V пальцев, т. е. при локтевом или лучевом тенобурситах, кроме упоминавшихся парных разрезов на основной фаланге больного пальца по Клаппу, проводят дополнительные разрезы на ладонной поверхности кисти по Канавелю.
При локтевом тенобурсите делают следующие разрезы.
По внутреннему краю возвышения V пальца проводят слегка выпуклый разрез, начиная его на 1 см от межпальцевой перепонки и заканчивая у самого дистального края lig. carpi transversum. Рассекают кожу и подкожную клетчатку. Затем осторожно по желобоватому зонду разрезают апоневроз, над которым лежит поверхностная артериальная дуга с отходящими от нее пальцевыми артериями. Желательно проникнуть вглубь, не повреждая сосудов, и во всяком случае не повреждать локтевой артерии, находящейся у проксимального конца разреза; мелкие сосуды перевязывают кетгутом и пересекают. Края раны раздвигаются тупыми крючками, в результате чего становится виден наполненный гноем проксимальный отдел сухожильного влагалища V пальца. Он широко вскрывается соответственно длине кожного разреза, и в него вводится рыхлый тампон.
Проводят один или два боковых разреза в дистальной части предплечья, как при вскрытии затека в пространстве Пирогова — Парона.
При лучевом тенобурсите делают: 1) дугообразный разрез, указанный на стр. 109, по внутреннему краю возвышения I пальца; затем, тупо раздвигая мышечные слои, проникают к сухожильному влагалищу и вскрывают его; 2) проводят один или Два разреза в дистальной части предплечья, как при вскрытии затека в пространстве Пирогова — Парона.
115
Разрезы при флегмонах ягодичной области
При поверхностных флегмонах ягодичной области гной располагается в подкожной клетчатке, а при глубоких флегмонах — в клетчатке между большой ягодичной мышцей и мускулатурой среднего слоя (средняя ягодичная мышца, грушевидная, внутренняя запирательная, близнечные мышцы и квадратная мышца бедра). В этом глубоком слое, помимо мышц, находятся ягодичные сосуды и нервы.
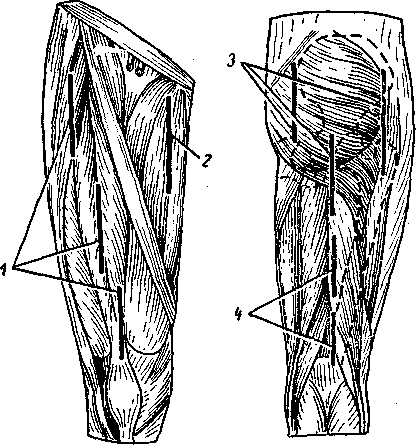
Рис. 57. Разрезы при флегмонах бедра и ягодичной области.
1—флегмона переднего фасциального пространства; 2—флегмона внутреннего фасциального пространства; 3 — флегмона ягодичной области; 4 — флегмона заднего фасциального пространства.
Положение больного на столе — на животе или на здоровом боку.
Обезболивание — общее.
Техника операции (рис. 57). Флегмоны ягодичной области вскрывают разрезом, который проводится от задневерхней ости подвздошной кости до большого вертела бедра в вертикальном направлении, т. е. по наружному краю ягодичной области. Рассекают кожу, подкожную клетчатку, плотную ягодичную фасцию, пересекают пучки большой ягодичной мышцы и
116
тупо проникают в глубже лежащие слои, где и находится скопление гноя, которое обязательно дренируется.
При более тяжелых и распространенных флегмонах ягодичной области дополнительно проводят еще два разреза. Один из них проводится параллельно наружному краю крестца, отступя от него несколько кнаружи. Другой дополнительный разрез, длиной около 15 см, проводят по средней линии бедра тотчас же ниже ягодичной складки. Рассекают кожу, подкожную клетчатку, широкую фасцию бедра, тупо проникают в рыхлую клетчатку, окружающую седалищный нерв, и по ней снизу проходят под большую ягодичную мышцу, где чаще всего и располагается гнойный очаг. При необходимости обеспечить более лучший отток гноя отслаивают всю большую ягодичную мышцу, пользуясь двумя описанными разрезами, и раскрывают гнойные карманы.
При множественных и обширных затеках требуется широкое раскрытие всех глубоких слоев ягодичной области, что достигается разрезом Радзиевского. С помощью большого полулунного разреза, обращенного выпуклостью кнаружи, вся большая ягодичная мышца отсекается в своей наружной части, ее тупо отделяют от глубже лежащих слоев и образовавшийся лоскут откидывают в сторону. Таким образом, снабжаются все глубокие слои ягодичной области и создаются хорошие условия для оттока гноя.
