
- •Государственное издательство медицинской литературы Ленинград
- •Работа в операционной
- •Остановка кровотечения
- •Перевязка задней больше-берцовой артерии (a. Tibialis posterior)
- •Переливание крови,
- •Подготовка аппаратуры
- •Техника вливания растворов
- •Ее годности
- •Внутривенное переливание крови
- •Пересадка кожи
- •Операции на конечностях
- •Эмболэктомия
- •Ранний вторичный шов сухожилий
- •Повреждения ахиллова сухожилия
- •Операции на нервных стволах
- •Разрезы при флегмонах кисти
- •Разрезы при флегмонах бедра
- •Разрезы при флегмонах стопы
- •Ампутации и вычленения стопы
- •Ампутация голени
- •Ампутация бедра
- •Артротомия
- •Резекция суставов
- •Операции на плечевом суставе
- •Операции на локтевом суставе
- •Открытые переломы черепа
- •Закрытые переломы черепа
- •Внутричерепные кровоизлияния
- •12 Н. И. Блинов 177
- •Операции на лице
- •1, 2, 3 И 4 — линии разреза вдоль периферических ветвей лицевого нерва.
- •1, 2, 3 И 4 —линии разреза.
- •Операции на шее
- •Нижняя трахеостомия
- •Обнажение пищевода на шее
- •Операции на молочной железе Разрезы
- •Края раны разведены крючками (1) и обнажены молочная железа и большая грудная мышца (2). Пунктиром очерчен сектор (3) молочной железы с удаляемой опухолью (4).
- •Третий этап операции.
- •Прокол плевры
- •Резекция ребра
- •Приемнике создается вакуум благодаря оттоку воды из сосуда (2) в сосуд (3).
- •Торакотомия
- •Кишечный шов
- •Операции на тонкой кишке Резекция тонкой кишки
- •Наложение свища тонкой кишки
- •Еюностомия
- •Илеостомия
- •Энтеростомия
- •Операции на желудке
- •Гастростомия по способу Витцеля
- •Гастротомия по способу Кадера
- •И тощей кишкой
- •Стенку желудка
- •К брыжейке поперечно-ободочной кишки (по а. А. Русанову).
- •Особенности резекции желудка при раке
- •Операции при аппендиците
- •Дьяконову
- •Прохода
- •Наложение калового свища
- •Закрытие каловых свищей
- •Операции на прямой кишке Оперативное лечение выпадения прямой кишки Оперативное лечение выпадения слизистой оболочки прямой кишки
- •Операция по способу а. Г. Радзиевского
- •Повреждения прямой кишки
- •Заворот тонкого кишечника
- •Заворот слепой кишки
- •Инвагинация
- •Узлообразование
- •Обтурационная непроходимость
- •Закрытие свища на слепой кишке
- •Операции при абсцессах печени
- •Холедохотомия
- •Холецистостомия
- •Шов на селезенке
- •Удаление селезенки
- •Экстирпация кист
- •Марсупиализация кисты
- •Наложение внутреннего дренажа
- •Способ Бассини
- •Бедренный доступ (способ Шварца)
- •Тораколапаротомия
- •Метод облитерации плевральных листков
- •Параплевральный доступ
- •Абсцесса.
- •Вскрытие забрюшинного пространства
- •Катетеризация
- •Промывание мочевого пузыря
- •Цистотомия
- •Закрытие пузырного свища
- •Операция фимоза
- •Парафимоз
- •Наружная уретротомия
- •Кастрация
- •Нефрэктомия
- •Повреждения мочевого пузыря
- •Разрывы уретры
- •Паранефрит
- •Методика вмешательства
Операции при аппендиците
Показания — острое воспаление червеобразного отростка слепой кишки независимо от времени, протекшего от начала заболевания.
274
Техника операции при доступе по Волковичу—Мак-Бурнею—
Дьяконову
Положение больного на операционном столе — на спине.
Анестезия — местная инфильтрационная по А. В. Вишневскому и реже общая.
Техника операции. Разрез брюшной стенки в правой подвздошной области в косом направлении по отношению к правой пупартовой связке. Этим разрезом пересекают наружную треть линии, соединяющей верхнепереднюю ость правой подвздошной кости с пупком, так, чтобы 1/з его длины располагалась выше, а 2/3 ниже этой линии. Разрезав кожу с подкожной клетчаткой, к краям раны прикрепляют зажимами Кохера две марлевые салфетки так, чтобы изолировать подкожную клетчатку.
После рассечения апоневроза наружной косой мышцы живота, а вверху и самой мышцы на расстоянии 1 см тупыми крючками расширяют рану вправо и влево. Далее инфильтрируют раствором новокаина нижележащие ткани, обнажив в центре раны внутреннюю косую мышцу живота двумя сомкнутыми анатомическими пинцетами, расслаивают мышечные волокна внутренней и поперечной мышцы живота в поперечном направлении к длинной оси операционной раны и расширяют рану тупыми крючками кверху и книзу (рис. 142).
Затем рассекают поперечную фасцию и, отодвинув ее к краям раны, открывают париетальную брюшину, которую снова анестезируют. Брюшину двумя анатомическими пинцетами приподнимают в виде конуса, вершину которого затем рассекают скальпелем вверх и вниз на расстоянии 1—1,5 см (рис. 143). Края разрезанной брюшины захватывают зажимами Кохера или Микулича. При подтягивании зажимов кверху и в стороны расширяют рану брюшины так, чтобы можно было сравнительно легко осмотреть и ощупать прилегающие к ней органы, в частности слепую кишку, а при наличии эксудата взять его для исследования, осушить тампонами или отсосать содержимое брюшной полости.
Расширив рану тупыми крючками и отстранив введенными пальцами в брюшную полость к середине петли тонкой кишки, когда они прилегают к ране, отыскивают слепую кишку.
Признаком слепой кишки является наличие на ее поверхности taeniae liberae. В тех случаях, когда надо определить запаянный или находящийся на необычном месте червеобразный отросток слепой кишки, надо, спускаясь вниз по taenia libera, «дойти» до основания червеобразного отростка, к которому она подходит.
275
После того как обнаружена слепая кишка, ее берут двумя пальцами и выводят в рану вместе с червеобразным отростком. Для удержания в пределах раны ее передают ассистенту, а оперирующий в это время вводит в корень брыжейки отростка 5—10 мл 0,25%-ного раствора новокаина. В рану вводят узкий тампон по направлению к полости таза. Выведенную из брюш-
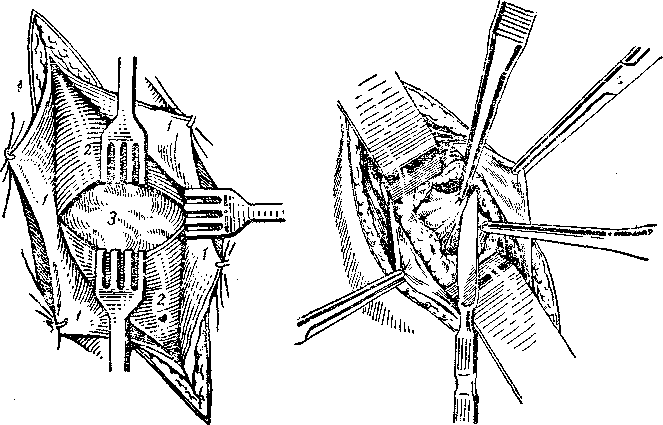
Рис. 142. Раскрытие поперечной мышцы живота раздвиганием волокон внутренней косой мышцы живота по Волковичу — Мак-Бурнею — Дьякову.
1—края рассеченного апоневроза наружной косой мышцы живота; 2—края рассеченной внутренней косой мышцы живота; 3— поперечная фасция жи-
Рис.. 143. Вскрытие брюшины.
ной полости слепую кишку с червеобразным отростком обкладывают марлевыми салфетками.
Осмотрев и подняв отросток, через его брыжейку проводят несколько петлеобразных шелковых узловых швов на круглой игле. Этими
лигатурами перевязывают сосуды брыжейки отростка. Такую перевязку брыжейки с сосудами начинают от кончика червеобразного отростка. После затягивания первого шва отрезают брыжейку от отростка; затянув и связав в узел второй шов, поступают так же; переходят к третьему шву. Этапной перевязкой брыжейки червеобразного отростка и последующим отсечением ее от отростка последний отделяется от брыжейки до его основания (рис. 144). При короткой брыжейке достаточно одного шва. Освобожденный червеобразный отросток поднимают вверх. Отступая на 2 см от его основания, на слепую кишку накладывают серозно-мышечный шелковый кисетный шов.
276
Затем, отступя на 0,5—1 см от слепой кишки, на основание отростка накладывают зажим Кохера. После удаления этого зажима на образовавшуюся бороздку на стенке червеобразного отростка накладывают кетгутовую лигатуру.
Дистальнее 0,5 см от этой лигатуры кладут второй зажим Кохера, под которым отросток сразу же пересекают и удаляют (рис. 145). Образованную культю смазывают 10%-ным раствором йода.
Концы отрезанной лигатуры, наложенной на основание отростка, захватывают анатомическим пинцетом. Культю отростка инвагинируют в слепую кишку, предварительно наложенный
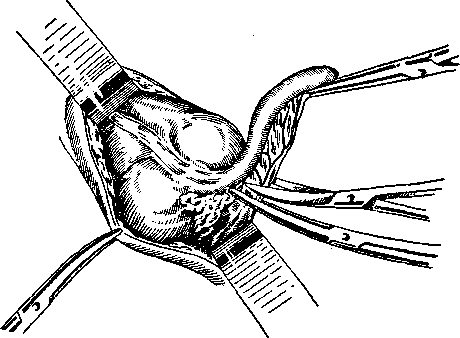
Рис. 144. Рассечение брыжейки отростка.
кисетный шов по мере погружения культи постепенно затягивают и завязывают двойным узлом (рис. 146).
Сверху шелкового кисетного серозно-мышечного шва над культей отсеченного червеобразного отростка накладывают Z-образный серозно-мышечный шелковый шов.
Удалив из брюшной полости тампон кетгутовым швом, зашивают брюшину с поперечной фасцией живота, затем кладут в поперечном направлении на рассеченные мышцы живота 1—2 кетгутовых узловых шва, узловыми шелковыми швами зашивают апоневроз косой мышцы живота и кожу.
Если нет уверенности в полной асептичности операционной раны, что обычно встречается при флегмонозных, гангренозных и перфоративных аппендицитах, сопровождающихся гнойным эксудатом, кожу не зашивают или кладут отсроченные швы, вводят тампон.
Если червеобразный отросток расположен ретроцекально или перфорированный конец его проникает в забрюшинное простран
277

Для удаления червеобразного отростка, рас-

Рис. 145. Отсечение отростка.
Рис. 146. Погружение культи
отростка в кишечный кисетный
шов.
1 — слепая кишка; 2— кисетный шов;
3 — культя червеобразного отростка
слепой кишки.
положенного в левой половине брюшной полости (или при левостороннем расположении слепой кишки), применяется упомянутая выше модификация удаления червеобразного отростка через удлиненный книзу и влево разрез Волковича — Мак-Бурнея — Дьяконова.
Червеобразный отросток выводят в рану вместе со слепой и дистальным отделом подвздошной кишки и удаляют обычным путем. Если слепая кишка фиксирована в левой стороне, то целесообразнее сделать дополнительный разрез слева.
При расположении червеобразного отростка кверху и сращении его с нижней поверхностью печени, брюшную рану расширяют кверху и рассекают мышцы живота. Для более удобного доступа поднимают головной конец операционного стола и на-
278
клоняют левую половину туловища больного вправо. Такое положение позволяет осмотреть нижнюю поверхность печени, желчный пузырь, двенадцатиперстную кишку и дистальный отдел желудка.
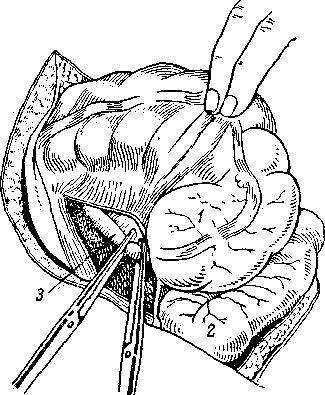
Когда червеобразный отросток слепой кишки располагается между петлями тонкой кишки, выделение его требует большой осторожности во избежание надрывов серозной оболочки кишечника и последующего образования кишечных свищей.
Рис. 147. Удаление червеобразного отростка слепой кишки, расположенного ретроцекально.
1 — слепая кишка; 2 — терминальный конец подвздошной кишки; 3 - червеобразный отросток.
Обычное выделение отростка, т. е. от верхушки, не всегда бывает возможно. В этих случаях применяют ретроградное удаление отростка: отступя на 0,5 см от стенки слепой кишки, на отросток накладывают кетгутовую лигатуру, а дистальнее — вторую шелковую лигатуру, длинные концы которой после завязывания не отрезают. Отросток между ними пересекают, как описано выше, культю червеобразного отростка перитонизи-руют, затем тупым и острым путем отросток выделяют из спаек и сосуды в оставшейся брыжейке перевязывают.
Если отросток выделить очень трудно, то этому может помочь следующий прием: на 1 см дистальнее второй лигатуры очень осторожно накладывают третью, затем по выделении отростка на таком же расстоянии — четвертую и т. д., концы этих лигатур завязываются, но не отсекаются. Подтягиванием за их длинные концы червеобразный отросток постепенно выводят из спаек и удаляют обычным путем.
В случаях образования гематомы в серозной оболочке слепой кишки надо осторожно зажать кровоточащий сосуд зажимом Пеана и перевязать, а при неполной уверенности в остановке кровотечения к этому месту надо подвести тампон и рану брюшной стенки сузить до тампона; последний обычно удаляют через 48—72 часа после операции.
Если спонтанно ампутированный или оторвавшийся во время операции кусочек отростка (обычно верхушка) обнаружить и убрать не удается, к месту его расположения подводят тампон.
279
Особенно трудным для хирурга является ликвидация спонтанной перфорации отростка в полые органы (мочевой пузырь, фаллопиевы трубы, полость матки, желчный пузырь и в различные отделы толстого и тонкого кишечника).
При таком положении брюшную рану следует расширить указанными выше способами, а операционное поле тщательно отгородить марлевыми салфетками. Червеобразный отросток осторожно отделяют от тех органов, с которыми он спаян, и удаляют обычным путем. Нарушенную или перфорированную стенку этих органов закрывают швами с подведением и подшиванием к ним сальника на ножке.
Оперативные вмешательства при осложнениях острого аппендицита
Абсцессы дугласова пространства в случаях, когда тазовый гнойник инфильтрирует переднюю стенку нижнего отдела прямой кишки у мужчин или заднюю стенку влагалища у женщин, вскрывают и дренируют после рассечения стенок этих органов. При этом мужчине придают положение как при операции геморроя, а женщине — как для гинекологического исследования.
Обезболивание — общее.
Техника операции. У мужчин после опорожнения мочевого пузыря расширяют задний проход указательными пальцами, введенными в прямую кишку, затем в нее вставляют ректальное зеркало, слизистую прямой кишки обрабатывают спиртом. Определив пальцем место выпячивания передней стенки ампулярного отдела прямой кишки, строго по средней линяй этого участка проводят инъекционную иглу и определяют содержимое полости таза. При появлении гноя, не вынимая иглы, осторожно рассекают по ней в этом месте стенку прямой кишки. После вскрытия гнойника рану тупо расширяют пальцами или введенным в нее корнцангом. В полость гнойника через расширенную рану прямой кишки вводят дренажную трубку, обернутую марлей. Эту трубку с марлей фиксируют одним швом к коже промежности.
Кольпотомия при гнойниках заднего дугласова пространства аппендикулярного происхождения. Положение на операционном столе и техника были описаны выше. Обезболивание — общее, наркоз.
После введения зеркал во влагалище и низведения матки пулевыми щипцами, наложенными на переднюю губу влагалищной части матки, обрабатывают ее спиртом. Затем, определив выпячивание задней стенки влагалища через его центр, проводят в полость таза длинную инъекционную иглу. При появлении гноя строго по игле рассекают стенку влагалища в том месте,
280
где она проникает в полость таза. Через это отверстие, как было описано выше, проводят в полость таза дренаж, укрепляя его швом к коже промежности.
ОПЕРАЦИИ НА ТОЛСТОЙ КИШКЕ Частичное выключение толстой кишки
Показания — неудалимые злокачественные опухоли на протяжении толстой кишки, различные препятствия воспалительного характера.
Положение больного на операционном столе — на спине.
Обезболивание местное инфильтрационное; для ревизии брюшной полости — чаще общее.
Техника операции. Лапаротомия чаще по средней линии живота.
При выключении правого фланга толстой кишки анастомози-руют дистальный конец терминальной части подвздошной кишки с поперечно-ободочной кишкой по способу «бок в бок».
Приложив стенку этой части подвздошной кишки к передней стенке поперечно-ободочной кишки параллельно taeniae libera, концы этих петель справа и слева сшивают провизорным, узловатым серозно-мышечным шелковым швом на расстоянии 7—8 см друг от друга. Длинные концы этих швов являются держалками.
Заднюю стенку соустья сшивают серозно-мышечными узловатыми шелковыми швами, наложенными ниже taeniae libera на переднюю стенку поперечно-ободочной кишки на 1 см ниже свободного края подвздошной кишки. Растянув в стороны линию анастомоза за держалки, рассекают переднюю стенку поперечноободочной кишки по ходу taeniae libera и подшитую стенку подвздошной кишки. Очистив просвет поперечно-ободочной и подвздошной кишки в области анастомоза марлевыми комочками от каловых масс, накладывают сквозной непрерывный кетгутовый шов на заднюю губу анастомоза. Затем также сшивают переднюю губу и накладывают передний серозно-мышечный узловатый шелковый шов.
После этого, сменив инструменты и перчатки, накладывают на обе стенки анастомоза второй ряд серозно-серозных узловатых шелковых швов.
Рану брюшной стенки закрывают обычным способом.
При неустранимых патологических нарушениях проходимости левого фланга толстой кишки накладывают такой же анастомоз между правой половиной толстой кишки и S-образной кишкой при значительной подвижности или при короткой петле этой кишки между дистальным концом подвздошной и S-образной кишкой.
281
Одномоментная резекция правой половины толстой кишки
Показания: туберкулез, опухоли слепой и восходящего отдела толстой кишки.
Положение больного на операционном столе—на спине, с плоским четырехугольной формы валиком под поясничную область.
Обезболивание — общее.
Техника операции. Наиболее удобным доступом является правый параректальный разрез живота, проведенный сверху от правой реберной дуги до горизонтальной линии, проходящей через передневерхние ости подвздошных костей.
После вскрытия брюшной полости осматривают дистальный отдел подвздошной кишки, слепую, восходящую и печеночный угол поперечно-ободочной кишки и устанавливают его подвижность. Отгородив этот отдел кишечника четырьмя большими марлевыми салфетками от брюшной и тазовой полости, приступают к одномоментной резекции правой половины толстой кишки. Предварительно перед этим вводят в корень брыжейки конечного отдела подвздошной кишки 50 мл 25%-ного раствора новокаина.
Пересекают подвздошную кишку на расстоянии 15 см от впадения ее в слепую. Для этого в перпендикулярном направлении к продольной оси этого отдела подвздошной кишки, параллельно друг другу накладывают два мягких зажима так, чтобы концы зажимов располагались по направлению к корню брыжейки. В тех случаях, когда накладывают анастомоз между оставшимся концом подвздошной и поперечно-ободочной кишки по способу «конец в бок», после пересечения между двумя зажимами ее дистальный конец перевязывают толстой лигатурой, заворачивают марлевым тампоном и укрепляют зажимом Кохера. Проксимальный конец этой кишки зашивают временным герметическим швом и закрывают его марлевым тампоном. При наложении анастомоза «бок в бок» конец подвздошной кишки обрабатывается как указано на стр. 243.
Перевязывают сосуды брыжейки оставшейся части тонкой кишки.
Раздвинув края операционной раны тупыми крючками и отстранив кнаружи правую половину толстой кишки, рассекают париетальный листок, покрывающий забрюшинное пространство, разрезом, идущим вдоль наружного края восходящей кишки. Вскрыв забрюшинное пространство и расширив его тупыми крючками, пальцами правой руки стараются отделить заднюю стенку печеночного угла поперечно-ободочной кишки, а также восходящую и слепую кишку. Тщательно перевязываются проходящие здесь сосуды.
282
Таким образом, правая половина толстой кишки вместе с дистальным концом подвздошной вплоть до печеночного угла поперечно-ободочной кишки оказывается отделенной от окружающих тканей и органов. Затем определяют место пересечения проксимального отдела поперечно-ободочной кишки и место, где можно наложить анастомоз.

Под этот участок кишки подкладывают марлевые полосы, затем на один сантиметр проксимальнее накладывают длинный зажим Кохера, перпендикулярно длинной оси толстой кишки; параллельно этому зажиму и дистальнее первого зажима "накладывают второй мягкий зажим Дуайена. Между зажимами разрезают поперечно-ободочную кишку, это дает возможность убрать всю правую половину толстого кишечника.
Культю дистального конца толстой кишки закрывают непрерывным кетгутовым швом.
Отступя на 1,5—2 см от места отсечения, накладывают кисетный кетгутовый шов и, затягивая его, погружают культю поперечно-ободочной кишки.
Рис. 148. Схема резекции правой половины толстого кишечника.
Переменив инструменты и перчатки, вторым рядом узловатых шелковых швов окончательно закрывают культю.
После этого приступают к образованию анастомоза
«конец в бок» между проксимальным концом пересеченной подвздошной кишки и передней стенкой поперечно-ободочной кишки (рис. 148) или же накладывается боковой анастомоз между этими петлями кишок.
Проверив проходимость анастомоза и удалив салфетки, закрывают забрюшинное пространство узловатыми шелковыми швами. В тех случаях, когда нельзя подтянуть разрезанные края париетального листка брюшины, дефект париетальной брюшины закрывают свободным куском большого сальника, края которого тщательно сшивают с краями разрезанной париетальной брюшины в области ее дефекта.
После этого обычным путем закрывают рану брюшной стенки многослойными швами.
Предупреждение ошибок и опасностей: 1) при рассечении брюшной стенки параректальным разрезом надо тщательно перевязать проходящие здесь не только основные
283
стволы артерий и вен, но и их мелкие ветви; 2) при отделении брыжейки дистального конца терминального отдела подвздошной кишки необходимо заботиться о том, чтобы не ранить и оставить нетронутыми кровеносные сосуды брыжейки (предупреждение некроза области анастомоза); 3) при отделении паракольной клетчатки не ранить мочеточника.
Одномоментная резекция сигмовидной кишки с наложением первичного анастомоза
Показания: 1) злокачественные новообразования; 2) обширные повреждения сигмовидной кишки или ее брыжейки; 3) омертвение ее стенки при непроходимости и др.
Положение больного на столе — на спине. Ножной конец стола умеренно приподнимается. Столу придается слегка наклонное положение в правую сторону.
Обезболивание местное по Вишневскому, но предпочтительнее наркоз.
Техника операции. Срединный разрез в нижней половине живота. Ревизия брюшной полости. Определение границ резекции в зависимости от степени распространения основного патологического процесса. Мобилизация участка, подлежащего удалению.
При наличии жирной брыжейки представляется рациональным предварительно перед перевязкой сосуда надрезать ее серозную оболочку, тогда сосуды становятся хорошо различимыми. Это облегчает наложение лигатур на сосуды без захватывания в шов большого количества жировой ткани, что уменьшает наносимую травму и делает перевязку более надежной.
Приступая к резекции, надо заранее предусмотреть, чтобы оставшиеся концы могли быть соединены между собой без всякого натяжения и чтобы их кровоснабжение осталось ненарушенным.
По извлечении наружу пораженного участка кишки его прежде всего отделяют из брыжейки. Последнюю предпочтительнее иссекать клиновидно. Такое иссечение сокращает время и упрощает перитонизацию брыжеечной раны (травмы меньше).
Если очаг поражения расположен на уровне мыса крестца или выше, то при клиновидном иссечении удается сохранить непрерывность верхней геморроидальной артерии, и тогда нет оснований опасаться нарушения сосудистого питания подлежащих соединению кишечных отрезков. Однако чтобы избежать подобного осложнения, пересечение брыжеечных сосудов должно производиться с соблюдением определенных правил. Прежде всего требуется проследить непрерывность переходящих друг в друга крупных дуг, образующих в своей совокупности по ходу
284
сигмовидной кишки так называемый краевой, или параллельный, сосуд (art. et v. marginalis).
Следует также позаботиться о сохранности не только верхней геморроидальной артерии, но и собственной сигмовидной артерии (art. sygmoidea). При пересечении каждого крупного брыжеечного сосуда необходимо проверить, анастомозирует ли он к периферии от места предполагаемого вмешательства с соседним артериальным стволом. Если этого нет, нужно углубиться к корню брыжейки до места слияния сосудов и пересечь их общий ствол.
При соблюдении указанных условий проксимальный конец кишки, остающийся после резекции, будет в достаточной степени обеспечен притоком крови из левой ободочной артерии или из ободочно-сигмовидной артерии1 (art. sygmoidea), если эта артерия осталась сохраненной. Дистальный же конец будет получать кровь через собственную сигмовидную артерию из верхней геморроидальной артерии.
Если кровоснабжение остающихся концов кишки представляется вполне надежным и эти концы могут быть доведены до соприкосновения, а кишечная стенка в области обеих культей не представляется патологически измененной, резекцию можно производить одномоментно. С целью разгрузки швов от излишнего натяжения первичный анастомоз следует накладывать «конец в конец».
Техника соединения кишечных концов посредством циркулярного шва представляется в следующем виде.
После клиновидного иссечения брыжейки с той и другой стороны по краю сохранившейся брыжейки накладывают по одному серозно-мышечному шву-держалке. Со стороны свободного края кишки на том же уровне накладывают вторую пару держалок. Отступая от них на 4—5 мм, на иссекаемый участок кишки с обеих сторон накладывают по кохеровскому зажиму.
Кишку с каждой стороны пересекают между держалками и зажимом. Если в момент пересечения кишки растягивать ее за держалки, то просвет культи остается замкнутым и кишечное содержимое не поступает наружу.
По окончании резекции края каждой культи поочередно разводят пинцетами и в кишечный просвет вводят марлевые шарики, предупреждающие загрязнение операционного поля. Кишечные концы сближают до соприкосновения и каждую пару наружных серозно-мышечных держалок заменяют одной сквозной внутренней держалкой; последние используются в дальнейшем для фиксации концов в момент наложения анастомоза.
1 Наиболее мощная ветвь, идущая от нижней брыжеечной артерии к месту перехода нисходящей кишки в сигмовидную.
285
Задние соприкасающиеся стенки кишки соединяют сквозным непрерывным кетгутовым швом. Шов этот накладывают от брыжеечного к свободному краю кишки. Такой же непрерывный кетгутовый шов накладывается на передние стенки.
Первый ряд швов подкрепляют вторым, непрерывным серозно-мышечным швом, который минимально суживает кишечный просвет. Этот шов прежде всего накладывают на внебрюшинную часть кишки (pars nuda), затем последовательно на переднюю стенку кишки, ее свободный край и на заднюю стенку и здесь связывают концы нити, превращая шов, таким образом, в циркулярный.
Узловатыми серо-серозными швами можно наложить третий ряд швов.
После наложения анастомоза приступают к закрытию и тщательной перитонизации брыжеечной раны. Все выстоящие между краями брыжейки кусочки жировой ткани следует прикрыть брюшиной.
Когда кишечные концы отстоят слишком далеко друг от друга, соединяющие их швы приходится накладывать со значительным натяжением; это угрожает расхождением анастомоза.
Чтобы избежать натяжения, рекомендуется произвести предварительную мобилизацию приводящего конца нисходящей кишки и ее селезеночного угла. Для этого, оттянув левую половину толстой кишки в медиальную сторону, рассекают париетальную брюшину у места ее перехода на кишку, которую теперь начинают оттягивать к средней линии большими марлевыми тампонами. Подходя к медиальному листку висцеральной фасции, надо быть особенно внимательным, так как здесь в забрюшинной клетчатке лежит мочеточник, который может быть спаян с кишкой, поперечной фасцией, забрюшинным жиром и с лежащими под ним мышцами. Если сращения эти удается разделить, то кишка остается висеть только на медиальном листке брюшины.
Чтобы мобилизовать селезеночный угол, хирург, оттянув его, пересекает левую диафрагмально-кишечную связку, после чего вся левая половина толстой кишки становится подвижной.
Для проведения мобилизации отводящего конца кишки обычно требуется рассечение тазовой брюшины и пересечение верхней геморроидальной артерии.
Чтобы сохранить кровоснабжение дистального отдела толстой кишки за счет средних и нижних прямокишечных артерий и их анастомозов с ветвями нижних прямокишечных артерий, следует производить мобилизацию толстой кишки, сохраняя целость клетчатки и собственной ее фасции, и избегать травмирования тазовой диафрагмы в непосредственной близости к кишечной стенке (С. А. Холдин).
В тех случаях, когда хирург не уверен в сохранности собственной сигмовидной артерии, толстая кишка должна быть
286
пересечена ниже уровня ее отхождения, т. е. ниже мыса крестца.
Все сказанное приходится учитывать в тех случаях, когда по ходу операции необходимо произвести низкую резекцию дистального отдела сигмовидной кишки, В практике эти случаи встречаются все же реже, и если процесс не переходит на тазовую толстую кишку и хирург убедился, что можно ограничиться резекцией только сигмовидной кишки, то вместо обширной мобилизации остающихся концов (операции часто трудной и опасной) можно, отказавшись от наложения первичного анастомоза, произвести другую, более простую и надежную операцию (Гартмана — Маделунга).
Одномоментная резекция сигмовидной кишки без
восстановления непрерывности кишечного канала (операция
Гартмана—Маделунга)
Показания: опасение расхождения швов после соединения первичным анастомозом слишком далеко отстоящих друг от друга кишечных концов, оставшихся после расширенной резекции сигмовидной кишки; при общем слабом состоянии больного, наличии тяжелой интоксикации, истощения, отечности и атонии остающихся концов.
В этих случаях наложение после резекции сигмовидного одноствольного ануса на приводящий конец и закрытие наглухо отводящего конца следует признать наиболее щадящей операцией.
Положение больного на столе — на спине.
Обезболивание местное по Вишневскому 0,25%-ным раствором новокаина.
Техника операции. После вскрытия брюшной полости наружу выводят возможно больший участок S-образной кишки и в пределах здоровых тканей последней намечают будущую линию пересечения кишки и ее брыжейки. Верхнюю границу резекции следует наметить с таким расчетом, чтобы приводящий отрезок был полностью обеспечен кровоснабжением и чтобы его можно было вывести за пределы брюшной стенки без всякого натяжения сосудов.
Что касается нижней границы резекции, то по возможности надо стремиться сохранить верхнюю геморроидальную артерию и отходящую от нее собственную сигмовидную артерию.
После удаления пораженных участков брыжейки на сигмовидную кишку соответственно намеченным границам резекции, накладывают с каждой стороны по два раздавливающих зажима, на их места накладываются круговые шелковые лигатуры, между которыми кишка и пересекается. Пересекая кишку на этом уровне, надо помнить, что дистальный ее конец может
287
спастически сократиться и уйти в глубину малого таза и даже ускользнуть под брюшину. Поэтому кисетный шов должен быть обязательно наложен до пересечения кишки. Ниже кисетного шва следует заранее наложить три держалки (по правому, левому и переднему краю будущей культи).
Сразу после пересечения кишки помощник несколько подтягивает кверху дистальную культю посредством держалок, наложенных ниже кисетного шва. Хирург затягивает кисетный шов, одновременно второй помощник захватывает длинным анатомическим пинцетом верхушку культи, перевязанную лигатурой, погружает ее в глубину, не давая ей выскользнуть из-под кисета. Кисет окончательно завязывают только тогда, когда действительно чувствуется, что культя как бы провалилась в просвет кишки. Рекомендуется дополнительно прикрыть ее сверху еще двумя соседними складками брюшины.
Кисетный шов накладывают с таким расчетом, чтобы при затягивании его узел оказался расположенным со стороны свободного края кишки. В кисетный шов можно захватить также париетальные листки брыжейки сигмовидной кишки, и в глубину кишечного просвета вместе с культей кишки погрузится частично и прикрепляющаяся к ней брыжейка. Кишечная культя может быть сверху дополнительно прикрыта культей брыжейки, если это можно сделать без всякого натяжения последней. Так же обрабатывается и проксимальная культя.
После обработки обеих культей несколько выше lineae biilia-сае делается левосторонний параректальный разрез длиной около 6—10 см. Брюшина пришивается к краям кожи узловатыми швами, расположенными на расстоянии 5—8 мм друг от друга. Через этот разрез проводится изогнутый корнцанг, которым захватываются оставленные несрезанными концы кишечного шва, наложенного на приводящий конец. Культю этого конца протягивают через образованный канал и фиксируют швами к краям раны. Далее формируется одноствольный искусственный задний проход, как указано на стр. 290.
Двухмоментная резекция сигмовидной кишки с наложением межкишечного анастомоза
Показания: ослабленное состояние больного, наличие застойных явлений в кишечнике и воспалительных изменений в его стенке на значительном протяжении вследствие хронической задержки проходимости, обусловленной патологическими процессами (опухоль, спайки и пр.).
Положение больного на столе — на спине.
Обезболивание такое же, как и при предыдущих операциях на сигмовидной кишке.
288
Техника операции. Срединная лапаротомия. После ревизии брюшной полости приступают к мобилизации сигмовидной кишки, одновременно иссекая пораженную часть ее брыжейки. Развернув сигмовидную кишку и сблизив оба ее колена (сохранившие связь с питающими их сосудами), соединяют их боковым анастомозом. Анастомоз следует наложить без натяжения. Иногда накладывают его между поперечно-ободочной

Рис. 149. Отсечение выведенной части сигмовидной кишки.
Рис. 150. Расположение сигмовидной
кишки после закрытия приводящего
и отводящего концов.
кишкой и дистальной частью сигмовидной. В некоторых случаях удается наложить анастомоз даже между поперечноободочной и прямой кишкой после мобилизации соответствующих отделов кишечника.
При этом приходится пересекать между предварительно наложенными лигатурами большое количество брыжеечных сосудов.
Остающийся после этой операции дефект в задней брюшине ликвидируют путем соединения между собой кетгутовыми швами краев брюшины. Если этого сделать нельзя, дефект в области заднего листка брюшины прикрывается сальником. После наложения анастомоза в левой подвздошной области производится разрез, длина, положение и направление которого почти те же, что и при аппендэктомии. Через образованное отверстие извлекается сигмовидная кишка и фиксируется швами
289
к париетальной брюшине с таким расчетом, чтобы очаг поражения оказался за пределами брюшной стенки.
Внебрюшинно расположенная часть кишки обертывается марлевой салфеткой, смоченной в вазелиновом масле и прикрытой сверху обычной повязкой.
Если у оперированного в ближайшие часы появляются метеоризм и боли в животе, то в приводящий конец толстой кишки следует вставить дренажную трубку, закрепленную кисетным швом.
Обычно выведенную петлю отрезают (на расстоянии 2 см от уровня кожи) не ранее 24 часов (рис. 149, 150). Одновременно с кишкой нередко приходится пересекать брыжейку, сосуды которой должны быть предварительно лигированы.
Техника операции наложения искусственного заднего
