
- •Государственное издательство медицинской литературы Ленинград
- •Работа в операционной
- •Остановка кровотечения
- •Перевязка задней больше-берцовой артерии (a. Tibialis posterior)
- •Переливание крови,
- •Подготовка аппаратуры
- •Техника вливания растворов
- •Ее годности
- •Внутривенное переливание крови
- •Пересадка кожи
- •Операции на конечностях
- •Эмболэктомия
- •Ранний вторичный шов сухожилий
- •Повреждения ахиллова сухожилия
- •Операции на нервных стволах
- •Разрезы при флегмонах кисти
- •Разрезы при флегмонах бедра
- •Разрезы при флегмонах стопы
- •Ампутации и вычленения стопы
- •Ампутация голени
- •Ампутация бедра
- •Артротомия
- •Резекция суставов
- •Операции на плечевом суставе
- •Операции на локтевом суставе
- •Открытые переломы черепа
- •Закрытые переломы черепа
- •Внутричерепные кровоизлияния
- •12 Н. И. Блинов 177
- •Операции на лице
- •1, 2, 3 И 4 — линии разреза вдоль периферических ветвей лицевого нерва.
- •1, 2, 3 И 4 —линии разреза.
- •Операции на шее
- •Нижняя трахеостомия
- •Обнажение пищевода на шее
- •Операции на молочной железе Разрезы
- •Края раны разведены крючками (1) и обнажены молочная железа и большая грудная мышца (2). Пунктиром очерчен сектор (3) молочной железы с удаляемой опухолью (4).
- •Третий этап операции.
- •Прокол плевры
- •Резекция ребра
- •Приемнике создается вакуум благодаря оттоку воды из сосуда (2) в сосуд (3).
- •Торакотомия
- •Кишечный шов
- •Операции на тонкой кишке Резекция тонкой кишки
- •Наложение свища тонкой кишки
- •Еюностомия
- •Илеостомия
- •Энтеростомия
- •Операции на желудке
- •Гастростомия по способу Витцеля
- •Гастротомия по способу Кадера
- •И тощей кишкой
- •Стенку желудка
- •К брыжейке поперечно-ободочной кишки (по а. А. Русанову).
- •Особенности резекции желудка при раке
- •Операции при аппендиците
- •Дьяконову
- •Прохода
- •Наложение калового свища
- •Закрытие каловых свищей
- •Операции на прямой кишке Оперативное лечение выпадения прямой кишки Оперативное лечение выпадения слизистой оболочки прямой кишки
- •Операция по способу а. Г. Радзиевского
- •Повреждения прямой кишки
- •Заворот тонкого кишечника
- •Заворот слепой кишки
- •Инвагинация
- •Узлообразование
- •Обтурационная непроходимость
- •Закрытие свища на слепой кишке
- •Операции при абсцессах печени
- •Холедохотомия
- •Холецистостомия
- •Шов на селезенке
- •Удаление селезенки
- •Экстирпация кист
- •Марсупиализация кисты
- •Наложение внутреннего дренажа
- •Способ Бассини
- •Бедренный доступ (способ Шварца)
- •Тораколапаротомия
- •Метод облитерации плевральных листков
- •Параплевральный доступ
- •Абсцесса.
- •Вскрытие забрюшинного пространства
- •Катетеризация
- •Промывание мочевого пузыря
- •Цистотомия
- •Закрытие пузырного свища
- •Операция фимоза
- •Парафимоз
- •Наружная уретротомия
- •Кастрация
- •Нефрэктомия
- •Повреждения мочевого пузыря
- •Разрывы уретры
- •Паранефрит
- •Методика вмешательства
Ампутации и вычленения стопы
После ранения или отморожения пальцев ампутацию фаланг производить нецелесообразно, так как оставшиеся культи пальцев принимают контрактурное положение и легко травмируются обувью; функциональная ценность культей фаланг стопы незначительна. При повреждении пальцев целесообразнее производить не ампутацию, а вычленение в межфаланговых суставах, а нередко и вычленение всего пальца.
Вычленение всех пальцев в плюсне-фаланговых суставах называется операцией Гаранжо (рис. 64, а). При этом выкраивается более длинный подошвенный и несколько меньших размеров тыльный лоскут кожи. Удалять хрящи головок плюсневых костей нецелесообразно, так как это усложняет операцию, а при присоединении инфекции может возникнуть остеомиелит или некроз головок плюсневых костей. Рубец после этой опера-
131
ции будет располагаться на передней тыльной поверхности культи стопы.
Ампутация на протяжении плюсневых костей именуется операцией Шарпа (см. рис. 64, б). Ампутацию на любом уровне плюсневых костей следует считать операцией вполне целесообразной.
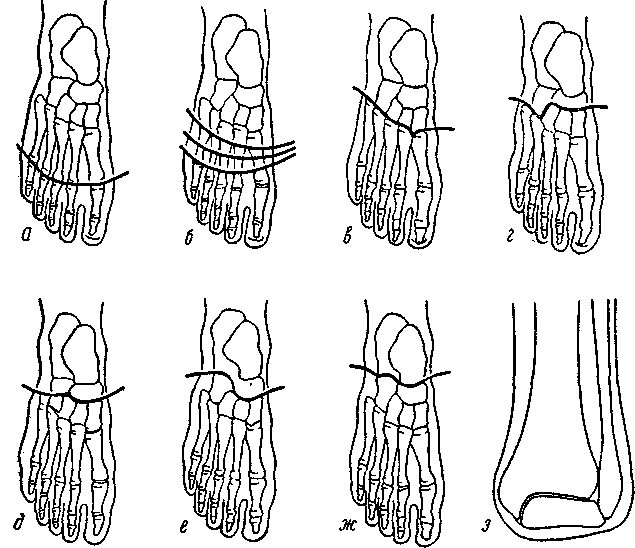
Рис. 64. Схемы ампутаций и вычленений стопы.
а — по Гаранжо; б — по Шарпу; в — по Лисфранку; г — по Жоберу; д — по Бона-Йегеру; е — по Лабори; ж— по Шопару; з — по Годунову.
При вычленении стопы по Лисфранку прежнего требования — располагать рубец как после этой операции, так и других уровнях усечения обязательно на тыле стопы — придерживаться не следует, так как для этого нужно выкраивать длинный подошвенный лоскут кожи и резко укорачивать кости. Разрез на подошве должен начинаться на уровне головок плюсневых костей и простираться до их основания. Тыльный лоскут выкраивается более короткий и имеет дугообразную форму выпуклостью вперед. Вычленение производится по линии плюсне-предплюсневых суставов (см. рис. 64,б) (сустав Лисфранка). На месте соприкосновения основания 2-й плюсневой кости с
132
боковой поверхностью 1-й клиновидной кости натянута межкостная клиновидно-плюсневая связка (lig. cuneometatarseum inter-osseum), называемая «ключом» сустава Лисфранка. Эта связка представляет некоторые трудности для пересечения. Другие связки, соединяющие плюсневые кости с клиновидными, легко доступны и свободно рассекаются.
В настоящее время эта операция производится редко. После травмы переднего отдела стопы обычно повреждается и кожа подошвы, поэтому лоскуты не могут быть выкроены достаточной длины, чтобы закрыть дефект после вычленения по Лис-франку. После отморожения создаются такие же условия. Если же кожа подошвы сохранена, можно сделать более экономную ампутацию, например, в пределах оснований плюсневых костей. Выгоднее произвести вначале удаление нежизнеспособных тканей, предоставив рану вторичному натяжению. В дальнейшем можно на грануляционную поверхность или по иссечении рубцов произвести пластику перфорированным лоскутом. Способы Филатова и итальянский более трудоемки и менее выгодны в смысле приживления кожи. Кроме того, после этих операций создается значительное утолщение переднего отдела культи, вынуждающее изготовлять некосметическую обувь, что особенно нежелательно у женщин.
Другие уровни ампутаций и вычленений на стопе (по Жо беру, Бона-Йегеру, Лабори) (рис. 64, г, д, е) следует считать более выгодными, чем вычленение по Шопару. Производить вычленение по Шопару в расчете на первичное натяжение длинного подошвенного лоскута нецелесообразно), так как всегда эту операцию можно заменить вычленением по Лисфранку или одним из более экономных способов усечений стопы. Вычленение по Шопару (рис. 64, ж) при недостатке подошвенной кожи допустимо производить как первый этап перед костнопластической ампутацией по Пирогову, которая выполняется после того, как угроза инфекции миновала.
Нередко встречаются культи после вычленения по Шопару с линейным подвижным рубцом после заживления раны первичным натяжением. Это, несомненно, свидетельствует о том, что ампутация была произведена значительно проксимальнее уровня повреждения. В большинстве же случаев после вычленения по Шопару имеются обширные, спаянные с костью передние рубцы при эквинусном положении культи. Если рубцы выдерживают длительную нагрузку и не изъязвляются, протезирование осуществляется при помощи шопаровского кожного или шинно-кожного протеза. При резком эквинусном положении культи протезирование возможно, но ампутированные ходят плохо, вследствие возникновения рецидивирующих язв и болей при нагрузке на культю.
133
В подобных случаях показана костнопластическая ампутация голени по Пирогову. Применяются также различные пластические операции на мягких тканях и костях, устраняющие эквинусное положение культи. Однако после этих операций при типичных культях Шопара часто возникают рецидивы язв. Поэтому вычленение по Шопару показано преимущественно как первый этап лечебного плана после ранений, отморожений и прочих повреждений стопы.
Часто отморожение или ранение захватывает передний и задний отделы стопы, при этом кожа медиально-подошвенной поверхности может сохраняться неповрежденной.
В дальнейшем, если даже наступает заживление ран, на заднем и переднем отделах стопы образуются легко изъязвляющиеся рубцы, препятствующие нагрузке. Присоединяющиеся эквинусная или эквиноварусная деформации культи приводят к полной утрате опорной функции конечности. При подобных состояниях культей стопы раньше производилась ампутация голени по Биру или другим способом. Однако при этом не использовалась кожа средней части подошвы, структура которой позволяет выдерживать полную и длительную нагрузку тела. Поэтому при подобных дефектах переднего и заднего отделов стопы вместо усечения голени показаны в зависимости от случая чрестаранная, чрезлодыжечная или надлодыжечная ампутация (по С. Ф. Годунову, рис. 64, з). Техника чрестаранной ампутации сводится к следующему: выкраивается медиально-подошвенный лоскут, включающий все ткани до связок, таранная кость перепиливается на 0,5—1,0 см дистальнее вершины внутренней лодыжки; соответственно распилу таранной кости укорачивается и наружная лодыжка, латеральная поверхность которой закругляется, полученный медиально-подошвенный лоскут подшивается к коже голени по окружности голеностопного сустава. При невозможности использовать таранную кость производится чрезлодыжечная или надлодыжечная ампутация с подобным лоскутом кожи.
В результате получаются опорные культи с большой площадью поперечного сечения. При чрестаранной ампутации всегда вскрывается голеностопный сустав, но это не отражается отрицательно на спорности культи. Преимущества операций: сохраняется вся длина голени, образуется широкая опорная площадка, покрытая подошвенной кожей, приспособленной к нагрузке. Незначительная подвижность в голеностопном суставе после чрестаранной ампутации создает хорошую амортизацию при ходьбе.
