
- •ОПРЕДЕЛЕНИЕ
- •И ОСНОВНЫЕ РАЗДЕЛЫ СПЕЦИАЛЬНОСТИ
- •ПРОФИЛАКТИЧЕСКАЯ РАБОТА
- •Жалобы
- •Осмотр
- •Пальпация
- •Измерения, или антропометрия
- •Измерение амплитуды движений в суставах
- •Исследование кровообращения и иннервации конечностей
- •ЧАСТНЫЕ ВОПРОСЫ ОБСЛЕДОВАНИЯ БОЛЬНОГО
- •Акромиально-ключичный сустав
- •Грудино-ключичный сустав
- •Плечевой сустав
- •Пястно-фаланговые и межфаланговые суставы
- •Тазобедренный сустав
- •Голеностопный сустав и суставы стопы
- •Позвоночник
- •ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
- •Рентгенологический метод
- •Компьютерная томографии (КТ)
- •Магнитно-резонансная томография (МРТ)
- •Ультразвуковая диагностика
- •Радионуклидная диагностика
- •ПЕРЕЛОМЫ КОСТЕЙ
- •ОБЩИЕ ДАННЫЕ О ПЕРЕЛОМАХ
- •Перелом — полное нарушение целости кости, вызванное внешним насилием, превышающим пределы ее прочности.
- •Классификация переломов костей
- •КЛИНИКА И ДИАГНОСТИКА ПЕРЕЛОМОВ КОСТЕЙ
- •Симптомы и диагноз перелома
- •Травматический шок
- •Синдром длительного сдавления
- •Объем помощи на этапах медицинской эвакуации
- •ОСНОВЫ КОСТНОЙ РЕГЕНЕРАЦИИ
- •Эпидуральная анестезия
- •Введение анестезирующего раствора в гематому
- •РЕПОЗИЦИЯ ОТЛОМКОВ КОСТЕЙ
- •Одномоментная ручная репозиция
- •Постоянное, или скелетное вытяжение
- •Правила наложения гипсовой повязки
- •Уход за больным в гипсовой повязке
- •Осложнения при применении гипсовой повязки
- •ВНУТРЕННИЙ ОСТЕОСИНТЕЗ
- •Показания к удалению металлических фиксаторов
- •Показания к применению внешнего остеосинтеза
- •Особенности послеоперационного периода
- •Осложнения чрескостного остеосинтеза
- •ЗАКРЫТЫЕ ПЕРЕЛОМЫ КОСТЕЙ
- •ПЕРЕЛОМЫ РЕБЕР
- •ПЕРЕЛОМЫ ГРУДИНЫ
- •ПЕРЕЛОМЫ ЛОПАТКИ
- •ПЕРЕЛОМЫ КЛЮЧИЦЫ
- •ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ
- •Переломы проксимального отдела плечевой кости
- •Переломы локтевого отростка
- •Переломы диафиза костей предплечья
- •Внутренний остеосинтез переломов костей предплечья
- •Переломы локтевой кости с вывихом головки лучевой (перелом-вывих Монтеджи)
- •ПЕРЕЛОМЫ КОСТЕЙ КИСТИ
- •Переломы ладьевидной кости
- •Переломы трехгранной кости
- •Перелом гороховидной кости
- •Перелом крючковидной кости
- •Перелом головчатой кости
- •Перелом I пястной кости
- •ПЕРЕЛОМЫ БЕДРЕННОЙ КОСТИ
- •Переломы Верхнего) конца бедренной кости
- •Лечение медиальных переломов шейки бедра
- •Лечение латеральных (вертельных) переломов бедренной кости
- •Изолированный перелом большого или малого вертелов
- •Диафизарные переломы бедренной кости
- •Переломы дистального отдела бедренной кости
- •Переломы мыщелков бедра
- •ПЕРЕЛОМЫ НАДКОЛЕННИКА
- •ПЕРЕЛОМЫ КОСТЕЙ ГОЛЕНИ
- •Переломы проксимального отдела
- •Переломы диафиза костей голени
- •Переломы костей голени в области голеностопного сустава
- •Эпифизеолиз дистального отдела большеберцовой кости
- •ПЕРЕЛОМЫ КОСТЕЙ СТОПЫ
- •Переломы фаланг пальцев стопы
- •ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
- •ПЕРЕЛОМЫ ПОЗВОНОЧНИКА
- •Классификация огнестрельных переломов
- •Классификация огнестрельных ранений суставов
- •Раневая баллистика и морфология огнестрельных переломов
- •Патогенез взрывных повреждений
- •Патологическая анатомия взрывных повреждений
- •Примеры диагнозов
- •ОСОБЕННОСТИ ВЗРЫВНЫХ ПОВРЕЖДЕНИЙ ПРИ ТЕХНОГЕННЫХ КАТАСТРОФАХ И ТЕРРОРИСТИЧЕСКИХ АКТАХ
- •Квалифицированная медицинская помощь
- •Специализированная медицинская помощь
- •ОСОБЕННОСТИ ЛЕЧЕНИЯ РАНЕНЫХ И БОЛЬНЫХ С МНОЖЕСТВЕННЫМИ ПЕРЕЛОМАМИ КОСТЕЙ
- •Комбинированные радиационные поражения
- •Комбинированные термо-механические поражения
- •Комбинированные химические поражения
- •ВЫВИХ ЛОПАТКИ
- •ВЫВИХ ПЛЕЧА
- •ВЫВИХ ПРЕДПЛЕЧЬЯ
- •ВЫВИХ ПАЛЬЦЕВ КИСТИ
- •ВЫВИХ БЕДРА
- •ВЫВИХ НАДКОЛЕННИКА
- •УШИБ МЯГКИХ ТКАНЕЙ
- •ПОВРЕЖДЕНИЕ СВЯЗОК
- •Повреждение связок голеностопного сустава
- •Повреждение связки надколенника
- •Повреждение связок лучезапястного сустава
- •Повреждение связок I пястно-фалангового сустава
- •Повреждение боковых связок межфаланговых суставов
- •Повреждение боковых связок
- •Повреждение менисков
- •Киста менисков
- •Киста подколенной ямки
- •ПОВРЕЖДЕНИЕ СУХОЖИЛИЙ
- •Повреждение вращающей манжеты плеча
- •Разрыв сухожилия четырехглавой мышцы бедра
- •Разрыв ахиллова сухожилия
- •Отклонение голени кнаружи и кнутри
- •Врожденная мышечная кривошея
- •Врожденная косолапость
- •ОРТОПЕДИЧЕСКИЕ ПОСЛЕДСТВИЯ ПОЛИОМИЕЛИТА
- •ПОНЯТИЕ О РАНЕВОМ ИНФЕКЦИОННОМ ПРОЦЕССЕ
- •ЭНДОГЕННЫЕ ФОРМЫ ОСТЕОМИЕЛИТА
- •Гематогенный остеомиелит
- •Склерозирующий остеомиелит Гарре
- •Альбуминозный остеомиелит Олье
- •Костный абсцесс Броди
- •АНАЭРОБНАЯ ИНФЕКЦИЯ
- •СТОЛБНЯК
- •АМПУТАЦИЯ КОНЕЧНОСТИ И ПРОТЕЗИРОВАНИЕ
- •ОСОБЕННОСТИ ТЕХНИКИ АМПУТАЦИИ
- •ПРОТЕЗИРОВАНИЕ
- •БОЛЕЗНИ АМПУТАЦИОННЫХ КУЛЬТЕЙ
- •ОРТЕЗИРОВАН^Е
- •АНОМАЛИИ РАЗВИТИЯ ПОЗВОНОЧНИКА
- •Переходный пояснично-крестцовый позвонок
- •Аномалии развития тел позвонков
- •Спондилолиз
- •Спондилолистез
- •Сколиоз
- •ПОСЛЕДСТВИЯ ТРАВМ ПОЗВОНОЧНИКА
- •Спондилоартрит и сакроилеит
- •Анкилозирующий спондилоартрит (болезнь Бехтерева)
- •Деформирующий спондилез
- •Межпозвонковый остеохондроз
- •Международная классификация первичных опухолей костей и опухолеподобных заболеваний
- •Общие принципы диагностики
- •Основные принципы комплексного лечения первичных опухолей костей
- •ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ГИГАНТОКЛЕТОЧНАЯ ОПУХОЛЬ
- •ОПУХОЛИ КОСТНОГО МОЗГА
- •СОСУДИСТЫЕ ОПУХОЛИ
- •Доброкачественные сосудистые опухоли
- •Промежуточные сосудистые опухоли
- •СОЕДИНИТЕЛЬНОТКАННЫЕ ОПУХОЛИ
- •ПРОЧИЕ ОПУХОЛИ
- •МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ КОСТЕЙ
- •ОСТЕОХОНДРОПАТИИ
- •ФИБРОЗНЫЕ ОСТЕОДИСТРОФИИ
- •ОСТЕОПОРОЗ
- •КОСТНО-СУСТАВНОЙ ТУБЕРКУЛЕЗ
- •БРУЦЕЛЛЕЗНЫЕ ПОРАЖЕНИЯ КОСТНО-СУСТАВНОГО АППАРАТА
- •РЕАКТИВНЫЕ АРТРИТЫ
- •ГРИБКОВЫЕ ПОРАЖЕНИЯ КОСТЕЙ
- •ЭХИНОКОККОЗ (АЛЬВЕСЖОККОЗ) КОСТЕЙ
- •ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
- •ДЕФОРМИРУЮЩИЙ АРТРОЗ КОЛЕННОГО СУСТАВА
- •ВРОЖДЕННАЯ ДИСПЛАЗИЯ ТАЗОБЕДРЕННОГО СУСТАВА
- •ПЛЕЧЕЛОПАТОЧНЫЙ ПЕРИАРТРОЗ
- •БОЛЕЗНИ СТАТИКО-ДИНАМИЧЕСКОЙ ПЕРЕГРУЗКИ СКЕЛЕТА
- •Патологическая перестройка костей
- •Поперечное плоскостопие
- •Молоточкообразные пальцы стопы
- •СЕРОЗНЫЙ (КРЕПИТИРУЮЩИЙ) ТЕНДОВАГИНИТ
- •СИНДРОМ «КАРПАЛЬНОГО КАНАЛА»
- •КОНТРАКТУРА (БОЛЕЗНЬ) ДЮПЮИТРЕНА
- •ПОДОШВЕННЫЙ ФАСЦИИТ
- •СИНДРОМ «ТАРЗАЛЬНОГО ТУННЕЛЯ»
- •МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
и исключить спортивную нагрузку на срок не менее одного месяца, назначают массаж, теплые ванночки и лечебную гимнастику, рекомендуют ношение изготовленных по индивидуальному заказу ортопедических стелек. Как правило, этими мероприятиями удается компенсировать простое уплощение продольного свода.
При плоской стопе проводят мероприятия по лечению неврита и переводят стопу из супинационного в среднее положение с последующей фиксацией гипсовой повязкой в течение 6 нед.
Присоединение вальгусного компонента продольного плоскостопия, проявляющееся прогрессирующим латеральным перитаранным подвывихом стопы в подтаранном и шопаровом (пяточно-кубовидный и таранно-ладьевидный) суставах, обусловлено ослаблением задней большеберцовой мышцы. Оно свидетельствует о декомпенсации и является показанием к хирургическому вмешательству. У детей проводят коррекцию деформации путем удлинения наружного продольного свода стопы (латеральной колонны) по Эвансу.
У взрослых выполняют варизирующую остеотомию пяточной кости в сочетании с транспозицией сухожилия длинных сгибателей пальцев на место прикрепления сухожилия задней большеберцовой мышцы.
После остеотомий иммобилизацию гипсовой повязкой до уровня средней трети голени проводят в течение 8 нед, опорную нагрузку разрешают через 12 нед.
Радикальными операциями у взрослых с выраженными изменениями суставов «корня стопы» являются корригирующие подтаранный, трехсуставной и удлиняющий пяточно-кубовидный артродезы. В ходе этих операций иссекают суставной хрящ и экономно резецируют тонкий слой субхондральной кости, сопоставляя суставные концы в правильном положении.
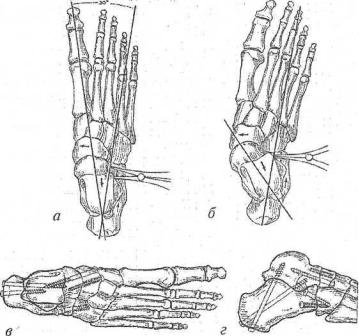
Окончательную фиксацию костей при артродезировании суставов проводят спонгиозными и кортикальными винтами. Иммобилизацию гипсовой повязкой до уровня средней трети голени осуществляют в течение 12—1.5 нед, опорную нагрузку в гипсовой повязке с «каблучком» разрешают через 8-9 нед, нагрузку без иммобилизации — по получении рентгенологических данных, подтверждающих костное сращение на месте артродезов (рис. 197).
При противопоказаниях к операции или отказе от нее больному с тяжелыми плоско-вальгусными деформациями стоп рекомендуют ношение специально изготовленной ортопедической обуви.
Поперечное плоскостопие
В норме передний отдел стопы образует поперечный свод с точками опоры на головки I и V плюсневых костей. Распластывание стопы сопровождается устранением свода и переносом статической нагрузки на головки II, III, IV плюсневых костей, не приспособленных к ней, что вызывает боль и неудобства при ходьбе. Обычно поперечное плоскостопие сочетается с hallux valgus. При осмотре отмечаются расширение переднего отдела стопы, отсутствие поперечного свода и образование
510
Глава 18. БОЛЕЗНИ ПЕРЕГРУЗКИ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА
Рис. 197. Схема трехсуставного артродеза с фиксацией костей винтами:
а— таранно-пяточный угол в норме; 6 — планирование степени хирургической коррекции (таранно-пяточный угол увеличен); в, г — схема резекции костей, остеосинтез винтами
болезненной омозолелости по подошвенной поверхности в области головок II—III плюсневых костей.
При лечении поперечного плоскостопия больных снабжают ортопедической обувью или специальными стельками. Восстановления поперечного свода стопы молено добиться устранением metatarsus I varus и переносом значительной части статической нагрузки на головку I плюсневой кости.
Отклонение большого пальца стопы кнаружи (hallux valgus)
Различают внешние и внутренние факторы, являющиеся причиной развития этой деформации. К внутренним факторам относят конституциональную слабость мышечно-связочного аппарата и гипермобильность I плюсневой кости. При наличии внутренних факторов внешние факторы (длительное пребывание на ногах, ношение нерациональной обуви, избыточная масса тела и пожилой возраст) ведут к развитию деформации.
Распластывание переднего отдела стопы при поперечном плоскостопии сопровождается отклонением кнутри и внутренней ротацией I плюсневой кости (metatarsus I varus). Большой палец под действием приводящей его мышцы и внутренней стенки носка обуви отклоняется
511
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
кнаружи, а под действием отводящей мышцы ротируется внутрь и сгибается. Хроническая травматизация способствует образованию слизистой сумки и экзостоза головки I плюсневой кости.
Клиническая картина. Стопа расширена, поперечный свод отсутствует, имеется омозолелость на подошвенной поверхности переднего отдела стопы под головками II—III плюсневых костей. Большой палец отклонен кнаружи, ротирован внутрь и находится под II пальцем, часто молоточкообразно деформированным. В области внутренней поверхности головки I плюсневой кости образуется слизистая сумка, нередко воспаленная и болезненная.
При рентгенологическом исследовании определяется отклонение I плюсневой кости кнутри с расширением I межплюсневого промежутка, отклонение большого пальца кнаружи, экзостоз по внутренней поверхности головки I плюсневой кости и редко — веерообразное расхождение всех плюсневых костей. В результате наружного отклонения и внутренней ротации большого пальца его сесамовидные кости находятся в первом межплюсневом промежутке.
Степень поперечного плоскостопия и hallux valgus определяют по рентгенограмме в прямой проекции. Рентгенографию выполняют в положении стоя с полной опорной нагрузкой на стопы. На рентгенограмме прочерчивают две прямые линии, соответствующие продольным осям I и II (являющейся средней линией стопы) плюсневых костей. Угол пересечения этих линий называется первым межплюсневым углом, величина которого определяет степень поперечного плоскостопия. В норме этот угол не должен превышать 9°. Плоскостопию I степени соответствует его увеличение до 10°, II — до 15°, III — до 20°. Угол более 20° указывает на IV степень поперечного плоскостопия.
Вторым показателем является угол наружного отклонения большого пальца или угол hallux valgus, образуемый при пересечении двух линий, соответствующих продольным осям основной фаланги большого пальца и I плюсневой кости. В норме он не должен превышать 15°. Отклонение до 20° соответствует деформации I степени, до 30° — II, до 40° — III и свыше 40°
— IV.
Лечение. В случаях слабо выраженной деформации, при противопоказаниях или отказе больного от хирургического лечения рекомендуют носить свободную, а еще лучше, ортопедическую обувь.
Больные с более выраженной деформацией подлежат оперативному лечению. При наличии только экзостоза головки плюсневой кости и отклонения большого пальца кнаружи (первый межплюсневый угол не превышает 9°) выполняют операцию Шеде — удаление экзостоза.
Паллиативность операции Шеде обусловлена сохранением metatarsus I vams, лежащим в основе поперечного плоскостопия и hallux valgus. Устранить отклонение кнутри и фиксировать в правильном положении I плюсневую кость можно путем тенодеза (операция Мак-Брайда), корригирующей остеотомией или операцией плюсне-клиновидного артродеза, которые всегда сочетаются с операцией Шеде.
512
Глава 18. БОЛЕЗНИ ПЕРЕГРУЗКИ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА
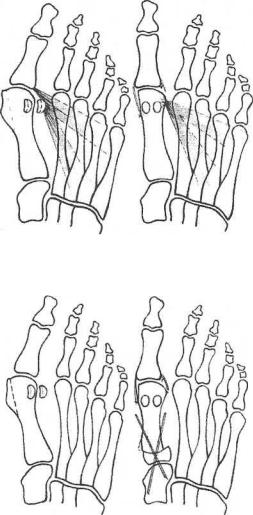
Рис. 198. Схема транспозиции общего сухожилия головок
приводящей мышцы I пальца стопы с целью корригирующего тенодеза
I плюсневой кости (операция Мак-Брайда)
Рис. 199. Схема проксимальной шарнирной остеотомии
I плюсневой кости (операция Манна)
При операции Мак-Брайда проводят пересадку сухожилия приводящей большой палец мышцы с его основания на головку I плюсневой кости, создавая новую межплюсневую связку (рис. 198).
Корригирующие остеотомии, целенаправленно изменяя положение I плюсневой кости под углом, открытым кнаружи, ведут к уменьшению первого межплюсневого промежутка. Кость пересекают на уровне шейки (дистальная остеотомия) или основания (проксимальная остеотомия). Плоскость пересечения определяет название остеотомий (поперечная, клиновидная, косая, шарнирная, шевронная и т. д). Более эффективны проксимальные остеотомии, например операция Манна (рис. 199).
513
