
- •ОПРЕДЕЛЕНИЕ
- •И ОСНОВНЫЕ РАЗДЕЛЫ СПЕЦИАЛЬНОСТИ
- •ПРОФИЛАКТИЧЕСКАЯ РАБОТА
- •Жалобы
- •Осмотр
- •Пальпация
- •Измерения, или антропометрия
- •Измерение амплитуды движений в суставах
- •Исследование кровообращения и иннервации конечностей
- •ЧАСТНЫЕ ВОПРОСЫ ОБСЛЕДОВАНИЯ БОЛЬНОГО
- •Акромиально-ключичный сустав
- •Грудино-ключичный сустав
- •Плечевой сустав
- •Пястно-фаланговые и межфаланговые суставы
- •Тазобедренный сустав
- •Голеностопный сустав и суставы стопы
- •Позвоночник
- •ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
- •Рентгенологический метод
- •Компьютерная томографии (КТ)
- •Магнитно-резонансная томография (МРТ)
- •Ультразвуковая диагностика
- •Радионуклидная диагностика
- •ПЕРЕЛОМЫ КОСТЕЙ
- •ОБЩИЕ ДАННЫЕ О ПЕРЕЛОМАХ
- •Перелом — полное нарушение целости кости, вызванное внешним насилием, превышающим пределы ее прочности.
- •Классификация переломов костей
- •КЛИНИКА И ДИАГНОСТИКА ПЕРЕЛОМОВ КОСТЕЙ
- •Симптомы и диагноз перелома
- •Травматический шок
- •Синдром длительного сдавления
- •Объем помощи на этапах медицинской эвакуации
- •ОСНОВЫ КОСТНОЙ РЕГЕНЕРАЦИИ
- •Эпидуральная анестезия
- •Введение анестезирующего раствора в гематому
- •РЕПОЗИЦИЯ ОТЛОМКОВ КОСТЕЙ
- •Одномоментная ручная репозиция
- •Постоянное, или скелетное вытяжение
- •Правила наложения гипсовой повязки
- •Уход за больным в гипсовой повязке
- •Осложнения при применении гипсовой повязки
- •ВНУТРЕННИЙ ОСТЕОСИНТЕЗ
- •Показания к удалению металлических фиксаторов
- •Показания к применению внешнего остеосинтеза
- •Особенности послеоперационного периода
- •Осложнения чрескостного остеосинтеза
- •ЗАКРЫТЫЕ ПЕРЕЛОМЫ КОСТЕЙ
- •ПЕРЕЛОМЫ РЕБЕР
- •ПЕРЕЛОМЫ ГРУДИНЫ
- •ПЕРЕЛОМЫ ЛОПАТКИ
- •ПЕРЕЛОМЫ КЛЮЧИЦЫ
- •ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ
- •Переломы проксимального отдела плечевой кости
- •Переломы локтевого отростка
- •Переломы диафиза костей предплечья
- •Внутренний остеосинтез переломов костей предплечья
- •Переломы локтевой кости с вывихом головки лучевой (перелом-вывих Монтеджи)
- •ПЕРЕЛОМЫ КОСТЕЙ КИСТИ
- •Переломы ладьевидной кости
- •Переломы трехгранной кости
- •Перелом гороховидной кости
- •Перелом крючковидной кости
- •Перелом головчатой кости
- •Перелом I пястной кости
- •ПЕРЕЛОМЫ БЕДРЕННОЙ КОСТИ
- •Переломы Верхнего) конца бедренной кости
- •Лечение медиальных переломов шейки бедра
- •Лечение латеральных (вертельных) переломов бедренной кости
- •Изолированный перелом большого или малого вертелов
- •Диафизарные переломы бедренной кости
- •Переломы дистального отдела бедренной кости
- •Переломы мыщелков бедра
- •ПЕРЕЛОМЫ НАДКОЛЕННИКА
- •ПЕРЕЛОМЫ КОСТЕЙ ГОЛЕНИ
- •Переломы проксимального отдела
- •Переломы диафиза костей голени
- •Переломы костей голени в области голеностопного сустава
- •Эпифизеолиз дистального отдела большеберцовой кости
- •ПЕРЕЛОМЫ КОСТЕЙ СТОПЫ
- •Переломы фаланг пальцев стопы
- •ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
- •ПЕРЕЛОМЫ ПОЗВОНОЧНИКА
- •Классификация огнестрельных переломов
- •Классификация огнестрельных ранений суставов
- •Раневая баллистика и морфология огнестрельных переломов
- •Патогенез взрывных повреждений
- •Патологическая анатомия взрывных повреждений
- •Примеры диагнозов
- •ОСОБЕННОСТИ ВЗРЫВНЫХ ПОВРЕЖДЕНИЙ ПРИ ТЕХНОГЕННЫХ КАТАСТРОФАХ И ТЕРРОРИСТИЧЕСКИХ АКТАХ
- •Квалифицированная медицинская помощь
- •Специализированная медицинская помощь
- •ОСОБЕННОСТИ ЛЕЧЕНИЯ РАНЕНЫХ И БОЛЬНЫХ С МНОЖЕСТВЕННЫМИ ПЕРЕЛОМАМИ КОСТЕЙ
- •Комбинированные радиационные поражения
- •Комбинированные термо-механические поражения
- •Комбинированные химические поражения
- •ВЫВИХ ЛОПАТКИ
- •ВЫВИХ ПЛЕЧА
- •ВЫВИХ ПРЕДПЛЕЧЬЯ
- •ВЫВИХ ПАЛЬЦЕВ КИСТИ
- •ВЫВИХ БЕДРА
- •ВЫВИХ НАДКОЛЕННИКА
- •УШИБ МЯГКИХ ТКАНЕЙ
- •ПОВРЕЖДЕНИЕ СВЯЗОК
- •Повреждение связок голеностопного сустава
- •Повреждение связки надколенника
- •Повреждение связок лучезапястного сустава
- •Повреждение связок I пястно-фалангового сустава
- •Повреждение боковых связок межфаланговых суставов
- •Повреждение боковых связок
- •Повреждение менисков
- •Киста менисков
- •Киста подколенной ямки
- •ПОВРЕЖДЕНИЕ СУХОЖИЛИЙ
- •Повреждение вращающей манжеты плеча
- •Разрыв сухожилия четырехглавой мышцы бедра
- •Разрыв ахиллова сухожилия
- •Отклонение голени кнаружи и кнутри
- •Врожденная мышечная кривошея
- •Врожденная косолапость
- •ОРТОПЕДИЧЕСКИЕ ПОСЛЕДСТВИЯ ПОЛИОМИЕЛИТА
- •ПОНЯТИЕ О РАНЕВОМ ИНФЕКЦИОННОМ ПРОЦЕССЕ
- •ЭНДОГЕННЫЕ ФОРМЫ ОСТЕОМИЕЛИТА
- •Гематогенный остеомиелит
- •Склерозирующий остеомиелит Гарре
- •Альбуминозный остеомиелит Олье
- •Костный абсцесс Броди
- •АНАЭРОБНАЯ ИНФЕКЦИЯ
- •СТОЛБНЯК
- •АМПУТАЦИЯ КОНЕЧНОСТИ И ПРОТЕЗИРОВАНИЕ
- •ОСОБЕННОСТИ ТЕХНИКИ АМПУТАЦИИ
- •ПРОТЕЗИРОВАНИЕ
- •БОЛЕЗНИ АМПУТАЦИОННЫХ КУЛЬТЕЙ
- •ОРТЕЗИРОВАН^Е
- •АНОМАЛИИ РАЗВИТИЯ ПОЗВОНОЧНИКА
- •Переходный пояснично-крестцовый позвонок
- •Аномалии развития тел позвонков
- •Спондилолиз
- •Спондилолистез
- •Сколиоз
- •ПОСЛЕДСТВИЯ ТРАВМ ПОЗВОНОЧНИКА
- •Спондилоартрит и сакроилеит
- •Анкилозирующий спондилоартрит (болезнь Бехтерева)
- •Деформирующий спондилез
- •Межпозвонковый остеохондроз
- •Международная классификация первичных опухолей костей и опухолеподобных заболеваний
- •Общие принципы диагностики
- •Основные принципы комплексного лечения первичных опухолей костей
- •ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ГИГАНТОКЛЕТОЧНАЯ ОПУХОЛЬ
- •ОПУХОЛИ КОСТНОГО МОЗГА
- •СОСУДИСТЫЕ ОПУХОЛИ
- •Доброкачественные сосудистые опухоли
- •Промежуточные сосудистые опухоли
- •СОЕДИНИТЕЛЬНОТКАННЫЕ ОПУХОЛИ
- •ПРОЧИЕ ОПУХОЛИ
- •МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ КОСТЕЙ
- •ОСТЕОХОНДРОПАТИИ
- •ФИБРОЗНЫЕ ОСТЕОДИСТРОФИИ
- •ОСТЕОПОРОЗ
- •КОСТНО-СУСТАВНОЙ ТУБЕРКУЛЕЗ
- •БРУЦЕЛЛЕЗНЫЕ ПОРАЖЕНИЯ КОСТНО-СУСТАВНОГО АППАРАТА
- •РЕАКТИВНЫЕ АРТРИТЫ
- •ГРИБКОВЫЕ ПОРАЖЕНИЯ КОСТЕЙ
- •ЭХИНОКОККОЗ (АЛЬВЕСЖОККОЗ) КОСТЕЙ
- •ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
- •ДЕФОРМИРУЮЩИЙ АРТРОЗ КОЛЕННОГО СУСТАВА
- •ВРОЖДЕННАЯ ДИСПЛАЗИЯ ТАЗОБЕДРЕННОГО СУСТАВА
- •ПЛЕЧЕЛОПАТОЧНЫЙ ПЕРИАРТРОЗ
- •БОЛЕЗНИ СТАТИКО-ДИНАМИЧЕСКОЙ ПЕРЕГРУЗКИ СКЕЛЕТА
- •Патологическая перестройка костей
- •Поперечное плоскостопие
- •Молоточкообразные пальцы стопы
- •СЕРОЗНЫЙ (КРЕПИТИРУЮЩИЙ) ТЕНДОВАГИНИТ
- •СИНДРОМ «КАРПАЛЬНОГО КАНАЛА»
- •КОНТРАКТУРА (БОЛЕЗНЬ) ДЮПЮИТРЕНА
- •ПОДОШВЕННЫЙ ФАСЦИИТ
- •СИНДРОМ «ТАРЗАЛЬНОГО ТУННЕЛЯ»
- •МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ
Глава 9. ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ КОНЕЧНОСТЕЙ
ческом исследовании устанав-
ливают отрывной перелом бугристости большеберцовой кости или части большеберцовой кости.
При частичном повреждении боль локализуется в области верхушки надколенника, ближе к наружному краю. Повреждение не беспокоит спортсмена при ходьбе и беге, однако лишает его возможности полноценно продолжать тренировку и выполнять прыжки.
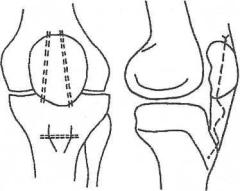
Рис. 135. Схема лавсанопластики связки надколенника
Лечение. При полном разрыве связки выполняют оперативное вмешательство. Сместившийся костный фрагмент вместе со связкой устанавливают на свое место и фиксируют винтом. В тех случаях, когда фиксация винтом является недостаточно прочной, выполняют лавсанопластику связки надколенника, используя поперечный канал в бугристости большеберцовой кости и два продольных канала через надколенник (рис. 135). Иммобилизируют конечность гипсовым тутором от верхней трети бедра до нижней трети голени в течение 1,5 мес.
При частичном повреждении связки выполняют блокады раствором лидокаина в сочетании с гипсовой иммобилизацией.
В случаях, не поддающихся консервативной терапии, применяют оперативное лечение (туннелизацию надколенника).
Методика. Местная или проводниковая анестезия. Дугообразным разрезом длиной 5 см обнажают верхушку надколенника. Выводят верхушку надколенника в рану. Наносят шилом 10-15 каналов в центре верхушки надколенника и по ее бокам. Швы на подкожную клетчатку и кожу. Коленный сустав иммобилизируют гипсовым тутором в течение месяца. После снятия повязки начинают реабилитационное лечение. Через 2 мес боль прекращается и спортсмены приступают к тренировкам.
Повреждение связок лучезапястного сустава
Связки лучезапястного сустава повреждаются при падении на вытянутую руку, чаще — ligamentum collaterale carpi ulnare.
Симптомы. Припухлость и болезненность при пальпации тыльной поверхности лучезапястного сустава и шиловидного отростка локтевой или лучевой кости. При рентгенологическом исследовании костных изменений определить не удается.
Лечение. Конечность иммобилизируют съемной гипсовой ладонной лонгетой на 7-8 дней. Через 2-3 дня назначают теплые ванны или па
315
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
рафиновые аппликации. Трудоспособность восстанавливается через 18—20 дней.
Повреждение связок I пястно-фалангового сустава
Повреждение связок I пястно-фалангового сустава происходит при падении на отведенный большой палец или ударе по оси пальца (например, при игре в волейбол).
Симптомы. Припухлость и кровоизлияние в области сустава. Пальпация, а также попытка совершить пассивные боковые движения большим пальцем при фиксированной пястной кости вызывают боль в месте повреждения связки. При рентгенологическом исследовании костных повреждений не выявляют.
Лечение. Холодный компресс. Пальцу придают положение легкого сгибания в суставах и иммобилизируют гипсовой лонгетой на 8—10 дней. После снятия повязки назначают тепловые физиотерапевтические процедуры и лечебную физкультуру. Трудоспособность восстанавливается через 15—20 дней.
Повреждение боковых связок межфаланговых суставов
Повреждение боковых связок межфаланговых суставов происходит при форсированном боковом отклонении периферической части пальца. Появляются припухлость в области поврежденного сустава и болезненность при попытке отклонить палец в сторону.
Лечение. Палец иммобилизируют гипсовой лонгетой в положении легкого сгибания в межфаланговых суставах в течение 10—12 дней. После снятия иммобилизации применяют теплые ванны и парафиновые аппликации. Трудоспособность восстанавливается через 15—20 дней.
ВНУТРЕННИЕ ПОВРЕЖДЕНИЯ И ЗАБОЛЕВАНИЯ
КОЛЕННОГО СУСТАВА
К основным внутренним повреждениям и заболеваниям коленного сустава относят: повреждения боковых и крестообразных связок, повреждение и кисту мениска, повреждения суставного хряща и отсекающий остеохондроз мыщелков, хроническую нестабильность надколенника и кисту подколенной ямки.
Повреждение боковых связок
Повреждение боковых связок коленного сустава возникает при отклонении голени кнаружи (внутренняя связка) или кнутри (наружная связка), а также при ротации.
316
Глава 9. ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ КОНЕЧНОСТЕЙ
Внутренняя боковая связка, начинаясь от внутреннего надмыщелка бедра, спускается довольно широкой лентой к медиальному краю большеберцовой кости, где и прикрепляется к кости, капсуле коленного сустава и — частью своих волокон — к внутреннему мениску. Частое сочетание повреждений внутреннего мениска и внутренней боковой связки объясняется особенностями их анатомического строения. Наружная боковая связка начинается от наружного надмыщелка бедра и прикрепляется к головке малоберцовой кости. Она не связана с капсулой сустава и отделена от нее рыхлой клетчаткой. Обычно связки повреждаются частично. Полные разрывы наблюдаются сравнительно редко. Внутренняя боковая связка повреждается значительно чаще (как правило, частично), наружняя боковая
— реже (обычно полностью). Наиболее частым местом повреждения боковых связок являются их верхние точки прикрепления.
Симптомы. Болезненность при пальпации и при попытке отклонить голень кнутри (наружная связка) и кнаружи (внутренняя связка). При частичных повреждениях боковых связок, особенно внутренней, наблюдаются болезненность и ограничение сгибания в коленном суставе. При полном разрыве связки появляется избыточная боковая подвижность, и, как следствие, неустойчивость коленного сустава. Диагноз полного разрыва связки может быть подтвержден рентгенологическим исследованием. Для выявления разрыва внутренней боковой связки между внутренними лодыжками помещают распорку, а коленные суставы в положении разгибания бинтованием сближают, при подозрении на разрыв наружной боковой связки между надмыщелками бедра помещают распорку, а нижнюю треть голеней сближают между собой. Для этих целей применяют специальные аппараты. Выполняют передне-задние рентгенограммы коленных суставов; если на стороне повреждения имеется заметное расширение суставной щели по сравнению со здоровым суставом, диагноз подтверждается рентгенологически.
Лечение. При частичных повреждениях в область связки вводят 10 мл 1% раствора новокаина. Коленный сустав сгибают до угла 165—170° и в этом положении на 3—4 нед накладывают гипсовую повязку от лодыжек до верхней трети бедра (гипсовый тутор). Аналогичной тактики придерживаются и при полных разрывах внутренней боковой связки. В то же время полные разрывы наружной боковой связки в составе задне-латерального связочного комплекса требуют оперативного лечения. Основная часть проксимальных концов разорванных структур смещается в проксимальном направлении с образованием значительного диастаза. Иногда такие повреждения сопровождаются отрывным переломом верхушки головки малоберцовой кости. Хирургическое вмешательство целесообразно проводить в первые дни после травмы. Оно состоит в шве разорванных структур с укреплением их частью сухожилия двуглавой мышцы бедра или лавсановой лентой. При отрывном переломе верхушки головки малоберцовой кости выполняют открытую репозицию и стабильную фиксацию фрагмента винтом. При разрывах «на протяжении» с разволокнением связок и су
317
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
|
хожилий проводят первичную |
|
реконструкцию, используя сухо- |
|
жильные трансплантаты. При |
|
выполнении подобных опера- |
|
ций показана ревизия дисталь- |
|
ных отделов общего малоберцо- |
|
вого нерва даже при отсутствии |
|
признаков его повреждения. |
|
Это связано с тем обстоятельст- |
|
вом, что вмешательство кзади от |
|
сухожилия двуглавой мышцы |
|
бедра и ниже головки малобер- |
|
цовой кости создает риск его |
|
ятрогенного повреждения. |
|
Коллатеральные связки |
|
практически всегда срастаются |
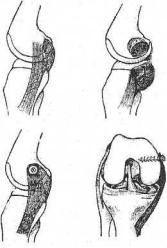
Рис. 136. Схема реконструкции |
рубцом, и в хронической стадии |
их несостоятельность обычно |
|
медиальной коллатеральной связки |
|
по Black’y |
связана с относительным удли- |
|
нением. Качество и длина рубца |
||
|
||
определяют степень остаточной нестабильности, которую, как прави- |
||
ло, компенсируют интактные крестообразные связки и задне-боковые отделы капсулы сустава. Однако при хронической несостоятельности одновременно коллатеральной и крестообразной связок либо коллатеральной и прилежащего задне-бокового отдела капсулы возникает необходимость в хирургическом лечении. Сравнительные функциональные рентгенограммы с варусно-вальгусной нагрузкой при легком сгибании сустава до 150-160° позволяют объективизировать и количественно оценить их состояние. Относительное расширение щели более 2 мм свидетельствует о частичной, а более 8 мм — о полной несостоятельности коллатеральных капсульно-связочных структур на стороне повреждения.
Выделяют две группы операций по реконструкции коллатеральных связок. Первая — сухожильно-фасциальная пластика свободными трансплантатами и перемещенными аутосухожилиями, вторая — несвободная пластика путем проксимальной транспозиции их мест прикрепления к надмыщелкам бедренной кости. Проксимальная транспозиция бедренного прикрепления латерального сухожильно-связочного комплекса носит название операции Hughston’a, а медиального — Black’a. При этом рубцовые участки подтягиваемых связок должны быть достаточными по толщине, ширине и содержать продольно ориентированные пучки фиброзных волокон, определяющие прочность структуры в целом (рис. 136).
Повреждение крестообразных связок
Чаще наблюдаются разрывы передней крестообразной связки и значительно реже — задней. Передняя крестообразная связка начинается
318
Глава 9. ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ КОНЕЧНОСТЕЙ
от задне-верхнего квадранта внутренней поверхности наружного мыщелка
бедра, идет вниз, вперед и медиально к передней межмыщелковой ямке большеберцовой кости. Связка препятствует смещению голени вперед и передне-медиальному подвывиху наружного мыщелка большеберцовой кости. Задняя крестообразная связка, начинаясь от передне-верхнего квадранта латеральной поверхности внутреннего мыщелка бедра, направляется вниз, назад и латерально к задней межмыщелковой ямке большеберцовой кости; она препятствует рекурвации и смещению голени кзади. Разрывы передней крестообразной связки обычно возникают при форсированной внутренней ротации бедра и вальгусном отклонении голени, часто сочетаясь с повреждениями внутренней боковой связки и внутреннего мениска («несчастливая триада»). Разрывы задней крестообразной связки происходят при действии травмирующей силы спереди на верхнюю треть голени при согнутом коленном суставе или при форсированной рекурвации голени.
Симптомы. В остром периоде повреждения крестообразных связок маскируются гемартрозом и периартикулярным кровоизлиянием. Основными признаками разрыва передней крестообразной связки (ПКС) являются положительные симптомы переднего «выдвижного ящика», Лахмана и «pivot shift». Основным признаком повреждения задней крестообразной связки является положительный симптом заднего «выдвижного ящика» и задний подвывих голени при сгибании коленного сустава.
Рентгенологическое исследование дает возможность распознать отрыв межмыщелкового возвышения, а также отрыв костной пластинки в области задней межмыщелковой ямки большеберцовой кости. Первое свидетельствует о повреждении ПКС, а второе — ЗКС.
Первая помощь. Вводят анальгетики и проводят транспортную иммобилизацию. Пострадавшего госпитализируют в травматологическое отделение.
Лечение. Делают пункцию коленного сустава через 7-10 ч после травмы. В сустав вводят 15—20 мл 1% раствора новокаина и убеждаются в отсутствии истинной блокады сустава разорванным мениском. При отсутствии блокады накладывают гипсовый тутор в положении сгибания коленного сустава под углом 165—170° на 3—4 нед. После снятия тутора назначают физиотерапевтические процедуры, лечебную гимнастику и массаж.
Как правило, в остром периоде ПКС не восстанавливают из-за повышенного риска развития артрофиброза и стойкой контрактуры. Исключением является отрыв ПКС с костным фрагментом межмыщелковой зоны большеберцовой кости. Смещение фрагмента более 4 мм является показанием к операции. Консервативное лечение сопровождается фиксацией фрагмента рубцами в положении смещения, удлинением связки, симптоматической недостаточностью ПКС и нередко формированием внутрисуставного костно-фиброзного конгломерата, препятствующего разгибанию голени. Операцию проводят путем передне-медиальной парапателлярной артротомии или артроскопически.
Отсроченная реконструкция ПКС (через 5—6 нед после травмы) обеспечивает возможность сращения способных к. этому разорванных
319

ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Рис. 137. Схема реконструкции передней крестообразной связки с использованием трансплантата центральной трети связки надколенника
менисков и связок, а также проведения предоперационной реабилитации. Шов разорванной связки не проводят, выполняют пластическую
реконструкцию. С позиций стабильно-функционального подхода к лечению повреждений опорно-двигательного аппарата предпочтение отдают аутотрансплантатам, имеющим исходную прочность в 1,5—2,0 раза выше, чем у ПКС. Восстановленная таким образом связка способна выдерживать обычную нагрузку при сгибательно-разгибательных движениях с полной амплитудой при хождении уже с первых дней после операции. Умеренную стрессовую нагрузку в быту она выдерживает через 3-4 мес. Этим требованиям в наибольшей степени соответствует трансплантат центральной трети связки надколенника шириной 10-12 мм, связанный с костными фрагментами надколенника и бугристости большеберцовой кости. Принципиальная методика такой операции носит название «золотого стандарта пластики ПКС», а сама операция может быть выполнена в трех вариантах: «открытом», посредством широкой артротомии, «полуоткрытом» с использованием миниартротомии (рис. 137) и «закрытом» или эндоскопически.
Принципиальным положением в реконструкции крестообразных связок коленного сустава является изометричность проведения трансплантатов. Она достигается правильным выбором мест их фиксации и представляет наиболее сложный и ответственный этап операции. Теоретически изометрично расположенный трансплантат должен испытывать постоянное по силе напряжение при любом угле сгибания сустава.
320
