
- •ОПРЕДЕЛЕНИЕ
- •И ОСНОВНЫЕ РАЗДЕЛЫ СПЕЦИАЛЬНОСТИ
- •ПРОФИЛАКТИЧЕСКАЯ РАБОТА
- •Жалобы
- •Осмотр
- •Пальпация
- •Измерения, или антропометрия
- •Измерение амплитуды движений в суставах
- •Исследование кровообращения и иннервации конечностей
- •ЧАСТНЫЕ ВОПРОСЫ ОБСЛЕДОВАНИЯ БОЛЬНОГО
- •Акромиально-ключичный сустав
- •Грудино-ключичный сустав
- •Плечевой сустав
- •Пястно-фаланговые и межфаланговые суставы
- •Тазобедренный сустав
- •Голеностопный сустав и суставы стопы
- •Позвоночник
- •ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
- •Рентгенологический метод
- •Компьютерная томографии (КТ)
- •Магнитно-резонансная томография (МРТ)
- •Ультразвуковая диагностика
- •Радионуклидная диагностика
- •ПЕРЕЛОМЫ КОСТЕЙ
- •ОБЩИЕ ДАННЫЕ О ПЕРЕЛОМАХ
- •Перелом — полное нарушение целости кости, вызванное внешним насилием, превышающим пределы ее прочности.
- •Классификация переломов костей
- •КЛИНИКА И ДИАГНОСТИКА ПЕРЕЛОМОВ КОСТЕЙ
- •Симптомы и диагноз перелома
- •Травматический шок
- •Синдром длительного сдавления
- •Объем помощи на этапах медицинской эвакуации
- •ОСНОВЫ КОСТНОЙ РЕГЕНЕРАЦИИ
- •Эпидуральная анестезия
- •Введение анестезирующего раствора в гематому
- •РЕПОЗИЦИЯ ОТЛОМКОВ КОСТЕЙ
- •Одномоментная ручная репозиция
- •Постоянное, или скелетное вытяжение
- •Правила наложения гипсовой повязки
- •Уход за больным в гипсовой повязке
- •Осложнения при применении гипсовой повязки
- •ВНУТРЕННИЙ ОСТЕОСИНТЕЗ
- •Показания к удалению металлических фиксаторов
- •Показания к применению внешнего остеосинтеза
- •Особенности послеоперационного периода
- •Осложнения чрескостного остеосинтеза
- •ЗАКРЫТЫЕ ПЕРЕЛОМЫ КОСТЕЙ
- •ПЕРЕЛОМЫ РЕБЕР
- •ПЕРЕЛОМЫ ГРУДИНЫ
- •ПЕРЕЛОМЫ ЛОПАТКИ
- •ПЕРЕЛОМЫ КЛЮЧИЦЫ
- •ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ
- •Переломы проксимального отдела плечевой кости
- •Переломы локтевого отростка
- •Переломы диафиза костей предплечья
- •Внутренний остеосинтез переломов костей предплечья
- •Переломы локтевой кости с вывихом головки лучевой (перелом-вывих Монтеджи)
- •ПЕРЕЛОМЫ КОСТЕЙ КИСТИ
- •Переломы ладьевидной кости
- •Переломы трехгранной кости
- •Перелом гороховидной кости
- •Перелом крючковидной кости
- •Перелом головчатой кости
- •Перелом I пястной кости
- •ПЕРЕЛОМЫ БЕДРЕННОЙ КОСТИ
- •Переломы Верхнего) конца бедренной кости
- •Лечение медиальных переломов шейки бедра
- •Лечение латеральных (вертельных) переломов бедренной кости
- •Изолированный перелом большого или малого вертелов
- •Диафизарные переломы бедренной кости
- •Переломы дистального отдела бедренной кости
- •Переломы мыщелков бедра
- •ПЕРЕЛОМЫ НАДКОЛЕННИКА
- •ПЕРЕЛОМЫ КОСТЕЙ ГОЛЕНИ
- •Переломы проксимального отдела
- •Переломы диафиза костей голени
- •Переломы костей голени в области голеностопного сустава
- •Эпифизеолиз дистального отдела большеберцовой кости
- •ПЕРЕЛОМЫ КОСТЕЙ СТОПЫ
- •Переломы фаланг пальцев стопы
- •ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
- •ПЕРЕЛОМЫ ПОЗВОНОЧНИКА
- •Классификация огнестрельных переломов
- •Классификация огнестрельных ранений суставов
- •Раневая баллистика и морфология огнестрельных переломов
- •Патогенез взрывных повреждений
- •Патологическая анатомия взрывных повреждений
- •Примеры диагнозов
- •ОСОБЕННОСТИ ВЗРЫВНЫХ ПОВРЕЖДЕНИЙ ПРИ ТЕХНОГЕННЫХ КАТАСТРОФАХ И ТЕРРОРИСТИЧЕСКИХ АКТАХ
- •Квалифицированная медицинская помощь
- •Специализированная медицинская помощь
- •ОСОБЕННОСТИ ЛЕЧЕНИЯ РАНЕНЫХ И БОЛЬНЫХ С МНОЖЕСТВЕННЫМИ ПЕРЕЛОМАМИ КОСТЕЙ
- •Комбинированные радиационные поражения
- •Комбинированные термо-механические поражения
- •Комбинированные химические поражения
- •ВЫВИХ ЛОПАТКИ
- •ВЫВИХ ПЛЕЧА
- •ВЫВИХ ПРЕДПЛЕЧЬЯ
- •ВЫВИХ ПАЛЬЦЕВ КИСТИ
- •ВЫВИХ БЕДРА
- •ВЫВИХ НАДКОЛЕННИКА
- •УШИБ МЯГКИХ ТКАНЕЙ
- •ПОВРЕЖДЕНИЕ СВЯЗОК
- •Повреждение связок голеностопного сустава
- •Повреждение связки надколенника
- •Повреждение связок лучезапястного сустава
- •Повреждение связок I пястно-фалангового сустава
- •Повреждение боковых связок межфаланговых суставов
- •Повреждение боковых связок
- •Повреждение менисков
- •Киста менисков
- •Киста подколенной ямки
- •ПОВРЕЖДЕНИЕ СУХОЖИЛИЙ
- •Повреждение вращающей манжеты плеча
- •Разрыв сухожилия четырехглавой мышцы бедра
- •Разрыв ахиллова сухожилия
- •Отклонение голени кнаружи и кнутри
- •Врожденная мышечная кривошея
- •Врожденная косолапость
- •ОРТОПЕДИЧЕСКИЕ ПОСЛЕДСТВИЯ ПОЛИОМИЕЛИТА
- •ПОНЯТИЕ О РАНЕВОМ ИНФЕКЦИОННОМ ПРОЦЕССЕ
- •ЭНДОГЕННЫЕ ФОРМЫ ОСТЕОМИЕЛИТА
- •Гематогенный остеомиелит
- •Склерозирующий остеомиелит Гарре
- •Альбуминозный остеомиелит Олье
- •Костный абсцесс Броди
- •АНАЭРОБНАЯ ИНФЕКЦИЯ
- •СТОЛБНЯК
- •АМПУТАЦИЯ КОНЕЧНОСТИ И ПРОТЕЗИРОВАНИЕ
- •ОСОБЕННОСТИ ТЕХНИКИ АМПУТАЦИИ
- •ПРОТЕЗИРОВАНИЕ
- •БОЛЕЗНИ АМПУТАЦИОННЫХ КУЛЬТЕЙ
- •ОРТЕЗИРОВАН^Е
- •АНОМАЛИИ РАЗВИТИЯ ПОЗВОНОЧНИКА
- •Переходный пояснично-крестцовый позвонок
- •Аномалии развития тел позвонков
- •Спондилолиз
- •Спондилолистез
- •Сколиоз
- •ПОСЛЕДСТВИЯ ТРАВМ ПОЗВОНОЧНИКА
- •Спондилоартрит и сакроилеит
- •Анкилозирующий спондилоартрит (болезнь Бехтерева)
- •Деформирующий спондилез
- •Межпозвонковый остеохондроз
- •Международная классификация первичных опухолей костей и опухолеподобных заболеваний
- •Общие принципы диагностики
- •Основные принципы комплексного лечения первичных опухолей костей
- •ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ГИГАНТОКЛЕТОЧНАЯ ОПУХОЛЬ
- •ОПУХОЛИ КОСТНОГО МОЗГА
- •СОСУДИСТЫЕ ОПУХОЛИ
- •Доброкачественные сосудистые опухоли
- •Промежуточные сосудистые опухоли
- •СОЕДИНИТЕЛЬНОТКАННЫЕ ОПУХОЛИ
- •ПРОЧИЕ ОПУХОЛИ
- •МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ КОСТЕЙ
- •ОСТЕОХОНДРОПАТИИ
- •ФИБРОЗНЫЕ ОСТЕОДИСТРОФИИ
- •ОСТЕОПОРОЗ
- •КОСТНО-СУСТАВНОЙ ТУБЕРКУЛЕЗ
- •БРУЦЕЛЛЕЗНЫЕ ПОРАЖЕНИЯ КОСТНО-СУСТАВНОГО АППАРАТА
- •РЕАКТИВНЫЕ АРТРИТЫ
- •ГРИБКОВЫЕ ПОРАЖЕНИЯ КОСТЕЙ
- •ЭХИНОКОККОЗ (АЛЬВЕСЖОККОЗ) КОСТЕЙ
- •ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
- •ДЕФОРМИРУЮЩИЙ АРТРОЗ КОЛЕННОГО СУСТАВА
- •ВРОЖДЕННАЯ ДИСПЛАЗИЯ ТАЗОБЕДРЕННОГО СУСТАВА
- •ПЛЕЧЕЛОПАТОЧНЫЙ ПЕРИАРТРОЗ
- •БОЛЕЗНИ СТАТИКО-ДИНАМИЧЕСКОЙ ПЕРЕГРУЗКИ СКЕЛЕТА
- •Патологическая перестройка костей
- •Поперечное плоскостопие
- •Молоточкообразные пальцы стопы
- •СЕРОЗНЫЙ (КРЕПИТИРУЮЩИЙ) ТЕНДОВАГИНИТ
- •СИНДРОМ «КАРПАЛЬНОГО КАНАЛА»
- •КОНТРАКТУРА (БОЛЕЗНЬ) ДЮПЮИТРЕНА
- •ПОДОШВЕННЫЙ ФАСЦИИТ
- •СИНДРОМ «ТАРЗАЛЬНОГО ТУННЕЛЯ»
- •МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ
Глава 13. АНОМАЛИИ РАЗВИТИЯ И ПОСЛЕДСТВИЯ ТРАВМ ПОЗВОНОЧНИКА
В случае косого незаращения дужки боль возникает при сгибании вследствие натяжения рубцово-спаечных образований.
Незаращению дужек иногда сопутствует недоразвитие нижних сегментов спинного мозга — миелодисплазия, что клинически проявляется сенсорными и моторными расстройствами на нижних конечностях с развитием типичной деформации стоп — pes cavus или eqino-excavatus, а также расстройством мочеиспускания.
Лечение. Больным рекомендуют воздерживаться от движений, которые вызывают боль. Назначают физиотерапевтические процедуры (фонофорез гидрокортизона, парафиновые аппликации, диатермия), массаж и местные новокаиновые блокады (блокады с кеналогом, дипроспаном). При наличии упорного болевого синдрома у больных, страдающих рассекающим незаращением дужки, оперативно удаляют удлиненный остистый отросток.
Аномалии развития тел позвонков
К аномалиям развития относят врожденные клиновидные позвонки — боковой и задний. Этот вид аномалий вызывает деформации позвоночника без болевого синдрома. Боковой клиновидный позвонок вызывает сколиотическое искривление, а задний — обусловливает кифоз. Нередко случайно обнаруженный клиновидный позвонок ведет к ошибочному диагнозу туберкулезного спондилита. Однако изучение боковой рентгенограммы, несмотря на клиновидную деформацию тела позвонка, позволяет исключить специфический процесс, которому обычно сопутствует сужение межпозвонковых пространств (разрушение дисков). У детей из-за наличия клиновидных позвонков деформируется позвоночник. Поэтому для лечения или предупреждения деформации нередко предпринимают оперативные вмешательства, направленные на удаление добавочного клиновидного позвонка и создание костного соединения (корпородеза) смежных позвонков.
Расширение тела позвонка в поперечнике принято именовать платиспондилией. Уменьшение высоты тела (уплощение) называют брахиспондилией. Сочетание расширения и уменьшения высоты тела позвонка
— платибрахиспондилия. «Рыбьими позвонками» обозначают деформацию тел позвонков, у которых средние отделы верхней и нижней площадок сближены друг к другу (блюдцеобразно вогнуты). Врожденные синостозы позвонков характеризуются образованием костного блока между соседними позвонками.
Спондилолиз
Это одноили двустороннее незаращение дужек между верхними и нижними суставными отростками позвонка. При этой аномалии развития тело позвонка вместе с поперечными и верхними суставными отростками не имеет костной связи с задней частью дужки и нижними суставными отростками. Спондилолиз в большинстве случаев является
413
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
врожденным дефектом развития, возникающим из-за нарушения нормального окостенения дужки позвонка. Однако он может быть и приобретенным. У лиц, имеющих большой угол наклона таза или испытывающих чрезвычайно большие нагрузки на поясничный отдел, постепенно рассасывается межсуставная часть дужки под влиянием статической перегрузки. Спондилолиз чаще всего локализуется в области V поясничного позвонка, реже — IV и совсем редко — в других позвонках. Частота спондилолиза колеблется от 2,8 до 5,29%
Этнические проявления спондилолиза возникают в возрасте 20-25 лет. После тяжелой физической работы, поднятия тяжести появляется ноющая боль в пояснице. Выраженных клинических симптомов у больных спондилолизом не наблюдается. Иногда удается определить болезненность при пальпации остистого отростка V поясничного позвонка. Заметного ограничения функции в поясничном отделе позвоночника, как правило, нет. На основании клинических симптомов можно только заподозрить спондилолиз.
Окончательный диагноз устанавливают после рентгенологического исследования. Кроме передне-задней и боковой рентгенограмм выполняют еще и рентгенограмму при укладке в 3/4. Для этого больного укладывают на бок под углом 45° к плоскости рентгеновского стола. Если больной лежит, касаясь плоскости стола левым боком, то на трехчетвертных рентгенограммах определяется левая половина дужки позвонка (дефект ее межсуставной части слева). На этих рентгенограммах обычно определяют двустороннее или одностороннее незаращение (щель) между суставными отростками (признак «шотландской собаки», когда межсуставная часть, напоминающая шею собаки, перекрыта «ошейником» — более светлой зоной остеолиза), или симптом «излома молнии» Рохлина.
Лечение. Больным предписывают занятия лечебной гимнастикой, ограниченную и дозированную физическую нагрузку. При наличии болевого синдрома назначают физиотерапевтические процедуры, массаж, ношение полужесткого корсета, стабилизирующего позвоночник на период восстановления костной структуры в зоне спондилолиза.
Спондилолистез
Этот термин характеризует смещение (соскальзывание) тела позвонка вместе с вышележащим отделом позвоночника кпереди. Чаще всего смещается V поясничный позвонок по отношению к I крестцовому и IV по отношению к V поясничному позвонку. Смещение тела позвонка в сторону называют латеролистезом, кзади — ретролистезом. Частота появления спондилолистеза варьирует от 1% до 10%.
Классификация спондилолистеза основана на определении ведущего этиологического фактора, являющегося причиной смешения тела позвонка. Выделяют следующие виды спондилолистеза: спондилолизный; диспластический; дегенеративный; инволютивный; травматический.
414
Глава 13. АНОМАЛИИ РАЗВИТИЯ И ПОСЛЕДСТВИЯ ТРАВМ ПОЗВОНОЧНИКА
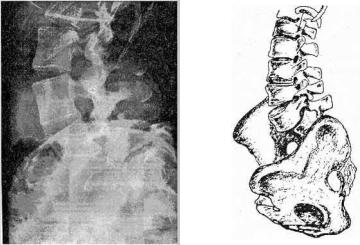
Рис. 171. Рентгенограмма в боковой проекции и скиаграмма
поясничного отдела позвоночника больного со спондилолистезом V поясничного позвонка IV степени
По происхождению также различают: врожденный; приобретенный; смешанный спондилолистез.
Наиболее распространенным является истинный (перешеечный) спондилолистез, возникающий на фоне спондилолиза. Двусторонний спондилолиз приводит к спондилолистезу в 67% случаев (рис. 171).
Клиническая картина. Больные предъявляют жалобы на боль в пояснично-крестцовом отделе позвоночника, усиливающуюся после физической нагрузки. При больших степенях смещения позвонка пациентов, кроме того, беспокоит боль в голенях, нарушения осанки и походки.
При осмотре выявляют укорочение туловища. Создается впечатление, что туловище «вдвинуто» в таз. Г. И. Турнер назвал такое туловище «телескопическим». Крестец занимает вертикальное положение и рельефно вырисовывается под кожей. Поясничный лордоз усилен и имеет углообразную форму вследствие смешения позвоночника кпереди. В результате укорочения туловища над гребнями подвздошных костей образуются характерные для спондилолистеза складки и уменьшается расстояние между крыльями подвздошных костей и нижними ребрами.
При II степени смещения (по Мейердингу) во время пальпации определяется западение над остистым отростком сместившегося позвонка (симптом «ступени»), а при надавливании на остистые отростки смещенного и нижележащего позвонков возникает боль. У субтильных пациентов удается прощупать тело сместившегося позвонка через брюшную стенку. При выраженном люмбо-сакральном кифозе и резком смещении центра тяжести туловища кпереди пациенты во время ходьбы вынуждены сгибать ноги в тазобедренных и коленных суставах «походка канатоходца». При значительных смещениях тела позвонка
415
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
ограничивается подвижность в поясничном отделе позвоночника и
возникают неврологические нарушения.
Неврологическая симптоматика при спондилолистезе обусловлена компрессией нервных корешков грыжей межпозвонкового диска, патологическими костными разрастаниями в области дефекта межсуставной части дужки; либо избыточным натяжением крестцовых корешков, что при значительных смещениях нередко приводит к нарушению функции тазовых органов.
Рентгенологическому исследованию в диагностике спондилолистеза придают большое значение. Степень смещения тела позвонка определяют на боковой рентгенограмме по задним контурам тела сместившегося и нижележащего позвонков. По классификации Мейердинга выделяют четыре степени спондилолистеза. В зависимости от величины «соскальзывания» вышележащего позвонка определяют степень смещения: на 1/4 — I ст., на 1/2 — II ст., 3/4 — III ст., и на весь поперечник — IV ст. На передне-задней рентгенограмме высота тела сместившегося позвонка несколько уменьшена; он наслаивается в виде дугообразной тени на верхний отдел крестца (симптом «шапки жандарма»). Нередко происходит запрокидывание кверху остистого отростка сместившегося позвонка — симптом «воробьиного хвоста» по Турнеру. При истинном спондилолистезе на трехчетвертных рентгенограммах выявляют спондилолиз.
Для прогноза прогрессирования спондилолистеза важное значение имеет оценка угла люмбо-сакрального кифоза (угол скольжения), т. е. угла, сформированного линиями, первая из которых проходит параллельно верхней замыкательной пластинке Lv позвонка, вторая — является перпендикуляром к линии, проведенной вдоль задней поверхности тел I и II крестцовых позвонков. Угол больше 40—50° предполагает высокую степень сегментарной нестабильности и, следовательно, риск прогрессии спондилолистеза.
Лечение. Консервативное лечение показано пациентам со стабильным спондилолистезом I—II степени при отсутствии неврологического дефицита. Назначают нестероидные противовоспалительные средства (ибупрофен, вольтарен), витамины группы В, физиотерапевтические процедуры, лечебную гимнастику, направленную на укрепление длинных мышц спины и передней брюшной стенки. Во время физических нагрузок (при выполнении любой физической работы) рекомендуют ношение полужесткого корсета.
Показаниями к хирургическому лечению являются: 1) соскальзывание тела позвонка больше чем на 50% или увеличение смешения за период наблюдения от 25 до 50%; 2) значительные или прогрессирующие неврологические нарушения; 3) неэффективность консервативного лечения (стойкий болевой вертеброгенный синдром и значительное ограничение двигательной активности). Основные задачи хирургического лечения заключаются в освобождении нервных корешков от сдавления, восстановлении баланса и стабильности позвоночника, восстановлении высоты межпозвонкового промежутка, а также частичной или полной редукции тела позвонка, что зависит от степени смещения. Как правило, оперативное вмешательство современного уровня вклю
416
Глаза 13. АНОМАЛИИ РАЗВИТИЯ И ПОСЛЕДСТВИЯ ТРАВМ ПОЗВОНОЧНИКА
чает проведение ламинэктомии, ревизию оболочек и спинномозговых корешков, транспедикулярную коррекцию и фиксацию позвоночника с помощью специальных инструментов и внутренних конструкций, выполнение заднего или переднего спондилодеза ауто(алло)-транс- плантатами.
ДЕФОРМАЦИИ ПОЗВОНОЧНИКА И ГРУДНОЙ КЛЕТКА
Юношеский кифоз (остеохондропатия апофизов позвонков)
Болезнь Шейерманна—May (юношеский кифоз) развивается в подростковом возрасте и выявляется у 0,5-8% детей, чаще у лиц мужского пола. Патологические изменения происходят в зоне роста тел позвонков (апофизах) и приводят к формированию клиновидных позвонков. Кифоз обычно формируется несколькими (3—5) клиновидно измененными позвонками. В зависимости от локализации выделяют 2 типа этого заболевания: грудной (прогрессирующий, обычно безболезненный) и грудопоясничный, возникающий в результате повторных травм, избыточных нагрузок на позвоночник во время «скачка роста» и нередко протекающий с болевым синдромом.
Клиническая картина. Пациенты с юношеским кифозом предъявляют жалобы на чувство дискомфорта и усталости в спине на уровне деформации. При выраженных искривлениях больных беспокоит наличие косметического дефекта («круглой спины»). При обследовании определяют дугообразное искривление позвоночника в сагиттальной плоскости, расположенное в среднеили нижнегрудном отделе позвоночника. Нередко в поясничном отделе позвоночника выявляют увеличение физиологического лордоза. Характерным признаком юношеского кифоза является его ригидность. Деформация не исчезает в положении больного на животе и при гиперэкстензии позвоночника. Наклон туловища вперед значительно увеличивает кифоз. Рентгенологическая картина при болезни Шейерманна—May характеризуется наличием трех или более клиновидно измененных позвонков, причем степень деформации каждого из них должна превышать 5°. Высота межпозвонковых дисков в пределах дуги искривления снижена. Кроме того, определяется неровность контуров замыкательных пластинок деформированных позвонков и протрузии межпозвонковых дисков в их тела (грыжи Шморля). Значительная деформация — стойкий остеохондропатический кифоз — дает плохой прогноз в смысле восстановления формы позвоночника.
Различают три фазы течения болезни.
В функциональной фазе болезнь протекает латентно, безболезненно. Подросток к концу дня отмечает усталость в мышцах спины. Намечаются признаки равномерного кифоза. Флоридная фаза: кифоз четко выражен и чаще в зоне Thv-ThXII и L„, частично фиксирован, деформация прогрессирует, возникает боль ниже фиксированных позвонков. Рентгенологически в этой фазе можно отметить выраженную клиновидную деформацию тел двух или трех позвонков и нарушение струк-
417
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
туры эпифизарных пластинок. Эта фаза характерна для подростков
12— 17 лет. Позднюю фазу наблюдают после 38 лет, когда возникает стойкая деформация позвоночника, боль постоянная и особенно усиливается после физической работы. Рентгенологически определяют резко выраженную деформацию тел нескольких позвонков.
Лечение. В детском возрасте лечение симптоматическое. Больные должны спать на жесткой кровати со щитом, в положении на спине с плоской подушкой. Назначается обязательная гимнастика для укрепления мышц спины и живота (создание «мышечного корсета»). При легких формах заболевания для исправления кифоза рекомендуется постоянное ношение реклинирующего спинодержателя (корректора осанки), который снимают только в положении лежа.
Взрослым пациентам с умеренным (до 50°) медленно прогрессирующим искривлением позвоночника также показано консервативное лечение. Назначают электростимуляцию, массаж, лечебную гимнастику для укрепления мышц-разгибателей спины и осуществляют динамическое наблюдение.
В случае прогрессирующей деформации позвоночника, составляющей от 50 до 70°, при наличии признаков незавершенного костного роста, больным проводят иммобилизацию корсетом. Если вершина дефор^ мации находится выше уровня ThVIII позвонка, для адекватной стабилизации позвоночника назначают ношение корсета типа «Мильвоки». При искривлениях, расположенных в нижнегрудном и переходном отделах, используют укороченные корсеты типа «Бостон».
Оперативное лечение показано пациентам с кифотическими деформациями позвоночника, превышающими 70°. Такие выраженные кифотические деформации обычно не поддаются консервативному лечению и сопровождаются стойким болевым синдромом, существенно ограничивающим повседневную жизненную активность больного. Кроме того, оперативное лечение применяют при деформациях меньшей степени (от 55°), бурно прогрессирующих, несмотря на полноценную консервативную терапию. Нередко показанием к операции служит наличие у пациента грубого косметического дефекта. Вид оперативного лечения зависит от величины и ригидности деформации, а также наличия сопутствующих неврологических нарушений. Если деформация не сопровождается неврологическими расстройствами и при рентгенографии на фоне вытяжения уменьшается до 50—55°, коррекция и стабилизация искривления, могут быть достигнуты операцией задней фиксации позвоночника (дистракторы, стержневые системы) в сочетании с задним спондилодезом. В случаях выраженных ригидных кифотических искривлений позвоночника, а также при наличии у пациентов спинальных нарушений, необходимо выполнять комбинированные операции на передних и задних отделах позвоночника. На передних отделах позвоночного столба, в зависимости от протяженности дуги деформации, выполняют сегментарную вертебротомию на протяжении 4— 6, реже 8 сегментов. Коррекцию деформации осуществляют
контракторами, установленными на задних отделах позвоночника. При достижении достаточной коррекции производят передний межтеловой спондилодез фигурными аутотрансплантатами из крыла подвздошной кости.
418
