
- •ОПРЕДЕЛЕНИЕ
- •И ОСНОВНЫЕ РАЗДЕЛЫ СПЕЦИАЛЬНОСТИ
- •ПРОФИЛАКТИЧЕСКАЯ РАБОТА
- •Жалобы
- •Осмотр
- •Пальпация
- •Измерения, или антропометрия
- •Измерение амплитуды движений в суставах
- •Исследование кровообращения и иннервации конечностей
- •ЧАСТНЫЕ ВОПРОСЫ ОБСЛЕДОВАНИЯ БОЛЬНОГО
- •Акромиально-ключичный сустав
- •Грудино-ключичный сустав
- •Плечевой сустав
- •Пястно-фаланговые и межфаланговые суставы
- •Тазобедренный сустав
- •Голеностопный сустав и суставы стопы
- •Позвоночник
- •ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
- •Рентгенологический метод
- •Компьютерная томографии (КТ)
- •Магнитно-резонансная томография (МРТ)
- •Ультразвуковая диагностика
- •Радионуклидная диагностика
- •ПЕРЕЛОМЫ КОСТЕЙ
- •ОБЩИЕ ДАННЫЕ О ПЕРЕЛОМАХ
- •Перелом — полное нарушение целости кости, вызванное внешним насилием, превышающим пределы ее прочности.
- •Классификация переломов костей
- •КЛИНИКА И ДИАГНОСТИКА ПЕРЕЛОМОВ КОСТЕЙ
- •Симптомы и диагноз перелома
- •Травматический шок
- •Синдром длительного сдавления
- •Объем помощи на этапах медицинской эвакуации
- •ОСНОВЫ КОСТНОЙ РЕГЕНЕРАЦИИ
- •Эпидуральная анестезия
- •Введение анестезирующего раствора в гематому
- •РЕПОЗИЦИЯ ОТЛОМКОВ КОСТЕЙ
- •Одномоментная ручная репозиция
- •Постоянное, или скелетное вытяжение
- •Правила наложения гипсовой повязки
- •Уход за больным в гипсовой повязке
- •Осложнения при применении гипсовой повязки
- •ВНУТРЕННИЙ ОСТЕОСИНТЕЗ
- •Показания к удалению металлических фиксаторов
- •Показания к применению внешнего остеосинтеза
- •Особенности послеоперационного периода
- •Осложнения чрескостного остеосинтеза
- •ЗАКРЫТЫЕ ПЕРЕЛОМЫ КОСТЕЙ
- •ПЕРЕЛОМЫ РЕБЕР
- •ПЕРЕЛОМЫ ГРУДИНЫ
- •ПЕРЕЛОМЫ ЛОПАТКИ
- •ПЕРЕЛОМЫ КЛЮЧИЦЫ
- •ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ
- •Переломы проксимального отдела плечевой кости
- •Переломы локтевого отростка
- •Переломы диафиза костей предплечья
- •Внутренний остеосинтез переломов костей предплечья
- •Переломы локтевой кости с вывихом головки лучевой (перелом-вывих Монтеджи)
- •ПЕРЕЛОМЫ КОСТЕЙ КИСТИ
- •Переломы ладьевидной кости
- •Переломы трехгранной кости
- •Перелом гороховидной кости
- •Перелом крючковидной кости
- •Перелом головчатой кости
- •Перелом I пястной кости
- •ПЕРЕЛОМЫ БЕДРЕННОЙ КОСТИ
- •Переломы Верхнего) конца бедренной кости
- •Лечение медиальных переломов шейки бедра
- •Лечение латеральных (вертельных) переломов бедренной кости
- •Изолированный перелом большого или малого вертелов
- •Диафизарные переломы бедренной кости
- •Переломы дистального отдела бедренной кости
- •Переломы мыщелков бедра
- •ПЕРЕЛОМЫ НАДКОЛЕННИКА
- •ПЕРЕЛОМЫ КОСТЕЙ ГОЛЕНИ
- •Переломы проксимального отдела
- •Переломы диафиза костей голени
- •Переломы костей голени в области голеностопного сустава
- •Эпифизеолиз дистального отдела большеберцовой кости
- •ПЕРЕЛОМЫ КОСТЕЙ СТОПЫ
- •Переломы фаланг пальцев стопы
- •ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
- •ПЕРЕЛОМЫ ПОЗВОНОЧНИКА
- •Классификация огнестрельных переломов
- •Классификация огнестрельных ранений суставов
- •Раневая баллистика и морфология огнестрельных переломов
- •Патогенез взрывных повреждений
- •Патологическая анатомия взрывных повреждений
- •Примеры диагнозов
- •ОСОБЕННОСТИ ВЗРЫВНЫХ ПОВРЕЖДЕНИЙ ПРИ ТЕХНОГЕННЫХ КАТАСТРОФАХ И ТЕРРОРИСТИЧЕСКИХ АКТАХ
- •Квалифицированная медицинская помощь
- •Специализированная медицинская помощь
- •ОСОБЕННОСТИ ЛЕЧЕНИЯ РАНЕНЫХ И БОЛЬНЫХ С МНОЖЕСТВЕННЫМИ ПЕРЕЛОМАМИ КОСТЕЙ
- •Комбинированные радиационные поражения
- •Комбинированные термо-механические поражения
- •Комбинированные химические поражения
- •ВЫВИХ ЛОПАТКИ
- •ВЫВИХ ПЛЕЧА
- •ВЫВИХ ПРЕДПЛЕЧЬЯ
- •ВЫВИХ ПАЛЬЦЕВ КИСТИ
- •ВЫВИХ БЕДРА
- •ВЫВИХ НАДКОЛЕННИКА
- •УШИБ МЯГКИХ ТКАНЕЙ
- •ПОВРЕЖДЕНИЕ СВЯЗОК
- •Повреждение связок голеностопного сустава
- •Повреждение связки надколенника
- •Повреждение связок лучезапястного сустава
- •Повреждение связок I пястно-фалангового сустава
- •Повреждение боковых связок межфаланговых суставов
- •Повреждение боковых связок
- •Повреждение менисков
- •Киста менисков
- •Киста подколенной ямки
- •ПОВРЕЖДЕНИЕ СУХОЖИЛИЙ
- •Повреждение вращающей манжеты плеча
- •Разрыв сухожилия четырехглавой мышцы бедра
- •Разрыв ахиллова сухожилия
- •Отклонение голени кнаружи и кнутри
- •Врожденная мышечная кривошея
- •Врожденная косолапость
- •ОРТОПЕДИЧЕСКИЕ ПОСЛЕДСТВИЯ ПОЛИОМИЕЛИТА
- •ПОНЯТИЕ О РАНЕВОМ ИНФЕКЦИОННОМ ПРОЦЕССЕ
- •ЭНДОГЕННЫЕ ФОРМЫ ОСТЕОМИЕЛИТА
- •Гематогенный остеомиелит
- •Склерозирующий остеомиелит Гарре
- •Альбуминозный остеомиелит Олье
- •Костный абсцесс Броди
- •АНАЭРОБНАЯ ИНФЕКЦИЯ
- •СТОЛБНЯК
- •АМПУТАЦИЯ КОНЕЧНОСТИ И ПРОТЕЗИРОВАНИЕ
- •ОСОБЕННОСТИ ТЕХНИКИ АМПУТАЦИИ
- •ПРОТЕЗИРОВАНИЕ
- •БОЛЕЗНИ АМПУТАЦИОННЫХ КУЛЬТЕЙ
- •ОРТЕЗИРОВАН^Е
- •АНОМАЛИИ РАЗВИТИЯ ПОЗВОНОЧНИКА
- •Переходный пояснично-крестцовый позвонок
- •Аномалии развития тел позвонков
- •Спондилолиз
- •Спондилолистез
- •Сколиоз
- •ПОСЛЕДСТВИЯ ТРАВМ ПОЗВОНОЧНИКА
- •Спондилоартрит и сакроилеит
- •Анкилозирующий спондилоартрит (болезнь Бехтерева)
- •Деформирующий спондилез
- •Межпозвонковый остеохондроз
- •Международная классификация первичных опухолей костей и опухолеподобных заболеваний
- •Общие принципы диагностики
- •Основные принципы комплексного лечения первичных опухолей костей
- •ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ГИГАНТОКЛЕТОЧНАЯ ОПУХОЛЬ
- •ОПУХОЛИ КОСТНОГО МОЗГА
- •СОСУДИСТЫЕ ОПУХОЛИ
- •Доброкачественные сосудистые опухоли
- •Промежуточные сосудистые опухоли
- •СОЕДИНИТЕЛЬНОТКАННЫЕ ОПУХОЛИ
- •ПРОЧИЕ ОПУХОЛИ
- •МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ КОСТЕЙ
- •ОСТЕОХОНДРОПАТИИ
- •ФИБРОЗНЫЕ ОСТЕОДИСТРОФИИ
- •ОСТЕОПОРОЗ
- •КОСТНО-СУСТАВНОЙ ТУБЕРКУЛЕЗ
- •БРУЦЕЛЛЕЗНЫЕ ПОРАЖЕНИЯ КОСТНО-СУСТАВНОГО АППАРАТА
- •РЕАКТИВНЫЕ АРТРИТЫ
- •ГРИБКОВЫЕ ПОРАЖЕНИЯ КОСТЕЙ
- •ЭХИНОКОККОЗ (АЛЬВЕСЖОККОЗ) КОСТЕЙ
- •ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
- •ДЕФОРМИРУЮЩИЙ АРТРОЗ КОЛЕННОГО СУСТАВА
- •ВРОЖДЕННАЯ ДИСПЛАЗИЯ ТАЗОБЕДРЕННОГО СУСТАВА
- •ПЛЕЧЕЛОПАТОЧНЫЙ ПЕРИАРТРОЗ
- •БОЛЕЗНИ СТАТИКО-ДИНАМИЧЕСКОЙ ПЕРЕГРУЗКИ СКЕЛЕТА
- •Патологическая перестройка костей
- •Поперечное плоскостопие
- •Молоточкообразные пальцы стопы
- •СЕРОЗНЫЙ (КРЕПИТИРУЮЩИЙ) ТЕНДОВАГИНИТ
- •СИНДРОМ «КАРПАЛЬНОГО КАНАЛА»
- •КОНТРАКТУРА (БОЛЕЗНЬ) ДЮПЮИТРЕНА
- •ПОДОШВЕННЫЙ ФАСЦИИТ
- •СИНДРОМ «ТАРЗАЛЬНОГО ТУННЕЛЯ»
- •МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
ложении наружной ротации, при параличе плечевого сплетения рука приведена к туловищу и ротирована внутрь. Кисть и пальцы сохраняют нормальную подвижность. При параличе лучевого нерва кисть и пальцы находятся в положении ладонного сгибания, активное разгибание
II— V пальцев и отведение I пальца отсутствуют.
Во избежание ошибок при осмотре нельзя ограничиваться только исследованием одного пораженного сегмента. При этом следует обращать внимание на кровоподтеки и гематомы, ссадины, дефекты развития других отделов опорно-двигательного аппарата, на патологию которых больные в данный момент не жалуются.
После осмотра переходят к исследованию активных и пассивных движений в суставах.
Исследование амплитуды
активных и пассивных движений в суставах
Функциональные возможности опорно-двигательного аппарата определяются не только конституцией человека и анатомическими особенностями, но и амплитудой движений в суставах, компенсаторными возможностями соседних сегментов и отделов, мышечной силой.
Подвижность начинают исследовать с амплитуды активных движений в суставе, затем следует перейти к установлению границ пассивной подвижности и установить характер препятствия, тормозящего дальнейшее движение в суставе. Пределом возможности пассивного движения считают появление болевых ощущений. Далее врач констатирует является ли амплитуда движений полной, имеются ли ограничения активной или пассивной подвижности, отмечает отсутствие движений в исследуемом суставе. При наличии объективных признаков перелома проверять активные, а тем более пассивные движения не следует.
Пальпация
Пальпация позволяет определить местную температуру, точки максимальной болезненности, консистенцию тканей, положение суставных концов или костных отломков. Пальпацию производят всей кистью, кончиками пальцев и кончиком указательного пальца. При этом для точного определения точки болезненности следует начинать пальпацию с явно безболезненной зоны, постепенно приближаясь к точке максимальной болезненности. Болезненность по ходу суставной щели может означать наличие деформирующего артроза или другой внутрисуставной патологии. При диагностике переломов лодыжек можно проверить симптом иррадиации — болевые ощущения в области перелома при сближении берцовых костей в средней трети голени. Иногда для определения локализации болезненности приходится прибегать к поколачиванию остистых отростков позвонков, большого вертела, к давлению по оси конечности или нагрузке в определенных положени
28
Глава 3. МЕТОДИКА ОБСЛЕДОВАНИЯ БОЛЬНОГО
ях. Необходимо исследовать наличие патологической подвижности на протяжении диафизов. Исследование представляет трудности в тех случаях, когда перелом сросся фиброзным рубцом или мягкой костной мозолью, допускающих возможность незначительных качательных движений. Для исследования необходимо фиксировать проксимальный отдел диафиза так, чтобы большой палец лежал на линии перелома, а другой рукой производить отрывистые небольшие смещения периферического отдела.
Измерения, или антропометрия
Для правильного измерения длины конечности необходимо проводить сравнительное измерение больной и здоровой конечностей с помощью сантиметровой ленты. Следует выбирать одинаковые симметричные опознавательные точки — костные выступы (лодыжки, верхние полюса надколенников, большие вертелы и др.). Например, визуальную оценку укорочения (удлинения) бедра определяют путем сравнения высоты стояния надколенников в положении больного лежа на спине при согнутых тазобедренных (до 110°) и коленных (до 90°) суставах. Разница в длине предплечий обнаруживается, если больной упрется локтями в стол и прижмет повернутые ладонями друг к другу предплечья. Сравнивают длину по шиловидным отросткам и кончикам пальцев.
Измерение длины верхней конечности. Руки должны быть параллельны туловищу, т. е. в положении «по швам», правильность расположения плечевого пояса определяется одинаковым уровнем стояния нижних углов лопаток.
Анатомическую (истинную) длину плеча измеряют от большого бугорка плечевой кости до локтевого отростка, предплечья — от локтевого отростка до шиловидного отростка локтевой кости.
Относительную длину верхней конечности измеряют от акромиального отростка лопатки до кончика III пштьца кисти по прямой линии.
Измерение длины нижней конечности. Больного укладывают на спину,
конечностям придают симметричное положение, параллельное длинной оси тела, при этом передние верхние ости подвздошных костей должны находиться на одной линии, перпендикулярной к длинной оси тела.
При определении анатомической (истинной) длины бедра измеряют расстояние от вершины большого вертела до суставной щели коленного сустава, при измерении длины голени — от суставной щели коленного сустава до наружной лодыжки. Сумма данных измерения длины бедра и голени составляет анатомическую длину нижней конечности. Относительную длину нижней конечности определяют путем измерения по прямой линии от передней верхней ости подвздошной кости до стопы.
Различают несколько видов укорочения (удлинения) конечности: анатомическое (истинное) и относительное или функциональное. Анатомическое укорочение возникает при неправильно сросшихся перело
29
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
мах со смещением, при преждевременном закрытии ростковых зон, то есть в тех случаях, когда при посегментном измерении устанавливают, что одна из костей укорочена (удлинена) по сравнению со здоровой конечностью.
В практике часто бывают случаи, когда анатомическая длина здоровой и больной конечностей одинакова, а относительная длина больной конечности меньше. Это наблюдается при анкилозах, контрактурах сустава, отклонении голени кнутри или кнаружи, при патологических состояниях тазобедренного сустава, сопровождающихся уменьшением длины шейки, размеров головки, шеечно-диафизарного угла, а также при травматических, врожденных и патологических вывихах бедра.
Для определения суммарного укорочения нижней конечности пользуются специальными дощечками определенной толщины, которые подкладывают под больную ногу до тех пор, пока таз не установится в горизонтальное положение. Высота дошечек соответствует суммарному укорочению нижней конечности.
Стопу измеряют как с нагрузкой, так и без нее. Стопу ставят на чистый лист бумаги, контуры ее обводят карандашом. На полученном контуре измеряют длину — расстояние от кончиков пальцев до самой отдаленной точки на линии, обозначающей контуры пяточной области, а также максимальную (на уровне I—V плюсне-фаланговых суставов) и минимальную (на уровне заднего края лодыжек) ширину стопы.
Окружность бедра измеряют в верхней, средней и нижней третях. На плече, предплечье и голени измеряют наиболее объемистую их часть.
Особенно важно измерять окружность конечности на уровне суставов при их патологии. Увеличение объема сустава свидетельствует о наличии синовита или гемартроза.
Измерение амплитуды движений в суставах
Измерения осуществляют с помощью угломера. При использовании угломера одну браншу устанавливают по оси проксимального, а другую (подвижную) — по оси дистального сегмента конечности. Важным моментом является совпадение шарнирного узла угломера с осью движений в суставе. Амплитуда основных видов движений в крупных суставах представлена в табл. 1.
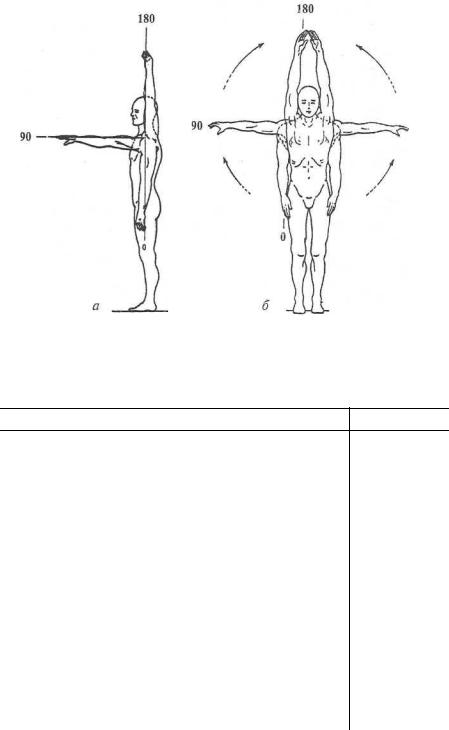
Для плечевого сустава исходным положением считают положение верхней конечности, свободно свисающей вдоль туловища (рис. 1). Отсчет начинают с нуля. Исходным положением плеча в отношении ротации будет такое, когда согнутое под прямым углом предплечье располагается в сагиттальной плоскости.
Для локтевого сустава исходным положением будет полное разгибание предплечья (180°). Пронацию и супинацию предплечья определяют при сгибании предплечья в локтевом суставе под прямым углом и установке кисти в сагиттальной плоскости.
30
Глава 3. МЕТОДИКА ОБСЛЕДОВАНИЯ БОЛЬНОГО
Рис. 1. Амплитуда движений в плечевом суставе:
а — в сагиттальной плоскости; б — во фронтальной плоскости
Таблица 1
Амплитуда движений в крупных суставах в норме
Название сустава |
Вид движения |
Плечевой с плечевым поясом |
Сгибание |
|
Разгибание |
|
Отведение |
Локтевой |
Сгибание |
|
Разгибание |
|
Пронация предплечья |
|
Супинация предплечья |
Кистевой |
Сгибание |
|
Разгибание |
|
Отведение радиальное |
|
Отведение ульнарное |
Тазобедренный |
Сгибание |
|
Разгибание |
|
Отведение |
|
Приведение |
|
|
|
Внутренняя ротация |
|
Наружная ротация |
Коленный |
Сгибание |
|
Разгибание |
Голеностопный |
Подошвенное сгибание |
|
Тыльное сгибание |
Значение
180°
40°
180°
40°
180°
90°
90°
75°
65°
20°
40'
75°
1 8 0 °
50°
30°
45°
45°
40°
180°
130°
70°
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
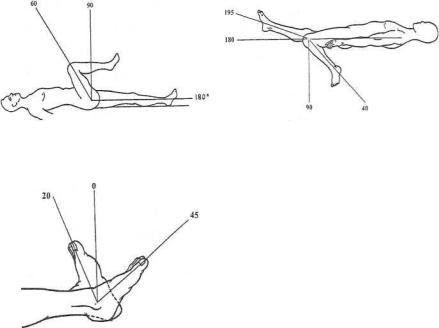
Рис. 2. Амплитуда движений |
Рис. 3. Амплитуда движений |
в тазобедренном суставе |
в коленном суставе |
Рис. 4. Амплитуда движений
в голеностопном суставе
Для лучезапястного сустава исходным положением будет установка кисти по оси предплечья (180°), для пальцев — разгибание до угла
180°.
Исходным для тазобедренного сустава является положение разгибания бедра до 180° (рис. 2). Для коленного сустава отсчет начинают со 180° (рис. 3). Для голеностопного сустава исходным будет положение стопы по отношению к голени под
углом 90° (рис. 4).
Ограничение или отсутствие подвижности в суставе носят названия контрактуры или анкилоза. Контрактура — ограничение пассивной подвижности в суставе, анкилоз (фиброзный, костный) — полная неподвижность. При анкилозе различают функционально выгодное и порочное (функционально невыгодное) положение каждого из суставов верхней или нижней конечности.
Функционально выгодным положением для плечевого сустава является отведение плеча от туловища до угла 80—90° и его передняя девиация в 30°. Данное положение, дополненное сгибанием предплечья в локтевом суставе, позволяет пальцам кисти касаться рта. Для локтевого сустава наиболее удобным является положение сгибания под углом 90°. Функционально выгодным положением для лучезапястного сустава следует считать положение тыльного сгибания под утлом 165°, для суставов II—V пальцев кисти в пястно-фаланговых суставах — сгибание под углом 145°, в межфаланговых — сгибание под углом 120°. Большой палец устанавливают в положении противопоставления с легким сгибанием ногтевой фаланги.
Функционально выгодное положение тазобедренного сустава для больных, работающих сидя, — сгибание под углом 145°, отведение 8—10°, а для работающих стоя — сгибание под углом 150—155°, отведение такое же; для коленного сустава — сгибание под углом 170—175°; для голеностопного — подошвенное сгибание до угла 95°.
32
