
- •ОПРЕДЕЛЕНИЕ
- •И ОСНОВНЫЕ РАЗДЕЛЫ СПЕЦИАЛЬНОСТИ
- •ПРОФИЛАКТИЧЕСКАЯ РАБОТА
- •Жалобы
- •Осмотр
- •Пальпация
- •Измерения, или антропометрия
- •Измерение амплитуды движений в суставах
- •Исследование кровообращения и иннервации конечностей
- •ЧАСТНЫЕ ВОПРОСЫ ОБСЛЕДОВАНИЯ БОЛЬНОГО
- •Акромиально-ключичный сустав
- •Грудино-ключичный сустав
- •Плечевой сустав
- •Пястно-фаланговые и межфаланговые суставы
- •Тазобедренный сустав
- •Голеностопный сустав и суставы стопы
- •Позвоночник
- •ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
- •Рентгенологический метод
- •Компьютерная томографии (КТ)
- •Магнитно-резонансная томография (МРТ)
- •Ультразвуковая диагностика
- •Радионуклидная диагностика
- •ПЕРЕЛОМЫ КОСТЕЙ
- •ОБЩИЕ ДАННЫЕ О ПЕРЕЛОМАХ
- •Перелом — полное нарушение целости кости, вызванное внешним насилием, превышающим пределы ее прочности.
- •Классификация переломов костей
- •КЛИНИКА И ДИАГНОСТИКА ПЕРЕЛОМОВ КОСТЕЙ
- •Симптомы и диагноз перелома
- •Травматический шок
- •Синдром длительного сдавления
- •Объем помощи на этапах медицинской эвакуации
- •ОСНОВЫ КОСТНОЙ РЕГЕНЕРАЦИИ
- •Эпидуральная анестезия
- •Введение анестезирующего раствора в гематому
- •РЕПОЗИЦИЯ ОТЛОМКОВ КОСТЕЙ
- •Одномоментная ручная репозиция
- •Постоянное, или скелетное вытяжение
- •Правила наложения гипсовой повязки
- •Уход за больным в гипсовой повязке
- •Осложнения при применении гипсовой повязки
- •ВНУТРЕННИЙ ОСТЕОСИНТЕЗ
- •Показания к удалению металлических фиксаторов
- •Показания к применению внешнего остеосинтеза
- •Особенности послеоперационного периода
- •Осложнения чрескостного остеосинтеза
- •ЗАКРЫТЫЕ ПЕРЕЛОМЫ КОСТЕЙ
- •ПЕРЕЛОМЫ РЕБЕР
- •ПЕРЕЛОМЫ ГРУДИНЫ
- •ПЕРЕЛОМЫ ЛОПАТКИ
- •ПЕРЕЛОМЫ КЛЮЧИЦЫ
- •ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ
- •Переломы проксимального отдела плечевой кости
- •Переломы локтевого отростка
- •Переломы диафиза костей предплечья
- •Внутренний остеосинтез переломов костей предплечья
- •Переломы локтевой кости с вывихом головки лучевой (перелом-вывих Монтеджи)
- •ПЕРЕЛОМЫ КОСТЕЙ КИСТИ
- •Переломы ладьевидной кости
- •Переломы трехгранной кости
- •Перелом гороховидной кости
- •Перелом крючковидной кости
- •Перелом головчатой кости
- •Перелом I пястной кости
- •ПЕРЕЛОМЫ БЕДРЕННОЙ КОСТИ
- •Переломы Верхнего) конца бедренной кости
- •Лечение медиальных переломов шейки бедра
- •Лечение латеральных (вертельных) переломов бедренной кости
- •Изолированный перелом большого или малого вертелов
- •Диафизарные переломы бедренной кости
- •Переломы дистального отдела бедренной кости
- •Переломы мыщелков бедра
- •ПЕРЕЛОМЫ НАДКОЛЕННИКА
- •ПЕРЕЛОМЫ КОСТЕЙ ГОЛЕНИ
- •Переломы проксимального отдела
- •Переломы диафиза костей голени
- •Переломы костей голени в области голеностопного сустава
- •Эпифизеолиз дистального отдела большеберцовой кости
- •ПЕРЕЛОМЫ КОСТЕЙ СТОПЫ
- •Переломы фаланг пальцев стопы
- •ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
- •ПЕРЕЛОМЫ ПОЗВОНОЧНИКА
- •Классификация огнестрельных переломов
- •Классификация огнестрельных ранений суставов
- •Раневая баллистика и морфология огнестрельных переломов
- •Патогенез взрывных повреждений
- •Патологическая анатомия взрывных повреждений
- •Примеры диагнозов
- •ОСОБЕННОСТИ ВЗРЫВНЫХ ПОВРЕЖДЕНИЙ ПРИ ТЕХНОГЕННЫХ КАТАСТРОФАХ И ТЕРРОРИСТИЧЕСКИХ АКТАХ
- •Квалифицированная медицинская помощь
- •Специализированная медицинская помощь
- •ОСОБЕННОСТИ ЛЕЧЕНИЯ РАНЕНЫХ И БОЛЬНЫХ С МНОЖЕСТВЕННЫМИ ПЕРЕЛОМАМИ КОСТЕЙ
- •Комбинированные радиационные поражения
- •Комбинированные термо-механические поражения
- •Комбинированные химические поражения
- •ВЫВИХ ЛОПАТКИ
- •ВЫВИХ ПЛЕЧА
- •ВЫВИХ ПРЕДПЛЕЧЬЯ
- •ВЫВИХ ПАЛЬЦЕВ КИСТИ
- •ВЫВИХ БЕДРА
- •ВЫВИХ НАДКОЛЕННИКА
- •УШИБ МЯГКИХ ТКАНЕЙ
- •ПОВРЕЖДЕНИЕ СВЯЗОК
- •Повреждение связок голеностопного сустава
- •Повреждение связки надколенника
- •Повреждение связок лучезапястного сустава
- •Повреждение связок I пястно-фалангового сустава
- •Повреждение боковых связок межфаланговых суставов
- •Повреждение боковых связок
- •Повреждение менисков
- •Киста менисков
- •Киста подколенной ямки
- •ПОВРЕЖДЕНИЕ СУХОЖИЛИЙ
- •Повреждение вращающей манжеты плеча
- •Разрыв сухожилия четырехглавой мышцы бедра
- •Разрыв ахиллова сухожилия
- •Отклонение голени кнаружи и кнутри
- •Врожденная мышечная кривошея
- •Врожденная косолапость
- •ОРТОПЕДИЧЕСКИЕ ПОСЛЕДСТВИЯ ПОЛИОМИЕЛИТА
- •ПОНЯТИЕ О РАНЕВОМ ИНФЕКЦИОННОМ ПРОЦЕССЕ
- •ЭНДОГЕННЫЕ ФОРМЫ ОСТЕОМИЕЛИТА
- •Гематогенный остеомиелит
- •Склерозирующий остеомиелит Гарре
- •Альбуминозный остеомиелит Олье
- •Костный абсцесс Броди
- •АНАЭРОБНАЯ ИНФЕКЦИЯ
- •СТОЛБНЯК
- •АМПУТАЦИЯ КОНЕЧНОСТИ И ПРОТЕЗИРОВАНИЕ
- •ОСОБЕННОСТИ ТЕХНИКИ АМПУТАЦИИ
- •ПРОТЕЗИРОВАНИЕ
- •БОЛЕЗНИ АМПУТАЦИОННЫХ КУЛЬТЕЙ
- •ОРТЕЗИРОВАН^Е
- •АНОМАЛИИ РАЗВИТИЯ ПОЗВОНОЧНИКА
- •Переходный пояснично-крестцовый позвонок
- •Аномалии развития тел позвонков
- •Спондилолиз
- •Спондилолистез
- •Сколиоз
- •ПОСЛЕДСТВИЯ ТРАВМ ПОЗВОНОЧНИКА
- •Спондилоартрит и сакроилеит
- •Анкилозирующий спондилоартрит (болезнь Бехтерева)
- •Деформирующий спондилез
- •Межпозвонковый остеохондроз
- •Международная классификация первичных опухолей костей и опухолеподобных заболеваний
- •Общие принципы диагностики
- •Основные принципы комплексного лечения первичных опухолей костей
- •ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ГИГАНТОКЛЕТОЧНАЯ ОПУХОЛЬ
- •ОПУХОЛИ КОСТНОГО МОЗГА
- •СОСУДИСТЫЕ ОПУХОЛИ
- •Доброкачественные сосудистые опухоли
- •Промежуточные сосудистые опухоли
- •СОЕДИНИТЕЛЬНОТКАННЫЕ ОПУХОЛИ
- •ПРОЧИЕ ОПУХОЛИ
- •МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ КОСТЕЙ
- •ОСТЕОХОНДРОПАТИИ
- •ФИБРОЗНЫЕ ОСТЕОДИСТРОФИИ
- •ОСТЕОПОРОЗ
- •КОСТНО-СУСТАВНОЙ ТУБЕРКУЛЕЗ
- •БРУЦЕЛЛЕЗНЫЕ ПОРАЖЕНИЯ КОСТНО-СУСТАВНОГО АППАРАТА
- •РЕАКТИВНЫЕ АРТРИТЫ
- •ГРИБКОВЫЕ ПОРАЖЕНИЯ КОСТЕЙ
- •ЭХИНОКОККОЗ (АЛЬВЕСЖОККОЗ) КОСТЕЙ
- •ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
- •ДЕФОРМИРУЮЩИЙ АРТРОЗ КОЛЕННОГО СУСТАВА
- •ВРОЖДЕННАЯ ДИСПЛАЗИЯ ТАЗОБЕДРЕННОГО СУСТАВА
- •ПЛЕЧЕЛОПАТОЧНЫЙ ПЕРИАРТРОЗ
- •БОЛЕЗНИ СТАТИКО-ДИНАМИЧЕСКОЙ ПЕРЕГРУЗКИ СКЕЛЕТА
- •Патологическая перестройка костей
- •Поперечное плоскостопие
- •Молоточкообразные пальцы стопы
- •СЕРОЗНЫЙ (КРЕПИТИРУЮЩИЙ) ТЕНДОВАГИНИТ
- •СИНДРОМ «КАРПАЛЬНОГО КАНАЛА»
- •КОНТРАКТУРА (БОЛЕЗНЬ) ДЮПЮИТРЕНА
- •ПОДОШВЕННЫЙ ФАСЦИИТ
- •СИНДРОМ «ТАРЗАЛЬНОГО ТУННЕЛЯ»
- •МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ
Глава 6. ЗАКРЫТЫЕ ПЕРЕЛОМЫ КОСТЕЙ
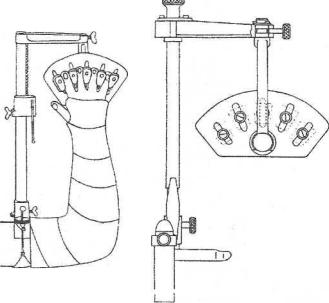
Рис. 58. Аппарат для репозиции костей предплечья
Внутренний остеосинтез переломов костей предплечья
Показанием к операции являются переломы, при которых не удалось устранить смещение отломков путем закрытой репозиции, а также вторичные их смещения, развившиеся после наложения повязки. Закрытой репозицией часто не представляется возможным сопоставить отломки при изолированных переломах отдельных костей, т. к. этому препятствует сохранившаяся неповрежденной вторая кость. Особенно часто к операции прибегают при лечении переломов лучевой кости, сопровождающихся вывихом локтевой кости (перелом-вывих Галеацци) и переломов локтевой кости в сочетании с вывихом головки лучевой (перелом-вывих Монтеджи).
Операция должна обеспечить точное сопоставление отломков костей, восстановление правильных анатомических взаимоотношений, прочную фиксацию и раннее функциональное лечение.
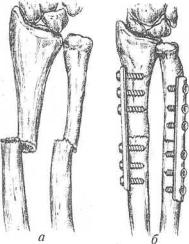
Отломки лучевой и локтевой костей могут быть фиксированы пластинами (рис. 59), закрепленными шестью или восемью винтами. Отломки локтевой кости можно фиксировать интрамедуллярно введенным штифтом Богданова. Однако при использовании толстых штифтов нередко образуется диастаз между отломками.
Чрескостный остеосинтез применяют при оскольчатых диафизарных переломах, переломах-вывихах Монтеджи и Галеацци, когда закрытой репозицией не достигается сопоставление отломков и нет возможности использовать внутренний остеосинтез. В этих случаях показана внешняя фиксация аппаратом Илизарова или раздельная внешняя фиксация отломков стержневыми аппаратами, которая по-
167
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Рис. 59. Схема остеосинтеза костей предплечья пластинами:
а — до операции; б — после операции
зволяет начать движения в смежных суставах уже через 2-3 дня после операции.
Переломы локтевой кости с вывихом головки лучевой (перелом-вывих Монтеджи)
Принято различать разгибательный и сгибательный типы перелома. Чаще наблюдают разгибательный тип — перелом локтевой кости происходит в верхней или средней трети, отломки образуют угол, открытый кзади, головка лучевой кости смещается кпереди и в лучевую сторону. Перелом иногда осложняется повреждением лучевого нерва. При сгибательном типе перелома — отломки локтевой кости смещаются под углом, открытым кпереди, а головка лучевой кости вывихивается кзади.
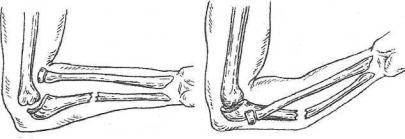
Симптомы. Предплечье укорочено. Пальпацией находят сместившуюся головку лучевой кости и отломки локтевой. Активные движения в локтевом суставе ограничены, при попытке выполнить пассивные — отмечается сопротивление. Окончательный диагноз устанавливают после изучения рентгенограмм (рис. 60).
Лечение. Закрытую репозицию проводят на аппарате после выполнения проводниковой анестезии. Осуществляют постепенное вытяжение, а затем пальцевым давлением вправляют головку лучевой кости и отломки локтевой. Головку лучевой кости фиксируют чрескожно введенной спицей, конец которой оставляют под кожей. Предплечье устанавливают в положении супинации. При продолжающемся вытяжении конечность иммобилизируют гипсовой повязкой от головок пястных
168
Глава 6. ЗАКРЫТЫЕ ПЕРЕЛОМЫ КОСТЕЙ
Рис. 60. Перелом Монтеджи (скиаграмма)
костей и до средней трети плеча на 2—2,5 мес. Спицу удаляют через 3 нед. Оперативное лечение. Операцию проводят под проводниковой анестезией. Разрез кожи длиной 12 см наносят по тыльной стороне предплечья над локтевой костью. Вправляют вывих головки лучевой кости и временно ее фиксируют чрескожно спицей, а затем осуществляют остеосинтез отломков локтевой кости (пластинкой или штифтом). При застарелых вывихах головки лучевой кости выполняют ее резекцию.
Иммобилизацию проводят гипсовой повязкой в течение 2—2,5 мес.
Переломы лучевой кости в нижней трети и вывих головки локтевой
кости (перелом-вывих Галеацци)
При переломах в нижней и средней трети лучевой кости может наступить вывих головки локтевой кости.
Симптомы. Отмечаются признаки, характерные для перелома лучевой кости, а при пальпации обнаруживают сместившуюся головку локтевой кости. Окончательный диагноз устанавливают после рентгенографии (рис.
61).
Лечение. Проводниковая анестезия. На репозиционном аппарате выполняют вытяжение и достигают сопоставления отломков лучевой кости и вправления головки локтевой. Иммобилизацию проводят гипсовой повязкой в течение 2-2,5 мес. Однако нередко наступает их вторичное смещение. В этих случаях прибегают к оперативному вмешательству.
Внутренний остеосинтез лучевой кости осуществляют пластиной с шестью или восемью винтами. Вправляют вывих головки локтевой кости. Конечность иммобилизируют гипсовой повязкой в течение 2—2,5 мес. Применяют также метод чрескостной фиксации.
Чрескостную фиксацию применяют при оскольчатых, раздробленных диафизарных переломах, переломах-вывихах Монтеджи и Галеацци, когда закрытой репозицией не достигается сопоставление отломков и нет возможности применить внутренний остеосинтез. Выполняют репозицию отломков. Вводят по две спицы через центральные и периферические отломки с учетом прохождения сосудисто-нервных пучков и сухожилий. Затем через каждый отломок вводят еще по две спицы в
169

ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Рис. 61. Перелом Галеацци (скиаграмма)
промежуточных опорах. В аппарате, состоящем из четырех опор, спицы натягивают и закрепляют в крайних кольцах. Осуществляют вытяжение так, чтобы между отломками был диастаз до 0,5-1 см. Осуществляют рентгенологический контроль и при необходимости — коррекцию положения отломков. Устраняют диастаз между отломками. В дальнейшем назначают дозированную компрессию. При переломах-вывихах Монтеджи и Галеацци остеосинтезу предшествует вправление вывихнутой головки с последующей фиксацией спицей с упорной площадкой.
Переломы лучевой кости в типичном месте
Перелом дистального метаэгшфиза лучевой кости чаще происходит у лиц пожилого возраста, ибо с увеличением возраста такие люди чаще падают, у них снижается прочность костей (дисгормональные переломы).
Механизм. Наиболее часто перелом возникает при падении на вытянутую руку с опорой на ладонную поверхность кисти. Смещение отломков чаще всего быва~ет~ типичным: периферический отломок луче- вой кости смещается в сторону большою пальца и к тылу (перелом Коллеса). Перелом лучевой кости в области ее дистального конца может возникнуть и при падении с опорой на тыльную поверхность кисти; при этом периферический отломок смешается в ладонную сторону (перелом Смита).
Перелом лучевой кости обычно происходит на 2—2,5 см проксимальнее суставной щели. Нередко возникает отрыв шиловидного отростка локтевой кости. У детей при аналогичном механизме травмы происходит смещение эпифиза по линии ростковой зоны (перелом-эпифизе- олиз).
Необходимо также различать четыре нестабильных типа внутрисуставных переломов с подвывихом в лучезапястном суставе, когда эффективная репозиция возможна только с помощью аппаратов чрескостной фиксации. Перелом Бартон I — отрыв по типу отщепа части суставной фасетки и смещение ее к тылу. Бартон II — смещение части суставной фасетки в ладонную сторону. Реже встречаются перелом «шофера» (заводящего двигатель изогнутой ручкой) — отрыв шиловидного отростка лучевой кости и перелом с разрушением тыльно-локтевой поверхности лучевой кости.
170
Глава 6. ЗАКРЫТЫЕ ПЕРЕЛОМЫ КОСТЕЙ
При переломе лучевой кости в типичном месте периферический отломок в одних случаях остается целым, в других — раскалывается на несколько фрагментов. В этих случаях линия излома проникает в сустав. Прогноз у таких больных менее благоприятен, особенно когда нарушена конгруэнтность суставных поверхностей.
Различают переломы без смещения отломков и со смешением.
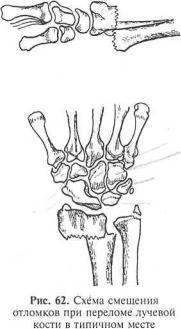
Симптомы. Наблюдаются все признаки, характерные для перелома. Лучезапястный сустав деформирован по типу «вилки» или «штыка» (в боковой проекции) за счет смещения периферического отломка в лучевую сторону и к тылу (рис. 62). Характерен также симптом Velpeau (Вельпо) — появление поперечного валика на ладонной стороне, который образован сухожилиями сгибателей, перегибающимися через конец проксимального отломка. При отсутствии смещения появляется
только болезненность при пальпации и нагрузке по оси в нижней трети лучевой кости.
Диагноз и характер смещения отломков уточняют по рентгенограммам, сделанным в двух проекциях.
Осложнения. Сместившийся к тылу периферический отломок лучевой кости может оказывать давление на тыльную межкостную ветвь лучевого нерва, что на фоне шейного остеохондроза сопровождается развитием" острого нейродистрофического процесса (неврит Турнера). Появляются интенсивная боль в области кисти, отек кисти и предплечья, меняется окраска кожи (бледность, синюшность), нарушается чувствительность. Через 10—12 дней после начала заболевания развивается пятнистый остеопороз костей кистгГ и нижней трети предплечья, что можно выявить с" помощью рентгенографииТ Для предупреждения неврита необходимо точно сопоставить отломки и проводить терапию шейного остеохондроза. Но если неврит уже развился, наиболее эффективным методом лечения являются внутрикостные новокаиновые блокадьГ~на фонс^~активного физиотерапевтического и медикаментозного лечения (внутрь противовоспалительные препаратыЛШадинамйк на плечевое сплетение — в остром периоде; в последующем — фоно- форез с гидрокортизоном на область шеи и плечевое сплетение с пораженной стороны). Проводят внутрикостную анестезию с добавлением в раствор новокаина 25—50 мг взвеси гидрокортизона, жгут снимают через JQ-4U мин! Выполняют три блокады с интервалом 3—4 дня.
171
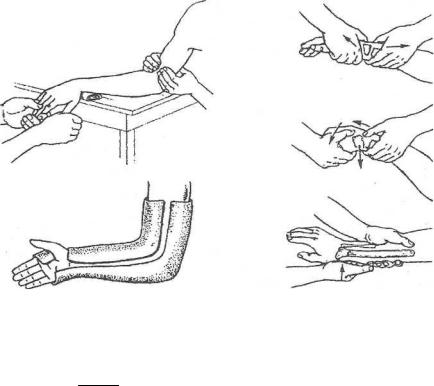
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Рис. 63. Методика репозиции отломков
при переломе лучевой кости в типичном месте
Лечение. При вколоченных переломах без смещения отломков выполняют иммобилизацию ладонной гипсовой лонгетой от головок пястных костей и до верхней трети предплечья, кисть устанавливают в положении небольшой тыльной флексии кисти в течение 3 нед. С 5—6-го дня назначают тепловые процедуры (теплые ванными массаж.
При переломах со смещением отломков необходима репозиция. Выполняют проводниковую~анестезиГо или анестезию в гематому. Репозицию отломков осуществляют руками или с помощью аппарата.
Ассистент сгибает конечность в локтевом~суставе подГуглом 90° и в этом положении ДВУМЯ руками удерживает ее в области нижней трети плеча. Хирург одной рукой захватывает II—V пальцы, другой — _бодьг_ шой палец и постепенно усиливает вытяжение, затем, расположив предплечье так, чтобы конец проксимального отломка опирался о край столика, проводит форсированную ладонную флексикЛдшНГй придает ей положение локтевого отведения (рис. 63). После репозиции должны быть восстановлены радиоульнарные углы. Радиоульнарный угол на прямой рентгенограмме в норме составляет около 30°, на боковой — 10°.
Осуществляют иммобилизацию циркулярной гипсовой повязкой от головок пястных костей и до средней трети плеча, с небольшой тыльной флексией кисти в течение 4 нед. Обязателен рентгенологический контродьчерез ГО дней после репозиции, так как в результате спадения отека возможно вторичное смещение отломков. В таких случаях вы-
172
