
- •ОПРЕДЕЛЕНИЕ
- •И ОСНОВНЫЕ РАЗДЕЛЫ СПЕЦИАЛЬНОСТИ
- •ПРОФИЛАКТИЧЕСКАЯ РАБОТА
- •Жалобы
- •Осмотр
- •Пальпация
- •Измерения, или антропометрия
- •Измерение амплитуды движений в суставах
- •Исследование кровообращения и иннервации конечностей
- •ЧАСТНЫЕ ВОПРОСЫ ОБСЛЕДОВАНИЯ БОЛЬНОГО
- •Акромиально-ключичный сустав
- •Грудино-ключичный сустав
- •Плечевой сустав
- •Пястно-фаланговые и межфаланговые суставы
- •Тазобедренный сустав
- •Голеностопный сустав и суставы стопы
- •Позвоночник
- •ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
- •Рентгенологический метод
- •Компьютерная томографии (КТ)
- •Магнитно-резонансная томография (МРТ)
- •Ультразвуковая диагностика
- •Радионуклидная диагностика
- •ПЕРЕЛОМЫ КОСТЕЙ
- •ОБЩИЕ ДАННЫЕ О ПЕРЕЛОМАХ
- •Перелом — полное нарушение целости кости, вызванное внешним насилием, превышающим пределы ее прочности.
- •Классификация переломов костей
- •КЛИНИКА И ДИАГНОСТИКА ПЕРЕЛОМОВ КОСТЕЙ
- •Симптомы и диагноз перелома
- •Травматический шок
- •Синдром длительного сдавления
- •Объем помощи на этапах медицинской эвакуации
- •ОСНОВЫ КОСТНОЙ РЕГЕНЕРАЦИИ
- •Эпидуральная анестезия
- •Введение анестезирующего раствора в гематому
- •РЕПОЗИЦИЯ ОТЛОМКОВ КОСТЕЙ
- •Одномоментная ручная репозиция
- •Постоянное, или скелетное вытяжение
- •Правила наложения гипсовой повязки
- •Уход за больным в гипсовой повязке
- •Осложнения при применении гипсовой повязки
- •ВНУТРЕННИЙ ОСТЕОСИНТЕЗ
- •Показания к удалению металлических фиксаторов
- •Показания к применению внешнего остеосинтеза
- •Особенности послеоперационного периода
- •Осложнения чрескостного остеосинтеза
- •ЗАКРЫТЫЕ ПЕРЕЛОМЫ КОСТЕЙ
- •ПЕРЕЛОМЫ РЕБЕР
- •ПЕРЕЛОМЫ ГРУДИНЫ
- •ПЕРЕЛОМЫ ЛОПАТКИ
- •ПЕРЕЛОМЫ КЛЮЧИЦЫ
- •ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ
- •Переломы проксимального отдела плечевой кости
- •Переломы локтевого отростка
- •Переломы диафиза костей предплечья
- •Внутренний остеосинтез переломов костей предплечья
- •Переломы локтевой кости с вывихом головки лучевой (перелом-вывих Монтеджи)
- •ПЕРЕЛОМЫ КОСТЕЙ КИСТИ
- •Переломы ладьевидной кости
- •Переломы трехгранной кости
- •Перелом гороховидной кости
- •Перелом крючковидной кости
- •Перелом головчатой кости
- •Перелом I пястной кости
- •ПЕРЕЛОМЫ БЕДРЕННОЙ КОСТИ
- •Переломы Верхнего) конца бедренной кости
- •Лечение медиальных переломов шейки бедра
- •Лечение латеральных (вертельных) переломов бедренной кости
- •Изолированный перелом большого или малого вертелов
- •Диафизарные переломы бедренной кости
- •Переломы дистального отдела бедренной кости
- •Переломы мыщелков бедра
- •ПЕРЕЛОМЫ НАДКОЛЕННИКА
- •ПЕРЕЛОМЫ КОСТЕЙ ГОЛЕНИ
- •Переломы проксимального отдела
- •Переломы диафиза костей голени
- •Переломы костей голени в области голеностопного сустава
- •Эпифизеолиз дистального отдела большеберцовой кости
- •ПЕРЕЛОМЫ КОСТЕЙ СТОПЫ
- •Переломы фаланг пальцев стопы
- •ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
- •ПЕРЕЛОМЫ ПОЗВОНОЧНИКА
- •Классификация огнестрельных переломов
- •Классификация огнестрельных ранений суставов
- •Раневая баллистика и морфология огнестрельных переломов
- •Патогенез взрывных повреждений
- •Патологическая анатомия взрывных повреждений
- •Примеры диагнозов
- •ОСОБЕННОСТИ ВЗРЫВНЫХ ПОВРЕЖДЕНИЙ ПРИ ТЕХНОГЕННЫХ КАТАСТРОФАХ И ТЕРРОРИСТИЧЕСКИХ АКТАХ
- •Квалифицированная медицинская помощь
- •Специализированная медицинская помощь
- •ОСОБЕННОСТИ ЛЕЧЕНИЯ РАНЕНЫХ И БОЛЬНЫХ С МНОЖЕСТВЕННЫМИ ПЕРЕЛОМАМИ КОСТЕЙ
- •Комбинированные радиационные поражения
- •Комбинированные термо-механические поражения
- •Комбинированные химические поражения
- •ВЫВИХ ЛОПАТКИ
- •ВЫВИХ ПЛЕЧА
- •ВЫВИХ ПРЕДПЛЕЧЬЯ
- •ВЫВИХ ПАЛЬЦЕВ КИСТИ
- •ВЫВИХ БЕДРА
- •ВЫВИХ НАДКОЛЕННИКА
- •УШИБ МЯГКИХ ТКАНЕЙ
- •ПОВРЕЖДЕНИЕ СВЯЗОК
- •Повреждение связок голеностопного сустава
- •Повреждение связки надколенника
- •Повреждение связок лучезапястного сустава
- •Повреждение связок I пястно-фалангового сустава
- •Повреждение боковых связок межфаланговых суставов
- •Повреждение боковых связок
- •Повреждение менисков
- •Киста менисков
- •Киста подколенной ямки
- •ПОВРЕЖДЕНИЕ СУХОЖИЛИЙ
- •Повреждение вращающей манжеты плеча
- •Разрыв сухожилия четырехглавой мышцы бедра
- •Разрыв ахиллова сухожилия
- •Отклонение голени кнаружи и кнутри
- •Врожденная мышечная кривошея
- •Врожденная косолапость
- •ОРТОПЕДИЧЕСКИЕ ПОСЛЕДСТВИЯ ПОЛИОМИЕЛИТА
- •ПОНЯТИЕ О РАНЕВОМ ИНФЕКЦИОННОМ ПРОЦЕССЕ
- •ЭНДОГЕННЫЕ ФОРМЫ ОСТЕОМИЕЛИТА
- •Гематогенный остеомиелит
- •Склерозирующий остеомиелит Гарре
- •Альбуминозный остеомиелит Олье
- •Костный абсцесс Броди
- •АНАЭРОБНАЯ ИНФЕКЦИЯ
- •СТОЛБНЯК
- •АМПУТАЦИЯ КОНЕЧНОСТИ И ПРОТЕЗИРОВАНИЕ
- •ОСОБЕННОСТИ ТЕХНИКИ АМПУТАЦИИ
- •ПРОТЕЗИРОВАНИЕ
- •БОЛЕЗНИ АМПУТАЦИОННЫХ КУЛЬТЕЙ
- •ОРТЕЗИРОВАН^Е
- •АНОМАЛИИ РАЗВИТИЯ ПОЗВОНОЧНИКА
- •Переходный пояснично-крестцовый позвонок
- •Аномалии развития тел позвонков
- •Спондилолиз
- •Спондилолистез
- •Сколиоз
- •ПОСЛЕДСТВИЯ ТРАВМ ПОЗВОНОЧНИКА
- •Спондилоартрит и сакроилеит
- •Анкилозирующий спондилоартрит (болезнь Бехтерева)
- •Деформирующий спондилез
- •Межпозвонковый остеохондроз
- •Международная классификация первичных опухолей костей и опухолеподобных заболеваний
- •Общие принципы диагностики
- •Основные принципы комплексного лечения первичных опухолей костей
- •ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ГИГАНТОКЛЕТОЧНАЯ ОПУХОЛЬ
- •ОПУХОЛИ КОСТНОГО МОЗГА
- •СОСУДИСТЫЕ ОПУХОЛИ
- •Доброкачественные сосудистые опухоли
- •Промежуточные сосудистые опухоли
- •СОЕДИНИТЕЛЬНОТКАННЫЕ ОПУХОЛИ
- •ПРОЧИЕ ОПУХОЛИ
- •МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ КОСТЕЙ
- •ОСТЕОХОНДРОПАТИИ
- •ФИБРОЗНЫЕ ОСТЕОДИСТРОФИИ
- •ОСТЕОПОРОЗ
- •КОСТНО-СУСТАВНОЙ ТУБЕРКУЛЕЗ
- •БРУЦЕЛЛЕЗНЫЕ ПОРАЖЕНИЯ КОСТНО-СУСТАВНОГО АППАРАТА
- •РЕАКТИВНЫЕ АРТРИТЫ
- •ГРИБКОВЫЕ ПОРАЖЕНИЯ КОСТЕЙ
- •ЭХИНОКОККОЗ (АЛЬВЕСЖОККОЗ) КОСТЕЙ
- •ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
- •ДЕФОРМИРУЮЩИЙ АРТРОЗ КОЛЕННОГО СУСТАВА
- •ВРОЖДЕННАЯ ДИСПЛАЗИЯ ТАЗОБЕДРЕННОГО СУСТАВА
- •ПЛЕЧЕЛОПАТОЧНЫЙ ПЕРИАРТРОЗ
- •БОЛЕЗНИ СТАТИКО-ДИНАМИЧЕСКОЙ ПЕРЕГРУЗКИ СКЕЛЕТА
- •Патологическая перестройка костей
- •Поперечное плоскостопие
- •Молоточкообразные пальцы стопы
- •СЕРОЗНЫЙ (КРЕПИТИРУЮЩИЙ) ТЕНДОВАГИНИТ
- •СИНДРОМ «КАРПАЛЬНОГО КАНАЛА»
- •КОНТРАКТУРА (БОЛЕЗНЬ) ДЮПЮИТРЕНА
- •ПОДОШВЕННЫЙ ФАСЦИИТ
- •СИНДРОМ «ТАРЗАЛЬНОГО ТУННЕЛЯ»
- •МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Вцелом синдром жировой эмболии не вносит существенных корректив
ввыбор метода анестезиологического пособия, но требует от врача значительных усилий по линии интенсивной терапии и в первую очередь — поддержания газообмена.
Лечение развившегося синдрома жировой эмболии. На фоне инфузионной терапии (устранение реологических нарушений, детоксикация) вводят липостабил — одна инъекция 40 мл, затем 4 раза в сутки по 20 мл. Суточная доза 120 мл. Эссенциале в ампулах в той же дозировке. Применяют также никотиновую кислоту до 10 мг в растворе (внутривенно — капельно), компламин 1,5-2 тыс. мг или трентал 50— 100 мг (внутривенно — капельно).
Рекомендуется вводить ингибиторы протеаз (контрикал до 500 тыс. ед. в сутки, трасилол или гордокс по 1—2 млн ед. в сутки), гепарин внутривенно по 2 тыс. ед. каждые 4 ч, раствор альбумина 25% — 200,0 мл, глюкозо-натриевую смесь (физиологический раствор и 5%
раствор глюкозы поровну, всего 500-700 мл), реополиглюкин, гемодез. В комплексном лечении широко используют оксигенобаротерапию.
ОСНОВЫ КОСТНОЙ РЕГЕНЕРАЦИИ
Костная ткань относится к растущим тканям, содержащим в своем составе малодифференцированные остеогенные клетки, и является системой взаимодействующих клеточных дифферонов (гистогенетических рядов развития клеток до их созревания) и межклеточного вещества.
Остеобластический клеточный дифферон является создателем новой костной ткани. Предшественниками остеобластов — источником костной регенерации во взрослом организме — являются стволовые стромальные клетки (ССК), периваскулоциты, клетки надкостницы. ССК локализуются в строме красного костного мозга; периваскулоциты сопровождают кровеносные сосуды микроциркуляторного русла.
Остеобласты секретируют компоненты органического костного матрикса и начинают минерализацию костного матрикса с отложения аморфного фосфата кальция.
Остеоциты представляют собой окончательную стадию дифференцировки клеток данного ряда, поэтому их пролиферация необратимо блокирована. Остеоциты обеспечивают целостность костного матрикса и регулируют минерализацию костной ткани. Они воспринимают любые изменения упругого напряжения костной ткани, трансформируют механические стимулы в биохимические сигналы и инициируют процессы ремоделирования кости.
Остеокластический клеточный дифферон. Остеокласты — крупные многоядерные клетки, резорбирующие костную ткань. Их предшественники
— преостеокласты — циркулируют в крови в виде мононуклеарных клеток, достигая участков резорбции.
Каждой из основных клеточных линий костной ткани после дифференцировки присущи собственные функции (схема 1).
82
Глава 4. ПЕРЕЛОМЫ КОСТЕЙ
|
|
Стадии метаболизма |
|
|
Формирование |
|
Резорбция матрикса |
|
органического матрикса |
Минерализация матрикса |
|
|
ОСТЕОБЛАСТЫ |
|
|
Клетки |
|
ОСТЕОЦИТЫ |
|
|
|
|
ОСТЕОКЛАСТЫ |
Схема 1. Участие клеток костной ткани
в основных процессах, происходящих в кости
Регуляция деятельности клеток костной ткани и остеогенеза имеет три уровня: генетический, системный и локальный (местный).
Локальную регуляцию осуществляет клеточное микроокружение посредством различных полипептидов (цитокинов) и межклеточных контактов. Системная регуляция осуществляется гормонами и веществами с гормоноподобным действием (табл. 8).
Таблица 8
Комплексное влияние гормональных факторов ремоделирования костной ткани
|
Гормон |
|
Место синтеза |
Влияние на костную ткань |
|
|
|
|
|
Паратиреоидный гормон |
|
Паращитовидная железа |
Разрушает |
|
Кальцитонин |
|
|
Щитовидная железа |
Костеобразование |
Тироксин |
|
|
Щитовидная железа |
Разрушает |
Кальцитрол |
|
|
Метаболит вит. D-3 |
Стимулирует остеогенез |
Инсулин |
|
|
Поджелудочная железа |
Стимулирует остеогенез |
Половые |
гормоны |
женские |
Яичники (яички) |
Стимулирует остеогенез |
(мужские) |
|
|
|
|
Глюкокортикоиды |
|
Надпочечники |
Разрушают |
|
Соматотропный гормон — СТГ |
Гипофиз |
Стимулирует остеогенез |
||
Кости являются органами скелета и состоят из компактного и губчатого вещества.
Остеон, или гаверсова система — это структурно-функциональная единица компактной кости. Остеон представляет собой систему из 3- 20 и более концентрически расположенных костных пластинок
вокруг центрального канала, в котором проходят сосуды микроциркуляторного русла, сопровождаемые остеогенными клетками. Трабекулы губчатого вещества построены из пластинчатой костной ткани, не имеющей остеонной организации.
83
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Остеогенез в растущем организме. Эмбриональный гистогенез
костной ткани начинается на 4-й неделе внутриутробного развития. Источником развития костной ткани является остеогенная мезенхима. Необходимым условием остеобластической дифференцировки мезенхимоцитов является достаточная оксигенация ткани, поэтому остеогенез всегда происходит вблизи кровеносных сосудов.
Эволюционно выработано два механизма образования костной ткани: прямой (первичный, десмальный, интрамембранный) остеогистогенез — непосредственно из клеток скелетогенной мезенхимы. Так образуются кости крыши черепа, часть ключицы. И непрямой (вторичный, энхондральный) остеогистогенез, при котором из скелетогенной мезенхимы сначала образуются хрящевые модели костей. Затем в ходе онтогенеза они замещаются костной тканью. Таким путем формируются кости конечностей, осевого скелета.
Постнатальный рост костей осуществляется в детском и юношеском возрасте. Рост в толщину происходит за счет функционирования периоста. Рост костей в длину происходит благодаря наличию в переходной между диафизом и эпифизом зоне метаэпифизарной хрящевой пластинки роста.
Процесс роста в длину является гормонозависимым (см. табл. 8). В случае развития гормонального дисбаланса с вовлечением кальцитонина, паратгормона, метаболитов витамина D возможна преждевременная минерализация зон роста и прекращение роста либо противоположный процесс с формированием гигантизма.
Низкая механическая прочность хрящевой ткани обусловливает у детей переломы по типу эпифизеолиза в области зоны роста (отломки как бы «съезжают» относительно друг друга).
Регенерационный остеогенез в организме взрослых (физиологический и репаративный). Физиологическая регенерация происходит в связи с постоянным изнашиванием и гибелью клеток в тканях (физиологической дегенерацией) для замены их новыми. Она бывает внутриклеточной (обновление органелл) или клеточной (обновление клеток) и завершается ремоделированием (перестройкой) костной ткани, которое осуществляется в связи с действующими на данный участок кости нагрузками и зависит от нескольких факторов, в том числе возраста. Этот тип регенерации наиболее выражен у спортсменов. Полностью цикл ремоделирования при условии адекватного кровоснабжения занимает около 40 дней.
Репаративная регенерация — это восстановление ткани после того или иного повреждения. Механизмы физиологической и репаративной регенерации качественно едины, осуществляются на основе общих закономерностей.
Полная регенерация (реституция) характеризуется возмещением дефекта идентичной тканью (в частности, костной). При неполной репаративной регенерации (субституции) дефект замещается плотной волокнистой соединительной тканью — рубцом. В костной ткани, в отличие от других, даже большие по протяженности дефекты могут быть
84
Глава 4. ПЕРЕЛОМЫ КОСТЕЙ
восстановлены полностью благодаря участию остеобластического дифферона.
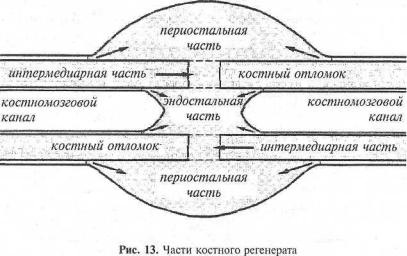
Консолидация механического перелома может происходить двумя путями. Первичное сращение возможно при плотном сопоставлении отломков, чтобы расстояние между ними было порядка 0,1 мм, и в условиях незначительно нарушенного кровоснабжения (рис. 13). Именно к этому стремятся травматологи-ортопеды, выполняя репозицию и прочную фиксацию отломков. Участки кости, прилегающие к линии перелома, неизбежно гибнут вследствие гипоксии из-за нарушенного кровоснабжения. Чем меньше зона такого посттравматического некроза, тем лучше прогноз для первичного сращения перелома,
В случае многооскольчатых переломов, при наличии диастаза между отломками консолидация происходит путем вторичного сращения с образованием массивного костного регенерата (костной мозоли). Динамика остеорепарации в этом случае проходит ряд последовательных фаз:
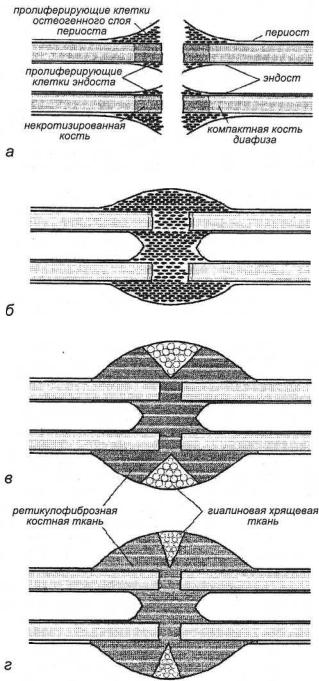
Фаза ранних посттравматических изменений (рис. 14 а),
обусловленных повреждениями тканей, нарушением кровообращения с гибелью остеоцитов по обе стороны от линии перелома уже через двое суток.
Фаза регенерации (рис. 14 б). Со вторых суток клетки-источники костной регенерации начинают пролиферировать. Вначале постепенно формируется периостальная часть костного регенерата, образуя к седьмым суткам отчетливую манжетку вокруг костных отломков, которая стабилизирует перелом. Параллельно происходит медленное врастание кровеносных капилляров в регенерат. Если кровоток недостаточен, то клетки центральных участков регенерата дифференцируются в устойчивую к гипоксии гиалиновую хрящевую ткань, которая в дальнейшем замещается костной (рис. 14 в).
85
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Рис. 14. Фазы заживления перелома трубчатой кости:
ранних посттравматических изменений (а); регенерации при адекватном кровоснабжении (б) или
86
Глава 4. ПЕРЕЛОМЫ КОСТЕЙ
Фаза функциональной адаптации (рис. 14 г). Окончательное костное
сращение подразумевает перестройку мозоли и восстановление органоспецифической структуры кости, которое может продолжаться до года и более.
Реакцию костной ткани на хирургический имплантат следует рассматривать как частный случай репаративной регенерации. Поскольку ортопедические имплантаты имеют различное назначение, конструкцию и материал, то и реакция кости на их присутствие не бывает стереотипной. Она определяется влиянием имплантата на обмен в окружающих клетках, на возникновение рубцовой капсулы, а также химической стойкостью материала. Существенное значение имеет травма, наносимая окружающим тканям при введении фиксатора.
Возможности оптимизации остеогенеза. С точки зрения клиницистов оптимальным является первичное костное сращение, однако происходит оно только при благоприятных условиях.
Процесс остеорепарации значительно ускоряется при использовании стабильной фиксации костных отломков. В случае, когда сохраняется подвижность отломков, происходит микротравматизация капиллярной сети с ее спазмом, тогда пролиферируют клетки тканей, устойчивых к гипоксии
— волокнистой соединительной и хрящевой. Это обстоятельство может привести к рубцовой интерпозиции в зоне перелома и образованию ложного сустава. Кроме того, стабильная фиксация отломков допускает дозированную нагрузку на кость.
К общим способам оптимизации костного сращения относят парентеральное введение анаболических препаратов, адаптагенов, витаминов и других средств, проявляющих активность в отношении костной ткани (остеогенон, кальциферол, кальцитонин лосося и т. п.). Местные мероприятия нацелены на улучшение состояния костной раны и оптимизацию местного кровотока (сберегательная ПХО, точная репозиция, стабильная фиксация, использование костной пластики и др.). С этой же целью парентерально применяют реологически активные препараты, дезагреганты, активизирующие микроциркуляцию средства, а также корригируют ОЦК. Активизирующее влияние на репаративный остеогистогенез оказывают дозированные дистракция и компрессия (Г. А. Илизаров, 1968).
Вместе с тем необходимо помнить, что одностороннее использование общих способов редко приводит к успеху без местного (регионарного) воздействия на остеорепарацию.
ПЕРВАЯ ПОМОЩЬ ПОСТРАДАВШИМ
С ПЕРЕЛОМАМИ КОСТЕЙ
Первую медицинскую помощь в учреждениях и на производстве оказывают в порядке само- и взаимопомощи или ее осуществляют работники здравпункта. Она включает остановку наружного кровотечения, обезболивание, наложение защитной повязки, транспортную иммобилизацию конечности.
87
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Транспортная иммобилизация является важным средством профилактики травматического шока, ранних инфекционных осложнений и вторичных кровотечений. Иммобилизацию поврежденных конечностей выполняют табельными шинами. При отсутствии стандартных шин применяют подручные средства (палки, доски, листы фанеры и т. д.). Самым простым методом иммобилизации конечности является прибинтовывание верхней конечности к туловищу, нижней — к здоровой ноге.
Показания', переломы костей, повреждения суставов, магистральных сосудов и нервных стволов, обширные повреждения мягких тканей, обширные ожоги и отморожения.
Транспортную иммобилизацию осуществляют с соблюдением следующих правил.
1.Обездвиживают смежные суставы, прилегающие к поврежденному сегменту конечности.
2.Конечности придают правильное положение при нарушении оси для предупреждения сдавления магистральных сосудов и нервов, повреждения их костными отломками.
3.Обездвиживание конечности осуществляют в среднефизиологическом положении.
4.Костные выступы защищают ватно-марлевыми прокладками.
5.Перед применением транспортной иммобилизации вводят анальгетики.
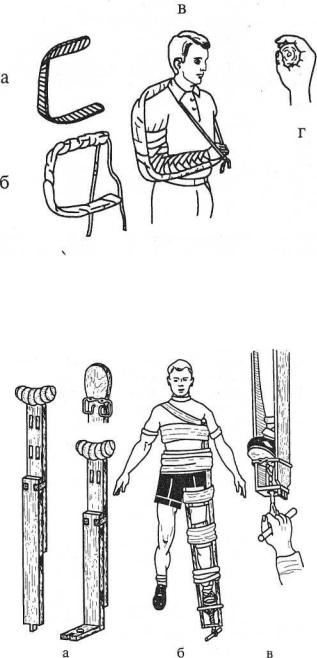
Для иммобилизации верхней конечности используют лестничные, фанерные шины, косынки. При повреждениях плечевого сустава, плечевой кости и локтевого сустава применяют длинную лестничную шину, которую накладывают от кончиков пальцев до противоположного плечевого сустава
ификсируют к туловищу бинтом, косынкой или ремнем. Поврежденное предплечье и лучезапястный сустав иммобилизируют короткой лестничной шиной от кончиков пальцев до верхней трети плеча; при повреждениях кисти используют фанерную шину до локтевого сустава. В этих случаях верхнюю конечность подвешивают на бинте или ремне. Положение верхней конечности при транспортной иммобилизации: плечо приведено к туловищу, локтевой сустав согнут под углом 90°, предплечье — в среднем положении между супинацией и пронацией, кисть — в положении тыльной флексии, что достигается с помощью ватно-марлевого валика, вложенного в ладонь пострадавшего (рис. 15).
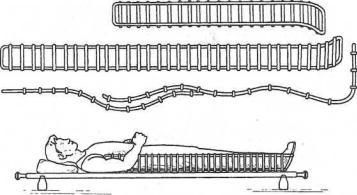
При повреждениях тазобедренного сустава, бедренной кости, коленного сустава иммобилизацию конечности осуществляют шиной Дитерихса или тремя длинными лестничными шинами: по задней поверхности от пальцев стопы до середины спины, по внутренней — до промежности и по наружной поверхности поврежденной конечности до подмышечной впадины (рис. 16,
17).
При повреждениях голени и голеностопного сустава для иммобилизации используют 3 лестничные шины от кончиков пальцев стопы до верхней трети бедра по задней, наружной и внутренней (до промежно-
88
Глава 4. ПЕРЕЛОМЫ КОСТЕЙ
Рис. 15. Транспортная иммобилизация верхней конечности лестничной шиной:
а— моделирование шины; о — прибинтовывание к шине ватно-марлевой прокладки,
атакже прикрепление двух лямок для связывания концов шины; в — укладка верхней конечности на шину и ее фиксация к ней; г — оптимальное положение кисти при
транспортной иммобилизации
Рис. 16. Транспортная иммобилизация нижней конечности шиной Дитерихса:
а — элементы конструкции шины — деревянные бранши и подошва; б — схема транспортной иммобилизации левой нижней конечности шиной Дитерихса; в — схема выполнения вытяжения нижней конечности с помощью закрутки
89
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Рис. 17. Транспортная иммобилизация нижней конечности раненого при переломах
бедра, повреждениях тазобедренного и коленного суставов лестничными шинами:
а— моделирование шин и связывание их между собой; 6 — внешний вид раненого после иммобилизации поврежденной нижней конечности лестничными шинами на носилках
сти) поверхности нижней конечности. Иммобилизацию стопы осуществляют двумя лестничными шинами (по задней поверхности от пальцев стопы до коленного сустава, по наружной и внутренней поверхности после U-образного изгиба второй шины).
При повреждении нижней конечности транспортные шины моделируют таким образом, чтобы стопа находилась под углом 90°, а коленный сустав был согнут под углом 170°.
Глава 5
ПРИНЦИПЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ КОСТЕЙ
Принципы лечения переломов сводятся к следующим мероприятиям: обезболивание, хирургическая обработка раны, репозиция отломков и их обездвиживание (лечебные шины, гипсовая повязка, скелетное вытяжение, внутренний или внешний чрескостный остеосинтез и др.). В течение всего периода назначают восстановительное лечение.
При наличии кровопотери, шока, перед тем как приступить к активному лечению перелома, осуществляют мероприятия по выведению пострадавшего из шока, останавливают кровотечение, восполняют кровопотерю. Оперативные вмешательства выполняют только по жизненным показаниям. Только после нормализации общего состояния пострадавшего приступают к репозиции отломков или другим хирургическим вмешательствам по поводу перелома.
ОБЕЗБОЛИВАНИЕ ПРИ ПЕРЕЛОМАХ
Общая анестезия
Общее обезболивание показано больным при выполнении оперативных вмешательств по поводу компрессионных переломов тел позвонков, при переломах костей, составляющих тазобедренный и плечевой суставы, бедренной и плечевой костей, сложных внутрисуставных переломах локтевого и коленного суставов, при множественных переломах и сочетанных травмах, а также при проведении длительных травматичных вмешательств, сопровождающихся значительной кровопотерей.
В настоящее время введение в анестезию осуществляют барбитуратами (гексенал), пропофолом (диприван), кетамином и др. С целью поддержания анестезии применяют нейролептаналгезию с искусственной вентиляцией легких кислородо-воздушной или закисно-кислород- ной смесью.
91
