
- •ОПРЕДЕЛЕНИЕ
- •И ОСНОВНЫЕ РАЗДЕЛЫ СПЕЦИАЛЬНОСТИ
- •ПРОФИЛАКТИЧЕСКАЯ РАБОТА
- •Жалобы
- •Осмотр
- •Пальпация
- •Измерения, или антропометрия
- •Измерение амплитуды движений в суставах
- •Исследование кровообращения и иннервации конечностей
- •ЧАСТНЫЕ ВОПРОСЫ ОБСЛЕДОВАНИЯ БОЛЬНОГО
- •Акромиально-ключичный сустав
- •Грудино-ключичный сустав
- •Плечевой сустав
- •Пястно-фаланговые и межфаланговые суставы
- •Тазобедренный сустав
- •Голеностопный сустав и суставы стопы
- •Позвоночник
- •ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
- •Рентгенологический метод
- •Компьютерная томографии (КТ)
- •Магнитно-резонансная томография (МРТ)
- •Ультразвуковая диагностика
- •Радионуклидная диагностика
- •ПЕРЕЛОМЫ КОСТЕЙ
- •ОБЩИЕ ДАННЫЕ О ПЕРЕЛОМАХ
- •Перелом — полное нарушение целости кости, вызванное внешним насилием, превышающим пределы ее прочности.
- •Классификация переломов костей
- •КЛИНИКА И ДИАГНОСТИКА ПЕРЕЛОМОВ КОСТЕЙ
- •Симптомы и диагноз перелома
- •Травматический шок
- •Синдром длительного сдавления
- •Объем помощи на этапах медицинской эвакуации
- •ОСНОВЫ КОСТНОЙ РЕГЕНЕРАЦИИ
- •Эпидуральная анестезия
- •Введение анестезирующего раствора в гематому
- •РЕПОЗИЦИЯ ОТЛОМКОВ КОСТЕЙ
- •Одномоментная ручная репозиция
- •Постоянное, или скелетное вытяжение
- •Правила наложения гипсовой повязки
- •Уход за больным в гипсовой повязке
- •Осложнения при применении гипсовой повязки
- •ВНУТРЕННИЙ ОСТЕОСИНТЕЗ
- •Показания к удалению металлических фиксаторов
- •Показания к применению внешнего остеосинтеза
- •Особенности послеоперационного периода
- •Осложнения чрескостного остеосинтеза
- •ЗАКРЫТЫЕ ПЕРЕЛОМЫ КОСТЕЙ
- •ПЕРЕЛОМЫ РЕБЕР
- •ПЕРЕЛОМЫ ГРУДИНЫ
- •ПЕРЕЛОМЫ ЛОПАТКИ
- •ПЕРЕЛОМЫ КЛЮЧИЦЫ
- •ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ
- •Переломы проксимального отдела плечевой кости
- •Переломы локтевого отростка
- •Переломы диафиза костей предплечья
- •Внутренний остеосинтез переломов костей предплечья
- •Переломы локтевой кости с вывихом головки лучевой (перелом-вывих Монтеджи)
- •ПЕРЕЛОМЫ КОСТЕЙ КИСТИ
- •Переломы ладьевидной кости
- •Переломы трехгранной кости
- •Перелом гороховидной кости
- •Перелом крючковидной кости
- •Перелом головчатой кости
- •Перелом I пястной кости
- •ПЕРЕЛОМЫ БЕДРЕННОЙ КОСТИ
- •Переломы Верхнего) конца бедренной кости
- •Лечение медиальных переломов шейки бедра
- •Лечение латеральных (вертельных) переломов бедренной кости
- •Изолированный перелом большого или малого вертелов
- •Диафизарные переломы бедренной кости
- •Переломы дистального отдела бедренной кости
- •Переломы мыщелков бедра
- •ПЕРЕЛОМЫ НАДКОЛЕННИКА
- •ПЕРЕЛОМЫ КОСТЕЙ ГОЛЕНИ
- •Переломы проксимального отдела
- •Переломы диафиза костей голени
- •Переломы костей голени в области голеностопного сустава
- •Эпифизеолиз дистального отдела большеберцовой кости
- •ПЕРЕЛОМЫ КОСТЕЙ СТОПЫ
- •Переломы фаланг пальцев стопы
- •ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
- •ПЕРЕЛОМЫ ПОЗВОНОЧНИКА
- •Классификация огнестрельных переломов
- •Классификация огнестрельных ранений суставов
- •Раневая баллистика и морфология огнестрельных переломов
- •Патогенез взрывных повреждений
- •Патологическая анатомия взрывных повреждений
- •Примеры диагнозов
- •ОСОБЕННОСТИ ВЗРЫВНЫХ ПОВРЕЖДЕНИЙ ПРИ ТЕХНОГЕННЫХ КАТАСТРОФАХ И ТЕРРОРИСТИЧЕСКИХ АКТАХ
- •Квалифицированная медицинская помощь
- •Специализированная медицинская помощь
- •ОСОБЕННОСТИ ЛЕЧЕНИЯ РАНЕНЫХ И БОЛЬНЫХ С МНОЖЕСТВЕННЫМИ ПЕРЕЛОМАМИ КОСТЕЙ
- •Комбинированные радиационные поражения
- •Комбинированные термо-механические поражения
- •Комбинированные химические поражения
- •ВЫВИХ ЛОПАТКИ
- •ВЫВИХ ПЛЕЧА
- •ВЫВИХ ПРЕДПЛЕЧЬЯ
- •ВЫВИХ ПАЛЬЦЕВ КИСТИ
- •ВЫВИХ БЕДРА
- •ВЫВИХ НАДКОЛЕННИКА
- •УШИБ МЯГКИХ ТКАНЕЙ
- •ПОВРЕЖДЕНИЕ СВЯЗОК
- •Повреждение связок голеностопного сустава
- •Повреждение связки надколенника
- •Повреждение связок лучезапястного сустава
- •Повреждение связок I пястно-фалангового сустава
- •Повреждение боковых связок межфаланговых суставов
- •Повреждение боковых связок
- •Повреждение менисков
- •Киста менисков
- •Киста подколенной ямки
- •ПОВРЕЖДЕНИЕ СУХОЖИЛИЙ
- •Повреждение вращающей манжеты плеча
- •Разрыв сухожилия четырехглавой мышцы бедра
- •Разрыв ахиллова сухожилия
- •Отклонение голени кнаружи и кнутри
- •Врожденная мышечная кривошея
- •Врожденная косолапость
- •ОРТОПЕДИЧЕСКИЕ ПОСЛЕДСТВИЯ ПОЛИОМИЕЛИТА
- •ПОНЯТИЕ О РАНЕВОМ ИНФЕКЦИОННОМ ПРОЦЕССЕ
- •ЭНДОГЕННЫЕ ФОРМЫ ОСТЕОМИЕЛИТА
- •Гематогенный остеомиелит
- •Склерозирующий остеомиелит Гарре
- •Альбуминозный остеомиелит Олье
- •Костный абсцесс Броди
- •АНАЭРОБНАЯ ИНФЕКЦИЯ
- •СТОЛБНЯК
- •АМПУТАЦИЯ КОНЕЧНОСТИ И ПРОТЕЗИРОВАНИЕ
- •ОСОБЕННОСТИ ТЕХНИКИ АМПУТАЦИИ
- •ПРОТЕЗИРОВАНИЕ
- •БОЛЕЗНИ АМПУТАЦИОННЫХ КУЛЬТЕЙ
- •ОРТЕЗИРОВАН^Е
- •АНОМАЛИИ РАЗВИТИЯ ПОЗВОНОЧНИКА
- •Переходный пояснично-крестцовый позвонок
- •Аномалии развития тел позвонков
- •Спондилолиз
- •Спондилолистез
- •Сколиоз
- •ПОСЛЕДСТВИЯ ТРАВМ ПОЗВОНОЧНИКА
- •Спондилоартрит и сакроилеит
- •Анкилозирующий спондилоартрит (болезнь Бехтерева)
- •Деформирующий спондилез
- •Межпозвонковый остеохондроз
- •Международная классификация первичных опухолей костей и опухолеподобных заболеваний
- •Общие принципы диагностики
- •Основные принципы комплексного лечения первичных опухолей костей
- •ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ГИГАНТОКЛЕТОЧНАЯ ОПУХОЛЬ
- •ОПУХОЛИ КОСТНОГО МОЗГА
- •СОСУДИСТЫЕ ОПУХОЛИ
- •Доброкачественные сосудистые опухоли
- •Промежуточные сосудистые опухоли
- •СОЕДИНИТЕЛЬНОТКАННЫЕ ОПУХОЛИ
- •ПРОЧИЕ ОПУХОЛИ
- •МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ КОСТЕЙ
- •ОСТЕОХОНДРОПАТИИ
- •ФИБРОЗНЫЕ ОСТЕОДИСТРОФИИ
- •ОСТЕОПОРОЗ
- •КОСТНО-СУСТАВНОЙ ТУБЕРКУЛЕЗ
- •БРУЦЕЛЛЕЗНЫЕ ПОРАЖЕНИЯ КОСТНО-СУСТАВНОГО АППАРАТА
- •РЕАКТИВНЫЕ АРТРИТЫ
- •ГРИБКОВЫЕ ПОРАЖЕНИЯ КОСТЕЙ
- •ЭХИНОКОККОЗ (АЛЬВЕСЖОККОЗ) КОСТЕЙ
- •ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
- •ДЕФОРМИРУЮЩИЙ АРТРОЗ КОЛЕННОГО СУСТАВА
- •ВРОЖДЕННАЯ ДИСПЛАЗИЯ ТАЗОБЕДРЕННОГО СУСТАВА
- •ПЛЕЧЕЛОПАТОЧНЫЙ ПЕРИАРТРОЗ
- •БОЛЕЗНИ СТАТИКО-ДИНАМИЧЕСКОЙ ПЕРЕГРУЗКИ СКЕЛЕТА
- •Патологическая перестройка костей
- •Поперечное плоскостопие
- •Молоточкообразные пальцы стопы
- •СЕРОЗНЫЙ (КРЕПИТИРУЮЩИЙ) ТЕНДОВАГИНИТ
- •СИНДРОМ «КАРПАЛЬНОГО КАНАЛА»
- •КОНТРАКТУРА (БОЛЕЗНЬ) ДЮПЮИТРЕНА
- •ПОДОШВЕННЫЙ ФАСЦИИТ
- •СИНДРОМ «ТАРЗАЛЬНОГО ТУННЕЛЯ»
- •МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ
Глава 17
ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
Артрозы (деформирующие артрозы, остеоартрозы) —
распространенное дегенеративно-дистрофическое поражение суставов различной этиологии. Частота заболевания крупных суставов составляет 347 случаев на 10 тыс. жителей обоего пола. Частота их увеличивается у пожилых людей. У женщин заболеваемость в 3,5 раза выше, чем у мужчин. Различают первичные артрозы, развивающиеся без видимых причин, и вторичные — вследствие травмы, воспалительных заболеваний, асептического некроза, врожденной дисплазии и др. При первичных артрозах поражаются несколько суставов, при вторичных, как правило, один.
Этиология и патогенез. Заболевание развивается вследствие статических перегрузок, микротравм, патологии синовиальной оболочки, эндокринных расстройств (увеличение активности соматотропного гормона гипофиза, снижение функции половых желез и щитовидной железы), сосудистых нарушений (асептический некроз), врожденных предрасполагающих факторов (дисплазия).
Ведущая роль в патогенезе заболевания принадлежит несоответствию нагружаемых суставных поверхностей сочленяющихся костей, в результате чего происходит перегрузка отдельных их участков. Синовиальная жидкость является не только «смазкой» для сустава, но прежде всего обеспечивает питание суставного хряща. Патология синовиальной оболочки сопровождается изменением синовиальной жидкости. Согласно существующим гипотезам метаболизм хряща может страдать вследствие увеличения активности лизосомальных ферментов, разрушающих его, секреторной недостаточности хондроцитов, что ведет к убыли протеогликанов из основного вещества, подавлению их синтеза хондроцитами, изменению микроциркуляции в околосуставных тканях —
489
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
ние питания хряща и его дезорганизацию, изменение структуры коллагена с уменьшением устойчивости его к механической нагрузке. Результатом этого является разрыв коллагеновой сети и выход протеогликанов из хряща. К указанным нарушениям метаболизма хондроцитов приводят генетические, эндокринные, нейрогенные, циркуляторные, диспластические, травматические факторы. Степень участия перечисленных факторов в развитии коксартроза различна.
Патологоанатомические изменения характеризуются прогрессирующими дистрофическими и некротическими процессами в суставном хряще, вторичными изменениями в субхондральной костной ткани с последующей деформацией суставных концов костей. Наиболее типичными проявлениями являются образование остеофитов по краям суставных поверхностей. Полагают, что эти изменения носят компенсаторный характер, поскольку увеличивают площадь контакта сочленяющихся поверхностей и уменьшают нагрузку на единицу площади сустава.
Клиническая картина. Больных беспокоит боль в суставе, которая усиливается при движениях и после физической нагрузки. При начальных проявлениях заболевания подвижность в суставе ограничена незначительно, по мере прогрессирования процесса контрактура увеличивается.
Диагноз артроза подтверждают рентгенологическим исследованием. При посттравматическом артрозе выполняют компьютерную томографию.
На основании клинико-рентгенологических данных выделяют три стадии заболевания. I стадия — незначительное заметное сужение щели сустава в местах наибольшей нагрузки и незначительная деформация суставных поверхностей; II стадия — отчетливое сужение щели сустава, деформация суставных концов костей и выраженные костные разрастания; III стадия — значительная деформация сочленяющихся поверхностей с нарушением формы суставного конца, субхондральным склерозом и образованием кистозных полостей. Наиболее часто артроз развивается в тазобедренном и коленном суставах.
ДЕФОРМИРУЮЩИЙ АРТРОЗ ТАЗОБЕДРЕННОГО СУСТАВА
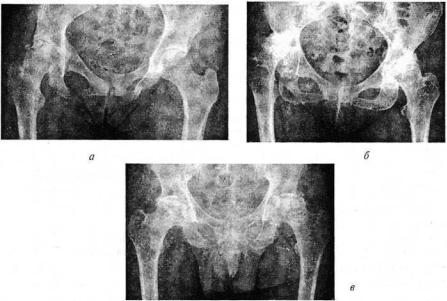
Деформирующий артроз тазобедренного сустава (коксартроз) развивается на почве дисплазии сустава (врожденные подвывихи), последствий остеохондропатии головки бедренной кости и ее асептического некроза, а также после переломов области тазобедренного сустава (рис. 188, а). При врожденных подвывихах коксартроз является следствием перегрузки части суставной поверхности головки бедренной кости (перегрузочные артрозы). В этих случаях на единицу площади нагружаемой части головки приходится нагрузка, превышающая нормальную в 10—20 раз. В начале заболевания появляется боль в суставе к концу дня. Затем она беспокоит и в течение дня и нередко иррадиирует в коленный сустав. С течением времени развивается подвывих го-
490
Глава 17. ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
Рис. 188. Рентгенограммы тазобедренных суставов:
деформирующий остеоартроз после внутрисуставного перелома костей таза ( а ) , на почве дисплазии суставов различной степени выраженности ( 6 ) , асептического некроза головок бедренных костей ( в )
ловки бедренной кости, сопровождающийся порочной установкой ноги. Последняя занимает положение сгибания, наружной ротации и приведения. Возникает контрактура тазобедренного сустава. Увеличивается поясничный лордоз вследствие сгибательной контрактуры. Появляется боль в поясничном отделе позвоночника. При рентгенографии определяют характерные признаки ацетабулярной дисплазии — уплощение вертлужной впадины, наклон крыши в краниальном направлении, подвывих головки бедренной кости с развитием нижнего остеофита и признаки деформирующего артроза (рис. 188, б).
При артрозах, развивающихся на почве асептического некроза головки бедренной кости, больных беспокоит боль различной локализации (нередко больные длительное время лечатся по поводу остеохондроза поясничного отдела позвоночника или гонартроза). Диагноз устанавливают после лучевого обследования, в т. ч. магнитно-резонансной томографии. Заболевание проходит несколько стадий и завершается деформацией головки бедренной кости в месте ишемии и остеонекроза — как правило, это передне-верхний квадрант головки бедренной кости. Изменения в вертлужной впадине носят вторичный характер и связаны с нарушением конгруэнтности суставных поверхностей (рис. 188, в).
Лечение деформирующего артроза тазобедренного сустава.
Установлено, что консервативная терапия приносит временное субъективное облегчение, а заболевание продолжает прогрессировать. Поэтому проблема лечения артрозов тазобедренного сустава заключается в диагнос-
491
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
тике заболевания и оперативном вмешательстве на ранних стадиях. Все оперативные вмешательства на тазобедренном суставе можно разделить на две группы: с сохранением тазобедренного сустава или его полной реконструкцией. К первой группе хирургических вмешательств относят костно-пластическое замещение участков остеонекроза, денервацию и декомпрессию тазобедренного сустава, остеотомию проксимального отдела бедренной кости, надвертлужную ацетабулопластику (создание костного навеса, остеотомию таза по Хиари), периацетабулярную остеотомию. Полная реконструкция тазобедренного сустава предполагает обездвиживание (артродез) либо тотальное эндопротезирование сустава. Выполнение органосохраняющих операций направлено на предупреждение (при ацетабулярной дисплазии) дегенеративно-дистрофических изменений в суставе, либо на предупреждение дальнейшего прогрессирования заболевания. Своевременное и правильно выполненное хирургическое вмешательство ликвидирует болевой синдром при сохранении амплитуды движений. Нередко ремиссия достигает 10-15 лет. Целью оперативного вмешательства (остеотомия проксимального отдела бедренной кости или реконструкция вертлужной впадины) является изменение биомеханики сустава за счет выведения под нагрузку здоровых участков головки бедренной кости, коррекция положения конечности (при фиксированной контрактуре сустава), улучшение васкуляризации головки бедренной кости (вследствие уменьшения венозного стаза и врастания сосудов в зону остеотомии), денервация головки бедренной кости за счет пересечения эндоста и периоста, разгрузка сустава за счет мышечной декомпрессии.
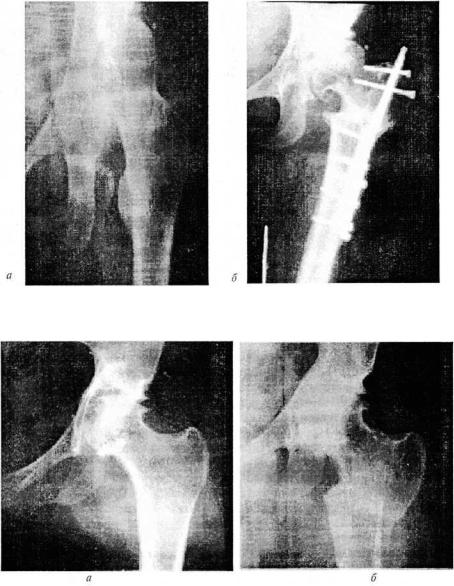
Операция межвертельной остеотомии (МВО). В зависимости от изменения положения головки во фронтальной плоскости различают варизирующую и вальгизируюгцую остеотомию бедренной кости. Варизирующая межвертельная остеотомия приводит к смешению большого вертела вверх и кнаружи, ротации головки вниз, при этом улучшается конгруэнтность суставных поверхностей и уменьшается напряжение мышц, окружающих тазобедренный сустав. Варизирующая остеотомия показана больным с небольшой степенью дисплазии (центральный угол не менее 15—20°), сферической формой головки (при условии отсутствия ее деформации) и шеечно-диафизарным углом более 135°. При комбинации варизирующей остеотомии с медиализацией дистального отломка на 10—15 мм происходит дополнительное расслабление мышц, увеличивается площадь контакта головки и вертлужной впадины (рис. 189). Для улучшения конгруэнтности суставных поверхностей нередко варизацию дистального отломка дополняют его разгибанием. Отрицательными сторонами этой операции являются укорочение ноги, слабость ягодичных мышц, и как следствие — хромота.
Вальгизирующая межвертельная остеотомия показана больным с уменьшенным шеечно-диафизарным углом, преимущественным поражением латеральных отделов сустава при условии хорошей его конгруэнтности (центральный угол больше 25°), сохранении амплитуды сгибательно-разгибательных движений в пределах 80-90° и наличии нижнего остеофита головки бедренной кости. Вальгизирующая меж-
492
Глава 17. ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
Рис. 189. Рентгенограммы тазобедренного сустава:
диспластический коксартроз («), сросшийся перелом верхней трети бедренной кости после варизирующей остеотомии (5)
Рис. 190. Рентгенограммы тазобедренного сустава:
посттравматический протрузионный коксартроз до операции (о);
через 4 года после вальгизирующей межвертельной остеотомии (б)
вертельная остеотомия приводит к ротации головки кнаружи, при этом большой вертел смещается латерально и нагрузка ложится на внутренние отделы головки бедренной кости и нижний остеофит (рис. 190). Недостатками операции являются удлинение ноги, значительная деформация проксимального отдела бедра, что создает определенные трудности при последующем эндопротезировании.
493
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
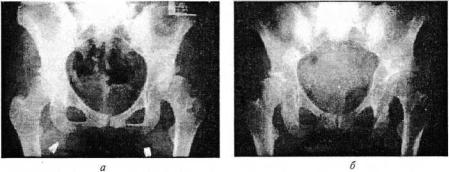
Рис. 191. Рентгенограммы таза:
диспластический двусторонний коксартроз (а), после остеотомии таза по Хиари —
срок наблюдения 10 лет (б)
Операция остеотомии таза по Хиари. Суть остеотомии таза по Хиари заключается в дугообразной остеотомии тела подвздошной кости на уровне прикрепления капсулы тазобедренного сустава, медиальном перемещении сустава (рис. 191). При этом опил подвздошной кости располагают на капсуле сустава, которая постепенно подвергается метаплазии и превращается в грубоволокнистый суставной хрящ. Операция возможна при любом центральном угле у взрослых пациентов (триангулярный хрящ должен быть закрыт). Операция не достигает своей цели при значительном подвывихе головки бедренной кости вверх (на этом уровне крыло подвздошной кости резко истончено) и большом исходном недопокрытии головки (максимальная зона перекрытия за счет смещения тела подвздошной кости составляет 2 см). Недостатком этой операции является медиализация сустава, в результате чего возникает деформация таза и слабость ягодичных мышц.
При лечении диспластического коксартроза со значительным недопокрытием головки бедренной кости применяют операции, направленные на создание покрытия головки (остеотомия таза по Хиари, создание костного навеса, периацетабулярная остеотомия и др.).
Операция надвертлужной ацетабулопластики. В тех случаях, когда имеется большое недопокрытие головки бедренной кости или ее высокое расположение, компенсируют дефицит покрытия путем создания костного навеса. В основе этой операции лежит транспозиция участка крыла подвздошной кости (в свободном виде или на питающей ножке) в костный паз над головкой бедренной кости с размещением костного трансплантата над капсулой сустава. Операцию выполняют при любом угле Виберга и любой степени подвывиха головки бедренной кости, а также при сохранении конгруэнтности сустава. Применяют капсулотомию и внутрисуставные манипуляции. Оперативное вмешательство не вызывает медиализации сустава.
Операция артродеза тазобедренного сустава. Операцию артродеза тазобедренного сустава выполняют при одностороннем поражении у лиц молодого возраста и активного образа жизни (предпочтение отдается пациентам мужского пола). После достижения анкилоза сустава в функционально выгодном положении пациенты сохраняют возможность
494
Глава 17. ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
вести активный образ жизни. Эндопротезирование может быть выполнено этим больным в более позднем возрасте.
Эндопротезирование тазобедренного сустава. Эндопротезирование прочно вошло в арсенал современного лечения заболеваний и последствий травм тазобедренного сустава. Ежегодно в мире имплантируют около 1 млн эндопротезов тазобедренного сустава и 640 тыс — коленного. Эндопротезирование выполняют по поводу поздних стадий деформирующего артроза различной этиологии, последствий асептического некроза головки бедренной кости, ложного сустава шейки бедренной кости, ревматоидного артрита, болезни Бехтерева и переломов области тазобедренного сустава. Целью операции является устранение боли и улучшение функции сустава.
Типы эндопротезов. Существуют однополюсные, биполярные и тотальные эндопротезы тазобедренного сустава. Однополюсные протезы применяют у пожилых больных (как правило, старше 75 лет) с переломами шейки бедренной кости и небольшой физической активностью. Отличительной особенностью этих протезов является отсутствие вертлужного компонента, металлическая головка контактирует с хрящом вертлужной впадины. Отрицательной стороной применения однополюсных протезов является постепенное стирание хряща вертлужной впадины с протрузией головки в полость малого таза. Конструктивной особенностью биполярных протезов является наличие двух головок, вращающихся одна в другой. Внешняя головка по своему размеру соответствует размерам вертлужной впадины, а внутренняя головка имеет стандартный диаметр 28 или 32 мм. Показаниями к использованию этих протезов являются медиальные (субкапитальные) переломы бедренной кости у пожилых больных, которые вели до травмы активный образ жизни. Конструкция этих эндопротезов имеет следующие преимущества (в сравнении с однополюсными): при дегенеративном поражении хряща вертлужной впадины и ограничении подвижности внешней головки, движения в суставе происходят за счет вращения внутренней головки. При наличии болевого синдрома возможно удаление внешней головки и установка стандартного вертлужного компонента (под головку 28 или 32 мм).
Тотальные эндопротезы включают вертлужный компонент, бедренный и головку. Существуют протезы цементной и бесцементной фиксации, а также их комбинации (рис. 192). Имплантаты бесцементной фиксации первоначально фиксируются за счет плотной посадки в костную ткань во время операции. Последующая стабилизация имплантата достигается врастанием костной ткани в неровности или специальное покрытие протеза. Поэтому имплантаты должны иметь плотный контакт с поверхностью костной ткани и соответствующее покрытие.
Эндопротезы цементной фиксации крепятся в кости посредством быстротвердеющей пластической массы, выполненной на основе метилметакрилата, которая располагается между протезом и костью и заполняет все пространства в ней.
Активизируют больных на следующий день. Выполняют легкие сгибательные движения в тазобедренном суставе, изометрическое напряжение мышц, присаживание в постели, дыхательную гимнастику до
495
