
- •Відповіді до екзамену з патофізіології 2019-2020 н.Р. Перший семестр
- •1. Предмет і завдання патофізіології, зв’язок з іншими науками, значення для клініки. Патофізіологія як навчальна дисципліна.
- •3. Основні поняття нозології: здоров’я, хвороба, патологічний стан, патологічний процес, типовий патологічний процес, патологічна реакція.
- •4. Основні напрями вчення про хворобу (гуморальний, солідарний, целюлярний), їх сучасний стан.
- •5. Філософські, медико-біологічні та соціальні аспекти вчення про хворобу. Принципи класифікації хвороб.
- •Універсальні періоди в розвитку хвороби. Варіанти завершення хвороб. Поняття про термінальні стани: агонія, клінічна смерть, біологічна смерть. Принципи реанімації.
- •Класифікація етіологічних чинників, поняття про фактори ризику. „Хвороби цивілізації”.
- •Принципи етіотропної, патогенетичної і симптоматичної терапії.
- •Визначення поняття “патогенез”. Патологічні (руйнівні) і пристосувально - компенсаторні (захисні) явища в патогенезі (на прикладах гострої променевої хвороби, запалення, крововтрати).
- •11.Причинно-наслідкові зв’язки, роль circulus vitiosus в патогенезі; поняття про головну та побічні ланки патогенезу. Специфічні та неспецифічні механізми розвитку хвороб.
- •12.Поняття про недоношеність та затримку росту плода: етіологічні чинники та наслідки для дитини
- •13. Закономірності розвитку механічної травми. Травматичний шок. Синдром тривалого розчавлення.
- •15.Патогенетичне обгрунтування застосування методу терапевтичної гіпотерміі новонароджених при асфіксії.
- •Основні механізми формування гіпоксично-ішемічної енцефалопатії
- •16. Механізм патогенної дії іонізуючого випромінювання на організм. Радіочутливість тканини. Загальна характеристика форм променевого ураження.
- •18. Патогенний вплив надмірної та недостатньої інсоляції ультрафіолетовими променями. Фотосенсибілізація.
- •19. Дія на організм високого та низького атмосферного тиску. Патогенез синдромів компресії і декомпресії. Вибухова декомпресія.
- •21. Інфекційний процес, загальні закономірності розвитку. Механізми захисту організму від інфекції
- •24.Патогенез моногенних хвороб з некласичним успадкуванням. Полігенні (мультифакторіальні) хвороби.
- •25.Хромосомні хвороби, їх етіологія, патогенез. Загальна характеристика синдромів Дауна, Клайнфельтера, Шерешевського - Тернера. Роль хромосомних аберацій в етіології і патогенезі пухлин
- •Етіопатогенез та прояви кістозного фіброзу (cystic fibrosis, муковісцидоз) у дитячому віці
- •Принципи діагностики спадкових хвороб. Цитологічні методи. Методи діагностики днк. Принципи профілактики і лікування спадкових хвороб.
- •31. Роль реактивності в патології. Реактивність і резистентність: визначення, види, механізми. Залежність реактивності від віку, статі, спадковості, стану нервової та ендокринної систем.
- •32. Особливості реактивності у дитячому віці.
- •33. Роль фізіологічної системи сполучної тканини в резистентності організму до дії патогенних агентів (вчення о.О. Богомольця). Біологічні бар’єри, їх класифікація.
- •34. Порушення фагоцитозу: причини, механізми, наслідки.
- •35. Характеристика первинних імунодефіцитів, які пов’язані з дефектами фагоцитозу
- •36.Визначення та класифікаціяпервиннихімунодефіцитів.
- •37. Характеристика комбінованих первинних імунодефіцитів
- •38. Характеристика гуморальнихпервиннихімунодефіцитів
- •39Характеристика клітинних первинних імунодефіцитів.
- •41. Види імунної недостатності. Етіологія, патогенез первинних і вторинних імунодефіцитів. Типові прояви імунної недостатності у дитячому віці.
- •42. Етіологія, патогенез сніДу. Патофізіологічна характеристика періодів віл-інфекції. Типові клінічні прояви. Принципи профілактики і терапії віл-інфекції.
- •43. Особливості перебігу віч-інфекції у дітей.
- •44. Класифікація імунних реакцій за механізмами пошкодження клітин або їх дисфункції (за Кумбсом і Джелом).
- •45. Вікові особливості механізмів адаптивного (набутого) імунітету у новонароджених та дітей раннього віку.
- •46. Вікові особливості механізмів вродженого імунітету у новонароджених та дітей раннього віку
- •47. Визначення поняття “алергія”, принципи класифікації алергічних реакцій. Мультифакторіальна природа алергічних захворювань. Класифікація і характеристика алергенів.
- •48. Алергія у дітей. Визначення атопії. Види алергічних реакцій у дитячому віці.
- •50. Алергічні реакції 2 типу (цитотоксичні, опосередковані антитілами), за Кумбсом і Джелом. Етіологія, патогенез, клінічні прояви.
- •51. Алергічніреакції 3 типу (опосередкованіімунними комплексами), за Кумбсом і Джелом. Етіологія, патогенез, клінічні прояви місцевих та системнихреакцій. Сироваткова хвороба.
- •52. Алергічніреакції 4 типу (опосередкованіклітинами), за Кумбсом і Джелом. Етіологія, патогенез, клінічні прояви.
- •55. Аутоімунні реакції/хвороби: загальна характеристика, принципи класифікації, сучасні уявлення про етіологію і патогенез.
- •58.Характеристика універсальних механізмів пошкодження клітин: о2-залежні (дія кисню та його похідних – вільних радикалів; перекісне окислення ліпідів).
- •59.Характеристика універсальних механізмів пошкодження клітин: кальцій-залежні механізми пошкодження клітин.
- •60.Характеристика універсальних механізмів пошкодження клітин: електролітно-осмотичний і ацидотичний механізми пошкодження.
- •61.Механізми пошкодження клітин викликані активацією протеолізу, денатурацією білків та генетичного апарату клітини.
- •65.Зміни фізико-хімічних властивостей у вогнищі гострого запалення. Ацидоз: характеристика та стадії. Тканинна гіперплетія. Зміни колоїдного стану.
- •66.Порушення обміну речовин в осередку запалення.Порушення обміну білків, жирів , вуглеводів та енергетичного гомеостазу .
- •71. Еміграція лейкоцитів в осередку запалення. Послідовність, причини і механізми еміграції лейкоцитів. Роль лейкоцитів у розвитку місцевих та загальних проявів запалення.
- •72. Фагоцитоз. Стадії та механізми. Роль фагоцитозу при запаленні. Порушення фагоцитозу та їх прояви у дітей.
- •74. Роль реактивності організму в розвитку запалення. Зв’язок між паталогічною імунною відповіддю і запаленням. Вплив гормональних чинників на запалення.
- •76. Гарячка: стадії розвитку, зміни терморегуляції, обміну речовин та фізіологічних функцій. Захисне значення та патологічні прояви гарячки. Принципи жарознижувальної терапії. Поняття про піротерапію.
- •77. Особливості розвитку запалення і гарячки у дитячому віці. Патогенетичне обґрунтування застосування протизапальної та жарознижувальної терапії у дитячому віці.
- •78. Основні відмінності між гарячкою, екзогенним перегріванням та іншими видами гіпертермії. Експериментальні моделі гарячки, екзо- та ендогенної гіпертермії.
- •79. Артеріальна і венозна гіперемії: визначення поняття, прояви, види, причини і механізми розвитку, варіанти завершення і наслідки. Дослід к. Бернара.
- •80. Ішемія: визначення поняття, прояви, види, причини, механізми розвитку, наслідки. Механізми ішемічного пошкодження клітин. Синдром ішемія – реперфузія.
- •81. Тромбоз: визначення поняття, види тромбів. Причини, механізми, наслідки тромбоутворення.
- •82. Емболія: визначення поняття, види емболів. Особливості патогенезу емболії великого і малого кіл кровообігу, системи ворітної вени.
- •83. Стаз: визначення поняття, види, причини, патогенез, наслідки.
- •84. Порушення мікроциркуляції, класифікація. Сладж - синдром: визначення поняття, причини і механізми розвитку. Порушення місцевого лімфообігу, види, причини і механізми розвитку.
- •85. Пухлина: визначення поняття, принципи класифікації пухлин. Загальні закономірності пухлинного росту. Молекулярно – генетичні основи безмежного росту і потенційного безсмертя пухлинних клітин.
- •86.Типові властивості доброякісних та злоякісних пухлин. Види анаплазії. Шляхи й механізми метастазування.
- •87. Етіологія пухлин. Загальна характеристика канцерогенів. Фактори ризику (генетичні/хромосомні дефекти, аномалії конституції) і умови виникнення та розвитку пухлин.
- •88. Фізичні канцерогени. Хімічні канцерогени: принципи класифікації, характеристика основних груп. Механізми хімічного канцерогенезу. Коканцерогенез та синканцерогенез. Органотропність канцерогенів.
- •89. Біологічні канцерогенні фактори. Класифікація онкогенних вірусів. Вірус-індуквані та вірус-асоційовані пухлини у тварин і людей. Механізми вірусного канцерогенезу.
- •92.Механізми природного протипухлинного захисту: імунні та не імунні. Сучасні наукові досягнення у імунотерапії онкозахворювань.
- •93.Експериментальне вивчення етіології і патогенезу пухлин: методи індукції, трансплантації, експлантації. Патофізіологічні основи профілактики і лікування пухлин.
- •94.Експериментальне відтворення пухлин. Значення канцерогенних факторів у виникненні пухлин дитячого віку (на прикладі раку шкіри, щитоподібної залози, лейкозів).
- •95.Особливості пухлин дитячого віку: розповсюдженість, поширені типи, гістологічне походження. Поняття про ембріональні пухлини.
- •96. Особливості етіологічних чинників розвитку пухлин дитячого віку. Етіопатогенезретинобластоми.
- •97. Голодування: визначення поняття, класифікація. Зовнішні та внутрішні причини голодування. Характеристика порушень основного обміну і обміну речовин у різні періоди повного голодування (з водою).
- •98. Патофізіологія неповного та часткового (якісного) голодування. Види, причини та механізми найбільш важливих проявів. Поняття про лікувальне голодування. Наслідки голодування у дитячому віці.
- •99. Білково-калорійна недостатність, форми. Патогенез основних клінічних проявів. Квашиоркор: аліментарна білкова недостатність дитячого віку: причини, механізми, прояви.
- •100. Гіпоксія: визначення поняття, класифікація, етіологія, патогенез. Обмін речовин та пристосувально-компенсаторні реакції при гіпоксії. Механізми гіпоксічного ушкодження клітин.
- •Етіологія і патогенез екзогенної гіпоксічної гіпоксії. Гірська та висотна хвороба. Зміни газового складу та рН крові.
- •Етіологія і патогенез дихальної (респіраторної) гіпоксії. Зміни газового складу та рН крові.
- •Класифікація, етіологія і патогенез циркуляторної гіпоксії. Зміни газового складу та рН крові.
- •Крива дисоціації оксигемоглобіну – причини та патогенетичне значення порушень насичення гемоглобіну киснем (роль патологічних форм гемоглобіну – HbS, HbH, HbBart). Ефект Бора.
- •106. Етіологія і патогенез тканинноїгіпоксії. Причини порушенняутилізаціїкисню. Змінигазового складу та рН крові.
- •107. Порушення в системах організму при гіпоксії. Компенсаторно-пристосувальніреакції, значенняекспресії hif-1 – генетично-запрограмованоївідповіді на гіпоксію.
- •108. Системні та місцеві механізми екстреної адаптації к гіпоксії. Механізми довготривалої адаптації до хронічній гіпоксії.
- •109. Патофізіологічні основи профілактики та лікування гіпоксічних станів. Гіпербарична оксигенація (гбо). Можливі негативні наслідки кисневої терапії.
- •110. Механізми більш високої стійкості новонароджених до гіпоксії порівняно з дорослими.
- •113. Класифікація, причини і механізми розвитку гіпоглікемічних станів. Патогенез та прояви гіпоглікемічної коми. Профілактика та невідкладні заходи при гіпоглікемії у дітей.
- •114.Класифікація та етіопатогенез синдрому неонатальної гіпоглікемії
- •117. Поняття про діабетичну ембріо- та фетопатію. Їхні патогенез та наслідки для дитини.
- •118. Етіологія та патогенез діабетичного кетоацидозу у дітей, хворих на цукровий діабет.
- •119. Патогенез клінічних проявів діабетичного кетоацидозу у дітей, хворих на цукровий діабет. Основні напрямки терапії діабетичного кетоацидозу.
- •121. Ускладнення хронічної гіперглікемії (цукрового діабету). Причини та механізми різних видів ком при цукровому діабеті. Віддалені ускладнення діабету.
- •123. Порушенняліпідногообміну: причини, механізми, прояви. Залежністьрозвиткудисліпопротеїнемійвідфакторівсередовища, спадковості, супутніхзахворювань. Принципикласифікаціїдисліпопротеїнемій.
- •124. Етіологія і патогенез первинних (спадкових) і вториннихгіперліпопротеїнемій.
- •125. Ожиріння: визначенняпоняття, класифікації; етіологія і патогенез окремих форм. Експериментальнемоделюванняожиріння. Медичніпроблеми, пов’язані з ожирінням.
- •126.Етіологія та класифікація синдромів генетичного ожиріння у дітей.
- •127.Позитивний і негативний баланс азоту. Види гіперазотемії. Зміни білкового складу крові.Спадкові порушення обміну амінокислот.
- •128. Порушення пуринового та піримідинового обміну. Етіологія, патогенез подагри.
- •129.Спадкові порушення обміну амінокислот: фенілкетонурія, алкаптонурія, альбінізм, тирозиноз. Можливості їх фармокорекції у дитячому віці.
- •130.Гіпо- та гіпервітамінози: види, причини і механізми розвитку. Патогенез основних клінічних проявів. Принципи корекції вітамінної недостатності.
- •Особливості гіпо- та гіпервітамінозів у дитячому віці(а,д,е,в)
- •Порушення водно-сольового обміну.Форми гіпо- і гіпергідрії,етіологія,патогенез.Компенсаторно-пристосувальні механізми.
- •133.Порушення обміну натрію і калію: причини, клінічні прояви та компенсаторно-пристосувальні механізми.
- •134.Механізми регуляції водно-сольового обміну, компенсаторні реакції гіпо-та гіпергідрії.Гіперальдостеронізм,нецукровий діабет,гіпотиреоз.
- •135.Набряки визначення, класифікація, причини , механізми розвитку.
- •136. Механізми та прояви патологічноїдіїфакторіввиникненнянабряків (гідродинамічний, онкогенний, лімфогенний, мембраногенний). Гіпопротеїнемічнінабрякидитячоговіку.
- •137. Поняття про неімунну водянку плода, їїетіопатогенез.
- •138. Поняття про синдром імунної водянки плода, йогоетіопатогенез.
- •139. Поняття про «невідчутну» втратурідини у новонародженихнемовлят: етіологічніфактори, механізми, принципипрофілактики.
- •140. Причини та патогенез гострого запального набрякулегеньдитячоговіку (респіраторногодистрес-синдрому).
- •141. Ацидоз: визначення поняття, класифікація, причини розвитку. Компенсаторні та патологічні реакції. Показники кислотно-основного стану при різних видах ацидозу, принципи корекції.
- •142. Негазовий ацидоз (метаболічний, видільний, екзогенний). Форми канальцевого ацидозу. Синдром Баттлера-Олбрайта.
- •143.Алкалоз: визначення поняття, класифікація, причини розвитку. Компенсаторні та патологічні реакції. Показники кислотно-основного стану при різних видах алкалозу, принципи корекції.
- •144. Особливості підтримання кислотно-основного стану у дітей.
- •Другий семестр
- •2.Дегенеративні та регенеративні форми еритроцитів. Етіологія, патогенез, гематологічна характеристика постгеморагічної анемії (гострої і хронічної)
- •3.Гемолітичні анемії. Класифікація гемолітичних анемій за етіологією, за місцем гемолізу. Механізми гемолізу
- •4.Набуті гемолітичні анемії. Класифікація за етіологією, механізми гемолізу.
- •5. Спадкові гемолітичні анемії Спадкові мемранопатії. Причини, механізми, клінічні прояви
- •6. Спадкові гемолітичні анемії. Ферментопатії. Причини, механізми, клінічні приклади
- •7. Спадкові гемолітичні анемії. Гемоглобінопатії. Серпоподібно клітинні анемії ( генетичний дефект, що її спричинює, тип спадкування, патогенез, картина крові)
- •8. Спадкові гемолітичні анемії. Патологічні форми еритроцитів, характерні для різних видів гемолітичних анемії. Загальні прояви та механізми компенсації.
- •10. Класифікації анемій, пов’язаних з порушеннями еритропоезу ( дефіцитні, дисрегуляторні, гіпо-, апластичні та ін.), загальна характеристика причин і механізмів розвитку
- •11. Залізодефіцитні анемії. Етіологія, патогенез, зміни периферичної крові. Поняття про залізорефрактерні анемії
- •Гіпо- та апластична анемія. Етіологія, патогенез, прояви.
- •14.Лейкоцитоз, принципи класифікації. Причини та механізми розвитку реактивного та перерозподільного лейкоцитозу (на прикладі зсувів після прийому їжі).
- •15.Механізм фізіологічного лейкоцитозу новонароджених. Особливості лейкоформули в дітей різного віку
- •16.Нейтрофільний, еозинофільний, базофільний, лімфоцитарний і моноцитарний лейкоцитоз (при яких патологічних процесах та захворюваннях виникає кожен з цих видів).
- •18. Патогенний вплив надмірної та недостатньої інсоляції ультрафіолетовими променями. Фотосенсибілізація.
- •19. Дія на організм високого та низького атмосферного тиску. Патогенез синдромів компресії і декомпресії. Вибухова декомпресія.
- •21. Інфекційний процес, загальні закономірності розвитку. Механізми захисту організму від інфекції.
- •22. Патогенез гострих і хронічних лейкозів. Картина крові при гострих та хронічних лейкозах; системніпорушення в організмі при лейкозах.
- •23. Прояви пухлинноїпрогресії при лейкозах, поняття про моноклонову та поліклоновустадіюлейкозів, «бластний криз», «лейкемоїдний провал», лейкозніінфільтрати.
- •24. Лейкози у дітей: найбільш часті форми, клінічні прояви, патогенетичне обґрунтування можливих напрямків лікування.
- •25.Механізмитромбоцитарно-судинного та коагуляційного гемостазу. Можливімеханізмипорушень.
- •26.Методивизначення гемостазу. Тромбоеластографія: методика визначення, прояви гіпер- та гіпокоагуляції.
- •27) Порушення тромбоцитарно-судинного гемостазу. Вазопатії. Механізми та клінічні приклади.
- •28) Етіологія та патогенез тромбоцитопеній та тромбоцитопатій. Механізми порушень адгезії, агрегації тромбоцитів, вивільнення тромбоцитарних гранул.
- •29) Порушення коагуляційного гемостазу: причини та механізми порушень окремих фаз згортання крові. Порушення системи антикоагулянтів та фібринолізу.
- •31) Клінічні форми та етіопатогенез геморагічної хвороби новонароджених.
- •32.Визначення понять недостатність кровообігу, серцева недостатність. Класифікація. Поняття про гостру та хронічну недостатність кровообігу.
- •33.Види серцевої недостатності (за перебігом, за патогенезом, за переважним ураженням різних відділів серця) – коротка характеристика.
- •35.Види навантаження на серце. Причини, прояви та можливі компенсаторні реакції.
- •36.Внутрішньосерцеві механізми компенсації підвищеного навантаження та їх характеристика.
- •37.Позаміокардіальні механізми компенсації підвищеного навантаження та їх характеристики.
- •38.Гіпертрофія міокарду, стадії розвитку гіпертрофії за ф.Меєрсоном
- •39.Особливості іннервації, кровопостачання, структури та метаболізму гіпертрофованого серця. Наслідки гіпертрофії.
- •40.Порушення гемо- та кардіодинаміки за умов гострої недостатності кровообігу
- •41.Патогенез хронічної серцевої недостатності. Механізми розвитку основних клінічних проявів хронічної недостатності кровообігу(гіпоксії,ацидозу, задишки, ціанозу,набряків).
- •Недостатність серця від ушкодження міокарду, їх види та прояви.
- •1. Порушення збудливості і збудження кардіоміоцитів.
- •Некоронарогенні ушкодження серця, їх етіологія та патогенез, експериментальне моделювання.
- •44. Патогенез нейрогенних ушкоджень серця.
- •45. Коронарогенні ушкодження серця. Недостатність вінцевого кровообігу. Причини та механізми розвитку.
- •46. Ішемічна хвороба серця, її прояви. Стенокардія, інфаркт міокарду.
- •47.Прояви та ускладнення інфаркту міокарда. Некротично-резорбційний синдром, синдром Дресслера.
- •48.Можливі наслідки ішемії міокарду. Реперфузійний синдром, етіологія та патогенез.
- •49.Гостра серцева недостатність, етіологія, основні прояви.
- •50.Порушення ритму серця. Види аритмій.
- •51.Особливості проявів, причини розвитку аритмій у дітей. (Причини, з яких найчастіше зустрічаються у дітей аритмії).
- •52. Синдром подовженого інтервалу qt. Екг прояви, ускладнення
- •53. Порушення автоматизму. Класифікація, патогенез, прояви.
- •54. Екстрасистоли: механізм виникнення ектопічних вогнищ
- •55. Порушення провідності. Блокади та основні електрокардіографічні
- •56. Одночасне порушення автоматизму та провідності. Тремтіння,
- •57.Артеріальна гіпертензія: визначення поняття, принципи класифікації. Первинна та вторинна артеріальна гіпертензія. Гемодинамічні варіанти артеріальної гіпертензії.
- •Первинна артеріальна гіпертензія як мультифакторіальне захворювання. Етіологія гіпертонічної хвороби, характеристика факторів ризику.
- •60.Стадії гіпертонічної хвороби та її патогенез. Роль ренін-ангіотензин-альдостеронової системи в патогенезі артеріальної гіпертензії.
- •Класифікація гіпертонічної хвороби
- •Патогенез
- •61. Причини та механізми розвитку вторинних артеріальних гіпертензій.
- •Патогенез синдрому відкритої артеріальної протоки у новонароджених. Принципи лікування
- •72.Фагоцитоз.Стадії та їх механізми.Роль фагоцитозу при запаленні.Порушення фагоцитозу та їх прояви у дитячому віці.
- •74.Роль реактивності організму в розвитку запалення.Особливості запалення у дтячому віці.Зв*язок між патологічною імунною відповіддю і запаленням.Вплив гормональних чинників на запалення.
- •76.Гарячка:стадії розвитку,зміни терморегуляції,обміну речовин та фізіологічних функцій.Захисне значення та патологічні прояви гарячки.Принципи жарознижувальної теріпіїї.Поняття про піротерапію.
- •77. Порушення регуляції зовнішнього дихання. Брадипное, тахіпное, гіперпное, апное.
- •78. Періодичне дихання, термінальне дихання. Етіологія, патогенез.
- •79. Задишка (диспное). Причини та механізми її розвитку.
- •80. Поняття про синдром транзиторного тахіпное новонароджених, його етіопатогенез.
- •81. Поняття про синдром раптової смерті немовлят, фактори ризику, гіпотези патогенезу.
- •82. Етіопатогенез гострого респіраторного дистрес-синдрому новонароджених. Принципи лікування та попередження.
- •83. Порушення травлення в порожнині рота. Етіологія, патогенез карієсу та пародонтозу. Причини, механізми та наслідки порушень слиновиділення.
- •84.Причини порушення функцій стравоходу. Дивертікули стравоходу. Гастроезофагальн рефлексна хвороба.
- •85. Порушення секреторної функцій шлунка. Патологічна шлункова секреція, види; причини та механізми розвитку. Роль нервових та гуморальних механізмів у порушенні секреції.
- •86.Виразкова хвороба. Етіологія та патогенез. Фактори ушкодження, причини зниження захисних властивостей та регенераторної здатності шлунку та 12-палої кишки. Патогенез виразок при стресі.
- •87. Системні та місцеві фактори ульцерогенезу. Захисні механізми при виразковій хворобі. Ваги Шія.
- •88. Пептична виразка шлунку – причини та механізми виникнення. Патогенетичне обґрунтування напрямків корекції.
- •89. Роль хелікобактер пілори у виникненні виразок шлунку та 12-палої кишки. Стадії та механізми ульцерогенезу. Патогенетичне обґрунтування діагностики та напрямків лікування.
- •90. Порушення травлення в кишках, етіологія, патогенез. Синдром мальдигестії: визначення поняття, прояви.
- •91. Порушення порожнинного та пристінкового травлення в кишках. Синдром мальабсорбції: визначення поняття, прояви.
- •92. Етіологія та патогенез гострого та хронічного панкреатиту. Патогенез панкреатичного шоку .
- •93.Порушення рухової функції шлунка та кишок .Механізм розвитку основних проявів шлункових та кишкових дискінезій.
- •94. Кишкова непрохідність : види ,етіологія ,патогенез.
- •95. Етіопатогенез некротичного ентероколіту у новонароджених.
- •96. Недостатність печінки – визначення поняття , клаасифікація недостатності печінки за різними принципами класифікації.Значення здатності органу до регенерації.
- •97. Визначення та поняття цирозу печінки. Причини, компенсаторні механізми, стадії розвитку та типові прояви.
- •98. Етіологія та патогенез печінкової недостатності. Типові прояви (синдроми).
- •99. Експериментальні моделі недостатності печінки. Фістули Екка, Екка-Павлова, ангіостомія за Лондоном.
- •100. Порушення вуглеводного, білкового та ліпідного обміну при недостатності печінки. Клінічні прояви та їх механізми.
- •101.Порушення дезінтоксикаційної функції печінки. Види, етіологія та патогенез печінкової коми. Роль церебротоксичних речовин у розвитку печінкової енцефалопатії.
- •102. Порушення жовчоутворювальної та жовчовидільної функції печінки. Види жовтяниць. Їх етіологія та патогенез.
- •103. Порушення обміну жовчних пігментів при різних видах жовтяниць: вміст білірубіну та його фракцій, уробіліногену і стеркобеліну у крові та сечі.
- •104. Дія жовчних кислот на організм. Холемічний та ахолічний синдроми при різних видах жовтяниць. Етіопатогенез фізіологічної жовтяниці новонароджених
- •105. Патогенез білірубінової енцефалопатії новонароджених («ядерної жовтяниці»): механізми нейротоксичності білірубіну.
- •106. Дисхолія. Жовчокам’яна хвороба. Фактори утворення жовчних каменів.
- •108. Причини та механізми порушення клубочкової фільтрації, канальцевої реабсорбції та секреції. Використання функціональних проб для визначення стану основних функцій нирок.
- •109. Кількісні та якісні зміни складу сечі. Олігурія, анурія та поліурія. Водний, осмотичний та гіпертензивний діурез. Гіпо- та ізостенурія.
- •110. Патологічні компоненти сечі: протеїнурія, циліндрурія, глюкозурія, аміноацидурія, гематурія, лейкоцитурія. Поняття про селективну і неселективну протеїнурію та її механізми.
- •Сечовий та нефротичний синдроми: складові та механізми їх виникнення.
- •113.Етіологія та патогенез хронічної ниркової недостатності. Уремія. Уремічна кома
- •Механізми розвитку загальних проявів при недостатності функції нирок: набряків, артеріальної гіпертензії, анемії, ацидозу, остеодистрофії.
- •Особливості розвитку гострого гломерулонефрита у дитячому віці: причини, патогенез та прояви.
- •117. Етіопатогенез гемолітико-уремічного синдрому (гус) у дітей.
- •118.Етіопатогенез синдрому Фанконі у дітей.
- •119.Загальні механізми порушення функції ендокринної системи (гіпофункція, гіперфункція, дисфункція ендокринних залоз; первинні, вторинні ендокринопатії).
- •120.Поняття ендокринної регуляції. Дисрегуляторні ендокринопатії.
- •121. Залозисті ендокринопатії: причини, механізми та прояви.
- •122. Периферичні ендокринопатії: причини, механізм та прояви.
- •123. Патологія гіпоталамо-гіпофізарної системи. Причини виникнення та механізми розвитку синдромів надлишку та нестачі гіпофізарних гормонів.
- •124.Етіологія, патогенез, клінічні прояви пангіпопітуітаризму. Причини, механізми, клінічні прояви парціальної недостатності гормонів аденогіпофіза (стг, ттг, актг, гонадотропінів).
- •125.Причини та прояви гігантизму та карликового нанізму у дитячому віці. Принципи патогенетичної корекції гормональних порушень
- •126. Патофізіологія нейрогіпофізу. Нецукровий діабет: причини, механізми та прояви. Принципи патогенетичної корекції гормональних порушень.
- •Недостатність кори наднирників: види (первинна, вторинна; гостра, хронічна). Етіологія, патогенез, клінічні прояви хронічної наднирникової недостатності. Хвороба Аддісона.
- •Синдром відміни глюкокортикоїдів. Петля зворотного зв’язку у ендокринній регуляції, принципи призначення та відміни глюкокортикоїдів.
- •Гіперфункція кори надниркових залоз. Гіперфункція клубочкової зони кори – первинний та вторинний гіперальдостеронізм: етіологія, механізми та прояви.
- •Етіопатогенез спадкових порушень синтезу та периферичної дії альдостерону в дитячому віці.
- •132. Патологія мозкової речовини наднирників. Феохромоцитома: причини і прояви.
- •133. Гіпотиреоз: класифікація, причини і механізми розвитку, патогенез основних порушень в організмі.
- •134. Гіпертиреоз: класифікація, причини і механізми розвитку, патогенез основних порушень в організмі.
- •135. Етіопатогенез вродженого гіпертиреозу, клінічні прояви.
- •136. Зоб: види зобу, їх етіологія і патогенез; характеристика порушень функціонального стану залози, напрямки лікування та профілактики.
- •Гіпотиреоз
- •Гіпертиреоз
- •Дифузнийтоксичний зоб (хвороба Грейвса)
- •137. Дифузно-токсичний зоб: причини, механізми, прояви та напрямки патогенетично обґрунтованого лікування
- •138. Порушення функції паращитоподібних залоз: причини, механізми, прояви.
- •139. Порушення функції статевих залоз: первинні та вторинні стани гіпер- і гіпогонадизму.
- •140. Класифікація та патогенез адреногенітального синдрому у дитячому віці.
- •141. Етіопатогенез та прояви синдрому тестикулярної фемінізації у дітей та підлітків.
- •142.Стрес. Визначення поняття, причини і механізми розвитку, стадії. Поняття про “хвороби адаптації".
- •143.Особливості розвитку типових процесів в нервовій системі патологічних
- •144.Порушення сенсорної функції нервової системи
- •146.Порушення рухової функції нервової системи
- •147.Порушення трофічної функції нервової системи. Нейрогенні дистрофії. Етіологія, патогенез.
- •148.Етіопатогенез та принципи лікування перинатальної гіпоксично-ішемічної енцефалопатії
- •149.Старіння. Сучасні теорії старіння, засоби продовження активного життя за о.О. Богомольцем.
- •150.Екстремальні стани, визначення поняття, види екстремальних станів.
- •151. Шок. Визначення поняття, етіологія шокових станів. Види шоків.
- •152.Загальні елементи патогенезу шокових станів. Порушення нейро-ендокринної системи, порушення системної гемодинаміки та мікроциркуляції. Клітинні порушення при шоках. «Шокові» органи.
- •153. Особливості розвитку різних видів шоку: гіповолемічного, кардіогенного, септичного, анафілактичного, травматичного. Crash-синдром.
- •154. Колапс. Етіологія, патогенез.
- •155. Кома. Визначення поняття, класифікація. Роль порушень енергозабезпечення головного мозку, осмотичних розладів, іонного та кислотно-основного гомеостазу в патогенезі коми .
- •156. Патогенез різних видів ком: при механічних травмах, метаболічних ком (діабетичних, печінкової, уремічної).
- •156. Патогенез різних видів ком: при механічних травмах, метаболічних ком(діабетичній, печінкової, уремічної).
- •157. Значення гіпоглікемічної коми в практиці лікаря –педіатора, її ознаки та міри запобігання.
- •158. Особливості шоку у дітей.
- •159. Особливості гіповолемічного шоку в дітей.
- •160. Особливості септичного шоку в дітей.
- •161. Особливості анафілактичного шоку в дітей.
Патогенез
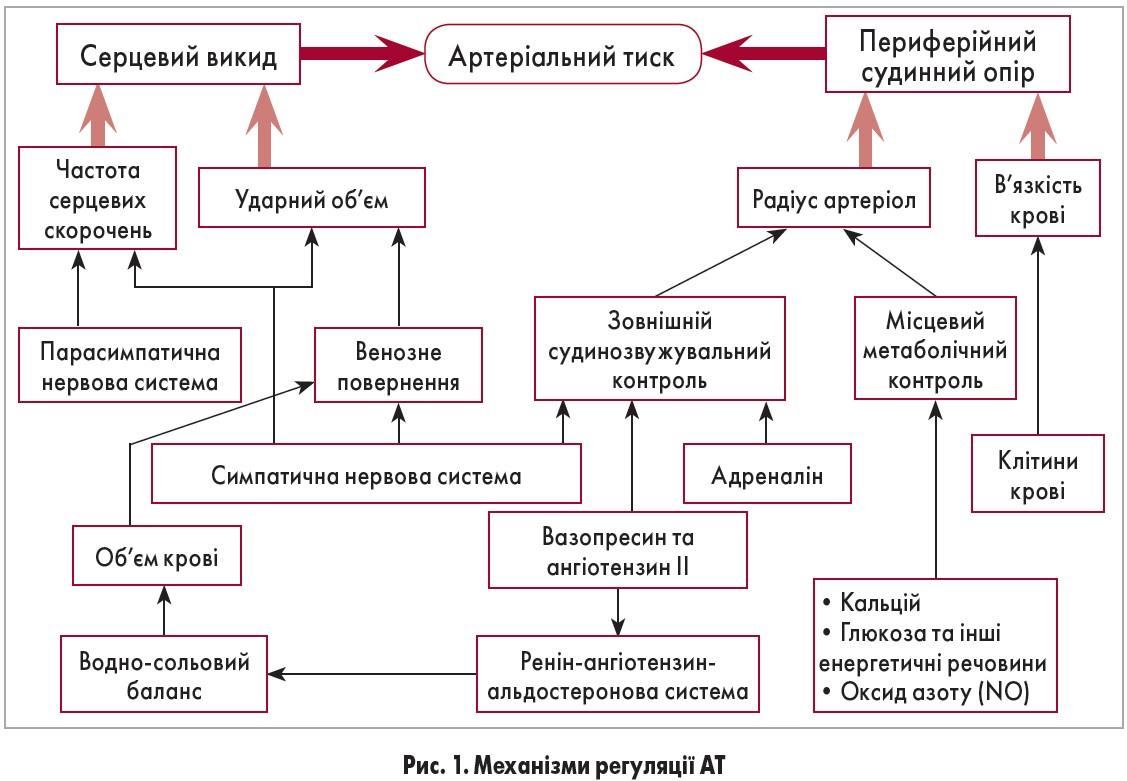
У патогенезі гіпертонічної хвороби найбільше значення мають порушення центральних і ниркових механізмів регуляції артеріального тиску, ендотеліальна дисфункція та інші фактори. Генетичні дефекти можуть сприяти артеріальній гіпертензії внаслідок порушення різних ланцюжків регуляції артеріального тиску – трансмембранний рух іонів Na і Са, надмірне продукування пресорних речовин (або дефіцит депресорних), підвищення чутливості рецепторів до їхньої дії. Порушується механізм регуляції обміну Na, нервової регуляції артеріального тиску, ренін-ангіотензин-альдостеронової системи, змінюються реологічні властивості крові. Артеріальний тиск залежить від хвилинного об'єму серця і загального периферичного судинного опору. Артеріальний тиск підвищується при збільшенні цих параметрів або одного з них. У більшості випадків підвищення артеріального тиску спочатку зумовлене переважно збільшенням хвилинного об'єму серця. Надалі зростає загальний периферичний судинний опір. Це пов'язано з подальшим порушенням регуляції судинного тонусу. Має значення і механічне звуження просвіту артерій внаслідок підвищення вмісту в стінці судини натрію і води (що зазвичай зумовлює і підвищення її чутливості до пресорних стимулів). У тяжчих формах хвороби звуженню просвіту сприяє ураження судинної стінки (фібриноїдний некроз, васкуліт, гіпертрофія прошарків судинної стінки та атеросклероз), яке поступово підвищує загальний периферичний судинний опір. Крім того, цьому сприяє погіршання реологічних властивостей крові, підвищення її в'язкості. Усе це призводить до ішемії органів. Найчутливіші органи (органи-мішені) – це серце, мозок, нирки.
Підвищення систолічного тиску в лівому шлуночку викликає його гіпертрофію. Посилюється робота серця, що в поєднанні з його гіпертрофією підвищує потребу міокарда в кисні, а розвиток атеросклерозу коронарних артерій призводить до ІХС – стенокардії, інфаркту міокарда.
Гіпертрофія і кардіосклероз знижують скоротливу здатність міокарда і призводять до розвитку серцевої недостатності.
Ураження судин мозку веде до гіпертонічної енцефалопатії, гострого порушення мозкового кровообігу. Ураження судин нирок призводить до розвитку нефросклерозу, зниження функції нирок, хронічної ниркової недостатності
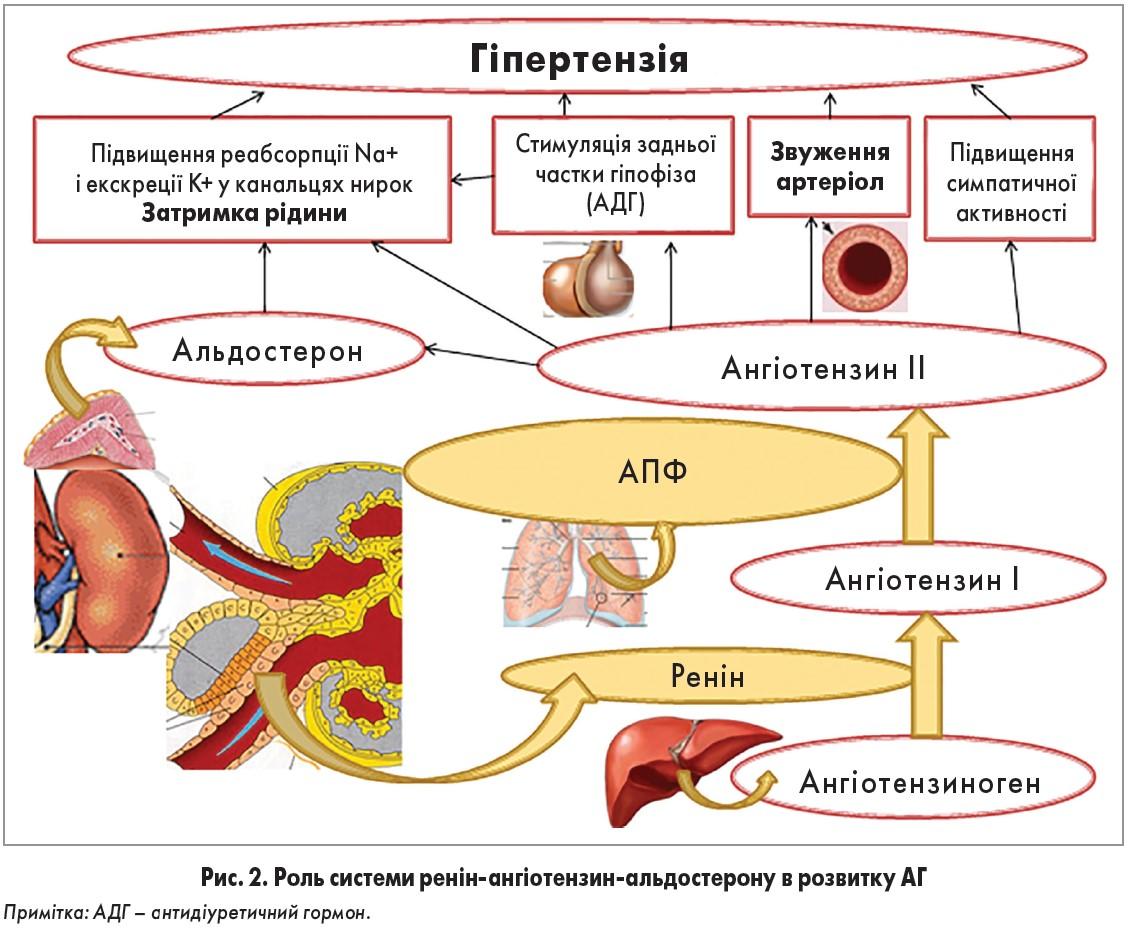
Ренін-ангіотензинна система пов'язана з функціонуванням юкстагломеруляр-ного апарату нирок (ЮГА). Цілий ряд факторів (порушення кровообігу в нирках, активація симпатоадреналової системи, зменшення концентрації іонів натрію в плазмі крові) викликає вивільнення клітинами ЮГА в кров протеолітичного ферменту — реніну (рис. 76). Ренін діє на а -глобулін плазми крові (ангіотензиноген) і відщеплює від нього пептид, що складається з десяти амінокислотних залишків. Ця речовина, яка ще не має будь-якої біологічної активності, отримала назву ангіотензин І. При проходженні через капіляри легень від ангіотензину І під впливом ферменту кон-вертази, що міститься на поверхні ендотеліальних клітин, відщеплюється дві амінокислоти, у результаті чого утворюється ангіотензин II. Далі під впливом ангіотениназ утворюються ангіотензин III (складається з 7 амінокислотних залишків) та інші пептиди, що містять 6,5 і менше амінокислот і не мають біологічної активності.

