
- •Методичні рекомендації
- •Для викладачів
- •Методические рекомендации
- •Для преподавателей
- •1. Конкретні цілі:
- •2. Базовий рівень підготовки.
- •3. Організація змісту учбового матеріалу.
- •1. Суб'єктивне обстеження пацієнта
- •3. Попередній діагноз
- •4. План обстеження хворого
- •5. Результати лабораторних, клінічних, біохімічних і спеціальних методів дослідження
- •6. Клінічний діагноз.
- •7. Диференціальний діагноз.
- •8. Остаточний діагноз
- •9. Етіологія і патогенез основного захворювання
- •10. Основні принципи лікування
- •11. Щоденник з відображенням динаміки захворювання і корекції лікарських призначень.
- •13. Прогноз захворювання. Реабілітація пацієнта. Рекомендації пацієнтові.
- •14. Результат захворювання
- •4. План і організаційна структура навчального заняття по дисципліні.
- •4.5. Види самостійної роботи студентів.
- •3. Тестові завдання з множинним вибором:
- •4. Завдання для самоконтролю:
- •4.7. Розподіл балів, які присвоюються студентам.
- •5. Оцінювання дисципліни.
- •6. Література.
- •Сучасні методи діагностики захворювань снщс. Артроскопія, її можливості в діагностиці та лікуванні захворювань снщс.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •6. Література.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •4.План і організаційна структура навчального заняття з дисципліні.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •6. Література.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •3. Організація змісту учбового матеріалу.
- •4.План і організаційна структура учбового заняття по дисципліні.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором відповіді:
- •4. Завдання для самоконтролю:
- •4.6. Перелік індивідуальних завдань.
- •4.8. Перелік теоретичних питань до підсумкового модульного контролю:
- •6. Література.
- •Диференційна діагностика, лікування, профілактика.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •3. Організація змісту учбового матеріалу.
- •4.План і організаційна структура учбового заняття по дисципліні.
- •4.5. Види самостійної роботи студентів
- •3.Тестовые задания с множественным выбором:
- •4. Задачі для самоконтролю:
- •6. Література:
- •Класифікація, клініка, діагностика, лікування.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •3. Організація змісту учбового матеріалу.
- •4.План і організаційна структура учбового заняття по дисципліні.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором відповіді:
- •4. Задачі для самоконтролю:
- •6. Література:
- •Синдром больової дисфункції скронево-нижньощелепного суглобу.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •3. Організація змісту учбового матеріалу.
- •4.План і організаційна структура учбового заняття по дисципліні.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором відповіді:
- •4. Задачі для самоконтролю:
- •4.6. Перелік індивідуальних завдань.
- •4.8. Перелік теоретичних питань до підсумкового модульного контролю (з типової учбової програми).
- •4.9. Перелік практичних завдань і робіт до підсумкового модульного контролю (з типової учбової програми).
- •6. Література:
- •Скронево-нижньощелепного суглобу».
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •3. Організація змісту учбового матеріалу.
- •4.План і організаційна структура учбового заняття по дисципліні.
- •4.5. Види самостійної роботи студентів.
- •4. Завдання для самоконтролю:
- •4.6. Перелік індивідуальних завдань.
- •6. Література:
- •Показання та протипоказання.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •4.План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •2. Тестові завдання з однією правильною відповіддю:
- •3. Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •6. Література:
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •3. Організація змісту навчального матеріалу.
- •4. План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •2. Тестові завдання з однією правильною відповіддю:
- •3.Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •4.8. Перелік теоретичних питань до підсумкового модульного контролю (з типової навчальної програми).
- •4.9. Перелік практичних завдань та робіт до підсумкового модульного контролю.
- •6. Література.
- •Методи заготовки стебла, міграції.
- •1. Конкретні цілі:
- •2. Базовий рівень підготовки.
- •3. Організація змісту навчального матеріалу.
- •4. План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •2. Тестові завдання з однією правильною відповіддю:
- •3. Тестові завдання з множинним вибором:
- •4.Задачі для самоконтролю:
- •4.8. Перелік теоретичних питань до підсумкового модульного контролю (з типової навчальної програми).
- •4.9. Перелік практичних завдань та робіт до підсумкового модульного контролю (з типової навчальної програми).
- •6. Література:
- •Вільна пересадка шкіри та слизової оболонки.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •3. Організація змісту навчального матеріалу.
- •4.План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •6. Література:
- •Спеціальні методи обстеження тематичних хворих.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •4.План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •4.9. Перелік практичних завдань та робіт:
- •6. Література:
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •4.План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •6. Література:
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •4. План і організаційна структура навчального заняття по дисципліні.
- •4.5. Види самостійної роботи студентів.
- •3. Тестові завдання з множинним вибором:
- •4. Завдання для самоконтролю:
- •6. Література:
- •Класифікація, клініка, діагностика, лікування.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •3. Організація змісту учбового матеріалу.
- •2. Подовження тіла нижньої щелепи.
- •3. Подовження гілки та тіла нижньої щелепи.
- •4. План і організаційна структура навчального заняття по дисципліні.
- •4.5. Види самостійної роботи студентів.
- •3. Тестові завдання з множинним вибором:
- •4. Завдання для самоконтролю:
- •6. Література:
- •Методи кісткової пластики і показання до них.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •4. План і організаційна структура навчального заняття по дисципліні.
- •4.5. Види самостійної роботи студентів.
- •3. Тестові завдання з множинним вибором:
- •4. Завдання для самоконтролю:
- •6. Література:
- •Клініка, діагностика, лікування.
- •1.Конкретні цілі:
- •3.Організація змісту навчального матеріалу.
- •4. План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •3. Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •6. Література:
- •Діагностика, суть методів лікування і показання до них.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •4. План і організаційна структура навчального заняття по дисципліні.
- •4.5. Види самостійної роботи студентів.
- •3. Тестові завдання з множинним вибором:
- •4. Завдання для самоконтролю:
- •6. Література:
- •І деформацій кісток лицевого черепу.
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •4.План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •6. Література:
- •Та деформацій кісток лицевого скелету»
- •1. Конкретні цілі:
- •2. Базовий рівень підготовки.
- •4.План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •6. Література:
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •6. Література:
- •Показання, протипоказання, забезпечення.
- •1. Конкретні цілі:
- •2. Базовий рівень підготовки.
- •3. Організація змісту навчального матеріалу.
- •4. План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •3. Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •4.6. Перелік індивідуальних завдань.
- •4.8. Перелік теоретичних питань до підсумкового модульного контролю:
- •4.9. Перелік практичних завдань та робіт:
- •6. Література:
- •1. Конкретні цілі:
- •2. Базовий рівень підготовки.
- •3. Організація змісту навчального матеріалу.
- •4. План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •3. Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •4.6. Перелік індивідуальних завдань.
- •4.8. Перелік теоретичних питань до підсумкового модульного контролю:
- •4.9. Перелік практичних завдань та робіт:
- •6.Література:
- •1.Конкретні цілі:
- •2.Базовий рівень підготовки.
- •4.План і організаційна структура учбового заняття по дисципліні.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором:
- •4.9. Перелік практичних завдань і робіт :
- •6. Література:
- •1. Конкретні цілі:
- •2. Базовый рівень підготовки.
- •3. Организація змісту навчального матеріалу.
- •4. План і організаційна структура навчального заняття з дисципліни
- •3. Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю.
- •4.6. Перелік індивідуальних завдань.
- •4.8. Перелік теоретичних питань до підсумкового модульного контролю.
- •4.9. Перелік практичних завдань та робіт до підсумкового модульного контролю.
- •6. Література:
- •1.Конкретні цілі:
- •3.Організація змісту навчального матеріалу.
- •4. План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •3. Тестові завдання з множинним вибором:
- •4. Задачі для самоконтролю:
- •6. Література:
- •1.Конкретні цілі:
- •2. БазоВиЙ ріВень ПіДготовки.
- •3.Організація змісту навчального матеріалу.
- •4. План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •3.Тестові завдання з множинним вибором:
- •6. Література:
- •3.Организація змісту навчального материалу.
- •4.План та організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •1. Конкретні цілі:
- •2. Базовий рівень підготовки.
- •3. Організація змісту навчального матеріалу.
- •4. План і організаційна структура навчального заняття з дисципліни.
- •4.5. Види самостійної роботи студентів.
- •4.6. Перелік індивідуальних завдань.
- •4.8. Перелік теоретичних питань до підсумкового модульного контролю.
- •4.9. Перелік практичних завдань та робіт дивитися методичні рекомендації попередніх тем.
- •6. Література:
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •1. Субъективное обследование пациента
- •3. Предварительный диагноз
- •4. План обследования больного
- •5. Результаты лабораторных, клинических, биохимических и специальных методов исследования
- •6. Клинический диагноз.
- •7. Дифференциальный диагноз.
- •8. Окончательный диагноз
- •9. Этиология и патогенез основного заболевания
- •10. Основные принципы лечения
- •11. Дневник с отображением динамики заболевания и коррекции врачебных назначений.
- •13. Прогноз заболевания. Реабилитация пациента. Рекомендации пациенту.
- •14. Исход заболевания
- •4. План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •3. Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •6. Литература.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •4.План и организационная структура учебного занятия из|с| дисциплины.
- •4.5. Виды самостоятельной работы студентов.
- •3.Тестовые задания|задачи| с множественным выбором:
- •4. Задачи для самоконтроля:
- •6. Литература:
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •4.План и организационная структура учебного занятия из|с| дисциплины.
- •4.5. Виды самостоятельной работы студентов.
- •4. Задачи для самоконтроля:
- •6. Литература:
- •Этиология, классификация, клиника, диагностика, лечение.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •3. Организация содержания учебного материала.
- •4.5. Виды самостоятельной работы студентов
- •3.Тестовые задания с множественным выбором ответа:
- •4. Задачи для самоконтроля:
- •4.6. Перечень индивидуальных заданий.
- •6. Литература:
- •Клиника, дифференциальная диагностика, лечение, профилактика.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •3. Организация содержания учебного материала.
- •4.План и организационная структура учебного занятия по дисциплине
- •4.5. Виды самостоятельной работы студентов
- •4. Задачи для самоконтроля:
- •4.6. Перечень индивидуальных заданий.
- •6. Литература:
- •Классификация, клиника, диагностика, лечение.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •3. Организация содержания учебного материала.
- •4.План и организационная структура учебного занятия по дисциплине
- •4.5. Виды самостоятельной работы студентов.
- •3.Тестовые задания с множественным выбором ответа:
- •4. Задачи для самоконтроля:
- •4.6. Перечень индивидуальных заданий.
- •6. Литература:
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •3. Организация содержания учебного материала.
- •4.План и организационная структура учебного занятия по дисциплине
- •4.5. Виды самостоятельной работы студентов.
- •3.Тестовые задания с множественным выбором ответа:
- •4. Задачи для самоконтроля:
- •4.6. Перечень индивидуальных заданий.
- •6. Литература:
- •И лечения заболеваний височно-нижнечелюстного сустава».
- •1.Конкретные цели:
- •2.Базовый уровень подготовки
- •3. Организация содержания учебного материала.
- •4.План и организационная структура учебного занятия по дисциплине
- •4.5. Виды самостоятельной работы студентов
- •3.Тестовые задания с множественным выбором ответа:
- •4. Задачи для самоконтроля:
- •4.6. Перечень индивидуальных заданий.
- •6. Литература:
- •Показания и противопоказания.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •3. Организация содержания учебного материала.
- •2. Приобретенные дефекты и деформации:
- •4.План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •2. Тестовые задания с одним правильным ответом:
- •3. Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •4.8. Перечень теоретических вопросов к итоговому модульному контролю (из типовой учебной программы).
- •4.9. Перечень практических заданий и работ к итоговому модульному контролю.
- •6. Литература.
- •1.Конкретные цели:
- •2.Базовий уровень подготовки.
- •3. Организация содержания учебного материала.
- •4. План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •2. Тестовые задания с одним правильным ответом:
- •3. Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •4.8. Перечень теоретических вопросов к итоговому модульному контролю (из типовой учебной программы).
- •4.9. Перечень практических заданий и работ к итоговому модульному контролю.
- •6. Литература.
- •Методы заготовки стебля, миграции.
- •1. Конкретные цели:
- •2. Базовый уровень подготовки.
- •3. Организация содержания учебного материала.
- •4. План и организационная структура учебного занятия из дисциплины.
- •4.5. Виды самостоятельной работы студентов.
- •2. Тестовые задания с одним правильным ответом:
- •3. Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •4.8. Перечень теоретических вопросов к итоговому модульному контролю (из типовой учебной программы).
- •4.9. Перечень практических заданий и работ к итоговому модульному кконтролю.
- •6. Литература:
- •Свободная пересадка кожи и слизистой оболочки.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •3. Организация содержания учебного материала.
- •4.План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •3.Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •6. Литература:
- •Специальные методы обследования тематических больных.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •4.План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •3.Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •4.9. Перечень практических заданий и работ:
- •6. Литература:
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •4.План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •4. Задачи для самоконтроля:
- •6. Литература:
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •3. Организация содержания учебного материала.
- •4. План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •3. Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •6. Литература:
- •Клиника, диагностика, лечение.
- •1. Конкретные цели:
- •2. Базовый уровень подготовки.
- •2. Удлинение тела нижней челюсти.
- •4. План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •3. Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •6.Литература:
- •Методы костной пластики и показания к их применению.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •4. План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •3. Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •6. Литература:
- •Класификация, клиника, диагностика, лечение.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •3. Организация содержания учебного материала.
- •4. План і організаційна структура навчального заняття з дисципліни.
- •4.5. Виды самостоятельной работы студентов.
- •4. Задачи для самоконтроля:
- •4.6. Перечень индивидуальных заданий.
- •4. План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •3. Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •6. Литература:
- •И деформаций костей лицевого черепа.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •4.План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •3.Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •6. Литература:
- •Современные методы хирургического лечения дефектов и деформаций костей лицевого скелета».
- •1. Конкретные цели:
- •2. Базовый уровень подготовки.
- •4.План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •6. Литература:
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •4.5. Виды самостоятельной работы студентов.
- •3.Тестовые задания|задачи| с множественным выбором:
- •4. Задачи для самоконтроля:
- •6. Литература:
- •Показания, противопоказания, обеспечение.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •4.План и организационная структура учебного занятия по дисциплине.
- •3.Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •4.9. Перечень практических заданий и работ :
- •6.Литература: Основная литература:
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •4.5. Виды самостоятельной работы студентов.
- •3.Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •4.9. Перечень практических заданий и работ :
- •6. Литература6
- •1. Конкретные цели:
- •2.Базовый уровень подготовки.
- •4.План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •3.Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •4.9. Перечень практических заданий и работ:
- •6. Литература:
- •Осложнения эндодонтических вмешательств и их хирургическое лечение.
- •1. Конкретные цели:
- •2. Базовый уровень подготовки.
- •3. Организация содержания учебного материала.
- •4. План организационной структуры учебного занятия по дисциплине
- •3. Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля.
- •4.6. Перечень индивидуальных заданий:
- •4.8. Перечень теоретических вопросов к итоговому модульному контролю.
- •4.9. Перечень практических заданий и работ к итоговому модульному контролю.
- •6. Литература:
- •Невритов челюстно-лицевой области.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •3.Организация содержания учебного материала.
- •4. План организационной структуры учебного занятия по дисциплине
- •4.5. Виды самостоятельной работы студентов.
- •3.Тестовые задания с множественным выбором:
- •4. Задачи для самоконтроля:
- •4.6. Перечень индивидуальных заданий:
- •6. Литература:
- •Клиника, лечения, результаты.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •3.Организация содержания учебного материала.
- •4. План организационной структуры учебного занятия по дисциплине
- •4.5. Виды самостоятельной работы студентов.
- •3.Тестовые задания с множественным выбором:
- •6. Литература:
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •3.Организация содержания учебного материала.
- •4План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •1.Конкретные цели:
- •2.Базовый уровень подготовки.
- •4.План и организационная структура учебного занятия по дисциплине.
- •4.5. Виды самостоятельной работы студентов.
- •6. Литература:
Класификация, клиника, диагностика, лечение.
1.Конкретные цели:
1.1. Анализировать этиологические факторы, которые способствуют возникновению деформацыи верхней челюсти
1.2. Объяснять особенности клинического течения деформацыи верхней челюсти.
1.3. Предложить план обследования больного с деформацыей верхней челюсти.
1.4. Классифицировать деформацыи верхней челюсти.
1.5. Трактовать принципы диагностики деформацый верхней челюсти
1.6. Рисовать графологическую схему темы.
1.7. Проанализировать результаты лабораторных и инструментальных обследований.
1.8. Составить алгоритм действий врача во время клинического обследования больного с деформацыей верхней челюсти.
2.Базовый уровень подготовки.
|
Названия предыдущих дисциплин |
Приобретенные навыки |
|
1. Топографическая анатомия. |
1.Определить поврежденную анатомическую область. |
|
2. Общая хирургия. |
2.Описывать историю болезни пацыентов с деформацыей верхней челюсти. |
|
3. Внутренние болезни. |
3.Установить диагноз деформацыи верхней челюсти. |
|
4. Фармакология. |
4.Назначить схему медикаментозного лечения пацыентов с деформацыей верхней челюсти. |
|
5. Рентгенология. |
5.Определить необходимый для больного метод обследования. |
3. Организация содержания учебного материала.
Верхняя челюсть отличается сложным анатомическим строением, что влияет на клинические проявления нарушений и методы их устранения. Это наличие контрофорсов верхней зоны лица и верхней челюсти (вертикальных, горизонтальных), малое количество костного вещества, отсутствие ендоосальних артерий, близость важных органов (зрения, ЦНС, обоняния, верхних дыхательных путей), низкий репаративный потенциал костных клеток - остеосинтез происходит главным образом метапластические путем.
Классификация деформаций лицевого черепа ВОЗ (1975):
1. Макро-и микрогнатия верхней челюсти.
2. Асимметрия челюсти: верхнечелюстная прогнатия; верхнечелюстная ретрогнатия.
Указанная классификация описывает не все имеющиеся клинические ситуации, поскольку реальное их количество значительно больше.
Клиническая картина и лечение деформаций верхней челюсти разнообразны. Показания к их устранению являются: нарушение формы и функции верхней челюсти, эстетические дисгармонии с нарушением вида лица человека.
Существуют абсолютные противопоказания к хирургическому лечению аномалий верхней челюсти: некомпенсированные общие заболевания организма, нарушение процессов регенерации костной ткани, системные заболевания пародонта, опухоли челюстно-лицевой области, сопутствующие психические заболевания и т.п..
К относительным противопоказаниям можно отнести врожденную и приобретенную адентию, острые и хронические воспалительные процессы, в области корней зубов и тела верхней челюсти, приносовых пазух. Симптоматические заболевания пародонта, поражения опорных для назубных аппаратов зубов кариесом и его осложнения.
Среди деформаций верхней челюсти чаще наблюдаются микрогнатия (ретрогнатия), микрогнатия с сужением зубных рядов, прогнатию (макрогнатии), открытый прикус и т.д.
Микрогнатия (ретрогнатия)
Характерезируется недоразвитием верхней челюсти или ее расположением более назад относительно основания черепа. Развивается вследствие врожденной или приобретенной (в период роста костей) адентии, врожденного незаращение верхней губы и неба и перенесенного оперативного вмешательства (неадекватными оперативными методами).Пациенты жалуются на деформацыю лица, затрудненное носовое дыхание, неясное произношение звуков, плохое разжевывания пищи.
Клиническая картина: недоразвитие и западение средней зоны лица, верхняя губа будто западает, носовая перегородка смещена назад, между центральными резцами верхней и нижней челюсти наблюдается сагиттальная щель (до 0,5-1 см), прикус нарушен, верхние резцы выстоят вперед, нижние резци коронками смещены назад, моляры челюстей не совпадают. Носовое дыхание несколько затруднено.Рентгенографически: ретропозиция верхней челюсти на фоне нормально развитой с нормальным положением нижней челюсти, тело верхней челюсти может быть недоразвитым. Изучение моделей челюсти-премолярный и молярный индексы могут быть нормальными или несколько уменьшенными, фигурно-горбковых контактов между зубами недостаточно, они аномалийные. Уровень деформации верхней челюсти чаще определяют локальный зубо-альвеолярный, реже - верхнечелюстной, требующий преимущественно вмешательств в пределах нижней половины верхней челюсти и ее альвеолярного отростка.
Лечение микрогнатии: микрогнатия (ретрогнатия) - консервативное и оперативное.Консервативное (ортодонтическое) является показанным при незначительных клинических формах деформации, когда небольшим изменением наклона передних резцов можно достичь ортогнатического прикуса, перемещение вперед верхней губы и носовой перегородки, улучшения вида лица. Впрочем такое перемещение является эффективным только в период роста лицевого черепа.Ортодонтическое: лечение предусматривает изготовление зубных протезов со вторым зубным рядом, который расположен перед собственными зубами и есть цель достижение эстетического вида передних зубов верхней челюсти путем создания иллюзии их правельного положения, а также перемещение вперед верхней губы и носа. Хирургически - ортопедическое: лечение предусматривает удаление передних зубов расположенных позади нижних зубов с последующим изготовлением несъемного или съемного зубного протеза с достижением достаточной функции и эстетики. Дополнительно для этого метода применяют контурную пластику при ротовой зоны. Впрочем, указанные способы не являются патогенетическими, а потому не всегда эффективны.Хирургические способы: предложено много способов микрогнатии и ретрогнатии, однако все они предусматривают главное - нормализацию положения и размеров верхней челюсти и прикуса, вида лица. Г.И. Семенченко (1960-1964) предложил выполнять через горизонтальные разрезы по переходной складке остеотомию верхней челюсти по ФОР I с перемещением челюсти вперед.
Однако горизонтальные размеры и одномоментное перемещение челюстей вперед без одновременной костной пластики не обеспечивает регенерации кости в зоне операции и содержание челюсти в нужном положении.Поэтому В.М. Безруков (1980) разработал фигурные разрезы передней поверхности верхней челюсти с установкой после ее перемещения костных трансплантатов между холмом верхней челюсти и крыловидными отростками, на спинке носа для улучшения срастания фрагментов и предотвращения послеоперационном смещение челюстей в прежнее положение.
Впоследствии было предложено много методик остеотомии верхней челюсти по ФОР I, в том числе: фигурных распилов кости для совпадения перемещенных фрагментов костей, фиксации их накостного мини пластинами т.д..

Прогнатию (макрогнатии) верхней челюсти
Макрогнатии имеет, как правило, врожденные характер, проявляется в конце или после завершения роста костей лицевого черепа и может быть самостоятельным состоянием или сопровождаться нарушениями формы нижней челюсти.
Пациенты жалуются на эстетические недостатки, чрезмерно большою верхнюю челюсть, затрудненное откусывания и еды.Клинически определяется вистояння вперед верхней губы и передних зубов различной степени выраженности, сагиттальная щель между резцами обеих челюстей, по-движения прикуса.Обследование пациента является типичным, главная роль принадлежит рентгенографичным методам исследования.
Рентгенографически - чрезмерное развитие всех отделов верхней челюсти, переднего отдела челюсти или переднее положение нормально развитой верхней челюсти.Лечение зависит от того, какая именно форма макрогнатии и ее степень имеет место у пациента.Чрезмерное развитие переднего отдела верхней челюсти, которое выражено умеренно, устраняют хирургически-ортодонгичним способом: удаляют 14 и 24 зубы, выполняют кортикотомию альвеолярного отростка на уровне этих зубов с последующим с 12 - 14-х суток ортодонтическим лечением (Г.И. Семенченко ).Можно также выполнить вертикальную остеоектомию альвеолярного отростка одновременно с удалением 14 и 24 зубов и горизонтальную остеотомию переднего отдела верхней челюсти по Фор 1 с одновременным перемещением остеотомованого блока назад и остеосинтезом фрагмента в новом положении (Г.И. Семенченко).
Ускорить перемещение передних зубов верхней челюсти назад после вы-далення 14 и 24 зубов и кортикотомии альвеолярного отростка можно ис -менением компрессии фрагментов челюсти назубных компрессионными аппаратами на металлических коронок с винтами (В.И. Куцевляк).Указанные способы обеспечивают перемещение переднего отдела верхней челюсти назад только на величину ширины удаленных зубов, то есть на 5-6 мм, что не всегда соответствует требованиям клинического случая.
Перемещение всей верхней челюсти назад при ее общей гиперплазии до-цельно проводить по методу Л. Крекманова (1992). Для этого удаляют 18 и 28 зубы, выполняют резекцией альвеолярного отростка в области удаленных зубов, чем освобождают место для перемещения верхней челюсти назад, затем проводят горизонтальную остеотомию челюсти с Фор И.
Микрогнатия (ретрогнатия).
К указанной уже ниже клинической картины додается сложный компонент - сужение зубных рядов верхней челюсти, а именно сужение зубной дуги верхней челюсти в виде так называемой «талии» верхней челюсти, проявятся выраженным сближением премоляров обеих сторон челюсти.
Форма неба может быть готической, сагиттальная щель между резцами верхней и нижней челюстей может достигать 1,5 см, прикус дезадаптирован. Рентгенографически - недоразвитие и ретропозиция верхней челюсти различной степени. Изучение моделей за Поном свидетельствует о значительном уменьшении премолярного и молярного индексов.
Уровень деформации верхней челюсти при сужении зубных рядов чаще бывает верхнечелюстной или с привлечением всей средней зоны лица, реже зубо-альвеолярным, что требует больших по объему хирургических вмешательств по сравнению с только микрогнатии - перемещение верхней челюсти вперед с обязательным расширением зубной дуги (рис. 156).
Лечение предусматривает комплексное применение хирургических, ортопедических и ортодонтических методов, хотя некоторые авторы используют только ортодонтическое и ортопедическое лечение, которое является не всегда эффективным.
Консервативные, или ортодонтическое-ортопедические методы - предусматривают расширение зубной дуги различными ортодонтическими аппаратами с последующим протезированием зубов. Они эффективны только при незначительных сужениях и ретропозиции верхней челюсти.
Комбинированные хирургически-ортодонтической-ортопедические предусматривают использование различных хирургических методов операций (1-й этап лечения), хотя ортодонтические и ортопедические методы (2-й этап лечения) достаточно постоянны.
К 1-й группе операций относятся:
Компактостеотомия, кортикотомия верхней челюсти (А.Т. Титова) пере-дусматривает создания в альвеолярном отростке челюсти отверстий или пропилов кости в местах, которые могут перестроиться под влиянием ортодонтического апарата там где должны перемещаться зубы
Через 10-14 суток после операции, когда заживает рана и в кости после воспаления происходить процессы регенерации, т.е. прочность кости будет меньше, начинают ортодонтическое лечение заранее изготовленным аппаратом. После достижения нужной или возможной формы зубной дуги аппарат служит как ретенционный, после чего изготавливают зубные протезы. Этот метод работает только при зубо-альвеолярном уровне недоразвитие верхней челюсти.
Остеотомия скуловых дуг, то есть части контрфорсов средней зоны об-личчя (Г.И. Семенченко и соавт.), Устраняет сопротивление этих естественных анатомических образований. После операции, когда сохраняется костная незаращение альвеоляр-ного отростка верхней челюсти, ортодонтическое лечение (расширение и перемищення верхней челюсти) становится более эффективным и быстрым.
Остеотомия скуловых дуг и внешнего края глазницы, т.е. всех важ ¬ вых контрфорсов средней зоны лица, кроме носового, на котором три ¬ имеется при лечении средняя зона лица (Г.И. Семенченко и соавт.). Это обеспечивает еще эффективнее и надежнее перемещения ортодонтическими аппаратами фрагментов средней зоны лица в правильное положение.Эти две указанные методики позволяют получить преимущественно расширение костей при деформациях на верхнечелюстном уровне и на уровне средней зоны лица, а перемещение челюсти вперед достичь ортодонтическим путем можно не всегда.
Операции 2-й группы обеспечивают перемещение верхней челюсти вперед. Выделяют две основные группы операций - остеотомии и дистракционный метод
Остеотомия верхней челюсти. Выполняют, как правило, симметричную остеопороза томию верхней челюсти на уровне Фор I, II или III, отделяют ее от прилегающих костей, перемещают вперед, а в костные промежутки вводят костные транс-плантаты, предотвращающие возможному смещению костного блока, перемистили в исходное положение и способствуют сращиванию перемещенного и базового фрагментов костей.Впрочем, следует отметить, что одновременные остеотомии и дисграцыонный метод хоть и является высокоэффективным, однако не обеспечивают расширение зубной дуги верхней челюсти, что обусловило дальнейшее развитие новых методов лечения.
Операции 3-й группы предусматривают одновременное перемещение верхней щелей-пи вперед и расширение зубной дуги. В зависимости от уровня, деформацыи локализации и степени деформации выполняют симметричные или несимметричные остеотомии челюсти и костей средней зоны лица, желательно через подслизистые туннели для сохранения кровообращения в перемещаемых фрагментах костей и их жизнеспособности.
Остеотомия верхней челюсти по ФОР I, II или III с одновременным перемещение ее вперед и расширением зубной дуги на уровне несрощения альвеолярного отростка челюсти. Операция показана при вторичных деформациях верхней челюсти, твердого неба с сужением зубных рядов на уровне незримого альвеолярного отростка, которые возникли после радикальной ураноста-филопластикы. После остеотомии и перемещения верхней челюсти вперед, востановление в классические места и фиксации костных трансплантатов, проводят расположение альвеолярного отростка на нужную величину.
Фиксируют достигнутое положение фрагментов альвеолярного отростка на-зубными фиксаторами, формируют между фрагментами альвеолярного отростка мягкотканных ложе, вводят в него автокистковий трансплантат из нижней челюсти, чем фиксируют достигнутое положение фрагментов, и рану ушивают. Через 1-3 мес. после операции, что обусловлено местным состоянию, начинают ортодонтическое лечение.Когда есть и сужение, и деформация зубного ряда, показана остеотомия верх-неи челюсти по ФОР I, II или III, перемещения ее вперед с расширением Альваеолярного отростка челюсти после его фрагментации. После перемещения вперед и фиксации блока костей средней зоны лица расширяют альвеолярный отросток верхней челюсти в области его незрошения, затем выполняют одну-две-три вертикальные остеотомии ее альвеолярного отростка.
Открытый прикус.
Открытый прикус - это состояние наличии между верхними и нижними резцами вертикальной щели и они при состоянии закрытого рта не контактируют между собой.
В тяжелых случаях контактируют между собой лишь крайние моляры. Иногда наблюдается также боковой открытый прикус.
Распространенность открытого прикуса от 0,9 до 7,4%, в среднем - 4,5% от всех зубо-челюстных деформаций у детей. Причины - наследственность, рахит в детском возрасте, большой язык, эндокринные нарушения, вредные привычки, патология верхних дыхательных путей и другие причины
Открытый прикус имеет 4 основные формы:
1) деформация (недоразвитие) переднего отдела верхней челюсти;
2) деформация (гиперплазия) дистального отдела верхней челюсти;
3) деформация (недоразвитие) переднего отдела нижней челюсти;
4) деформация обеих челюстей.
Клиническая картина: удлиненная, как правило, нижняя треть лица, губы натянуты и могут не смыкаться, верхняя губа несколько укорочена, рот открыт и видны зубы, между верхними и нижними зубами расположен язык, носо-губная складка является сглаженной, подбородок массивный, угол нижней челюсти достигает 140-150 "и больше. Расстояние между резцами достигает 10-12 мм и более, альвеолярные отростки переднего отдела челюстей обычно недоразвитые и короткие, зубные дуги деформированы, аномалийне положения отдельных зубов.
Рентгенографически может отмечаться укорочение свода черепа со смещением верхнечелюстного комплекса назад, увеличение угла нижней челюсти. Электромиографическое - снижение активности жевательных мышц, мимических мышц и языка, возможно увеличение активности приротових мышц. Есть нарушеными функции жевания, дыхания и речи. По величине вертикальной и горизонтальной щели (по протяженности) между зубами выделяют 3 степени открытого прикуса:
1 - й - вертикальная щель в 2 мм, горизонтальная щель между зубами в пределах только фронтальных зубов, резцов и клыков;
2 - й - вертикальная щель в 3-5 мм, горизонтальная щель в пределах от резцов до премоляров;
3 - й - вертикальная щель более 5 мм, горизонтальная щель в пределах от резцов до моляров (17-47 и 27-37 зубов)
4 - й - деформация обеих челюстей.
Лечение зависит от величины, причины развития открытого при-куса, возраста пациента и т.д.. Оно предусматривает общее и местное лечение хи ¬ рургическими и консервативними, ортодонтическим методами (до-или после операционным) и ортопедическим (по показаниям).
Основные методы лечения открытого прикуса:
- Консервативное, ортодонтическое - является эффективным и показанным только Гиры невыраженных его формах, в период роста и развития лицевого черепа; хирургическое и послеоперационное ортодонтическое, ортопедическое - применяется преимущественно после окончания роста лицевого черепа.
Хирургическое лечение предусматривает улучшение условий для ортодонтического лечения или оперативное восстановление прикуса, в том числе перемещения недоразвитых частей альвеолярных отростков челюстей вместе с зубами к обеспечению их контакта между собой, или нормализацию формы и размеров отдной или обеих челюстей с восстановлением прикуса. Основных операций, разработано несколько:
5) Локальная кортикотомия и компактостеотомия. их выполняют перед ортодонтическим лечением. На границе здоровой и недоразвитыми отдела альвеолярного отростка челюсти создают частые дырчатые дефекты кости или проводят рассечение кортикальных пластинок челюстей. После заживления ран, через 10-14 суток начинают ортодонтическое лечения, т.е. сведение альвеолярных отростков вместе с верхними и нижними зубами ортодонтическими аппаратами. Возведение зубов вместе с фрагментами альвеолярного отростка можно проводить и дистракционным методом.
1. 2 Реконструктивные операции на челюстях показаны при деформации одной или обеих челюстей. На верхней челюсти выполняют, как правило, остеотомии на уровне Фор И, перемещают фрагмент челюсти в правильное положение и фиксируют. На нижней челюсти употребляемыми являются плоскостные остеотомии в области ее угла на основе метода Даль-Понт. Проведение одновременных двухчелюстной остеотомий требует фиксировать мобильный фрагмент нижней челюсти по перемещению в правильное положение фрагмента верхней челюсти, выполняют с применением назубной каппы, которая фиксирует промежуточное положение зубных рядов.
Если недоразвитие и ретропозиция верхней челюсти очень выраженное , распространяются на кости носа, весь скуловой участок, внешнюю и верхнюю стенку глазницы или сочетаются с открытым прикусом, следует проводить остеотомии средней зоны лица на среднем и верхнем уровнях (ФОР II, III ) или даже еще выше, привлекая к перемещенному блоку
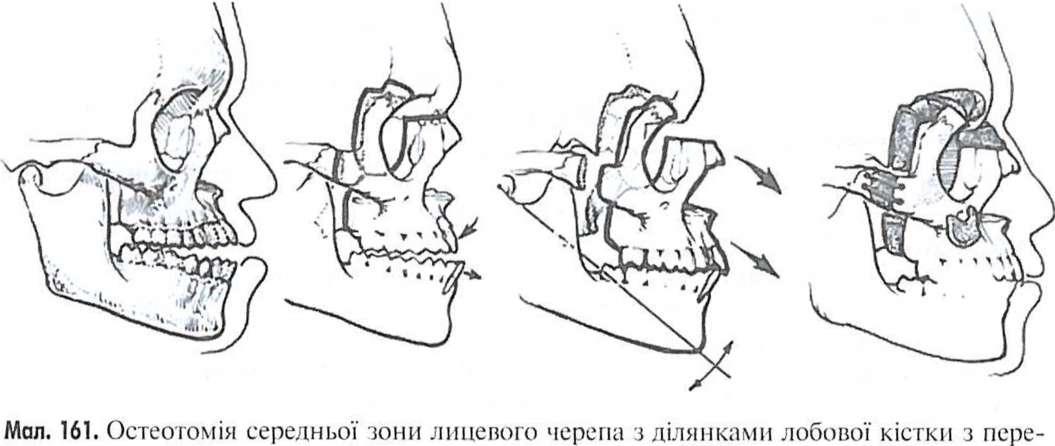
костей и нижние отделы лобной кости, т.е. все недоразвитые участка лицоевого и нижние отделов мозгового черепа.
Такие операции выполняют с двусторон венечного доступа, бором или розпилевающей пилой проводят остеотомии вокруг глазницы, затем внут-риротовой, крыловидно-верхнечелюстной шов, перемещают костный блок средней зоны лица в необходимое положение, фиксируют достигнутое поло- жение костными автотрансплантатамы и металлическими фиксаторами, после чего раны ушивают. Впрочем, необходимо отметить, что такие вмешательства является травматическими, сопровождаются высокой степенью кровопотери и требуют высокого уровня медицинского обеспечения. Результаты лечения открытого прикуса обычно положительны.
Протрузия зубов.
Открытый прикус нужно отличать от протрузии (перемещения и наклона вперед коронок) передних верхних зубов, что наблюдается чаще, чем протрузия передних нижних зубов. Причинами возникновения этой деформации могут быть вредные привычки, наследственные факторы, заболевания периодонта, травматические повреждения челюстей т.д..
Перед проведением хирургического лечения следует тщательно обследовать больного для исключения влияния системных факторов и выяснения состояния кости в области локальной деформации альвеолярных отростков челюстей, наличии достаточного места в челюсти для смещенных вперед зубов, если их перемистить в зубную дугу . Для этого применяют классические методы изучение рентгенограмм, моделей челюстей, прикуса и др..
Выделяют три основных метода лечения протрузии зубов - ортодонтичный, хирургический и комбинированный. Ортодонтический метод с применением назубных или на зубы-десневой аппаратуры эффективен при незначительном ме щении коронки зуба вперед, при этом в качестве опоры используют многокореневые зубы (моляры) или внутрикостные ортодонтические имплантаты.
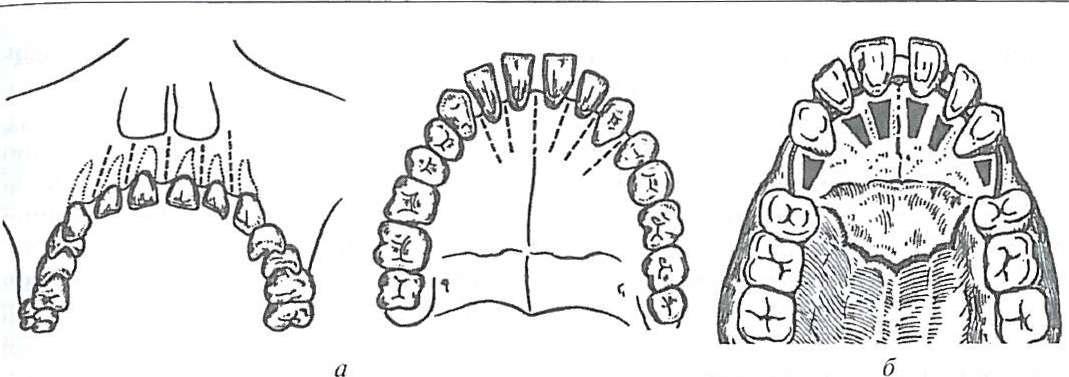
Рис. 162. Кортикотомия (а) межзубных костных перегородок и остеоектомии (б - за Бихлмаером) при протрузии передних верхних зубов
Хирургический метод самостоятельно применяют довольно редко - удаляют по одному зубу с каждой стороны челюсти (чаще 4 зуба), выполняют П-образную остеотомию переднего отдела челюсти, смещают фрагмент челюсти вместе с зубами в правильное положение и фиксируют на период заживления кости в участках остеотомии .
Комбинированный хирургически-ортодонтический метод применяемым чаще. После отслоения слизисто-окисных лоскута или подслизистых тоннелей бором выполняют кортикотомию остеоектомию костных межзубных перегородок в области смещенных зубов.
После заживления раны ортодонтическим аппаратом перемещают зубы в пра-вильнет положение, при этом перемещение зубов в правильное положение происходит значительно быстрее, чем без предварительной хирургической подготовки, но ретенционный период требует стандартных терминов и контроля надежности удержания зубов в новом положении.
Аналогично лечению протрузии зубов на верхней челюсти проводят лечение протрузии зубов на нижней челюсти, где особенности лечения обусловлены другим анатомическим строением челюсти и ее специфическими функциональными возможностями.
Атрофия лица (болезнь Ромберга)
Атрофия лица - заболевание, характеризующееся атрофией тканей определенной одной или нескольких участков лица, что приводит к ана-томичних, функциональных, эстетических нарушений . Болеют преимущественно пациенты в возрасте 15-40 лет, при этом женщины болеют чаще - до 80% всех случаев болезни.
Этиология заболевания до сих пор полностью не определена. Считают, что к атрофии и уменьшения объема тканей различных отделов лица приводят ней-рогуморальни нарушения, в том числе нервной трофики вследствие причин центральной или периферической действия. К таким причинам относятся различные виды нарушения вследствие действия тех отделов центральной или периферической нервной системы, что непосредственно касаются иннервации тканей лица, челюстно-лицевой области. Чаще определяют поражения V-VII пары черепно-мозговых нервов. Обусловливают заболевания невриты с нарушением региональной трофики, травмы черепа и периферических нервов, которые могут возникнуть случайно или во время хирургических операций, различные нейроинфекции и энцефалиты, в том числе вирусные, различные дистрофические процессы в диенцефаличних отделах вегетативной нервной системы, аутоиммунные поражения нервной системы .
Следует отметить, что атрофия лицо может быть или синдромом поражения центральной нервной системы, или самостоятельным заболеванием. В неврологии аналогичные по этиологии заболевания называются боковой амиогрофичний синдром, болезнь Ромберга. Патогенез: вследствие нарушения нейрогуморальной трофики определенного отдела лица происходят процессы атрофии всех тканей, которые есть в области поражения - кожи, клетчатки, мышц, желез, костей и т.д.. Имеет место замедление роста и развития тканей. Возникает одно-, двусторонняя деформация лица, асимметрия, при этом границы атрофии тканей определяются достаточно четко и соответствуют пределам иннервации тканей конкретным нервом.
Темп развития заболевания быстрый или медленный. Фаза стабилизации процесса, когда он клинически уже не прогрессирует, возникающее обычно после окончания гормональной перестройки и полового развития организма больного.
Классификация. По локализации: I) односторонняя (гемиатрофия - односторонняя) 2) двусторонняя.
Двустороннюю атрофию по локализации и степени зон поражения разделяют на симметричные и несимметричные. Могут повреждаться все отделы одной половины лица или некоторые, не все его части, определяющие как сегментарную или частичную атрофию половины лица. С прогрессированием процесса выделяют фазу прогрессирования и фазу стабилизации.
По возрасту пациентов, когда развиваются основные признаки заболевания, которые заставляют впервые обращаться за помощью: 1) у детей (в период роста лицевого черепа) 2) у взрослых (после окончания периода роста лицевого черепа). Следует отметить, что в возрасте 17 лет и старше у людей возникает необходи-мость решать вопросы организации личной жизни, поэтому пациенты, пере-важно женщины, придают лечению и нормализации внешнего вида очень большое значение.
Пациенты жалуются на искажение, асимметрию лица, разный «объем» лица, затрудненное еды, различный вид кожи, психологические проблемы т.д..четко просматриваются, рельефные при сокращении, более доступные пальпации, гипертонус и гипертрофия мышц на здоровой стороне линия смыкания губ искривлена, губы немного смещены в здоровую сторону; рост волос нарушен; потовыделение кожей лица несимметричное, язык и мягкие которое неба асиметричном по форме, размерам и функцией, смещены в здоровую сторону. Если заболевание возникло в период роста лицевого черепа, то рост костей нарушается и дополнительно нельзя определить, что верхнечелюстная кость, глазница и верхнечелюстная пазуха меньше в размерах, нижняя челюсть имеет укороченное, недорозвинуте плоть и ветвь, подбородок смещен в пораженный сторону; прикус нарушен из-за деформации челюстей, но адаптированный (чаще глубокий), некоторые зубы могут быть аномалийно расположенными, скученными т.д..
Дифференциальную диагностику проводят с многими процессами, среди которых: врожденные пороки (синдромы жаберных дуг и т.п.); системные поражения соединительной ткани (склеродермия, дерматомиозит), липодистрофия, мышечная кривошея и др..
Обследование пациентов является типичным и состоит в выяснении состояния всех задействованных органов и тканей. Выполняют кроме общих клинических методов: рентгенографические методы исследования костей (ортопантомограмма, толи лерентгенограмы черепа в прямой и боковой проекциях с расшифровкой, осмотров рентгенограмы нижней челюсти и др.).; Ехоостеометрию (определяет плотности костей); фотографии и модели лица; электромиографию жевательных мышц; изучают свойства кожи ее эластичность, подвижность, цвет, кровенаполнение (с помощью реографии, термографии будет термическая асыметрия лица), иннервацию (по уровню кожной чувствительности) изучают состояние зубов, прикуса по моделям челюстей (в артикуляторе), данные електроенцефалографии могут показать нарушения функции гипоталамо-мезенцефальних т.д.. Желательно также провести КТ-исследования, ЗО-реконструкцию мозгового и лицевого черепа, создать стереолитографични модели для более четкого изучения местного статуса и планирования лечения. При необходимости проводят МРТ и MPT-3D исследования. Необходимыми являются консультации невропатолога, нейрохирурга, эндокринолога, терапевта, других специалистов.
Лечение больного зависит от фазы заболевания, возраста пациента, его социального статуса и семейного положения, степени местных нарушений и т.п..В фазе прогрессирования болезни назначают, как правило, консервативное лечение, направленное на улучшение состояния нервной системы, трофики тка-нин пораженного участка, которое
