
- •2.1. Видеоэндоскопическая хирургия
- •2.1.1. Видеолапароскопическая хирургия
- •2.1.2. Торакоскопическая хирургия
- •2.2. Интервенционная радиология
- •3.1. Пороки развития
- •3.2. Повреждения органов шеи
- •3.3. Абсцессы и флегмоны
- •3.4. Лимфаденит (специфический и неспецифический)
- •3.5. Опухоли шеи
- •4.1. Методы исследования
- •4.2. Заболевания щитовидной железы
- •4.2.2. Токсическая аденома (болезнь Пламмера)
- •4.2.3. Многоузловой токсический зоб
- •4.2.4. Эндемический зоб (йоддефицитные заболевания)
- •4.2.5. Спорадический зоб (простой нетоксический зоб)
- •4.2.6. Аберрантный зоб
- •4.2.7. Тиреоидиты
- •4.2.8. Гипотиреоз
- •4.3. Опухоли щитовидной железы
- •4.3.2. Злокачественные опухоли
- •4.4. Паращитовидные железы
- •4.4.1. Заболевания паращитовидных желез
- •4.4.1.1. Гиперпаратиреоз
- •4.4.1.2. Гипопаратиреоз
- •5.1. Методы исследования
- •5.3. Повреждения молочных желез
- •5.4. Воспалительные заболевания
- •5.4.1. Неспецифические воспалительные заболевания
- •5.5. Дисгормональные дисплазии молочных желез
- •5.5.1. Мастопатия
- •5.5.2. Выделения из сосков
- •5.5.4. Гинекомастия
- •5.6. Опухоли молочной железы
- •5.6.1. Доброкачественные опухоли
- •5.6.2. Злокачественные опухоли
- •5.6.2.2. Рак молочной железы in situ
- •5.6.2.3. Рак молочной железы у мужчин
- •5.6.2.4. Саркома молочной железы
- •6.1. Методы исследования
- •6.2. Грудная стенка
- •6.2.1. Врожденные деформации грудной клетки
- •6.2.2. Повреждения грудной клетки
- •6.2.3. Воспалительные заболевания
- •6.2.4. Специфические хронические воспалительные заболевания грудной стенки
- •6.2.5. Опухоли грудной стенки
- •6.3. Трахея
- •6.3.1. Пороки развития
- •6.3.2. Травматические повреждения
- •6.3.4. Стенозы трахеи
- •6.3.5. Пищеводно-трахеальные свищи
- •6.3.6. Опухоли трахеи
- •6.4. Легкие. Бронхи
- •6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
- •6.4.2. Пороки развития сосудов легких
- •6.4.3. Воспалительные заболевания
- •6.4.3.1. Абсцесс легкого
- •6.4.3.2. Гангрена легкого
- •6.4.3.3. Хронический абсцесс легкого
- •6.4.4. Специфические воспалительные заболевания
- •6.4.4.1. Туберкулез легких
- •6.4.4.2. Сифилис легких
- •6.4.4.3. Грибковые заболевания легких (микозы)
- •6.4.4.4. Актиномикоз легких
- •6.4.5. Бронхоэктатическая болезнь
- •6.4.6. Кисты легких
- •6.4.7. Эхинококкоз легких
- •6.4.8. Опухоли легких
- •6.4.8.1. Доброкачественные опухоли
- •6.4.8.2. Злокачественные опухоли
- •6.5.1. Травматические повреждения
- •6.5.2. Воспалительные заболевания плевры
- •6.5.2.1. Экссудативный неинфекционный плеврит
- •6.5.2.2. Острая эмпиема плевры
- •6.5.2.3. Хроническая эмпиема
- •6.5.3. Опухоли плевры
- •6.5.3.1. Первичные опухоли плевры
- •6.5.3.2. Вторичные метастатические опухоли
- •7.1. Методы исследования
- •7.2. Врожденные аномалии развития
- •7.3. Повреждения пищевода
- •7.4. Инородные тела пищевода
- •7.5. Химические ожоги и рубцовые сужения пищевода
- •7.6. Нарушения моторики пищевода
- •7.6.1. Ахалазия кардии (кардиоспазм)
- •7.6.2. Халазия (недостаточность) кардии
- •7.7. Рефлюкс-эзофагит (пептический эзофагит)
- •7.8. Дивертикулы пищевода
- •7.9. Опухоли пищевода
- •7.9.1. Доброкачественные опухоли и кисты
- •7.9.2. Злокачественные опухоли
- •7.9.2.2. Саркома
- •8.1. Методы исследования
- •8.2. Повреждения диафрагмы
- •8.3. Диафрагмальные грыжи
- •8.4. Грыжи пищеводного отверстия диафрагмы
- •8.5. Релаксация диафрагмы
- •9.1. Методы исследования
- •9.2. Острый живот
- •9.3. Травмы живота
- •9.4. Заболевания брюшной стенки
- •9.5. Опухоли брюшной стенки
- •10.1.1. Паховые грыжи
- •10.1.2. Бедренные грыжи
- •10.1.3. Эмбриональные грыжи
- •10.1.4. Пупочные грыжи
- •10.1.5. Грыжи белой линии живота
- •10.1.7. Редкие виды грыж живота
- •10.1.8. Осложнения наружных грыж живота
- •10.2. Внутренние грыжи живота
- •11.1. Методы исследования
- •11.2. Пороки развития
- •11.4. Химические ожоги и рубцовые стриктуры желудка
- •11.5. Повреждения желудка и двенадцатиперстной кишки
- •11.6.1.2. Перфорация язвы
- •11.6.1.3. Пилородуоденальный стеноз
- •11.6.1.4. Пенетрация язвы
- •11.7. Острые язвы
- •11.9. Опухоли желудка и двенадцатиперстной кишки
- •11.9.2. Злокачественные опухоли желудка
- •11.9.2.1. Рак желудка
- •11.9.2.2. Саркома желудка
- •11.9.2.3. Лимфома желудка
- •11.9.3. Опухоли двенадцатиперстной кишки
- •12.1. Специальные методы исследования
- •12.2. Пороки развития
- •12.3. Травмы печени
- •12.4. Абсцессы печени
- •12.4.1. Бактериальные абсцессы
- •12.4.2. Паразитарные абсцессы
- •12.5. Паразитарные заболевания печени
- •12.5.2. Альвеококкоз
- •12.5.3. Описторхоз
- •12.6. Непаразитарные кисты печени
- •12.8.1. Доброкачественные опухоли
- •12.8.2. Злокачественные опухоли
- •12.9. Синдром портальной гипертензии
- •12.10. Печеночная недостаточность
- •13.1. Специальные методы исследования
- •13.3. Повреждения желчных путей
- •13.4. Желчнокаменная болезнь
- •13.4.1. Хронический калькулезный холецистит
- •13.4.2. Острый холецистит
- •13.5. Бескаменный холецистит
- •13.6. Постхолецистэктомический синдром
- •13.7. Опухоли желчного пузыря и желчных протоков
- •13.8. Желтуха
- •14.1. Аномалии и пороки развития
- •14.2. Повреждения поджелудочной железы
- •14.4. Хронический панкреатит
- •14.5. Кисты и свищи поджелудочной железы
- •14.6. Опухоли поджелудочной железы
- •14.6.1. Доброкачественные опухоли
- •14.6.2. Злокачественные опухоли
- •14.6.2.1. Рак поджелудочной железы
- •14.6.3. Нейроэндокринные опухоли
- •15.1. Пороки развития
- •15.2. Повреждения селезенки
- •15.3. Заболевания селезенки
- •15.4. Гиперспленизм
- •16.1. Повреждения средостения
- •16.2. Воспалительные заболевания
- •16.2.2. Послеоперационный медиастинит
- •16.2.3. Склерозирующий (хронический) медиастинит
- •16.3. Синдром верхней полой вены
- •16.4. Опухоли и кисты средостения
- •16.4.1. Неврогенные опухоли
- •16.4.2. Тимомы
- •16.4.3. Дизэмбриогенетические опухоли
- •16.4.5. Лимфоидные опухоли
- •16.4.6. Кисты средостения
- •17.1. Специальные методы исследования
- •17.2. Обеспечение операций на сердце и крупных сосудах
- •17.3. Ранения сердца и перикарда
- •17.4. Врожденные пороки сердца
- •17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
- •17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
- •17.4.1.2. Врожденный стеноз устья аорты
- •17.4.1.3. Открытый артериальный проток
- •17.4.1.4. Дефект межпредсердной перегородки
- •17.4.1.5. Дефект межжелудочковой перегородки
- •17.4.1.6. Тетрада Фалло
- •17.5. Приобретенные пороки сердца
- •17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
- •17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
- •17.7. Хроническая ишемическая болезнь сердца
- •17.8. Постинфарктная аневризма сердца
- •17.9. Перикардиты
- •17.9.1. Острые перикардиты
- •17.9.2. Выпотные перикардиты
- •17.9.3. Хронические перикардиты
- •17.10. Нарушения ритма
- •17.10.2. Тахикардии
- •18.1. Методы исследования
- •18.3. Врожденные пороки
- •18.4. Патологическая извитость артерий (кинкинг)
- •18.5. Гемангиомы
- •18.6. Травмы артерий
- •18.7. Облитерирующие заболевания
- •18.7.1. Облитерирующий атеросклероз
- •18.7.2. Неспецифический аортоартериит
- •18.7.4. Облитерирующие поражения ветвей дуги аорты
- •18.8. Аневризмы аорты и периферических артерий
- •18.8.1. Аневризмы аорты
- •18.8.2. Аневризмы периферических артерий
- •18.8.3. Артериовенозная аневризма
- •18.9. Тромбозы и эмболии
- •18.9.1. Эмболия и тромбоз мезентериальных сосудов
- •18.10. Заболевания мелких артерий и капилляров
- •18.10.1. Диабетическая ангиопатия
- •18.10.2. Болезнь Рейно
- •19.1. Методы исследования
- •19.3. Повреждения магистральных вен конечностей
- •19.4. Хроническая венозная недостаточность
- •19.4.1. Варикозное расширение вен нижних конечностей
- •19.4.2. Посттромбофлебитический синдром
- •19.4.3. Трофические язвы венозной этиологии
- •19.5. Острый тромбофлебит поверхностных вен
- •19.6. Острые тромбозы глубоких вен нижних конечностей
- •19.7. Окклюзии ветвей верхней полой вены
- •19.8. Эмболия легочной артерии
- •20.1. Заболевания лимфатических сосудов
- •20.1.1. Лимфедема
- •20.1.2. Лимфангиомы
- •21.1. Аномалии и пороки развития
- •21.2. Травмы тонкой кишки
- •21.3. Заболевания тонкой кишки
- •21.3.1. Дивертикулы тонкой кишки
- •21.3.2. Ишемия кишечника
- •21.3.3. Болезнь Крона
- •21.4. Опухоли тонкой кишки
- •21.5. Кишечные свищи
- •21.6. Синдром "короткой кишки"
- •22.1. Острый аппендицит
- •22.1.1. Типичные формы острого аппендицита
- •22.1.2. Атипичные формы острого аппендицита
- •22.1.3. Острый аппендицит у беременных
- •22.1.4. Острый аппендицит у ВИЧ-инфицированных
- •22.1.5. Осложнения острого аппендицита
- •22.1.6. Дифференциальная диагностика
- •22.3. Опухоли червеобразного отростка
- •23.1. Аномалии и пороки развития
- •23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
- •23.1.2. Идиопатический мегаколон
- •23.2. Воспалительные заболевания ободочной кишки
- •23.3. Дивертикулы и дивертикулез
- •23.4. Доброкачественные опухоли
- •23.4.1. Полипы и полипоз
- •23.5. Злокачественные опухоли
- •24.1. Методы исследования
- •24.2. Врожденные аномалии
- •24.3. Травмы прямой кишки
- •24.4. Заболевания прямой кишки
- •24.4.1. Геморрой
- •24.4.2. Трещина заднего прохода
- •24.4.3. Парапроктит и свищи прямой кишки
- •24.4.4. Выпадение прямой кишки
- •24.5. Рак прямой кишки
- •25.1. Острая непроходимость
- •25.1.1. Обтурационная непроходимость
- •25.1.2. Странгуляционная непроходимость
- •25.1.3. Динамическая непроходимость
- •26.1. Брюшина
- •26.1.1. Перитонит
- •26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
- •26.1.1.2. Туберкулезный перитонит
- •26.1.1.3. Генитальный перитонит
- •26.1.2. Опухоли брюшины
- •26.2. Забрюшинное пространство
- •26.2.1. Повреждение тканей забрюшинного пространства
- •26.2.3. Опухоли забрюшинного пространства
- •26.2.4. Фиброз забрюшинной клетчатки
- •27.1. Гормонально-активные опухоли надпочечников
- •27.1.1. Альдостерома
- •27.1.2. Кортикостерома
- •27.1.3. Андростерома
- •27.1.5. Феохромоцитома
- •27.2. Гормонально-неактивные опухоли
- •28.1. Источники донорских органов
- •28.2. Иммунологические основы пересадки органов
- •28.3. Реакция отторжения пересаженного органа
- •28.5. Трансплантация почек
- •28.6. Трансплантация поджелудочной железы
- •28.7. Трансплантация сердца
- •28.8. Пересадка сердце—легкие
- •28.9. Трансплантация печени
- •28.10. Трансплантация легких
- •28.11. Трансплантация тонкой кишки
- •28.12. Врачебный долг и трансплантология
12.8.2. Злокачественные опухоли
Рак печени. Первичный рак печени является относительно редким забо леванием в странах Европы и Северной Америки, в то время как в странах Юго-Восточной Азии, Центральной и Южной Африки он встречается в де сятки и сотни раз чаще, занимая в некоторых регионах первое место в структуре всех онкологических заболеваний. В России первичный рак пече ни наиболее часто наблюдается в некоторых областях Западной Сибири (Тюменская, Омская) и Дальнего Востока (Приморский край). По данным ВОЗ, ежегодно от рака печени погибает около 750 000 человек. В последние десятилетия отмечена отчетливая тенденция к увеличению заболеваемости.
В абсолютном большинстве случаев рак развивается на фоне предшест вующих хронических заболеваний печени (цирроз, гемохроматоз, амебиаз, шистосоматоз, описторхоз), наиболее частая причина — цирроз печени, вы являемый у 60—70 % больных с первичным раком печени. В нашей стране частой причиной рака печени, кроме цирроза, являются паразитарные за болевания печени (описторхоз) в эндемичных районах,
Патологоанатомическая картина. Макроскопически рак имеет вид плот ного белесоватого узла, при этом более чем у 75 % больных выявляют до полнительные раковые узлы больших или меньших размеров в предлежа щих отделах печени и даже в другой доле (метастазирование рака в парен химу печени). При милиарной форме определяют множественные мелкие раковые узлы, поражающие правую и левую доли печени.
Гистологически различают гепатоцеллюлярный рак, развивающийся из гепатоцитов, и холангиоцеллюлярный рак, развивающийся из эпителия внутрипеченочных желчных протоков. Гепатоцеллюлярный рак наблюдает ся в 4 раза чаще, чем холангиоцеллюлярный.
Клиническая картина и диагностика. На ранних стадиях клинические проявления заболевания отсутствуют или весьма скудны, преобладают об щие симптомы онкологического заболевания: слабость, похудание, сниже ние работоспособности, утомляемость, анорексия, психическая депрессия. В более поздних стадиях больные отмечают тупые боли в правом подребе рье, гипертермию. У 30 % из них выявляют гепатомегалию, реже — опухо левый узел или плотный бугристый нижний край печени. К поздним сим птомам относят асцит и обтурационную желтуху, возникающие за счет сдавления опухолью внутрипеченочных ветвей воротной вены и магистральных желчных протоков.
Быстрое прогрессирование симптомов болезни, ухудшение общего со стояния пациентов с циррозом печени указывают на развитие цирроза—ра ка печени. Большинство инструментальных методов исследования выявля ют косвенные признаки ракового процесса, характерные для объемного об разования. Морфологическое подтверждение диагноза можно получить при лапароскопии с прицельной биопсией опухолевого узла, а также при пунк ции опухоли под контролем ультразвукового исследования или компьютер ной томографии. У больных гепатоцеллюлярным раком, кроме того, в крови определяют фетопротеин (эмбриональный белок) в довольно высокой кон центрации.
О с л о ж н е н и я . Наиболее часто возникают разрыв опухолевого узла с кровотечением в брюшную полость, распад опухоли с ее инфицированием и абсцедированием, механическая желтуха, гнойный холангит. Желтуха и асцит, выявляемые почти у половины больных, свидетельствуют о поздней стадии заболевания, когда шансы на успех от лечения минимальны.
Лечение. Радикальная операция выполнима лишь у 15—20 % больных.
365
В зависимости от размеров опухоли и ее локализации проводят сегментэктомию, лобэктомию или гемигепатэктомию. Летальность при этих операци ях — 10—20 %. Целесообразно сочетать резекцию печени с последующей химиотерапией. Наилучшего эффекта добиваются при введении химиотерапевтических препаратов в печеночную артерию или пупочную вену. Пяти летняя выживаемость составляет около 10 %. В последние годы в хирурги ческом лечении рака печени используют гепатэктомию с последующей трансплантацией печени. Правда, отдаленные результаты при пересадке пе чени у больных с первичным раком этого органа весьма скромные.
Прогноз. Обычно прогноз заболевания неблагоприятный. Лишь у незна чительной части больных удается достичь излечения или сколько-нибудь значительного продления жизни.
Саркома, меланома встречаются исключительно редко и не имеют специ фической клинической картины. Способы инструментальной диагностики такие же, как и при первичном раке печени.
Вторичные опухоли печени являются метастазами злокачественных опу холей, локализующихся в других органах: желудке, поджелудочной железе, толстой кишке, легких и т. п. Более чем у половины больных раком органов пищеварительного тракта на вскрытии обнаруживают метастазы в печень.
Среди клинических проявлений заболевания ведущее место занимают симптомы первичного ракового процесса в том или ином органе грудной или брюшной полости. Данные физикального обследования и инструмен тальных методов исследования такие же, как и при первичном раке печени. При множественных метастазах в печень выполнение радикального опера тивного вмешательства по поводу первичной опухоли нецелесообразно. Тем не менее при солитарных метастазах рекомендуется удалять первичную опу холь, произведя резекцию печени. Это позволяет продлить жизнь пациен там, особенно при метастазировании опухолей толстой кишки. В этих слу чаях пятилетняя выживаемость после комбинированных операций достига ет 20-25 %.
12.9. Синдром портальной гипертензии
Как уже было отмечено выше, воротная вена формируется путем слияния верхней брыже ечной, нижней брыжеечной, селезеночной и левой желудочной вен. В паренхиме печени, а именно в синусоидных капиллярах, происходит смешивание артериальной крови из системы собственной печеночной артерии и портальной крови. К мембранам синусоидных капилляров предлежат гепатоциты. Именно здесь происходит основной обмен веществ между притекаю щей кровью и печеночными клетками. Из синусоидов по центральным венам кровь оттекает в печеночные вены и далее в нижнюю полую вену. Степень кровенаполнения печени и кровоток по синусоидным капиллярам регулируются входными и выходными сфинктерами. Первые из них расположены у места впадения артериол и портальных венул в синусоиды, вторые — в мес те впадения синусоидных капилляров в центральные вены и зоне перехода центральных вен в междольковые. Их координированное сокращение позволяет адаптировать внугрипеченочный кровоток к функциональной активности органов пищеварительной системы. Дополнительным регуляторным фактором является сокращение мышечной оболочки внутрипеченочных арте риол. Гемодинамика в печени зависит прежде всего от градиента давления в артериальной, портальной системе и системе печеночных и полой вен. В норме давление в собственной пе ченочной артерии составляет около 120 мм рт.ст., в воротной вене — 5—10 мм рт.ст., в пече ночных венах и нижней полой вене 2—5 мм рт.ст. Именно столь выраженная разность в кро вяном давлении и обеспечивает печеночную перфузию. Средняя линейная скорость кровотока в воротной вене составляет около 15 см/с. При некоторых видах синдрома портальной гипер тензии она существенно уменьшается.
Выделяют три основные зоны, где имеются анастомозы между портальной и кавальной системами (портокавальные анастомозы).
1. Область верхней трети желудка и абдоминального отдела пищевода. В норме от желудка
366
кровь через левую желудочную и короткие желудочные не им оттекает в поротную вену, от аб доминального отдела пищевода через непарную и полунепарную вены — в верхнюю полую пену.
2. Зона диеталыюй част прямой кишки. От ее проксимальных отделов по верхней прямо кишечной вене кровь поступает в нижнюю брыжеечную вену и далее в воротную вену. От ниж них отделов кровь поступает через средние и нижние прямокишечные вены во внутренние подвздошные вены и затем в нижнюю полую вену.
3. Область передней брюшной стенки. По пупочной вене (если ее проходимость сохранена) кровь оттекает непосредственно в воротную вену. Сеть подкожных вен несет кровь через мы шечные вены в нижнюю полую вену.
При значительном повышении давления в воротной вене и ее притоках происходит расши рение указанных портокавальных анастомозов, что в известной мере и обусловливает клини ческую картину заболевания.
Портальная гипертензия является синдромом, характеризующимся рядом специфических проявлений и возникающим при некоторых врожденных и приобретенных заболеваниях внут ренних органов, которые приводят к нарушению оттока крови из воротной вены и ее ветвей.
Этиология и патогенез, В зависимости от уровня, на котором образуется препятствие (блок) для оттока крови по системе воротной вены, различают четыре формы портальной гипертензии: предпеченочную (допеченочную), внутрипеченочную, надпеченочную и смешанную.
П р е д п е ч е н о ч н у ю ( д о п е ч е н о ч н у ю ) ф о р м у портальной ги пертензии принято разделять на первичную, связанную с автономной (наи более часто врожденной или постнатальной) патологией сосудов порталь ной системы, и вторичную, вызванную сдавлением этих сосудов извне. Сре ди врожденных причин синдрома наиболее частыми являются аплазия, ги поплазия, кавернозная трансформация и атрезия воротной вены. Обычно атрезия обусловлена распространением физиологического процесса постна тальной облитерации пупочной вены и венозного (аранциевого) протока на воротную вену. Приобретенный тромбоз воротной вены чаще всего возни кает при острых воспалительных заболеваниях органов брюшной полости — остром деструктивном аппендиците, холецистите, гнойном холангите, пан креатите и др. Сдавление и вторичный тромбоз воротной и селезеночной вен могут вызывать кисты, крупные доброкачественные и злокачественные опухоли поджелудочной железы.
В н у т р и п е ч е н о ч н а я ф о р м а (до 80—90 % всех случаев портальной гипертензии) наиболее часто обусловлена циррозом печени той или иной этиологии. Значительно реже причинами развития внутрипеченочной пор тальной гипертензии являются злокачественные новообразования печени, шистосоматоз, эхинококкоз и врожденный фиброз печени.
Над п е ч е н о ч н а я ф о р м а встречается редко. Она может быть обу словлена болезнью Киари или синдромом Бадда—Киари. Болезнь Киари — эндофлебит печеночных вен с последующим их тромбозом, синдром Бад да—Киари — сдавление, или окклюзия, нижней полой вены на уровне или выше впадения в нее печеночных вен. Синдром может быть обусловлен на личием соединительнотканных мембран в просвете полой вены или ее сдав лением извне опухолями, кистами, рубцами и т. п. Значительно реже выра женное повышение давления в печеночных венах развивается при констриктивном перикардите, недостаточности правого предсердно-желудочко- вого клапана с декомпенсацией кровообращения. В этих случаях при дли тельном течении заболевания развивается так называемый сердечный цир роз печени с последующим присоединением внутрипеченочного блока пор тального кровообращения.
С м е ш а н н а я ф о р м а портальной гипертензии обычно развивается при сочетании внутрипеченочного и допеченочного блоков портального кровообращения (тромбоз воротной вены на фоне цирроза печени), что су-
367
щественно ограничивает возможности ее оперативной коррекции и ухудша ет прогноз болезни.
Особый вид портальной гипертензии без наличия препятствия для от тока крови из воротной вены возникает при увеличении гепатопетальной циркуляции крови при существовании артериовенозного свища на любом уровне воротной вены или ее притоков. Чаще всего свищ локализуется на уровне селезеночных сосудов и формируется в результате деструкции стенки аневризмы селезеночной артерии и прилежащей к ней селезеноч ной вены.
Патогенез портальной гипертензии весьма сложен и до конца еще не изучен, причем при разных формах синдрома он имеет свои особенности.
При внутрипеченочной форме выраженное изменение морфологическо го строения печени вызывает значительную перестройку ее ангиоархитектоники, что приводит к повышению сопротивления оттоку крови из воротной вены. При этом формируются прямые портопеченочные анастомозы, обес печивающие частичный сброс крови из воротной вены и печеночной арте рии в систему печеночных вен. Это приводит к ишемии печеночной парен химы и нарушению метаболизма в гепатоцитах, нарушению дезинтоксикационной функции печени. Клинически это может проявляться энцефало патией. За счет повышения давления в системе воротной вены начинают функционировать естественные портокавальные анастомозы. Клинически значимыми являются анастомозы в области проксимального отдела желудка
идистального отдела пищевода, где возникает варикозное расширение вен
иоткуда наиболее часто наблюдается кровотечение при их разрыве.
Значительно реже наблюдается расширение геморроидальных и подкож ных вен в области передней брюшной стенки.
В связи со спазмом и значительным сопротивлением кровотоку по сис теме печеночной артерии возникает перераспределение его в системе чрев ного ствола, что приводит к увеличению объемного кровотока по селезеноч ной артерии. В сочетании с затруднением оттока крови по селезеночной ве не это влечет за собой развитие спленомегалии, а при гиперплазии ретикулоэндотелиальной ткани — гиперспленизма (уменьшение числа эритроци тов, лейкоцитов и тромбоцитов в крови). В развитии асцита при внутрипе ченочной форме синдрома принимает участие ряд факторов: повышение лимфообразования в печени (вследствие внутрипеченочного венозного ста за), снижение онкотического давления крови за счет гипоальбуминемии, нарушения водно-электролитного баланса, замедление инактивации альдостерона и антидиуретического гормона в функционально неполноценной печени.
При предпеченочной (допеченочной) форме синдрома отмечают умень шение портального кровоснабжения печени, расширение селезеночной ар терии, значительное повышение давления в селезеночной вене и селезенке, что и является причиной развития спленомегалии, а у некоторых больных и гиперспленизма. Указанные гемодинамические сдвиги приводят к форми рованию портопортальных анастомозов. При этом кровоток из портальной системы в печень осуществляется по истинным добавочным воротным ве нам или сосудам печеночно-двенадцатиперстной связки и малого сальника. Давление во внутрипеченочных ветвях воротной вены не повышается, гру бые нарушения функции печени не возникают, в связи с чем асцит наблю дается исключительно редко.
Патогенез надпеченочной формы портальной гипертензии определяется повышением давления в печеночных венах, что и является основной при чиной застоя крови в печени и повышения давления в воротной вене и ее
368
притоках. В результате развивается цирроз печени с присоединением гемодинамических сдвигов, характерных для внутрипеченочиой формы син дрома.
В патогенезе смешанной формы портальной гипертензии принимают участие те же факторы, что и при внутрипеченочиой и надпеченочной фор мах, причем ведущая роль принадлежит факторам, обусловленным цирро зом печени.
Клиническая картина и диагностика. Клинические проявления различных форм портальной гипертензии связаны прежде всего с тем заболеванием, которое послужило причиной повышения давления в воротной вене.
При предпеченочной форме синдрома заболевание возникает чаще в дет ском возрасте, протекает относительно благоприятно. Наиболее частыми его проявлениями бывают кровотечения из расширенных вен пищевода, спленомегалия, гиперспленизм.
В случае внутрипеченочной формы портальной гипертензии ведущими признаками заболевания являются симптомы цирроза (постнекротический, алкогольный и т. п.), активность процесса, степень компенсации нарушен ных функций печени. Характерны диспепсические явления (боли в эпигастральной области, отсутствие аппетита, тошнота, метеоризм), внепеченочные знаки ("сосудистые звездочки", "печеночные ладони" и т. п.). Портальная гипертензия проявляется у этих пациентов спленомегалией, реже — гиперспленизмом, расширением вен пищевода, кардии желудка, передней брюшной стенки в виде "головы медузы", асцитом. Грозным осложнением является кровотечение из варикозно-расширенных вен пищевода и желудка. При этом возникает срыгивание или рвота неизмененной кровью без каких-либо пред шествующих болевых ощущений. При массивном кровотечении, затекании крови в желудок могут возникнуть рвота "кофейной гущей", мелена; развива ется тахикардия, падает артериальное давление. Летальность при впервые воз никшем кровотечении из варикозно-расширенных вен пищевода при циррозе печени высока — 30—50 % и более. Повторные кровотечения, асцит, желтуха (за счет поражения паренхимы печени) являются признаками запущенной стадии цирроза печени и оставляют мало шансов на успех лекарственного или хирургического лечения.
Надпеченочная форма синдрома портальной гипертензии чаще обуслов лена болезнью Киари или синдромом Бадда—Киари. При острой форме развития болезни Киари внезапно возникают довольно сильные боли в эпигастрии, правом подреберье, быстро нарастают гепатомегалия, гипертермия, асцит. Больные погибают от профузного кровотечения из варикозно-рас ширенных вен пищевода или от печеночно-почечной недостаточности.
При хронической форме болезни постепенно нарастают гепатомегалия и спленомегалия, развивается коллатеральная венозная сосудистая сеть на пе редней брюшной и грудной стенках, нарастают асцит, истощение, наруша ется белковый обмен (гипоальбуминемия).
Анамнез и объективные данные клинического исследования с учетом преобладающей частоты внутрипеченочной формы блока позволяют поста вить в большинстве случаев правильный предварительный диагноз. Среди инструментальных исследований в первую очередь применяют рентгеноло гическое исследование пищевода и желудка для выявления варикозного расширения вен в дистальной части пищевода (рис. 12.6). О наличии его свидетельствуют множественные округлые или овальные дефекты наполне ния при контрастировании пищевода. Более полную информацию о состоя нии вен пищевода дает эндоскопическое исследование. Важное значение в определении уровня препятствия для оттока крови из воротной вены имеют
369
инструментальные методы исследо вания (целиакография — артериаль ная и венозная фазы, кавография, спленопортография). При внутрипеченочном блоке ценная информа ция об активности процесса может быть получена при оценке функцио нального состояния печени по дан ным биохимического исследования крови. Особое внимание обращают на уровень трансаминаз.
Спленопортографию и спленоманометрию выполняют в рентге новском кабинете под контролем рентгенотелевизионного экрана. Под местной анестезией пунктиру ют селезенку, ориентируясь на ее перкуторно определяемые границы и тень на рентгеновском экране.
К игле, введенной в ее ткань, присоединяют аппарат Вальдмана и измеряют давление в сосудах селе зенки. При портальной гипертензии давление обычно превышает 250 мм вод. ст., иногда достигая 500—600 мм вод. ст. и более (норма 110—120 мм). После измерения давления че рез иглу вводят контрастное вещест во: триомбраст для инъекций (верографин и т. п.) и производят серию рентгенограмм. Характерными сим
птомами портальной гипертензии при спленопортографии (рис. 12.7) явля ются значительное расширение воротной вены и ее притоков, бедность внутрипеченочного сосудистого рисунка. У больных с внутрипеченочным блоком выявляют зону окклюзии воротной или селезеночной вены.
Для диагностики надпеченочной формы синдрома портальной гипертен зии применяют кавографию (введение контраста в нижнюю полую вену че рез вены бедра по Сельдингеру).
Кавография позволяет определить уровень препятствия для оттока крови из печеночных вен, место сужения или окклюзии нижней полой вены. Воз можны также селективная катетеризация печеночных вен и их контрасти рование с выполнением серии рентгеновских снимков.
При целиакографии (рис. 12.8) удается отдифференцировать внутри- и предпеченочную формы синдрома. Обычно при первой форме отмечаются расширение и извитость селезеночной артерии, сужение печеночной ар терии, обеднение внутрипеченочного сосудистого рисунка. В венозную фазу видны селезеночная и воротная вены.
Лечение. Необходимо проведение комплексного лечения как заболева ния, вызвавшего портальную гипертензию, так и самой портальной гипер тензии.
При предпеченочной форме больные подлежат оперативному лечению, особенно при рецидивирующих кровотечениях из вен пищевода. Для сни жения давления в воротной вене применяют один из вариантов прямого
370

Рис. 12.7. Портальная гипертензия. Видна расширенная, изогнутая под углом воротная вена
(один из признаков портальной гипертензии). Спленопортограмма.
Рис. 12.8. Портальная гипертензия, внутрипеченочная форма. Расширение селезеночной арте рии и значительное сужение печеночной артерии и ее ветвей (артериальная фаза). Целиакограмма.
371
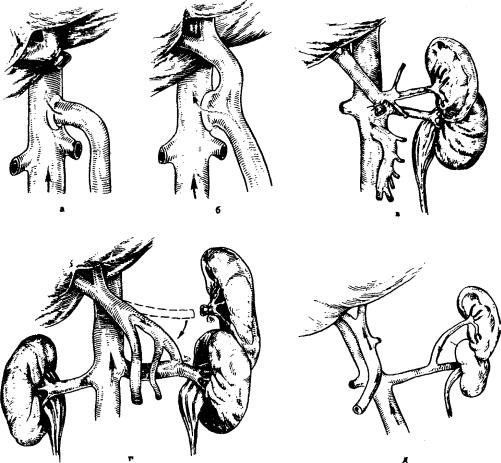
Рис, 12.9. Виды портокавальных анастомозов.
а — прямой портокавальный по типу конец в бок; б — прямой портокавальный по типу бок в бок; в — ме- зентерико-кавальный; г — спленоренальный (центральный); д — спленоренальный (дистальный).
портокавального, мезентерико-кавального или спленоренального анастомо за (рис. 12.9). Если наложение сосудистого анастомоза невозможно, то при меняют оменторенопексию — подшивание большого сальника к печени, диафрагме и почке после предварительной ее декапсуляции. Операция рас считана на формирование в последующем межорганных анастомозов между сосудами портальной (сальник) и кавальной (почка) систем. В последние годы операцию применяют редко. При выраженной спленомегалии, осо бенно при гиперспленизме, производят спленэктомию.
При внутрипеченочном блоке и циррозе печени, осложненном порталь ной гипертензией, хирургическое лечение возможно лишь при отсутствии активного процесса в печени и симптомов печеночной недостаточности. При выборе метода операции учитывают возраст, общее состояние пациен та, наличие сопутствующих заболеваний, степень компенсации нарушен ных функций печени, величину портального давления, выраженность гиперспленизма и т. п. Создание прямых портокавальных сосудистых анасто мозов (спленоренальный, мезентерико-кавальный, собственно портока вальный) направлено на быстрое снижение портального давления вследст вие сброса крови в систему нижней полой вены. Прямые портокавальные анастомозы часто становятся причиной тяжелой энцефалопатии в связи с
372
гипераммониемией, поэтому их стали применять реже, отдавая предпочте ние спленоренальному анастомозу.
В последние годы для создания внутрипеченочного портокавального анастомоза используют мини-инвазивную технику. Для этой цели через нижнюю полую вену проводят тонкий специальный катетер в одну из пече ночных вен и, продвигая его по ходу вены, проникают в рядом расположен ную внутрипеченочную ветвь портальной вены. Убедившись в правильно сти расположения катетера, раздувают на нем баллончик для расширения отверстия в печени и в соустье между ветвями печеночной и воротной вен. В расширенный таким образом канал вводят металлический стент, по кото рому портальная кровь будет сбрасываться в печеночную и далее полую ве ну. Опыт применения этого метода недостаточно велик для оценки его эф фективности.
Оментопексия (оменторенопексия и оментогепатопексия), перемещение селезенки в грудную полость или в забрюшинное пространство рассчитаны на создание в будущем органных анастомозов, которые будут служить шун том для сброса портальной крови. В настоящее время эти операции приме няют редко, так как они не приводят к значительному снижению порталь ного давления. Спленэктомия не имеет самостоятельного значения в лече нии портальной гипертензии, ее применяют при выраженном гиперспленическом синдроме и, как правило, дополняют наложением сосудистого спленоренального анастомоза. У ряда больных вполне удовлетворительные ре зультаты дают сочетание спленэктомии с оментореноплексией (после декапсуляции почки), перевязкой вен в области кардии и абдоминального от дела пищевода с целью прекращения оттока крови из вен желудка в расши ренные вены пищевода.
Лечение синдрома Бадда—Киари и болезни Киари представляет значи тельные трудности. Лишь у небольшой части больных удается выполнить то или иное оперативное вмешательство (чреспредсердное разрушение мем браны в просвете полой вены, обходное кавопредсердное шунтирование). При повторных кровотечениях из вен пищевода обычно создают спленоренальный анастомоз.
Для лечения асцита у больных с внутри- и надпеченочной формами пор тальной гипертензии при невозможности создания сосудистых анастомозов применяют внутреннее перитонеовенозное шунтирование с помощью спе циального зонда с клапаном, обеспечивающим одностороннее перекачива ние асцитической жидкости из брюшной полости в яремную вену или по вторные инфузии асцитической жидкости в промежуточную вену локтя. В ря де случаев хорошие результаты дает операция наложения лимфовенозного анастомоза на шее. При этом грудной (лимфатический) проток соединяют с яремной веной. У некоторых больных с внутрипеченочной или надпече ночной формами синдрома портальной гипертензии возможно выполнение трансплантации печени — единственной радикальной операции, позволяю щей излечить их от данного страдания.
Пересадка печени при неподдающемся консервативному лечению цир розе в настоящее время довольно широко используется в ряде стран. Прак тически это одно из основных показаний к трансплантации печени (см. "Трансплантация органов").
Лечение кровотечения из варикозно-расширенных вен пищевода начи нают с консервативных мероприятий: тампонады пищевода зондом Блейкмора, гемостатической терапии, трансфузии крови и кровезамещающих жидкостей; для снижения портального давления внутривенно вводят питу итрин. Зонд Блейкмора (рис. 12.10) состоит из трехпросветной резиновой
373

трубки с двумя баллонами. Два канала зонда служат для раздувания баллонов, третий (открывающийся в дистальной части зонда) — для аспирации желудочно го содержимого и контроля за эффективностью гемо стаза. Зонд вводят через нос в желудок, раздувают дистальный (желудочный) баллон, нагнетая 60—70 мл воздуха. Затем зонд подтя гивают до ощущения со противления, возникающе го при локализации балло на в области кардии.
После этого в пищевод ный баллон нагнетают 100—150 мл воздуха. В та ком состоянии стенки эла стичного баллона оказыва ют равномерное давление по всей окружности пище вода, сдавливая кровоточа щие вены его дистального отдела и кардиального от дела желудка. Через не
сколько часов ослабляют давление в баллонах, контролируя путем аспира ции содержимого желудка через зонд эффект гемостаза. Зонд в пищеводе не должен находиться более 2 сут в связи с опасностью развития пролежней.
Флебосклерозирующие препараты (варикоцид, тромбовар и др.), приме няемые для остановки кровотечения из варикозно-расширенных вен пище вода, вводят через эзофагоскоп специальной иглой в просвет вены или паравенозно с целью создания благоприятных условий для слипания стенок варикозно-расширенных вен. Для увеличения эффективности этого метода, для того чтобы добиться стойкого гемостаза, на сутки вводят зонд Блейк мора.
При неэффективности консервативного лечения при кровотечении из варикозно-расширенных вен пищевода в качестве вынужденной меры при меняют различные типы хирургических вмешательств. Они направлены на остановку кровотечения и разобщение портокавальных анастомозов гастроэзофагеальной зоны. В связи с тяжелым состоянием больного наиболее час то используют чрезжелудочную перевязку расширенных вен пищевода и кардии. В последние годы довольно большое распространение получила операция пересечения и одновременного сшивания пищевода с помощью сшивающих аппаратов, аналогичных тем, которые применяются при нало жении пищеводно-кишечных анастомозов. Данная методика позволяет пол ностью пересечь все расширенные вены пищевода. Значительно реже вы полняют проксимальную резекцию желудка и абдоминального отдела пи щевода, наложение сосудистого прямого портокавального анастомоза. Про гноз неблагоприятный, летальность после этих операций (особенно у лиц с внутрипеченочной формой синдрома) достигает 25 %.
374
