
- •2.1. Видеоэндоскопическая хирургия
- •2.1.1. Видеолапароскопическая хирургия
- •2.1.2. Торакоскопическая хирургия
- •2.2. Интервенционная радиология
- •3.1. Пороки развития
- •3.2. Повреждения органов шеи
- •3.3. Абсцессы и флегмоны
- •3.4. Лимфаденит (специфический и неспецифический)
- •3.5. Опухоли шеи
- •4.1. Методы исследования
- •4.2. Заболевания щитовидной железы
- •4.2.2. Токсическая аденома (болезнь Пламмера)
- •4.2.3. Многоузловой токсический зоб
- •4.2.4. Эндемический зоб (йоддефицитные заболевания)
- •4.2.5. Спорадический зоб (простой нетоксический зоб)
- •4.2.6. Аберрантный зоб
- •4.2.7. Тиреоидиты
- •4.2.8. Гипотиреоз
- •4.3. Опухоли щитовидной железы
- •4.3.2. Злокачественные опухоли
- •4.4. Паращитовидные железы
- •4.4.1. Заболевания паращитовидных желез
- •4.4.1.1. Гиперпаратиреоз
- •4.4.1.2. Гипопаратиреоз
- •5.1. Методы исследования
- •5.3. Повреждения молочных желез
- •5.4. Воспалительные заболевания
- •5.4.1. Неспецифические воспалительные заболевания
- •5.5. Дисгормональные дисплазии молочных желез
- •5.5.1. Мастопатия
- •5.5.2. Выделения из сосков
- •5.5.4. Гинекомастия
- •5.6. Опухоли молочной железы
- •5.6.1. Доброкачественные опухоли
- •5.6.2. Злокачественные опухоли
- •5.6.2.2. Рак молочной железы in situ
- •5.6.2.3. Рак молочной железы у мужчин
- •5.6.2.4. Саркома молочной железы
- •6.1. Методы исследования
- •6.2. Грудная стенка
- •6.2.1. Врожденные деформации грудной клетки
- •6.2.2. Повреждения грудной клетки
- •6.2.3. Воспалительные заболевания
- •6.2.4. Специфические хронические воспалительные заболевания грудной стенки
- •6.2.5. Опухоли грудной стенки
- •6.3. Трахея
- •6.3.1. Пороки развития
- •6.3.2. Травматические повреждения
- •6.3.4. Стенозы трахеи
- •6.3.5. Пищеводно-трахеальные свищи
- •6.3.6. Опухоли трахеи
- •6.4. Легкие. Бронхи
- •6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
- •6.4.2. Пороки развития сосудов легких
- •6.4.3. Воспалительные заболевания
- •6.4.3.1. Абсцесс легкого
- •6.4.3.2. Гангрена легкого
- •6.4.3.3. Хронический абсцесс легкого
- •6.4.4. Специфические воспалительные заболевания
- •6.4.4.1. Туберкулез легких
- •6.4.4.2. Сифилис легких
- •6.4.4.3. Грибковые заболевания легких (микозы)
- •6.4.4.4. Актиномикоз легких
- •6.4.5. Бронхоэктатическая болезнь
- •6.4.6. Кисты легких
- •6.4.7. Эхинококкоз легких
- •6.4.8. Опухоли легких
- •6.4.8.1. Доброкачественные опухоли
- •6.4.8.2. Злокачественные опухоли
- •6.5.1. Травматические повреждения
- •6.5.2. Воспалительные заболевания плевры
- •6.5.2.1. Экссудативный неинфекционный плеврит
- •6.5.2.2. Острая эмпиема плевры
- •6.5.2.3. Хроническая эмпиема
- •6.5.3. Опухоли плевры
- •6.5.3.1. Первичные опухоли плевры
- •6.5.3.2. Вторичные метастатические опухоли
- •7.1. Методы исследования
- •7.2. Врожденные аномалии развития
- •7.3. Повреждения пищевода
- •7.4. Инородные тела пищевода
- •7.5. Химические ожоги и рубцовые сужения пищевода
- •7.6. Нарушения моторики пищевода
- •7.6.1. Ахалазия кардии (кардиоспазм)
- •7.6.2. Халазия (недостаточность) кардии
- •7.7. Рефлюкс-эзофагит (пептический эзофагит)
- •7.8. Дивертикулы пищевода
- •7.9. Опухоли пищевода
- •7.9.1. Доброкачественные опухоли и кисты
- •7.9.2. Злокачественные опухоли
- •7.9.2.2. Саркома
- •8.1. Методы исследования
- •8.2. Повреждения диафрагмы
- •8.3. Диафрагмальные грыжи
- •8.4. Грыжи пищеводного отверстия диафрагмы
- •8.5. Релаксация диафрагмы
- •9.1. Методы исследования
- •9.2. Острый живот
- •9.3. Травмы живота
- •9.4. Заболевания брюшной стенки
- •9.5. Опухоли брюшной стенки
- •10.1.1. Паховые грыжи
- •10.1.2. Бедренные грыжи
- •10.1.3. Эмбриональные грыжи
- •10.1.4. Пупочные грыжи
- •10.1.5. Грыжи белой линии живота
- •10.1.7. Редкие виды грыж живота
- •10.1.8. Осложнения наружных грыж живота
- •10.2. Внутренние грыжи живота
- •11.1. Методы исследования
- •11.2. Пороки развития
- •11.4. Химические ожоги и рубцовые стриктуры желудка
- •11.5. Повреждения желудка и двенадцатиперстной кишки
- •11.6.1.2. Перфорация язвы
- •11.6.1.3. Пилородуоденальный стеноз
- •11.6.1.4. Пенетрация язвы
- •11.7. Острые язвы
- •11.9. Опухоли желудка и двенадцатиперстной кишки
- •11.9.2. Злокачественные опухоли желудка
- •11.9.2.1. Рак желудка
- •11.9.2.2. Саркома желудка
- •11.9.2.3. Лимфома желудка
- •11.9.3. Опухоли двенадцатиперстной кишки
- •12.1. Специальные методы исследования
- •12.2. Пороки развития
- •12.3. Травмы печени
- •12.4. Абсцессы печени
- •12.4.1. Бактериальные абсцессы
- •12.4.2. Паразитарные абсцессы
- •12.5. Паразитарные заболевания печени
- •12.5.2. Альвеококкоз
- •12.5.3. Описторхоз
- •12.6. Непаразитарные кисты печени
- •12.8.1. Доброкачественные опухоли
- •12.8.2. Злокачественные опухоли
- •12.9. Синдром портальной гипертензии
- •12.10. Печеночная недостаточность
- •13.1. Специальные методы исследования
- •13.3. Повреждения желчных путей
- •13.4. Желчнокаменная болезнь
- •13.4.1. Хронический калькулезный холецистит
- •13.4.2. Острый холецистит
- •13.5. Бескаменный холецистит
- •13.6. Постхолецистэктомический синдром
- •13.7. Опухоли желчного пузыря и желчных протоков
- •13.8. Желтуха
- •14.1. Аномалии и пороки развития
- •14.2. Повреждения поджелудочной железы
- •14.4. Хронический панкреатит
- •14.5. Кисты и свищи поджелудочной железы
- •14.6. Опухоли поджелудочной железы
- •14.6.1. Доброкачественные опухоли
- •14.6.2. Злокачественные опухоли
- •14.6.2.1. Рак поджелудочной железы
- •14.6.3. Нейроэндокринные опухоли
- •15.1. Пороки развития
- •15.2. Повреждения селезенки
- •15.3. Заболевания селезенки
- •15.4. Гиперспленизм
- •16.1. Повреждения средостения
- •16.2. Воспалительные заболевания
- •16.2.2. Послеоперационный медиастинит
- •16.2.3. Склерозирующий (хронический) медиастинит
- •16.3. Синдром верхней полой вены
- •16.4. Опухоли и кисты средостения
- •16.4.1. Неврогенные опухоли
- •16.4.2. Тимомы
- •16.4.3. Дизэмбриогенетические опухоли
- •16.4.5. Лимфоидные опухоли
- •16.4.6. Кисты средостения
- •17.1. Специальные методы исследования
- •17.2. Обеспечение операций на сердце и крупных сосудах
- •17.3. Ранения сердца и перикарда
- •17.4. Врожденные пороки сердца
- •17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
- •17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
- •17.4.1.2. Врожденный стеноз устья аорты
- •17.4.1.3. Открытый артериальный проток
- •17.4.1.4. Дефект межпредсердной перегородки
- •17.4.1.5. Дефект межжелудочковой перегородки
- •17.4.1.6. Тетрада Фалло
- •17.5. Приобретенные пороки сердца
- •17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
- •17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
- •17.7. Хроническая ишемическая болезнь сердца
- •17.8. Постинфарктная аневризма сердца
- •17.9. Перикардиты
- •17.9.1. Острые перикардиты
- •17.9.2. Выпотные перикардиты
- •17.9.3. Хронические перикардиты
- •17.10. Нарушения ритма
- •17.10.2. Тахикардии
- •18.1. Методы исследования
- •18.3. Врожденные пороки
- •18.4. Патологическая извитость артерий (кинкинг)
- •18.5. Гемангиомы
- •18.6. Травмы артерий
- •18.7. Облитерирующие заболевания
- •18.7.1. Облитерирующий атеросклероз
- •18.7.2. Неспецифический аортоартериит
- •18.7.4. Облитерирующие поражения ветвей дуги аорты
- •18.8. Аневризмы аорты и периферических артерий
- •18.8.1. Аневризмы аорты
- •18.8.2. Аневризмы периферических артерий
- •18.8.3. Артериовенозная аневризма
- •18.9. Тромбозы и эмболии
- •18.9.1. Эмболия и тромбоз мезентериальных сосудов
- •18.10. Заболевания мелких артерий и капилляров
- •18.10.1. Диабетическая ангиопатия
- •18.10.2. Болезнь Рейно
- •19.1. Методы исследования
- •19.3. Повреждения магистральных вен конечностей
- •19.4. Хроническая венозная недостаточность
- •19.4.1. Варикозное расширение вен нижних конечностей
- •19.4.2. Посттромбофлебитический синдром
- •19.4.3. Трофические язвы венозной этиологии
- •19.5. Острый тромбофлебит поверхностных вен
- •19.6. Острые тромбозы глубоких вен нижних конечностей
- •19.7. Окклюзии ветвей верхней полой вены
- •19.8. Эмболия легочной артерии
- •20.1. Заболевания лимфатических сосудов
- •20.1.1. Лимфедема
- •20.1.2. Лимфангиомы
- •21.1. Аномалии и пороки развития
- •21.2. Травмы тонкой кишки
- •21.3. Заболевания тонкой кишки
- •21.3.1. Дивертикулы тонкой кишки
- •21.3.2. Ишемия кишечника
- •21.3.3. Болезнь Крона
- •21.4. Опухоли тонкой кишки
- •21.5. Кишечные свищи
- •21.6. Синдром "короткой кишки"
- •22.1. Острый аппендицит
- •22.1.1. Типичные формы острого аппендицита
- •22.1.2. Атипичные формы острого аппендицита
- •22.1.3. Острый аппендицит у беременных
- •22.1.4. Острый аппендицит у ВИЧ-инфицированных
- •22.1.5. Осложнения острого аппендицита
- •22.1.6. Дифференциальная диагностика
- •22.3. Опухоли червеобразного отростка
- •23.1. Аномалии и пороки развития
- •23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
- •23.1.2. Идиопатический мегаколон
- •23.2. Воспалительные заболевания ободочной кишки
- •23.3. Дивертикулы и дивертикулез
- •23.4. Доброкачественные опухоли
- •23.4.1. Полипы и полипоз
- •23.5. Злокачественные опухоли
- •24.1. Методы исследования
- •24.2. Врожденные аномалии
- •24.3. Травмы прямой кишки
- •24.4. Заболевания прямой кишки
- •24.4.1. Геморрой
- •24.4.2. Трещина заднего прохода
- •24.4.3. Парапроктит и свищи прямой кишки
- •24.4.4. Выпадение прямой кишки
- •24.5. Рак прямой кишки
- •25.1. Острая непроходимость
- •25.1.1. Обтурационная непроходимость
- •25.1.2. Странгуляционная непроходимость
- •25.1.3. Динамическая непроходимость
- •26.1. Брюшина
- •26.1.1. Перитонит
- •26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
- •26.1.1.2. Туберкулезный перитонит
- •26.1.1.3. Генитальный перитонит
- •26.1.2. Опухоли брюшины
- •26.2. Забрюшинное пространство
- •26.2.1. Повреждение тканей забрюшинного пространства
- •26.2.3. Опухоли забрюшинного пространства
- •26.2.4. Фиброз забрюшинной клетчатки
- •27.1. Гормонально-активные опухоли надпочечников
- •27.1.1. Альдостерома
- •27.1.2. Кортикостерома
- •27.1.3. Андростерома
- •27.1.5. Феохромоцитома
- •27.2. Гормонально-неактивные опухоли
- •28.1. Источники донорских органов
- •28.2. Иммунологические основы пересадки органов
- •28.3. Реакция отторжения пересаженного органа
- •28.5. Трансплантация почек
- •28.6. Трансплантация поджелудочной железы
- •28.7. Трансплантация сердца
- •28.8. Пересадка сердце—легкие
- •28.9. Трансплантация печени
- •28.10. Трансплантация легких
- •28.11. Трансплантация тонкой кишки
- •28.12. Врачебный долг и трансплантология
Соляная кислота желудочного сока оказывает бактерицидное действие на содержимое же лудка. Антральный отдел желудка, пилорический канал, двенадцатиперстная кишка представ ляют единый комплекс моторной активности ("пилороантральная помпа или мельница").
В двенадцатиперстной кишке осуществляется переваривание всех пищевых ингредиентов, она регулирует функции гепатобилиарной системы и поджелудочной железы, секреторную и моторную функции желудка и кишечника. В двенадцатиперстной кишке желудочный химус подвергается дальнейшей механической и химической обработке. Происходит переваривание всех пищевых ингредиентов протеолитическими, амилолитическими и липолитичесюши фер ментами.
Желудок и двенадцатиперстная кишка участвуют в гемопоэзе, оказывают влияние на мно гообразные функции различных систем организма, участвуют в межуточном обмене веществ, обеспечивают регуляцию гомеостаза крови.
11.1. Методы исследования
Типичные жалобы, анамнез, течение болезни в сочетании с данными объективного исследования позволяют в большинстве случаев поставить достаточно обоснованный диагноз заболевания желудка. Однако без специ альных инструментальных исследований провести дифференциальный ди агноз бывает трудно, для этого необходимы специальные инструментальные и лабораторные исследования.
Секреция желудочного сока исследу ется путем зондирования желудка тон ким зондом и рН-метрии (см. "Язвен ная болезнь").
Эзофагогастродуоденоскопия является основным методом диагностики заболе ваний желудка и двенадцатиперстной кишки и решающим — в диагностике злокачественных новообразований, так как дает возможность произвести гастробиопсию, взять материал для цитоло гического и гистологического исследова ний. Во время эндоскопического иссле дования по специальным показаниям выполняют рН-метрию, измеряют интрамуральную разность потенциалов в пищеводе, разных отделах желудка и двенадцатиперстной кишке, производят лечебные манипуляции (удаление поли па, термокоагуляция кровоточащих со судов, вводят в слизистую оболочку пре параты для остановки кровотечения).
Рентгенологическое исследование при меняют для выявления функциональ ных нарушений, локализации, характе ра, протяженности патологических из менений (рис. 11.5).
После обзорной рентгеноскопии больному дают контрастное вещество — водную взвесь сульфата бария. Исследо вание проводят в различных проекциях при вертикальном и горизонтальном по ложениях больного, а при необходимо сти и в положении Тренделенбурга.
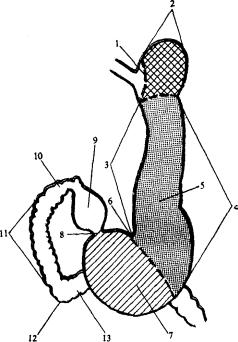
Рис. 11.5. Рентгенологическая класси фикация отделов желудка и двенадцати перстной кишки.
1 — кардиальная часть желудка; 2 — свод же лудка; 3 — малая кривизна желудка; 4 — боль шая кривизна желудка; 5 — тело желудка; 6 — угол желудка; 7 — антральный отдел желудка; 8 — канал привратника; 9 — луковица двена дцатиперстной кишки; 10 — верхний изгиб двенадцатиперстной кишки; 11 — нисходящая часть двенадцатиперстной кишки; 12 — ниж ний изгиб двенадцатиперстной кишки; 13 — нижняя горизонтальная часть двенадцатипер стной кишки.
275
Во время исследования изучают форму, величину, положение, тонус, контуры органа и его смещаемость (активную и пассивную), перистальтику, эластичность стенок, функцию привратника, сроки начала и завершения эвакуации.
Опорожнение желудка происходит отдельными порциями и заканчива ется через 1Y2~2 ч. При зиянии привратника эвакуация завершается быст рее, при сужении выхода из желудка — значительно медленнее. Иногда при органическом стенозе выходного отдела желудка контрастная масса задер живается в нем в течение нескольких дней.
Для изучения перистальтики желудка применяют рентгенокимографию, используют фармакологические препараты (метацин, аэрон, прозерин).
Полезную информацию дает УЗИ органов брюшной полости. Наиболее точные сведения об изменениях в стенке желудка и расположенных по ма лой и большой кривизне лимфатических узлах можно получить при эндо скопическом ультразвуковом исследовании. Компьютерная томография по зволяет определить опухоль, ее размеры и распространенность.
11.2. Пороки развития
Пороки развития пищевода, диафрагмы и пищеводного отверстия диа фрагмы могут быть причиной изменения формы и положения желудка. При задержке опускания желудка в сочетании с нарушением развития пищевод ного отверстия диафрагмы формируются пороки типа врожденного корот кого пищевода ("грудного желудка"), параэзофагеальной грыжи. Клинически эти пороки развития проявляются болями в эпигастральной области, за гру диной, изжогой, срыгиваниями, рвотой и обусловлены желудочно-пище- водным рефлюксом в связи с отсутствием замыкательной функции пище- водно-желудочного перехода (см. "Диафрагмальные грыжи").
Удвоения, кисты желудка и двенадцатиперстной кишки составляют 5— 10 % случаев удвоения органов желудочно-кишечного тракта. По форме уд воения бывают тубулярные (трубчатые) — 10 % от числа таких уродств и сферические (кистовидные) — 90 %. Дупликации чаще всего располагаются в непосредственной близости к основному органу, имеют с ними общую мышечную оболочку — перегородку и кровоснабжение, выстланы однотип ной слизистой оболочкой. Локализация гастродуоденальных удвоений в же лудке чаще всего встречается на большой кривизне, занимая 2/з ее длины, в двенадцатиперстной кишке они чаще располагаются на брыжеечной сторо не или передней стенке верхней горизонтальной и нисходящей частей. Со общения между дупликацией и основным органом бывают оральными, аборальными и двусторонними.
Удвоения, кисты желудка и двенадцатиперстной кишки в 20—25 % слу чаев сочетаются с другими аномалиями развития.
Первые клинические проявления заболевания в 65 % случаев наблюдают у новорожденных, в 15 % — у детей в возрасте 3—5 лет, у остальных — в более позднем периоде.
У новорожденных это заболевание проявляется как высокая кишечная непроходимость. Дети более старшего возраста жалуются на плохой аппе тит, чувство тяжести в эпигастрии, рвоту, похудание, неустойчивый стул, мелену. При осмотре можно пропальпировать объемное образование в верхней части живота. Взрослых больных тревожат боли в эпигастрии по сле еды, общая слабость, реже — рвота кровью. Дуоденальная дупликация в любом возрасте может осложняться механической желтухой, острым
276
панкреатитом или симптомами высокой хронической кишечной непрохо димости.
Диагностика гастродуоденальной дупликации трудна и требует проведения рентгенологического, эндоскопического и эндосонографического исследова ний. При этом обнаруживают раздвоение полости с контрастированием про света основного и дополнительного органов.
Оптимальным методом лечения считают удаление дупликации без вскры тия просвета органа.
Врожденный гипертрофический пилоростеноз. Сужение привратника же лудка наблюдается чаще других пороков развития. Мышца привратника резко утолщена. У ребенка со 2—4-й недели жизни наблюдаются рвота же лудочным содержимым, нарастающая потеря массы тела, обезвоживание, олигурия, запор. При осмотре живота через брюшную стенку выявляют уси ленную перистальтику желудка. При рентгенологическом исследовании оп ределяют стеноз привратника, задержку эвакуации из желудка.
Идиопатическая гипертрофия привратника у взрослых считается казуи стикой. Чаще встречается у мужчин в возрасте 30—60 лет. При этом длина пилорического канала составляет 1,5—4 см (в норме 1 см), а толщина 9— 15 мм (в норме 5 мм).
Лечение. У детей производят экстрамукозную пилоропластику. Стенку привратника рассекают в продольном направлении до подслизистой основы и накладывают швы в поперечном направлении. У взрослых целесообразно производить антрумэктомию.
Дивертикулы желудка и двенадцатиперстной кишки являются выпячива ниями стенки в форме мешка или воронки, сообщающимися с его просве том. Распространенность дивертикулов: 0,2—1 % наблюдений — в желудке
и15—20 % — в двенадцатиперстной кишке. Дивертикулы бывают истинные
иложные, пульсионные и тракционные. В образовании истинных диверти кулов принимают участие все слои стенки органа; ложные дивертикулы представляют собой выпячивания слизистой оболочки через дефект в мы шечном слое.
П у л ь с и о н н ы е д и в е р т и к у л ы возникают в результате давления на стенки из полости органа. Образуются они вследствие недостаточности мы шечной и эластической ткани стенки органа при врожденной неполноцен ности или в результате снижения мышечного тонуса и механической проч ности соединительнотканного каркаса при старении, атрофии после травмы и воспаления. Пульсионные дивертикулы имеют мешковидную форму.
Т р а к ц и о н н ы е д и в е р т и к у л ы возникают вследствие тяги за стен ку полого органа снаружи (рубец); они имеют воронкообразную форму; со временем, увеличиваясь в размерах, могут приобретать мешковидную форму.
Величина дивертикулов различна: от едва заметных выпячиваний стенки до 5 см в диаметре. Входное отверстие может быть узким или широким. Ди вертикулы бывают одиночными и множественными. Изнутри дивертикул выстлан слизистой оболочкой, в стенках имеются элементы стенки органа, но со временем они замещаются соединительной тканью.
Дивертикулы в желудке расположены преимущественно в кардиальной части на задней стенке (до 75 %) и в пилорическом отделе (15 %). В двена дцатиперстной кишке чаще всего их находят в нисходящей части (65 %) и нижнегоризонтальной ветви (18 %). Более 95 % ее дивертикулов располага ется на стенке двенадцатиперстной кишки, обращенной в сторону головки поджелудочной железы. Если большой сосок двенадцатиперстной кишки является частью стенки дивертикула, то такой дивертикул называют "пара-
277
|
папиллярным", Околососочковые дивертикулы могут располагаться и впе |
|
реди, и позади головки поджелудочной железы, а также часто внедряться в |
|
ее ткань. В 1,5—2 % случаев общий желчный проток впадает в полость ди |
|
вертикула. |
|
Клиническая картина и диагностика. Дивертикулы могут существовать |
|
бессимптомно. Клинические проявления возникают при остром (катараль |
|
ный, язвенный, флегмонозный) или хроническом дивертикулите. Острый |
|
дивертикулит проявляется интенсивной болью в эпигастрии, лихорадкой, |
|
ознобом. Воспалительный процесс может распространяться на соседние ор |
|
ганы и ткани. При дивертикулите могут возникнуть кровотечение (оккульт |
|
ное или профузное), перфорация стенки дивертикула с развитием перито |
|
нита или забрюшинной флегмоны. |
|
Дивертикулы верхней части двенадцатиперстной кишки при изъязвле |
|
нии проявляются признаками пептической язвы (боль в эпигастральной об |
|
ласти, связанная с приемом пищи). |
|
Близкое соседство воспаленного дивертикула с большим сосочком две |
|
надцатиперстной кишки (фатеровым соском) и протоком поджелудочной |
|
железы может обусловить нарушения функций желчного пузыря и подже |
|
лудочной железы, быть причиной развития печеночной колики, желтухи, |
|
желчнокаменной болезни, острого и хронического панкреатита. |
|
Дивертикулы нижней части двенадцатиперстной кишки при переполне |
|
нии и воспалении могут сопровождаться симптомами высокой обтурацион- |
|
ной непроходимости кишечника. |
|
Диагностируют дивертикулы при рентгенологическом и эндоскопиче |
|
ском исследованиях. На рентгенограммах выявляют дополнительную тень |
|
овальной или округлой формы, локализующуюся вне просвета органа и свя |
|
занную с ним тонкой или широкой ножкой. После эвакуации контрастной |
|
массы дополнительная тень может исчезнуть или остаться в течение различ |
|
ного времени. |
|
Лечение. Хирургическое лечение показано при осложнениях дивертику |
|
лов. Метод операции зависит от характера осложнения, локализации дивер |
|
тикула. Применяют иссечение дивертикула, резекцию желудка, выключе |
|
ние двенадцатиперстной кишки. |
|
Дуоденостаз — нарушение пассажа содержимого по двенадцатиперстной |
|
кишке — развивается вследствие органических и функциональных наруше |
|
ний двенадцатиперстной кишки. Причинами дуоденостаза являются анома |
|
лии развития кишки (переворот на 180°), поджелудочной железы (кольце |
:Щ Ь |
видная поджелудочная железа), нарушение подвижности (опущение кишки |
|
с образованием угла в области связки Трейтца), сдавление ее нижнегори |
|
зонтальной ветви в "сосудистой вилке" между верхней брыжеечной артерией |
|
и аортой (частичная хроническая дуоденальная непроходимость, обуслов |
|
ленная артериомезентериальной компрессией), аганглиоз (врожденное не |
|
доразвитие интрамуральных парасимпатических узлов). |
псистемы пищеварения и поражениях центральной нервной системы (веге тативная нейропатия при сахарном диабете, системная склеродермия, се мейная висцеральная миопатия). привозникает различных заболеванияхФункциональный дуоденостаз
Клиническая картина и диагностика. Симптомы заболевания возникают при нарушении пассажа химуса по двенадцатиперстной кишке вследствие истощения компенсаторных возможностей ее моторики. Появляются чувст во тяжести, распирания в верхней половине живота; боль в правом подре берье, не зависящая от приема пищи, тошнота, рвота, снижение аппетита, похудание.
Й ^
г%
I
278
Диагноз ставят на основании анамнеза, рентгенологического исследова ния. Необходимо дополнительное исследование пищевода, толстой кишки, мочевого пузыря для исключения сочетанных аганглионарных поражений.
Лечение. При консервативном лечении применяют прокинетики (метоклопрамид, домперидон, цизаприд), эубиотики, промывание двенадцатипер стной кишки через зонд. Хирургическое лечение показано при механиче ских формах дуоденостаза. Оно направлено на устранение причины нару шения пассажа пищи. Обычно формируют гастроеюноанастомоз или дуоденоеюноанастомоз (в том числе и на выделенной по Ру петле тощей кишки).
11.3. Инородные тела желудка и двенадцатиперстной кишки
Инородные тела могут попадать в желудок и двенадцатиперстную кишку через рот или через стенки при их повреждении.
Проглатывание инородных тел происходит в состоянии опьянения, при психических расстройствах, иногда умышленно с целью членовредительст ва. Дети иногда случайно заглатывают мелкие предметы (пуговицы, монеты, гайки и др.).
Клиническая картина и диагностика. Симптомы зависят от характера, фор мы, величины, количества инородных тел. Мелкие инородные тела (пугови цы, монеты и др.) обычно выходят естественным путем, не причиняя болез ненных ощущений. Крупные и особенно остроконечные предметы (иглы, стекла, рыбьи кости и др.) могут вызывать воспалительные изменения в стен ках пищеварительного тракта вплоть до перфорации и развития перитонита. При ущемлении инородного тела в привратнике или двенадцатиперстной кишке возникают симптомы острой обтурационной непроходимости кишеч ника: боль схваткообразного характера в верхней половине живота, рвота.
В желудок (в двенадцатиперстную кишку) могут попадать желчные кон кременты в случае перфорации язвы в желчный пузырь, содержащий кон кременты, или в результате пролежня желчного пузыря и стенки желудка либо двенадцатиперстной кишки. Из желудка они могут быстро эвакуиро ваться. Заброс желудочного или дуоденального содержимого через свищ в желчный пузырь способствует прогрессированию воспаления в нем и в желчных протоках. В ряде случаев камень ущемляется в тонкой кишке вследствие ее спазма и возникает острая непроходимость кишечника.
Лечение. При наличии в желудке мелких круглых предметов применяют выжидательную тактику, поскольку такие инородные тела могут выйти ес тественным путем. Положение инородного тела в желудке и прохождение его по кишечнику контролируют рентгенологически. Инородное тело мож но удалить из желудка или двенадцатиперстной кишки с помощью эндоско па. В случае, когда проглоченный предмет угрожает перфорацией стенке желудка или кишки (острые предметы, иглы и т. п.) и не может пройти че рез весь пищеварительный тракт или его невозможно извлечь с помощью гастроскопа, показаны операция гастротомии и удаление инородного тела.
При попадании в желудок желчных конкрементов проводят оперативные вмешательства: разъединение органов, образующих свищ, холецистэктомию, резекцию желудка (при язве желудка), ваготомию с дренирующей же лудок операцией (при язве двенадцатиперстной кишки). В случае развив шейся непроходимости кишечника производят энтеротомию с удалением конкремента.
Безоары — инородные тела, образующиеся в желудке из проглоченных неперевариваемых волокон у людей, употребляющих большое количество
279
