
- •2.1. Видеоэндоскопическая хирургия
- •2.1.1. Видеолапароскопическая хирургия
- •2.1.2. Торакоскопическая хирургия
- •2.2. Интервенционная радиология
- •3.1. Пороки развития
- •3.2. Повреждения органов шеи
- •3.3. Абсцессы и флегмоны
- •3.4. Лимфаденит (специфический и неспецифический)
- •3.5. Опухоли шеи
- •4.1. Методы исследования
- •4.2. Заболевания щитовидной железы
- •4.2.2. Токсическая аденома (болезнь Пламмера)
- •4.2.3. Многоузловой токсический зоб
- •4.2.4. Эндемический зоб (йоддефицитные заболевания)
- •4.2.5. Спорадический зоб (простой нетоксический зоб)
- •4.2.6. Аберрантный зоб
- •4.2.7. Тиреоидиты
- •4.2.8. Гипотиреоз
- •4.3. Опухоли щитовидной железы
- •4.3.2. Злокачественные опухоли
- •4.4. Паращитовидные железы
- •4.4.1. Заболевания паращитовидных желез
- •4.4.1.1. Гиперпаратиреоз
- •4.4.1.2. Гипопаратиреоз
- •5.1. Методы исследования
- •5.3. Повреждения молочных желез
- •5.4. Воспалительные заболевания
- •5.4.1. Неспецифические воспалительные заболевания
- •5.5. Дисгормональные дисплазии молочных желез
- •5.5.1. Мастопатия
- •5.5.2. Выделения из сосков
- •5.5.4. Гинекомастия
- •5.6. Опухоли молочной железы
- •5.6.1. Доброкачественные опухоли
- •5.6.2. Злокачественные опухоли
- •5.6.2.2. Рак молочной железы in situ
- •5.6.2.3. Рак молочной железы у мужчин
- •5.6.2.4. Саркома молочной железы
- •6.1. Методы исследования
- •6.2. Грудная стенка
- •6.2.1. Врожденные деформации грудной клетки
- •6.2.2. Повреждения грудной клетки
- •6.2.3. Воспалительные заболевания
- •6.2.4. Специфические хронические воспалительные заболевания грудной стенки
- •6.2.5. Опухоли грудной стенки
- •6.3. Трахея
- •6.3.1. Пороки развития
- •6.3.2. Травматические повреждения
- •6.3.4. Стенозы трахеи
- •6.3.5. Пищеводно-трахеальные свищи
- •6.3.6. Опухоли трахеи
- •6.4. Легкие. Бронхи
- •6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
- •6.4.2. Пороки развития сосудов легких
- •6.4.3. Воспалительные заболевания
- •6.4.3.1. Абсцесс легкого
- •6.4.3.2. Гангрена легкого
- •6.4.3.3. Хронический абсцесс легкого
- •6.4.4. Специфические воспалительные заболевания
- •6.4.4.1. Туберкулез легких
- •6.4.4.2. Сифилис легких
- •6.4.4.3. Грибковые заболевания легких (микозы)
- •6.4.4.4. Актиномикоз легких
- •6.4.5. Бронхоэктатическая болезнь
- •6.4.6. Кисты легких
- •6.4.7. Эхинококкоз легких
- •6.4.8. Опухоли легких
- •6.4.8.1. Доброкачественные опухоли
- •6.4.8.2. Злокачественные опухоли
- •6.5.1. Травматические повреждения
- •6.5.2. Воспалительные заболевания плевры
- •6.5.2.1. Экссудативный неинфекционный плеврит
- •6.5.2.2. Острая эмпиема плевры
- •6.5.2.3. Хроническая эмпиема
- •6.5.3. Опухоли плевры
- •6.5.3.1. Первичные опухоли плевры
- •6.5.3.2. Вторичные метастатические опухоли
- •7.1. Методы исследования
- •7.2. Врожденные аномалии развития
- •7.3. Повреждения пищевода
- •7.4. Инородные тела пищевода
- •7.5. Химические ожоги и рубцовые сужения пищевода
- •7.6. Нарушения моторики пищевода
- •7.6.1. Ахалазия кардии (кардиоспазм)
- •7.6.2. Халазия (недостаточность) кардии
- •7.7. Рефлюкс-эзофагит (пептический эзофагит)
- •7.8. Дивертикулы пищевода
- •7.9. Опухоли пищевода
- •7.9.1. Доброкачественные опухоли и кисты
- •7.9.2. Злокачественные опухоли
- •7.9.2.2. Саркома
- •8.1. Методы исследования
- •8.2. Повреждения диафрагмы
- •8.3. Диафрагмальные грыжи
- •8.4. Грыжи пищеводного отверстия диафрагмы
- •8.5. Релаксация диафрагмы
- •9.1. Методы исследования
- •9.2. Острый живот
- •9.3. Травмы живота
- •9.4. Заболевания брюшной стенки
- •9.5. Опухоли брюшной стенки
- •10.1.1. Паховые грыжи
- •10.1.2. Бедренные грыжи
- •10.1.3. Эмбриональные грыжи
- •10.1.4. Пупочные грыжи
- •10.1.5. Грыжи белой линии живота
- •10.1.7. Редкие виды грыж живота
- •10.1.8. Осложнения наружных грыж живота
- •10.2. Внутренние грыжи живота
- •11.1. Методы исследования
- •11.2. Пороки развития
- •11.4. Химические ожоги и рубцовые стриктуры желудка
- •11.5. Повреждения желудка и двенадцатиперстной кишки
- •11.6.1.2. Перфорация язвы
- •11.6.1.3. Пилородуоденальный стеноз
- •11.6.1.4. Пенетрация язвы
- •11.7. Острые язвы
- •11.9. Опухоли желудка и двенадцатиперстной кишки
- •11.9.2. Злокачественные опухоли желудка
- •11.9.2.1. Рак желудка
- •11.9.2.2. Саркома желудка
- •11.9.2.3. Лимфома желудка
- •11.9.3. Опухоли двенадцатиперстной кишки
- •12.1. Специальные методы исследования
- •12.2. Пороки развития
- •12.3. Травмы печени
- •12.4. Абсцессы печени
- •12.4.1. Бактериальные абсцессы
- •12.4.2. Паразитарные абсцессы
- •12.5. Паразитарные заболевания печени
- •12.5.2. Альвеококкоз
- •12.5.3. Описторхоз
- •12.6. Непаразитарные кисты печени
- •12.8.1. Доброкачественные опухоли
- •12.8.2. Злокачественные опухоли
- •12.9. Синдром портальной гипертензии
- •12.10. Печеночная недостаточность
- •13.1. Специальные методы исследования
- •13.3. Повреждения желчных путей
- •13.4. Желчнокаменная болезнь
- •13.4.1. Хронический калькулезный холецистит
- •13.4.2. Острый холецистит
- •13.5. Бескаменный холецистит
- •13.6. Постхолецистэктомический синдром
- •13.7. Опухоли желчного пузыря и желчных протоков
- •13.8. Желтуха
- •14.1. Аномалии и пороки развития
- •14.2. Повреждения поджелудочной железы
- •14.4. Хронический панкреатит
- •14.5. Кисты и свищи поджелудочной железы
- •14.6. Опухоли поджелудочной железы
- •14.6.1. Доброкачественные опухоли
- •14.6.2. Злокачественные опухоли
- •14.6.2.1. Рак поджелудочной железы
- •14.6.3. Нейроэндокринные опухоли
- •15.1. Пороки развития
- •15.2. Повреждения селезенки
- •15.3. Заболевания селезенки
- •15.4. Гиперспленизм
- •16.1. Повреждения средостения
- •16.2. Воспалительные заболевания
- •16.2.2. Послеоперационный медиастинит
- •16.2.3. Склерозирующий (хронический) медиастинит
- •16.3. Синдром верхней полой вены
- •16.4. Опухоли и кисты средостения
- •16.4.1. Неврогенные опухоли
- •16.4.2. Тимомы
- •16.4.3. Дизэмбриогенетические опухоли
- •16.4.5. Лимфоидные опухоли
- •16.4.6. Кисты средостения
- •17.1. Специальные методы исследования
- •17.2. Обеспечение операций на сердце и крупных сосудах
- •17.3. Ранения сердца и перикарда
- •17.4. Врожденные пороки сердца
- •17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
- •17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
- •17.4.1.2. Врожденный стеноз устья аорты
- •17.4.1.3. Открытый артериальный проток
- •17.4.1.4. Дефект межпредсердной перегородки
- •17.4.1.5. Дефект межжелудочковой перегородки
- •17.4.1.6. Тетрада Фалло
- •17.5. Приобретенные пороки сердца
- •17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
- •17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
- •17.7. Хроническая ишемическая болезнь сердца
- •17.8. Постинфарктная аневризма сердца
- •17.9. Перикардиты
- •17.9.1. Острые перикардиты
- •17.9.2. Выпотные перикардиты
- •17.9.3. Хронические перикардиты
- •17.10. Нарушения ритма
- •17.10.2. Тахикардии
- •18.1. Методы исследования
- •18.3. Врожденные пороки
- •18.4. Патологическая извитость артерий (кинкинг)
- •18.5. Гемангиомы
- •18.6. Травмы артерий
- •18.7. Облитерирующие заболевания
- •18.7.1. Облитерирующий атеросклероз
- •18.7.2. Неспецифический аортоартериит
- •18.7.4. Облитерирующие поражения ветвей дуги аорты
- •18.8. Аневризмы аорты и периферических артерий
- •18.8.1. Аневризмы аорты
- •18.8.2. Аневризмы периферических артерий
- •18.8.3. Артериовенозная аневризма
- •18.9. Тромбозы и эмболии
- •18.9.1. Эмболия и тромбоз мезентериальных сосудов
- •18.10. Заболевания мелких артерий и капилляров
- •18.10.1. Диабетическая ангиопатия
- •18.10.2. Болезнь Рейно
- •19.1. Методы исследования
- •19.3. Повреждения магистральных вен конечностей
- •19.4. Хроническая венозная недостаточность
- •19.4.1. Варикозное расширение вен нижних конечностей
- •19.4.2. Посттромбофлебитический синдром
- •19.4.3. Трофические язвы венозной этиологии
- •19.5. Острый тромбофлебит поверхностных вен
- •19.6. Острые тромбозы глубоких вен нижних конечностей
- •19.7. Окклюзии ветвей верхней полой вены
- •19.8. Эмболия легочной артерии
- •20.1. Заболевания лимфатических сосудов
- •20.1.1. Лимфедема
- •20.1.2. Лимфангиомы
- •21.1. Аномалии и пороки развития
- •21.2. Травмы тонкой кишки
- •21.3. Заболевания тонкой кишки
- •21.3.1. Дивертикулы тонкой кишки
- •21.3.2. Ишемия кишечника
- •21.3.3. Болезнь Крона
- •21.4. Опухоли тонкой кишки
- •21.5. Кишечные свищи
- •21.6. Синдром "короткой кишки"
- •22.1. Острый аппендицит
- •22.1.1. Типичные формы острого аппендицита
- •22.1.2. Атипичные формы острого аппендицита
- •22.1.3. Острый аппендицит у беременных
- •22.1.4. Острый аппендицит у ВИЧ-инфицированных
- •22.1.5. Осложнения острого аппендицита
- •22.1.6. Дифференциальная диагностика
- •22.3. Опухоли червеобразного отростка
- •23.1. Аномалии и пороки развития
- •23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
- •23.1.2. Идиопатический мегаколон
- •23.2. Воспалительные заболевания ободочной кишки
- •23.3. Дивертикулы и дивертикулез
- •23.4. Доброкачественные опухоли
- •23.4.1. Полипы и полипоз
- •23.5. Злокачественные опухоли
- •24.1. Методы исследования
- •24.2. Врожденные аномалии
- •24.3. Травмы прямой кишки
- •24.4. Заболевания прямой кишки
- •24.4.1. Геморрой
- •24.4.2. Трещина заднего прохода
- •24.4.3. Парапроктит и свищи прямой кишки
- •24.4.4. Выпадение прямой кишки
- •24.5. Рак прямой кишки
- •25.1. Острая непроходимость
- •25.1.1. Обтурационная непроходимость
- •25.1.2. Странгуляционная непроходимость
- •25.1.3. Динамическая непроходимость
- •26.1. Брюшина
- •26.1.1. Перитонит
- •26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
- •26.1.1.2. Туберкулезный перитонит
- •26.1.1.3. Генитальный перитонит
- •26.1.2. Опухоли брюшины
- •26.2. Забрюшинное пространство
- •26.2.1. Повреждение тканей забрюшинного пространства
- •26.2.3. Опухоли забрюшинного пространства
- •26.2.4. Фиброз забрюшинной клетчатки
- •27.1. Гормонально-активные опухоли надпочечников
- •27.1.1. Альдостерома
- •27.1.2. Кортикостерома
- •27.1.3. Андростерома
- •27.1.5. Феохромоцитома
- •27.2. Гормонально-неактивные опухоли
- •28.1. Источники донорских органов
- •28.2. Иммунологические основы пересадки органов
- •28.3. Реакция отторжения пересаженного органа
- •28.5. Трансплантация почек
- •28.6. Трансплантация поджелудочной железы
- •28.7. Трансплантация сердца
- •28.8. Пересадка сердце—легкие
- •28.9. Трансплантация печени
- •28.10. Трансплантация легких
- •28.11. Трансплантация тонкой кишки
- •28.12. Врачебный долг и трансплантология
12,10. Печеночная недостаточность
Термин "печеночная недостаточность" является собирательным поняти ем, включающим не только нарушение одной или нескольких функций пе чени, но и нарушение функционального состояния других жизненно важ ных органов и прежде всего головного мозга.
Этиология и патогенез. Наиболее частыми причинами, ведущими к раз витию печеночной недостаточности, являются острый и хронический гепа титы, цирроз печени, заболевания, сопровождающиеся развитием механи ческой желтухи (желчнокаменная болезнь, рак головки поджелудочной же лезы или большого сосочка двенадцатиперстной кишки, внепеченочных желчных путей). Печеночная недостаточность может быть также вызвана тяжелыми заболеваниями сердечно-сосудистой системы и системы мочевы деления, коллагенозами, тяжелой сочетанной травмой, обширными ожога ми, отравлениями гепатотоксичными веществами (четыреххлористым угле родом, дихлорэтаном, некоторыми видами инсектицидов). Она наблюдает ся также при циррозе печени, в терминальной стадии развития общего гнойного перитонита, после операций на "открытом" сердце с применением искусственного кровообращения, при неадекватной перфузии органов и др.
Выделяют острую и хроническую печеночную недостаточность. В зави симости от причины различают эндо- и экзогенную формы.
В развитии печеночной недостаточности важная роль принадлежит не только характеру повреждения гепатоцитов (дистрофия, некроз), но и пора жению головного мозга, что во многом определяет тяжесть течения болезни. Поражение головного мозга связывают с накоплением в крови различных церебротоксичных веществ: аммиака, ароматических и серосодержащих аминокислот, пировиноградной, молочной кислот и т. п.
Клиническая картина и диагностика. Клинические проявления печеноч ной недостаточности разнообразны и определяются вызвавшей ее причи ной. Они также зависят от того, какие функции печени пострадали более всего (белково-синтетическая, пигментообразования, дезинтоксикационная и т. д.). Симптомами печеночной недостаточности являются иктеричность кожных покровов и слизистых оболочек, "сосудистые звездочки" на коже туловища (при хронической форме недостаточности), подкожные или подслизистые кровоизлияния, кровотечения в просвет пищеварительного трак та. При физикальном исследовании выявляют увеличение или, наоборот, уменьшение размеров печени, болезненность ее при пальпации, асцит, спленомегалию.
В анализах крови отмечают гипопротеинемию, нарушение соотношения белковых фракций с преобладанием грубодисперсных компонентов (глобу лины), гипербилирубинемию, снижение уровня фибриногена, протромби на, холестерина. Содержание трансаминаз повышено. Тимоловая проба, как правило, повышена, сулемовая значительно снижена. Довольно рано выяв ляют нарушения водно-электролитного обмена (снижение уровня калия и натрия в плазме крови).
Тяжесть печеночной недостаточности тесно взаимосвязана с интенсив ностью желтухи, гипераммониемии. Источниками последней являются пи щевые белки, кровь, изливающаяся в просвет пищеварительного тракта (ча ще при кровотечении из варикозно-расширенных вен пищевода). Под влия нием пищеварительных соков и ферментов из белков образуется аммиак. В условиях нарушения дезинтоксикационной функции печени аммиак не подвергается разрушению и попадает в общий кровоток, оказывая токсиче ское действие на головной мозг. Степень тяжести печеночной недостаточ-
375
ности определяет выраженность нервно-психических расстройств. На ран них стадиях выявляют психическую депрессию или, наоборот, эйфорию, которые часто сменяют друг друга. Позднее происходят изменения невро логического статуса: нарушение координации движения, речи, заторможен ность сознания. В финальной стадии болезни развивается коматозное со стояние, тяжесть которого целесообразно определять по шкале Глазго.
Диагноз печеночной недостаточности ставят на основании данных анам неза, клинического обследования, лабораторных анализов, отражающих со стояние различных функций печени, а также электроэнцефалографии.
Лечение. Все мероприятия начинают с лечения основного заболевания, послужившего причиной его развития. При обтурационной желтухе показа но оперативное лечение, направленное на восстановление оттока желчи и снижение уровня билирубина в крови. В зависимости от уровня препятст вия в желчных путях используют наружное отведение желчи (холангиостомию) или наложение внутренних билиодигестивных анастомозов (с тощей или двенадцатиперстной кишкой). При отравлении гепатотоксичными яда ми проводят массивную инфузионную антитоксическую терапию. Питание должно быть высококалорийным с резким ограничением вводимого в орга низм белка. При портальном циррозе печени, осложненном кровотечением из варикозно-расширенных вен пищевода, необходимо эвакуировать излив шуюся кровь путем аспирации ее из желудка и толстой кишки с помощью очистительных клизм. Назначают антибиотики, не всасывающиеся из про света пищеварительного тракта, для подавления микрофлоры, ведущей к разложению крови и образованию аммиака.
Перспективным направлением в лечении печеночной недостаточности можно считать плазмо- и гемосорбцию, плазмаферез, наружное дренирова ние грудного протока, а при печеночной гипоксии — гипербарическую оксигенацию.
Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ
ИЖЕЛЧНЫЕ ПРОТОКИ
Печеночные протоки правой и левой долей печени в области ее ворот, соединяясь вместе, образуют общий печеночный проток — ductus hepaticus. Ширина его 0,4—1 см, длина около 2,5—3,5 см. Общий печеночный и пузырный протоки, соединяясь, образуют общий желчный проток — ductus choledochus. Длина общего желчного протока 6—8 см, ширина 0,5—1,0 см.
В общем желчном протоке выделяют четыре отдела: супрадуоденальный, расположенный над двенадцатиперстной кишкой, ретродуоденальный, проходящий позади верхнегоризонталь ной части двенадцатиперстной кишки, ретропанкреатический, расположенный позади головки поджелудочной железы, и интрамуральный, находящийся в стенке вертикального отдела две надцатиперстной кишки (рис. 13.1).
Дистальный отдел общего желчного протока образует большой сосочек двенадцатиперст ной кишки (фатеров сосок), расположенный в подслизистом слое кишки. Фатеров сосок об ладает автономной мышечной системой, его мышечная часть состоит из продольных, цирку лярных и косых волокон.
К фатерову соску подходит проток поджелудочной железы, образуя вместе с терминальным отделом общего желчного протока ампулу большого сосочка двенадцатиперстной кишки. В бо лее редких случаях общий желчный проток и проток поджелудочной железы открываются на вершине большого сосочка двенадцатиперстной кишки отдельными отверстиями. Иногда они раздельно впадают в двенадцатиперстную кишку на расстоянии 1—2 см один от другого.
Желчный пузырь расположен на нижней поверхности печени в небольшом углублении. Большая часть его поверхности покрыта брюшиной, за исключением области, прилежащей к
376
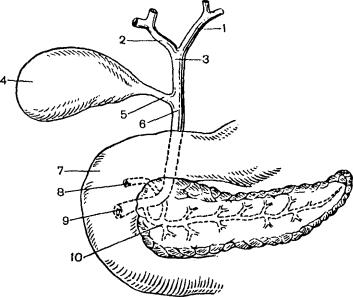
печени. Емкость пузыря 50—70 мл. Его форма и размеры могут претер певать изменения при воспалитель ных и Рубцовых изменениях в пузы ре и вблизи него. Выделяют дно, те ло и шейку желчного пузыря, кото рая переходит в пузырный проток. Часто в шейке желчного пузыря об разуется бухтообразное выпячива ние — карман Гартмана. Пузырный проток чаще впадает в правую полу окружность общего желчного прото ка под острым углом. Имеются и другие варианты впадения пузырно го протока: в правый печеночный проток, в левую полуокружность об щего протока. При низком впадении протока пузырный проток на боль шом протяжении сопровождает об щий печеночный проток.
Стенка желчного пузыря состоит из трех оболочек: слизистой, мы шечной и фиброзной. Слизистая
оболочка пузыря образует многочис Рис. 13.1. Строение желчевыводящих путей. ленные складки. В области шейки пузыря и начальной части пузырно го протока она формирует спираль ную складку (клапаны Гейстера). В дистальном отделе пузырного прото ка складки слизистой оболочки вме сте с пучками гладкомышечных во локон образуют сфинктер Люткенса.
Множественные выпячивания слизистой оболочки, расположенные между мышечными пуч ками, носят название синусов Рокитанского—Ашоффа. В фиброзной оболочке печени в облас ти ложа пузыря расположены аберрантные печеночные канальцы, не сообщающиеся с просве том желчного пузыря. Повреждение их во время выделения желчного пузыря из ложа печени может привести к желчеистечению.
Кровоснабжение желчного пузыря осуществляет пузырная артерия, идущая к нему со сто роны шейки одним или двумя стволами от собственной печеночной артерии или ее правой вет ви. Известно много других вариантов отхождения пузырной артерии, которые необходимо знать хирургу.
Лимфоотток происходит в лимфатические узлы ворот печени и лимфатическую систему самой печени.
Иннервация желчного пузыря осуществляется из печеночного сплетения, образованного ветвями чревного сплетения, левого блуждающего нерва и правого диафрагмального нерва.
Желчь, продуцируемая в печени и поступающая во внепеченочные желчные протоки, со стоит из воды (97 %), желчных солей (1—2 %), пигментов, холестерина и жирных кислот (око ло 1 %). Средний дебит выделения желчи печенью 40 мл/мин, в сутки в кишечник поступает около 1 л желчи. В межпищеварительный период сфинктер Одди находится в состоянии со кращения. При достижении определенного уровня давления в общем желчном протоке сфинк тер Люткенса раскрывается, и желчь из печеночных протоков попадает в желчный пузырь. Че рез стенку желчного пузыря происходит всасывание воды и электролитов; концентрация желчи в связи с этим возрастает, желчь становится более густой и темной. Содержание основных ком понентов желчи (желчные кислоты, пигменты холестерина, кальция), содержащихся в пузыре, повышается в 5—10 раз.
При попадании на слизистую оболочку двенадцатиперстной кишки пищи, кислого желу дочного сока, жиров в кровь выделяются интестинальные гормоны (холецистокинин, секре тин, эндорфины и др.), которые вызывают одновременное сокращение желчного пузыря и рас слабление сфинктера Одди. Когда химус покидает двенадцатиперстную кишку, содержимое ее вновь становится щелочным, выделение в кровь гормонов прекращается и сфинктер Одди со кращается, препятствуя дальнейшему поступлению желчи в кишечник.
377
13.1. Специальные методы исследования
Ультразвуковое исследование является основным методом диагностики заболеваний желчного пузыря и желчных протоков, позволяющим опреде лить даже мелкие (размером 1—2 мм) конкременты в просвете желчного пу зыря (реже в желчных протоках), толщину его стенки, скопление жидкости вблизи него при воспалении. Кроме того, УЗИ выявляет дилатацию желч ных путей, изменение размеров и структуры поджелудочной железы. УЗИ может быть использовано для наблюдения за динамикой воспалительного или другого патологического процесса.
Холецистохолангиография (пероральная, внутривенная, инфузионная) — метод недостаточно информативный, не применим при обтурационной желтухе и при непереносимости йодсодержащих препаратов. Холецистохо лангиография показана в случаях, когда УЗИ выполнить невозможно.
Ретроградная панкреатохолангиорентгенография (контрастирование желчных протоков с помощью эндоскопической канюляции большого со сочка двенадцатиперстной кишки и введения контрастного вещества в об щий желчный проток) — ценный метод диагностики поражения магист ральных желчных путей. Особенно важную информацию он может дать при механической желтухе различного генеза (определяют уровень, протяжен ность и характер патологических изменений).
Чрескожно-чреспеченочную холангиографию применяют при обтурацион ной желтухе, когда нет возможности выполнить ретроградную панкреатохолангиографию. При этом под контролем УЗИ и рентгенотелевидения про изводят чрескожно-чреспеченочную пункцию расширенного желчного про тока правой или левой доли печени. После эвакуации желчи в просвет желчного хода вводят 100—120 мл контрастного вещества (верографин
идр.), что позволяет получить четкое изображение внутрипеченочных и внепеченочных желчных путей, определить причину механической желтухи
иуровень препятствия. Исследование обычно выполняют непосредственно перед операцией (опасность желчеистечения из места пункции).
Рентгеноконтрастное исследование желчного пузыря и желчных путей может быть также произведено с помощью чрескожно-чреспеченочной пункции желчного пузыря под контролем УЗИ или во время лапароскопии.
Компьютерная томография печени обычно используется при злокачест венных новообразованиях желчных путей и желчного пузыря для определе ния распространенности опухоли, уточнения операбельности (наличие ме тастазов). Кроме того, под контролем компьютерной томографии может быть выполнена пункция желчного пузыря или внутрипеченочных желчных протоков с последующим введением в их просвет контрастного вещества для рентгенографии.
13.2. Врожденные аномалии развития желчевыводящих протоков
Атрезия и пороки развития внутри- и внепеченочных протоков, препятст вующие нормальному оттоку желчи, встречаются сравнительно часто и тре буют срочного хирургического вмешательства. Основным проявлением по рока является обтурационная желтуха, которая появляется у ребенка при рождении и прогрессивно нарастает. За счет внутрипеченочного блока бы стро развивается билиарный цирроз печени с портальной гипертензией, по являются нарушения белкового, углеводного, жирового обмена, а также свертывающей системы крови (гипокоагуляция).
378
