
- •2.1. Видеоэндоскопическая хирургия
- •2.1.1. Видеолапароскопическая хирургия
- •2.1.2. Торакоскопическая хирургия
- •2.2. Интервенционная радиология
- •3.1. Пороки развития
- •3.2. Повреждения органов шеи
- •3.3. Абсцессы и флегмоны
- •3.4. Лимфаденит (специфический и неспецифический)
- •3.5. Опухоли шеи
- •4.1. Методы исследования
- •4.2. Заболевания щитовидной железы
- •4.2.2. Токсическая аденома (болезнь Пламмера)
- •4.2.3. Многоузловой токсический зоб
- •4.2.4. Эндемический зоб (йоддефицитные заболевания)
- •4.2.5. Спорадический зоб (простой нетоксический зоб)
- •4.2.6. Аберрантный зоб
- •4.2.7. Тиреоидиты
- •4.2.8. Гипотиреоз
- •4.3. Опухоли щитовидной железы
- •4.3.2. Злокачественные опухоли
- •4.4. Паращитовидные железы
- •4.4.1. Заболевания паращитовидных желез
- •4.4.1.1. Гиперпаратиреоз
- •4.4.1.2. Гипопаратиреоз
- •5.1. Методы исследования
- •5.3. Повреждения молочных желез
- •5.4. Воспалительные заболевания
- •5.4.1. Неспецифические воспалительные заболевания
- •5.5. Дисгормональные дисплазии молочных желез
- •5.5.1. Мастопатия
- •5.5.2. Выделения из сосков
- •5.5.4. Гинекомастия
- •5.6. Опухоли молочной железы
- •5.6.1. Доброкачественные опухоли
- •5.6.2. Злокачественные опухоли
- •5.6.2.2. Рак молочной железы in situ
- •5.6.2.3. Рак молочной железы у мужчин
- •5.6.2.4. Саркома молочной железы
- •6.1. Методы исследования
- •6.2. Грудная стенка
- •6.2.1. Врожденные деформации грудной клетки
- •6.2.2. Повреждения грудной клетки
- •6.2.3. Воспалительные заболевания
- •6.2.4. Специфические хронические воспалительные заболевания грудной стенки
- •6.2.5. Опухоли грудной стенки
- •6.3. Трахея
- •6.3.1. Пороки развития
- •6.3.2. Травматические повреждения
- •6.3.4. Стенозы трахеи
- •6.3.5. Пищеводно-трахеальные свищи
- •6.3.6. Опухоли трахеи
- •6.4. Легкие. Бронхи
- •6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
- •6.4.2. Пороки развития сосудов легких
- •6.4.3. Воспалительные заболевания
- •6.4.3.1. Абсцесс легкого
- •6.4.3.2. Гангрена легкого
- •6.4.3.3. Хронический абсцесс легкого
- •6.4.4. Специфические воспалительные заболевания
- •6.4.4.1. Туберкулез легких
- •6.4.4.2. Сифилис легких
- •6.4.4.3. Грибковые заболевания легких (микозы)
- •6.4.4.4. Актиномикоз легких
- •6.4.5. Бронхоэктатическая болезнь
- •6.4.6. Кисты легких
- •6.4.7. Эхинококкоз легких
- •6.4.8. Опухоли легких
- •6.4.8.1. Доброкачественные опухоли
- •6.4.8.2. Злокачественные опухоли
- •6.5.1. Травматические повреждения
- •6.5.2. Воспалительные заболевания плевры
- •6.5.2.1. Экссудативный неинфекционный плеврит
- •6.5.2.2. Острая эмпиема плевры
- •6.5.2.3. Хроническая эмпиема
- •6.5.3. Опухоли плевры
- •6.5.3.1. Первичные опухоли плевры
- •6.5.3.2. Вторичные метастатические опухоли
- •7.1. Методы исследования
- •7.2. Врожденные аномалии развития
- •7.3. Повреждения пищевода
- •7.4. Инородные тела пищевода
- •7.5. Химические ожоги и рубцовые сужения пищевода
- •7.6. Нарушения моторики пищевода
- •7.6.1. Ахалазия кардии (кардиоспазм)
- •7.6.2. Халазия (недостаточность) кардии
- •7.7. Рефлюкс-эзофагит (пептический эзофагит)
- •7.8. Дивертикулы пищевода
- •7.9. Опухоли пищевода
- •7.9.1. Доброкачественные опухоли и кисты
- •7.9.2. Злокачественные опухоли
- •7.9.2.2. Саркома
- •8.1. Методы исследования
- •8.2. Повреждения диафрагмы
- •8.3. Диафрагмальные грыжи
- •8.4. Грыжи пищеводного отверстия диафрагмы
- •8.5. Релаксация диафрагмы
- •9.1. Методы исследования
- •9.2. Острый живот
- •9.3. Травмы живота
- •9.4. Заболевания брюшной стенки
- •9.5. Опухоли брюшной стенки
- •10.1.1. Паховые грыжи
- •10.1.2. Бедренные грыжи
- •10.1.3. Эмбриональные грыжи
- •10.1.4. Пупочные грыжи
- •10.1.5. Грыжи белой линии живота
- •10.1.7. Редкие виды грыж живота
- •10.1.8. Осложнения наружных грыж живота
- •10.2. Внутренние грыжи живота
- •11.1. Методы исследования
- •11.2. Пороки развития
- •11.4. Химические ожоги и рубцовые стриктуры желудка
- •11.5. Повреждения желудка и двенадцатиперстной кишки
- •11.6.1.2. Перфорация язвы
- •11.6.1.3. Пилородуоденальный стеноз
- •11.6.1.4. Пенетрация язвы
- •11.7. Острые язвы
- •11.9. Опухоли желудка и двенадцатиперстной кишки
- •11.9.2. Злокачественные опухоли желудка
- •11.9.2.1. Рак желудка
- •11.9.2.2. Саркома желудка
- •11.9.2.3. Лимфома желудка
- •11.9.3. Опухоли двенадцатиперстной кишки
- •12.1. Специальные методы исследования
- •12.2. Пороки развития
- •12.3. Травмы печени
- •12.4. Абсцессы печени
- •12.4.1. Бактериальные абсцессы
- •12.4.2. Паразитарные абсцессы
- •12.5. Паразитарные заболевания печени
- •12.5.2. Альвеококкоз
- •12.5.3. Описторхоз
- •12.6. Непаразитарные кисты печени
- •12.8.1. Доброкачественные опухоли
- •12.8.2. Злокачественные опухоли
- •12.9. Синдром портальной гипертензии
- •12.10. Печеночная недостаточность
- •13.1. Специальные методы исследования
- •13.3. Повреждения желчных путей
- •13.4. Желчнокаменная болезнь
- •13.4.1. Хронический калькулезный холецистит
- •13.4.2. Острый холецистит
- •13.5. Бескаменный холецистит
- •13.6. Постхолецистэктомический синдром
- •13.7. Опухоли желчного пузыря и желчных протоков
- •13.8. Желтуха
- •14.1. Аномалии и пороки развития
- •14.2. Повреждения поджелудочной железы
- •14.4. Хронический панкреатит
- •14.5. Кисты и свищи поджелудочной железы
- •14.6. Опухоли поджелудочной железы
- •14.6.1. Доброкачественные опухоли
- •14.6.2. Злокачественные опухоли
- •14.6.2.1. Рак поджелудочной железы
- •14.6.3. Нейроэндокринные опухоли
- •15.1. Пороки развития
- •15.2. Повреждения селезенки
- •15.3. Заболевания селезенки
- •15.4. Гиперспленизм
- •16.1. Повреждения средостения
- •16.2. Воспалительные заболевания
- •16.2.2. Послеоперационный медиастинит
- •16.2.3. Склерозирующий (хронический) медиастинит
- •16.3. Синдром верхней полой вены
- •16.4. Опухоли и кисты средостения
- •16.4.1. Неврогенные опухоли
- •16.4.2. Тимомы
- •16.4.3. Дизэмбриогенетические опухоли
- •16.4.5. Лимфоидные опухоли
- •16.4.6. Кисты средостения
- •17.1. Специальные методы исследования
- •17.2. Обеспечение операций на сердце и крупных сосудах
- •17.3. Ранения сердца и перикарда
- •17.4. Врожденные пороки сердца
- •17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
- •17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
- •17.4.1.2. Врожденный стеноз устья аорты
- •17.4.1.3. Открытый артериальный проток
- •17.4.1.4. Дефект межпредсердной перегородки
- •17.4.1.5. Дефект межжелудочковой перегородки
- •17.4.1.6. Тетрада Фалло
- •17.5. Приобретенные пороки сердца
- •17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
- •17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
- •17.7. Хроническая ишемическая болезнь сердца
- •17.8. Постинфарктная аневризма сердца
- •17.9. Перикардиты
- •17.9.1. Острые перикардиты
- •17.9.2. Выпотные перикардиты
- •17.9.3. Хронические перикардиты
- •17.10. Нарушения ритма
- •17.10.2. Тахикардии
- •18.1. Методы исследования
- •18.3. Врожденные пороки
- •18.4. Патологическая извитость артерий (кинкинг)
- •18.5. Гемангиомы
- •18.6. Травмы артерий
- •18.7. Облитерирующие заболевания
- •18.7.1. Облитерирующий атеросклероз
- •18.7.2. Неспецифический аортоартериит
- •18.7.4. Облитерирующие поражения ветвей дуги аорты
- •18.8. Аневризмы аорты и периферических артерий
- •18.8.1. Аневризмы аорты
- •18.8.2. Аневризмы периферических артерий
- •18.8.3. Артериовенозная аневризма
- •18.9. Тромбозы и эмболии
- •18.9.1. Эмболия и тромбоз мезентериальных сосудов
- •18.10. Заболевания мелких артерий и капилляров
- •18.10.1. Диабетическая ангиопатия
- •18.10.2. Болезнь Рейно
- •19.1. Методы исследования
- •19.3. Повреждения магистральных вен конечностей
- •19.4. Хроническая венозная недостаточность
- •19.4.1. Варикозное расширение вен нижних конечностей
- •19.4.2. Посттромбофлебитический синдром
- •19.4.3. Трофические язвы венозной этиологии
- •19.5. Острый тромбофлебит поверхностных вен
- •19.6. Острые тромбозы глубоких вен нижних конечностей
- •19.7. Окклюзии ветвей верхней полой вены
- •19.8. Эмболия легочной артерии
- •20.1. Заболевания лимфатических сосудов
- •20.1.1. Лимфедема
- •20.1.2. Лимфангиомы
- •21.1. Аномалии и пороки развития
- •21.2. Травмы тонкой кишки
- •21.3. Заболевания тонкой кишки
- •21.3.1. Дивертикулы тонкой кишки
- •21.3.2. Ишемия кишечника
- •21.3.3. Болезнь Крона
- •21.4. Опухоли тонкой кишки
- •21.5. Кишечные свищи
- •21.6. Синдром "короткой кишки"
- •22.1. Острый аппендицит
- •22.1.1. Типичные формы острого аппендицита
- •22.1.2. Атипичные формы острого аппендицита
- •22.1.3. Острый аппендицит у беременных
- •22.1.4. Острый аппендицит у ВИЧ-инфицированных
- •22.1.5. Осложнения острого аппендицита
- •22.1.6. Дифференциальная диагностика
- •22.3. Опухоли червеобразного отростка
- •23.1. Аномалии и пороки развития
- •23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
- •23.1.2. Идиопатический мегаколон
- •23.2. Воспалительные заболевания ободочной кишки
- •23.3. Дивертикулы и дивертикулез
- •23.4. Доброкачественные опухоли
- •23.4.1. Полипы и полипоз
- •23.5. Злокачественные опухоли
- •24.1. Методы исследования
- •24.2. Врожденные аномалии
- •24.3. Травмы прямой кишки
- •24.4. Заболевания прямой кишки
- •24.4.1. Геморрой
- •24.4.2. Трещина заднего прохода
- •24.4.3. Парапроктит и свищи прямой кишки
- •24.4.4. Выпадение прямой кишки
- •24.5. Рак прямой кишки
- •25.1. Острая непроходимость
- •25.1.1. Обтурационная непроходимость
- •25.1.2. Странгуляционная непроходимость
- •25.1.3. Динамическая непроходимость
- •26.1. Брюшина
- •26.1.1. Перитонит
- •26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
- •26.1.1.2. Туберкулезный перитонит
- •26.1.1.3. Генитальный перитонит
- •26.1.2. Опухоли брюшины
- •26.2. Забрюшинное пространство
- •26.2.1. Повреждение тканей забрюшинного пространства
- •26.2.3. Опухоли забрюшинного пространства
- •26.2.4. Фиброз забрюшинной клетчатки
- •27.1. Гормонально-активные опухоли надпочечников
- •27.1.1. Альдостерома
- •27.1.2. Кортикостерома
- •27.1.3. Андростерома
- •27.1.5. Феохромоцитома
- •27.2. Гормонально-неактивные опухоли
- •28.1. Источники донорских органов
- •28.2. Иммунологические основы пересадки органов
- •28.3. Реакция отторжения пересаженного органа
- •28.5. Трансплантация почек
- •28.6. Трансплантация поджелудочной железы
- •28.7. Трансплантация сердца
- •28.8. Пересадка сердце—легкие
- •28.9. Трансплантация печени
- •28.10. Трансплантация легких
- •28.11. Трансплантация тонкой кишки
- •28.12. Врачебный долг и трансплантология
дят визуальный контроль легкого донора, пробы на гистосовместимость. Только 20—25 % донорских легких считаются пригодными для трансплан тации.
Перед проведением консервации легкого донору внутривенно вводят раствор простагландина Е1. Легочную артерию промывают 3 л раствора ЕвроКоллинз при температуре +4 °С. Легкое изымают и наполняют 100 % ки слородом. Затем его помещают в контейнер и транспортируют при темпе ратуре 0 ± 1 °С.
Техника операции. Производят торакотомию заднебоковым доступом, а при двусторонней пересадке — срединную стернотомию. После удаления лег кого реципиента сшивают сначала бронх (трахею), затем соединяют анасто мозом сосуды. Легкое донора постоянно должно быть закрыто марлевой сал феткой, смоченной в крошках тающего льда.
После операции реципиенты нуждаются в тщательно спланированной интенсивной терапии, предусматривающей профилактику инфекции, постуральный дренаж, физиотерапию, бронхоскопию по показаниям, дрени рование плевральной полости.
Реакция отторжения трансплантата наблюдается начиная с 3—5-го дня до нескольких лет. Почти все реципиенты имеют эпизод реакции отторжения в течение первых 3—4 нед. Клинические проявления ее не имеют специфики. Обычно отмечается ухудшение общего состояния, незначительное повыше ние температуры, легкое диспноэ, снижение насыщения крови кислородом более 10 мм рт. ст., снижение вентиляционных показателей по данным спи рометрии, появление инфильтрата в области корня легкого (по данным рент генологического исследования). Для уточнения диагноза применяют бронхо скопию с биопсией.
Иммуносупрессивную терапию и лечение криза отторжения производят по общим правилам (стероидные препараты в больших дозах, моноклональные антитела — ОКТЗ, антилимфатический глобулин).
В позднем периоде у 25—30 % долго живущих реципиентов появляется облитерирующий бронхиолит (воспалительное поражение бронхиол), кото рый вызывает серьезную дисфункцию легких. Облитерирующий бронхио лит наблюдается как при односторонней, так и при двусторонней пересадке легких, независимо от показаний к трансплантации, возраста и пола реци пиента. Гистологически в стенках мелких бронхов обнаруживаются плотная фиброзная ткань и рубцы, облитерация просветов мелких бронхов с бронхоэктатическим расширением отдельных более крупных бронхов. Больные обычно жалуются на сухой кашель, не поддающийся лечению бронхолитиками, одышку. При исследовании отмечается уменьшение показателей внешнего дыхания и насыщения крови кислородом.
Результаты трансплантации легких оцениваются как блестящие. По дан ным международного регистра трансплантаций в Сан-Луисе, из более чем 2700 оперированных выживаемость в течение одного года составила 70 %, пя тилетняя выживаемость 43 %. Есть основание предполагать, что выживае мость будет и дальше увеличиваться по мере усовершенствования иммуносупрессивной терапии, методики консервации органов, профилактики и лече ния послеоперационных осложнений.
28.11. Трансплантация тонкой кишки
Показанием к этой операции может служить тотальный некроз тонкой кишки, ее обширный полипоз. В экспериментальных условиях сначала пе-
770
ресаживают изолированную петлю кишки с выведением обоих концов ее на кожу в виде фистулы. Затем после приживления трансплантата осуществля ют второй этап операции — соединяют концы прижившегося трансплантата с кишечником реципиента. В клинических условиях эта операция выполня ется редко.
28.12. Врачебный долг и трансплантология
Трансплантология становится клинически значимой областью медици ны. Успешные операции по пересадке почек, сердца и печени позволили продлить или спасти жизнь тысячам пациентов. Широкому развитию транс плантологии и применению ее достижений в клинике препятствует недос таток донорских органов, которые обычно берут у пациентов с мозговой смертью.
Врачи не задумываются над проблемой донорства и очень редко переда ют пациентов со смертью мозга, но еще сохранившимися функциями серд ца и других органов и систем в руки специалистов по трансплантологии.
При этом играют роль недостаточное знание проблемы, религиозные предрассудки, психологический барьер, отсутствие четкой организации взаимодействия центров трансплантации с больницами. Необходимо объе динить усилия для решения вопросов донорства органов. Каждый врач дол жен знать критерии мозговой смерти, уметь преодолевать психологический барьер, связанный с принятием решения о прекращении реанимации и об изъятии органов, знать принятые в данном регионе организационные фор мы донорства и своевременно информировать центр трансплантологии об имеющемся потенциальном доноре, которому врач бессилен помочь. Толь ко совместные усилия трансплантологов и врачей других специальностей помогут преодолеть недостатки в организации донорства, расширить кли ническое применение пересадки органов и спасти жизни возможно больше му числу пациентов, нуждающихся в трансплантации.
Параллельно организации донорства органов ведутся работы по преодо лению антигенной несовместимости для пересадки органов животных чело веку (ксеногенная трансплантация). В этом направлении проводятся интен сивные и довольно успешные исследования по выращиванию трансгенных свиней с набором HLA-антигенов, близким к человеческому, и изысканию наиболее эффективных средств для предотвращения реакции отторжения ксенотрансплантата. Успешное решение этой проблемы позволило бы ис пользовать органы животных для пересадки людям и тем самым преодолеть недостаток донорских органов.
Глава 29. ОЖИРЕНИЕ
По данным ВОЗ, в индустриально развитых странах мира 40—50 % взрослого населения имеет избыточную массу тела. В России и странах СНГ ожирением различных степеней страдает примерно каждый третий взрос* лый житель. Приблизительно у 5 % людей ожирение достигает крайних сте пеней, т. е. фактическая масса тела превышает идеальную на 45 кг и более.
771
В этих случаях применяют термин "морбидное" (от англ. morbid — болез ненный, вызывающий болезнь), или "болезненное", ожирение. Происхож дение термина связано с тем, что у лиц с ожирением возникают сопутствую щие заболевания важнейших органов и систем организма, вызывающие значительные ограничения физического, социального и психологического статуса человека. Средства, идущие на лечение сопутствующих ожирению заболеваний внутренних органов, исчисляются сотнями миллионов долла ров. Если учесть, что избыточной массой тела страдают люди преимущест венно молодого и зрелого возраста, то проблема ожирения имеет не только важную медицинскую, но и социальную значимость как дополнительный расход государственных средств. Большинство пациентов с чрезмерной мас сой тела вынуждены менять работу, а многие из них становятся инвалидами
всвязи с возникновением сопутствующих заболеваний. Риск развития ишемической болезни сердца у тучных людей возрастает в 2—4 раза. Рак тол стой кишки и эндометрия у этой категории больных наблюдается примерно
в2-—5 раз чаще. Риск смерти у больных с крайними степенями ожирения в молодом и зрелом возрасте более чем в 6 раз превышает таковой у лиц ана логичного пола и возраста, имеющих нормальную массу тела. Основными причинами смертности являются осложнения атеросклероза — инфаркт миокарда и мозговой инсульт.
Впатогенезе ожирения принимают участие множество факторов, из ко торых наиболее хорошо известны гормональные: первичная опухоль гипо физа, выделяющая АКТГ, гормонально-активные опухоли и микроангиоматоз надпочечников, а также некоторые другие (новообразования яичников, длительная терапия кортикостероидами). Однако на практике врачу значи тельно чаще приходится иметь дело с так называемым экзогенным, или али ментарно-конституциональным, ожирением, обычно не сопровождающим ся нарушениями гормонального профиля.
Этиология и патогенез данного страдания достаточно сложны и до конца еще не изучены. Примерно у половины больных отчетливо прослеживается генетическая предрасположенность к полноте. Более того, в 90-х годах XX столетия был открыт "ген ожирения". Основным звеном алиментарно-кон ституционального ожирения является энергетический дисбаланс, обуслов ленный значительным объемом принимаемой высококалорийной пищи в сочетании с гиподинамией. Со временем у этих больных нарушается пище вое поведение, появляется привычка к быстрому потреблению пищи, в ре зультате чего утрачивается физиологическое чувство насыщения. У некото рых больных возникает потребность в приеме большого объема пищи в свя зи с психологическим стрессом, когда они перестают замечать, сколько пи щи они съели. В последующем нарушенное пищевое поведение достигает крайней степени. Появляется своего рода "пищевая зависимость", аналогич ная алкогольной, наркотической или никотиновой. Значительно нарушает ся психика человека, он перестает контролировать себя при приеме пищи и, несмотря на стремительно возрастающую массу тела, косметические и физиологические неудобства, продолжает переедать. При крайних степенях ожирения больные значительно утрачивают двигательную активность, что также способствует увеличению массы тела. Возникают значительные труд ности в гигиеническом уходе за телом, которые особенно усугубляются при формировании кожно-жировых "фартуков" на передней брюшной стенке, бедрах, ягодицах, руках, где образуются зоны массивной мацерации. Нако нец, полностью теряется трудоспособность.
При крайних степенях ожирения практически всегда присоединяются различные заболевания внутренних органов — сахарный диабет II типа,
772
ишемическая болезнь сердца, гипертоническая болезнь, деформирующий артрит суставов ног, желчнокаменная болезнь и многие другие, подчас яв ляющиеся основной причиной инвалидизации. Довольно частым осложне нием при выраженном ожирении является синдром Пиквика. Больные жа луются на дневную сонливость, засыпая в самой неподходящей обстановке — в транспорте, на работе и в других общественных местах. Нередко отмеча ется симптом апноэ во время сна, когда дыхательные движения во сне могут отсутствовать в течение 1 мин и более. При этом существенно возрастает риск внезапной остановки сердца.
Классификация ожирения. В нашей стране довольно широкое распро странение получила классификация степеней ожирения М. Н. Егорова и Л. М. Левитского.
I степень — избыток фактической массы тела превышает идеальные по казатели на 20—29 %;
II степень - 30-49 %;
III степень - 50-99 %; IV степень — более 100 %.
Некоторые авторы выделяют еще одну степень ожирения — так называе мое сверхожирение, при котором масса тела превышает идеальную на 125 % и более. Именно у этой категории больных чаще встречаются сопутствую щие заболевания и выраженные кожно-жировые "фартуки" на различных частях тела. Эти больные, как правило, являются инвалидами I группы.
Избыток массы тела (ИМТ) рассчитывают по формуле Брока:
Фактическая масса тела ( %) = Масса тела (кг) . 1 ( Ю Рост (см)- 100
По этой формуле идеальная масса тела принимается за 100 %, а избыток массы тела (ИМТ) рассчитывается по формуле:
ИМТ = фактическая масса тела ( %) — 100 %.
По предложению Международной группы по изучению ожирения (IOTF) принято определять степень избыточной массы тела по индексу массы тела — BMI (Body Mass Index), являющемуся отношением фактической массы тела к площади поверхности тела. При этом рост человека выражается в метрах. На пример, при росте в 175 см в формуле используется величина 1,75 м.
BMI = Масса тела (кг) Рост (м2)
I степень избытка массы тела — BMI от 25 кг/м2 до 29,9 кг/м2.
IIстепень (ожирение) — от 30 кг/м2 до 35,9 кг/м2.
III степень (резко выраженное ожирение) — от 35 кг/м2 до 39,9 кг/м2. IV степень (морбидное ожирение) — BMI > 40 кг/м2.
Клиническая картина и диагностика ожирения. Диагноз ставится уже на основании осмотра пациента. Основная задача врача состоит в выявлении заболеваний внутренних органов, сопутствующих ожирению. Прежде всего следует обратить внимание на состояние сердечно-сосудистой и дыхатель ной систем. Довольно часто у больных с тяжелыми формами ожирения на блюдается, как уже было сказано ранее, хронический обструктивный брон хит, ишемическая болезнь сердца, гипертоническая болезнь, сахарный диа бет II типа и ряд других заболеваний, требующих длительного предопераци онного лечения.
773

Лечение. В настоящее время существуют десятки различных диет и медикаментозных средств, используемых для сни жения массы тела: широко рек ламируемые в средствах массо вой информации Гербалайф, Суперсистема 6 и многие дру гие. К сожалению, в последние годы широко применяются раз личные препараты — "сжигатели" жира и ряд лекарств на рас тительной основе, которые по своей сути являются не медика ментами, а лишь пищевыми до
бавками. |
Именно |
под |
таким |
|
названием они и зарегистриро |
||||
ваны в производящих их фар |
||||
мацевтических |
фирмах. |
Боль |
||
шинство этих средств лишь в |
||||
умеренной степени снижает ап |
||||
петит и |
способствует |
катабо |
||
лизму. Они могут быть успешно |
||||
Рис. 29.1. Операция еюноилеального шунтиро- и с п о л ь з о в а н ы |
п р и |
начальных |
||
формах ожирения, когда сни жение массы тела на несколько килограммов приводит к вполне удовлетворительному косметическому ре
зультату и улучшению тонуса пациентов.
Как показывает клинический опыт, большинство средств, используемых для похудания у лиц с морбидным ожирением, обычно малоэффективно. Более того, после прекращения курса лечения практически у всех больных масса тела возвращается к исходному уровню, а иногда и превышает исход ные показатели. Это обусловлено прежде всего психологическими наруше ниями пищевого поведения. Вот почему в большинстве клинических цен тров, занимающихся проблемой терапевтического и хирургического лече ния ожирения, в бригаду врачей входят не только хирург и терапевт, а также и психиатр, роль которого особенно велика при отборе больных для опера тивного лечения — важно выявить пациентов с психическими заболевания ми (шизофрения, маниакально-депрессивный психоз и др.). Оперативное лечение этим больным не показано, так как впоследствии возникают боль шие трудности при соблюдении режима питания. В послеоперационном пе риоде психиатр формирует "пищевое поведение" больного, адаптированное к новым условиям приема пищи после операции.
П о к а з а н и я м и к о п е р а ц и и при ожирении являются избыточная масса тела, превышающая идеальные значения на 45 кг и более, или индекс массы тела (BMI) более 40 кг/м2, а также неэффективность ранее проводи мого комплексного терапевтического лечения.
Известны 2 группы оперативных вмешательств, направленных на сниже ние массы тела пациента:
— операции, уменьшающие площадь всасываемой поверхности тонкой кишки (различные виды интестинального шунтирования);
— гастрорестриктивные вмешательства (оперативные вмешательства на желудке), предусматривающие ограничение объема принимаемой пищи.
774
Первым хирургическим вме |
|||||
шательством, выполненным по |
|||||
поводу |
ожирения |
в |
1952 |
г. |
|
(A. Henriksson), была операция |
|||||
обширной |
резекции |
тонкой |
|||
кишки. Однако травматичность, |
|||||
а также развитие тяжелых мета |
|||||
болических нарушений |
заста |
||||
вили отказаться от нее. В |
|||||
1954 г. В. Krenken и Н. Linner |
|||||
впервые выполнили операцию |
|||||
еюноилеального |
шунтирова |
||||
ния. Смысл этой операции за |
|||||
ключается в уменьшении пло |
|||||
щади всасываемой поверхности |
|||||
тонкой кишки путем формиро |
|||||
вания |
анастомоза |
между |
на |
||
чальным отделом тощей кишки |
|||||
и терминальным |
фрагментом |
||||
подвздошной (рис. 29.1). Длина |
|||||
тощей кишки от дуоденального |
|||||
перехода |
до межкишечного |
||||
анастомоза составляет в сред- |
р и с < 29.2. Операция билиопанкреатического шун- |
|
нем около 25 см, длина участ- |
тирования. |
|
вующей в процессе пищеваре |
|
|
ния подвздошной кишки |
(от |
|
еюноилеального анастомоза |
до |
илеоцекального перехода) — 20—25 см. |
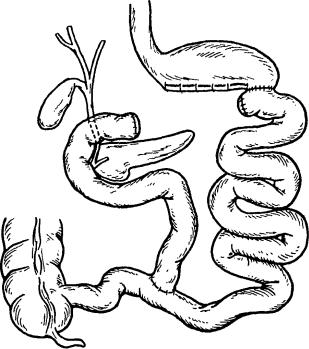
В последующем в связи с мальабсорбцией пищевых ингредиентов масса те ла довольно быстро снижается вплоть до идеальных значений. В среднем степень снижения избытка массы тела (ИМТ) составляет около 60—65 %. Основным недостатком еюноилеального шунтирования в отдаленные сроки после операции является возникновение у значительной части больных тя желой диареи, плохо поддающейся медикаментозному лечению. Довольно часто поэтому у оперированных наблюдаются гипопротеинемия, выражен ные расстройства водно-электролитного баланса в виде обезвоживания, гипокалиемии, гипокальциемии, гипомагниемии; нередко наблюдают метабо лический ацидоз. Примерно у 30 % больных развивается оксалатный уролитиаз, что служит причиной повторных оперативных вмешательств, направ ленных на восстановление нормального пассажа пищевого химуса по пище варительному тракту. В ряде случаев отмечаются тяжелые формы пораже ния гепатоцитов, вплоть до развития цирроза печени и печеночной недос таточности. После еюноилеального шунтирования 10—15 % больных при ходится выполнять восстановительные операции. Из-за осложнений, разви вающихся в отдаленные сроки после операции у значительной части боль ных, с начала 80-х годов XX столетия данный тип вмешательства был оста новлен.
В начале 70-х годов итальянским хирургом N. Scopinaro был предложен принципиально новый вид шунтирующей тонкую кишку операции — б и - л и о п а н к р е а т и ч е с к о е ш у н т и р о в а н и е (рис. 29.2). Техника данной операции заключается в следующем. Вначале выполняют субтотальную дистальную резекцию желудка. Затем пересекают тонкую кишку на расстоянии 250 см от илеоцекального угла, аборальный отдел пересеченной кишки анастомозируют с культей желудка. Оральный отдел кишки анастомозируют с
775

|
подвдошной кишкой по типу конец в бок |
|
на расстоянии 50 см от баугиниевой за |
|
слонки. В результате пищевой химус дос |
|
таточно поздно подвергается воздействию |
|
желчи и панкреатического сока. Таким |
|
образом значительно снижается перевари- |
|
ваемость и всасываемость энергетически |
|
ценных ингредиентов пищи. В отличие от |
|
последствий еюноилеального шунтирова |
|
ния после операции билиопанкреатиче- |
|
ского шунтирования обычно не развива |
|
ются нарушения водно-электролитного |
|
баланса, а частота умеренной гипопротеи- |
|
немии не превышает 10 %. В отдаленные |
|
сроки после операции билиопанкреатиче- |
|
ского шунтирования наблюдается сниже- |
Рис. 29.3. Операция вертикальной |
Н И е ю б ™ * а с с ы Т е л а ВОЛЬНЫХ В сред- |
гастропластики (по Е. Masson). |
нем на 80 %. По мнению большинства хи- |
1 _ Лента. |
РУРГов, занимающихся проблемой опера |
|
тивного лечения ожирения, данный тип |
|
операции является наиболее эффектив |
ным. Однако в связи с определенной технической сложностью операция производится в ограниченном числе лечебных учреждений. Однако в Ита лии, например, операция билиопанкреатического шунтирования является одной из самых распространенных в лечении морбидного ожирения. Одним из дополнительных показаний к выполнению этой операции является не возможность соблюдения режима питания и диеты, необходимых после гастрорестриктивных вмешательств.
Среди гастрорестриктивных операций при ожирении наибольшее рас пространение получили вертикальная гастропластика, горизонтальная гастропластика с помощью синтетической ленты (Gastric banding), а также мо дификация, при которой указанная выше операция выполняется с помо щью "управляемого" бандажа по методике L. Kuzmak.
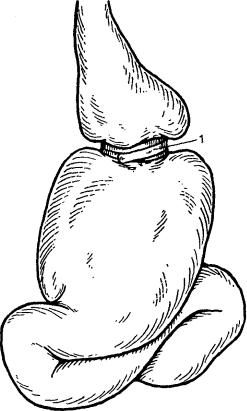
В е р т и к а л ь н а я г а с т р о п л а с т и к а была предложена Е. Masson в 1980 г. (рис. 29.3). При выполнении данной операции вначале с помощью циркулярного сшивающего аппарата формируют сквозное отверстие в же лудке диаметром около 2 см, сшивая между собой металлическими скобка ми переднюю и заднюю стенки желудка. Затем с помощью линейного сши вающего аппарата, начиная от отверстия в стенках желудка по направлению к углу Гиса, накладывают четырехрядный скрепочный шов, формируя та ким образом в проксимальной части желудка "малый желудок" объемом 20—40 мл. После этого через отверстие в желудке по направлению к малой кривизне накладывают синтетическую ленту длиной 4,5—5 см и сшивают ее концы между собой. Так формируется соустье между "малым желудком" и его дистальным отделом диаметром 10—11 мм. После операции у больного наступает чувство насыщения при приеме небольшого количества пищи, пациент вырабатывает привычку есть малыми порциями, тщательно пере жевывая пищу.
В отдаленные сроки после операции степень снижения избытка массы тела достигает в среднем 60—70 %. Существенных нарушений водно-элек тролитного баланса и белкового обмена не наблюдается. В 80-х—начале 90-х годов XX столетия горизонтальная гастропластика была наиболее часто ис пользуемым оперативным вмешательством во всем мире. Однако при даль-
776
нейшем наблюдении у 5—10 % больных наблюдалось прорезывание части скре почного шва, что приводило к значи тельному увеличению соустья между "малым" желудком и просветом осталь ной части органа. Вследствие этого па циенты переставали ощущать чувство насыщения после приема небольшого количества пищи и начинали вновь на бирать массу тела. Обычно прорезыва ние скрепочных швов отмечается у лиц, не соблюдающих рекомендаций врача и продолжающих принимать объем пищи
ипосле оперативного вмешательства. Другим достаточно популярным ме
тодом гастропластики в лечении тяже лых форм ожирения в конце прошлого
века являлась |
г о р и з о н т а л ь н а я |
л е н т о ч н а я |
г а с т р о п л а с т и к а |
[Wilkinson J., Kolle S., 1982]. Эта опера ция технически значительно легче, чем вертикальная гастропластика, и пресле дует ту же цель — ограничение приема больным избыточного количества пищи. Для этого в верхней части желудка через небольшие отверстия в малом сальнике
И желудочно-селезеночной связке ВО- |
Рис29,4. Горизонтальная ленточная |
круг его кардиальной части накладыва- |
гастропластика. |
ют синтетическую ленту, сужая просвет |
i -лента, |
желудка до 10—11 мм. Свободные кон |
|
цы ленты сшивают между собой, укры вая ее серозно-мышечными швами. Объем верхней части сформированного
таким образом "малого" желудка составляет около 30—40 мл (рис. 29.4). Средние показатели степени снижения избытка массы тела после горизон тальной ленточной гастропластики примерно такие же, как после операции вертикальной гастропластики. У 5—10 % больных, склонных к перееданию, наблюдается пенетрация ленты в просвет желудка. При этом происходит значительное увеличение просвета желудка в его ранее суженной части и больные вновь набирают массу тела. Синтетическая лента может отойти ес тественным путем или ее удаляют с помощью гастроскопа.
" У п р а в л я е м а я " г о р и з о н т а л ь н а я г а с т р о п л а с т и к а в из вестной мере является модификацией горизонтальной гастропластики по методике L. Kuzmak, предусматривающей регулирование диаметра сужен ного просвета желудка с помощью лигатур, расположенных в просвете си ликоновой трубки, проведенной вокруг желудка. С начала 90-х годов дан ную операцию выполняют с помощью специального устройства, состояще го из прочной силиконовой основы и тонкой силиконовой мембраны, рас положенной на ее внутренней поверхности. Пространство между мембра ной и основой устройства ("протеза") соединено с тонкой пластмассовой трубкой, заканчивающейся герметичным миниатюрным металлическим ре зервуаром ("портом"), одна из поверхностей которой покрыта эластичной мембраной (рис. 29.5). Как и при операции горизонтальной ленточной гас тропластики, "протез" размещают в кардиальной части желудка и, защелки-
777

|
вая |
его, |
образуют |
кольцо |
|
|
(рис. 29.6). С помощью интра- |
||||
|
гастрального |
зонда с |
раздувае |
||
|
мым баллоном на конце фор |
||||
|
мируют "малый" желудок объе |
||||
|
мом около 20 мл. При этом |
||||
|
просвет желудка в области на |
||||
|
ложенного "протеза" составляет |
||||
|
2 см. Далее устройство укрыва |
||||
|
ют серозно-мышечными шва |
||||
|
ми. Металлический |
порт, со |
|||
|
единенный с устройством, раз |
||||
|
мещают в подкожной клетчатке |
||||
|
на переднем листке влагалища |
||||
|
прямой мышцы живота. Через |
||||
|
3 нед после операции под кон |
||||
|
тролем рентгеновского |
экрана |
|||
Рис. 29.5. Управляемый силиконовый бандаж сис |
производят |
чрескожную |
пунк |
||
цию порта и вводят в его про |
|||||
темы Lap band. |
свет |
изотонический |
раствор, |
||
|
|||||
|
при |
этом раздувается внутрен |
|||
няя манжета и просвет желудка в этой зоне суживается. Степень сужения желудка контролируется эндоскопически. Оптимальным является сужение желудка до диаметра 10—11 мм. В дальнейшем по мере надобности можно с помощью повторных пункций увеличивать или уменьшать диаметр соус тья. Еще одним важным преимуществом данной операции является воз можность ее выполнения видеолапароскопическим путем.
"Управляемая" горизонтальная гастропластика в настоящее время стала в
Рис. 29.6. Операция управляемой горизонтальной гастропластики. Объяснение в тексте.
778
Европе наиболее распространенным типом операции при ожирении. Толь ко за последние 6 лет XX столетия было выполнено свыше 30 000 подобных операций. Степень снижения избытка массы тела в отдаленные сроки после вмешательства составляет 70 % и более. Специфическим осложнением яв ляется увеличение объема "малого" желудка за счет выскальзывания ("Slip page") дистальной части желудка под "протезом" в проксимальном направ лении. Обычно это наблюдается при недостаточном укрытии устройства се- розно-мышечными швами. Данное осложнение может быть устранено с по мощью повторной лапароскопической корригирующей операции.
В отдаленные сроки после различных операций, особенно часто у боль ных со "сверхожирением", вследствие значительного снижения массы тела формируются массивные кожно-жировые "фартуки" на животе, бедрах, ру ках. Для косметической коррекции фигуры их удаляют с помощью опера ции дерматолипэктомии. При небольших локальных жировых отложениях выполняют подкожную аспирацию жировой клетчатки из маленьких разре зов с помощью специальных металлических канюль. Эта операция получила название липосакции.
В заключение необходимо подчеркнуть, что оперативное вмешательство при крайних степенях алиментарно-конституционального ожирения явля ется вынужденной мерой хирургического лечения. Это обусловлено, с од ной стороны, малой эффективностью современных средств медикаментоз ного воздействия, с другой — прогрессированием сопутствующих ожире нию тяжелых заболеваний внутренних органов. Операция является не кос метической, а лечебной, направленной на улучшение качества жизни паци ентов. При значительном и стойком снижении массы тела оперированных больных в отдаленные сроки после операции частота и степень выражен ности сопутствующих заболеваний существенно снижаются. Многие паци енты возвращаются к нормальной социальной и трудовой деятельности.
У ч е б н и к
ХИРУРГИЧЕСКИЕ БОЛЕЗНИ
Под редакцией М. И. КУЗИНА
ЛР№ 010215 от 29.04.97.
Подписано к печати 03.06.2005. Формат бумаги 70 х 1001/16. Бумага офсетная. Гарнитура Тайме. Печать офсетная. Усл. печ. л. 63,7. Уч.-изд. л. 76,4. Тираж 5000 экз. (доп. тиража).
ОАО «Издательство «Медицина». 101990, Москва, Петроверигский пер., 6/8.
ЗАО «Шико». Москва, Петроверигский пер., 6/8.
Отпечатано в полном соответствии с качеством предоставленных диапозитивов в ППП «Типография «Наука» 121099, Москва, Шубинский пер., 6
Заказ № 5087
ISBN 5-225-00920-4
д1785225'Ю09205
