
- •Глава 1. Хирургическая стоматология: содержание, связь с другими медицинскими дисциплинами и этапы развития. — т. Г. Робустова 9
- •Глава 6. Удаление зубов. — т.Г. Робустова, я.М. Биберман, э.А. Базикян. .
- •Глава 7. Одонтогенные воспалительные заболевания челюстно-лицевой
- •Глава 8. Болезни прорезывания зубов. Т.Г. Робустова, я.М. Биберман.
- •Глава 10. Инфекционные воспалительные заболевания челюстно-лицевой
- •Глава 11. Заболевания и повреждения слюнных желез. — в. В. Афанасьев .... 244
- •Глава 12. Травматические повреждения челюстно-лицевой области. —
- •Глава 13. Заболевания и поражения нервов лица и челюстей.— ю.И. Чергештов 367
- •Глава 14. Заболевания и повреждения височно-нижнечелюстного сустава
- •Глава 15. Опухоли, опухолеподобные поражения и кисты лица, органов полости рта, челюстей и шеи. — э.Я. Губайдулина, л.Н. Цегельник 384
- •Глава 17. Зубная и челюстно-лицевая имплантация. — т. Г. Робустова 468
- •Глава 18. Хирургическая подготовка полости рта к протезированию. —
- •Глава 19. Хирургические методы в комплексном лечении заболеваний паро-
- •Глава 1 хирургическая стоматология: содержание, связь с другими медицинскими дисциплинами и этапы развития
- •13Лизи-
- •Глава 2 организация хирургической
- •2.1. Организация поликлинической хирургической стоматологической помощи населению
- •2.2. Организация работы хирургического стоматологического стационара
- •2.3. Асептика
- •2.4. Антисептика
- •Глава 3 особенности оперативных вмешательств в челюстно-лицевой области
- •Глава 4 обследование хирургического стоматологического больного
- •Глава 5 обезболивание
- •5.1. Общее обезболивание
- •5.1.1. Наркоз
- •5.7.2. Проведение наркоза в поликлинике
- •5.1.2.1. Наркоз закисью азота
- •5.1.2.2. Наркоз фторотаном с закисью азота и кислородом
- •4 Т. Г. Ровустова
- •5.1.2.3. Наркоз трихлорэтиленом в стадии аналгезии
- •5.1.2.4. Наркоз пентраном
- •5.1.3, Неингаляционный наркоз 5.1.3.1. Наркоз барбитуратами
- •5.1.3.2. Наркоз сомбревином
- •5.1.3.3. Наркоз натрия оксибутиратом
- •5.1.3.4. Наркоз кетамином
- •5.1.3.5. Наркоз пропофолом
- •5.1.4. Электронаркоз
- •5.7.5. Обезболивание иглоукалыванием
- •5.1.6. Аудиоанестезия и гипноз
- •5.1.7. Центральная аналгезия
- •5.1.8. Нейролептаналгезия (нла)
- •5.1.9. Атаралгезия
- •5.2. Принципы сердечно-легочной реанимации
- •5.3. Местное обезболивание
- •5.3.1. Анестетики, используемые для местной анестезии
- •5.3.2. Препараты, пролонгирующие действие местных анестетиков
- •5.3.3. Хранение обезболивающих растворов
- •5.3.4. Инструментарий
- •5.3.5. Неинъекционное обезболивание
- •5.3.6. Иннервация зубре и челюстей
- •5 Т. Г. Робустова
- •5.3.7. Инфилыпрационное обезболивание
- •5.3.8. Проводниковое обезболивание
- •5.4. Общие осложнения местной анестезии
- •5.5. Потенцированная местная анестезия (премедикация)
- •5.6. Выбор метода обезболивания и подготовка больных к хирургическому вмешательству при сопутствующих заболеваниях
- •Глава 6 удаление зубов
- •6.1. Показания и противопоказания к удалению постоянных зубов
- •6.2. Подготовка к удалению зуба
- •6.3. Методика удаления зуба
- •6.3.1. Щипцы для удаления зубов
- •6.3.3. Приемы удаления зубов щипцами
- •6.3.2. Элеваторы для удаления зубов
- •6.3.4. Удаление зубов с сохранившейся коронкой к
- •6.3.4.1. Удаление отдельных групп зубов верхней челюсти
- •6.3.4.2. Удаление отдельных групп зубов нижней челюсти
- •6.4. Удаление корней зубов
- •6.4.1. Удаление корней зубов щипцами
- •6.4.2. Удаление корней зубов и зубов элеваторами
- •8 Т. Г. Робустова
- •6.4.3. Удаление корней зубов с помощью бормашины
- •6.5. Обработка раны после удаления зуба и уход за ней
- •6.6. Заживление раны после удаления зуба
- •6.7. Осложнения, возникающие во время и после удаления зуба
- •6.7.1. Местные осложнения, возникающие во время удаления зуба
- •6.7.2. Местные осложнения, возникающие после удаления зуба
- •Глава 7 одонтогенные воспалительные
- •7.1. Периодонтит
- •I. Острый периодонтит
- •III. Хронический периодонтит в стадии обострения.
- •7.7.7. Острый периодонтит
- •7.7.2. Хронический периодонтит
- •7.1,3. Лечение хронического периодонтита
- •7.2. Периостит челюсти
- •7,2.1. Острый гнойный периостит челюсти
- •1 БОля-
- •7.3. Одонтогенный остеомиелит челюсти
- •7.3.1. Острая стадия остеомиелита челюсти
- •7.3,2, Подострая стадия остеомиелита челюсти
- •7.3.3. Хроническая стадия остеомиелита челюсти
- •7.3.4, Лечение остеомиелита челюсти
- •7.4. Абсцессы и флегмоны лица и шеи
- •7.4.1. Клиническая картина абсцессов и флегмон
- •7.4.2. Клиническая картина абсцессов
- •7.4.2.1. Абсцессы и флегмоны тканей, прилегающих к нижней челюсти
- •16Ния гноя
- •I соОб-
- •16Чзтки
- •7,4.3. Осложнения абсцессов и флегмон лица и шеи *
- •5 ГЛуб-
- •7.4.4. Диагностика абсцессов, флегмон лица, шеи и их осложнений
- •7.4.5. Общие принципы лечения при абсцессах, флегмонах лица, шеи и их осложнениях
- •7.5. Лимфангит, лимфаденит, аденофлегмона лица и шеи
- •7.5.7. Лимфангит
- •7.5.2, Острый серозный, острый гнойный лимфаденит
- •7.5.3. Хронический лимфаденит
- •116 Гноя.
- •7.5.4. Аденофлегмона
- •Глава 8
- •14 Т г Робустова
- •Глава 9
- •Глава 10
- •10.1. Актиномикоз
- •10Мицстов.
- •1Ктиномико-
- •1Ктиномико-
- •10.2. Туберкулез
- •10.3. Сифилис
- •10.4. Фурункул, карбункул
- •10.5. Сибирская язва
- •10.6. Рожа
- •10.7. Нома (водяной рак) и другие гнойно-некротические заболевания
- •16 Т. Г. Робустова
- •10.9. Дифтерия
- •Глава 11 заболевания и повреждения слюнных желез
- •11.1. Реактивно-дистрофические изменения слюнных желез (сиалозы, сиаладенозы)
- •1И, кото-
- •1Птомом.
- •1Тиализм,
- •11.2. Воспаление слюнных желез (сиаладенит)
- •11.2.1. Острое воспаление слюнных желез
- •11.2.2. Общие принципы лечения
- •11.3. Хроническое воспаление слюнных желез
- •11.3.1. Лечение хронического сиаладенита
- •11.4. Слюнно-каменная болезнь
- •11.4.1. Повреждение слюнных желез
- •11.4.1.1. Лечение повреждения слюнных желез
- •Глава 12
- •12.1. Повреждения мягких тканей лица
- •12.2. Неогнестрельные повреждения костей лицевого черепа и зубов
- •12.2.1. Вывихи и переломы зубов
- •12.2.2. Переломы альвеолярного отростка
- •12.2.3. Переломы нижней челюсти
- •1Я КрЫло-
- •1Ются под
- •19 Т. Г. Робустова
- •12.2.4. Переломы верхней челюсти
- •12.2.5. Методы иммобилизации при переломах челюстей
- •12.2.6. Общие методы лечения больных с переломами челюстей и уход за ними
- •12.2.7. Переломы скуловой кости и дуги
- •12.2.8. Переломы костей носа
- •12.3. Огнестрельные повреждения челюстно-лицевой области
- •12.3.1. Огнестрельные повреждения мягких тканей лица *
- •12.3.2. Огнестрельные повреждения костей лица
- •12.4. Сочетанные повреждения челюстно-лицевой области
- •12.5. Осложнения травматических повреждений челюстно-лицевой области
- •1Ьной вы-
- •12.6. Вывих нижней челюсти
- •5Ломом кост-
- •12.7. Термические ожоги
- •12.8. Электроожоги
- •12.9. Химические ожоги
- •12.10. Отморожения
- •12.11. Комбинированные радиационные поражения лица и тканей полости рта
- •Глава 13 заболевания и поражения нервов лица и челюстей
- •13.1. Невралгия тройничного нерва (тригеминальная невралгия, болезнь Фотергилла) —
- •13.2. Невралгия языкоглоточного нерва
- •13.3. Одонтогенные невропатии тройничного нерва
- •13.4. Паралич мимических мышц
- •13.5. Корригирующие операции и миопластика
- •13.6. Гемиатрофия лица
- •Глава 14 заболевания и повреждения височно-нижнечелюстного сустава (внчс). Сведение челюстей I вы ражен-ше покро-кожно-жи-"и атрофи-[и сальных гура кожи. 1ии ушной некоторых ости, уме-
- •14.1. Анатомия внчс, классификация заболеваний
- •14.2. Артриты
- •14.3. Остеоартроз
- •14.4. Анкилоз
- •14.5. Контрактура
- •14.6. Синдром болевой дисфункции
- •Глава 15 опухоли, опухолеподобные поражения и кисты лица, органов полости рта, челюстей и шеи
- •15.1. Обследование, организация лечения и диспансеризация больных с предопухолевыми и опухолевыми поражениями лица, органов полости рта, челюстей и шеи
- •25 Т. Г. Робустова
- •15.2. Предраковые состояния кожи лица, красной каймы губ и слизистой оболочки рта
- •15.3. Опухоли и опухолеподобные поражения слизистой оболочки рта и челюстей, исходящие из многослойного плоского эпителия
- •15.4. Одонтогенные опухоли, опухолеподобные поражения и кисты челюстей
- •15.5. Опухоли, опухолеподобные поражения и кисты слюнных желез
- •27 Т г Робустова
- •15.6. Опухоли, опухолеподобные поражения кожи и кисты лица
- •15.7. Опухоли мягких тканей
- •15.7.1. Опухоли и опухолеподобные поражения фиброзной ткани
- •15.7.2. Опухоли и опухолеподобные поражения жировой ткани
- •15.7.3. Опухоли мышечной ткани
- •15.7.4. Опухоли и опухолеподобные поражения кровеносных сосудов
- •15.7.5. Опухоли и опухолеподобные поражения лимфатических сосудов
- •15.8. Костные опухоли, опухолеподобные поражения и эпителиальные (неодонтогенные) кисты челюстей
- •15.8.1. Костеобразующие опухоли
- •15.8.2. Хрящеобразующие опухоли
- •15.8.3. Гигантоклеточная опухоль (остеокластами)
- •15.8.4. Костномозговые опухоли
- •15.8.5. Сосудистые опухоли
- •15.8.6. Другие соединительнотканные и прочие опухоли
- •15.8.7. Опухолеподобные поражения
- •15.8.8. Эпителиальные (неодонтогенные) кисты
- •15.9. Методы операций на челюстях
- •15.10. Особенности послеоперационного течения и ухода за онкологическими больными
- •29 Т г Робустова
- •15.11. Реабилитация больных с опухолями лица, органов полости рта, челюстей и шеи
- •Глава 16 восстановительная хирургия лица и челюстей
- •16.1. Планирование восстановительных операций
- •16.2. Пластика местными тканями
- •16.3. Пластика лоскутами на ножке
- •16.4. Пластика стебельчатым лоскутом Филатова
- •16.5. Свободная пересадка тканей
- •16.6. Хирургическое лечение деформаций челюстей
- •Глава 17 зубная и челюстно-лицевая имплантация п
- •31 Т г Робустом
- •Глава 18 хирургическая подготовка полости рта к протезированию
- •Глава 19 хирургические методы в комплексном лечении заболеваний пародонта
11.4. Слюнно-каменная болезнь
Слюнно-каменная болезнь (сиалолитиаз, кальку-лезный сиаладенит) характеризуется образованием камней в протоках слюнных желез. Заболевание встречается одинаково часто у мужчин и женщин любого возраста.
Этиология и патогенез. Причины образования камней до конца не установлены. Известны отдельные звенья этого сложного процесса. Основной причиной образования камня является врожденное нарушение нормального анатомического строения протоков слюнных желез. Эти нарушения состоят в том, что диаметр выводных протоков слюнной железы любого калибра, чаще 1—11 порядка, изменяется, при этом появляются участки значительного их расширения (эктазия) или сужения (стриктура). Возникающее по той или иной причине снижение функции слюнной железы приводит к застою слюны в расширенных отделах протоков и затруднению ее оттока из-за наличия стриктур. Причиной гипофункции слюнной железы являются различные заболевания отдельных органов и систем, а также длительный прием некоторых лекарственных средств: сердечно-сосудистых, психотропных, гомеопатических и др.
Предрасполагающими факторами, способствующими образованию конкремента при наличии
17*
врожденных нарушений железы, являются: нарушение минерального, главным образом кальциевого, обмена; гипо- или авитаминоз А; хронический сиаладенит; попадание инородных тел в проток железы; травма околоушного или поднижнечелюстного протока и др.
Наиболее часто слюнные камни располагаются в поднижнечелюстном протоке или поднижнече-люстной железе. На их долю приходится 92—95 %. Редко конкременты образуются в околоушном протоке или в околоушной слюнной железе (5— 8 %). Размер и форма камней могут быть разнообразными. Конкременты в области железы обычно округлые; нередко на их поверхности видны желобки, через которые происходит отток секрета. Если камень располагается в околоушном или поднижнечелюстном протоке, то он имеет продолговатую форму, гладкую или шероховатую поверхность без наличия желобков.
Клиническая картина. Различают клинические стадии заболевания: начальную (протекает без клинических признаков воспаления), клинически выраженного воспаления (протекает с периодическим обострением сиаладенита) и позднюю (выраженные симптомы хронического воспаления).
В начальной стадии слюнно-каменной болезни на протяжении какого-то периода времени заболевание развивается бессимптомно, камень при этом обнаруживают случайно, при рентгенографическом обследовании пациента по поводу какого-либо одонтогенного заболевания. Первым клиническим признаком является задержка выделения секрета. Ретенция секрета наблюдается при локализации камня в поднижнечелюстном, околоушном протоке или в железе. Обычно во время еды слюнная железа увеличивается, появляется ощущение ее распирания, а затем боль («слюнная колика»). Эти явления продолжаются иногда несколько минут или часов и постепенно проходят, но повторяются во время следующего приема пищи, иногда даже при мысли о еде.
Увеличенная железа при пальпации безболезненная, мягкая; при наличии камня в железе имеется участок уплотнения. При бимануальной пальпации по ходу поднижнечелюстного протока можно обнаружить небольшое ограниченное уплотнение (камень). Слизистая оболочка рта и в области устья протока без воспалительных изменений. При зондировании протока в случае расположения камня в переднем и среднем отделах поднижнечелюстного протока определяется шероховатая поверхность конкремента. На сиалограм-мах обнаруживают равномерное расширение протоков кзади от места расположения камня. Протоки имеют ровные и четкие контуры; изображение паренхимы железы, как правило, не изменено (рис. 11.6, а).
Если в начальной стадии заболевания длительное время не обращаться к врачу, воспалительные
259
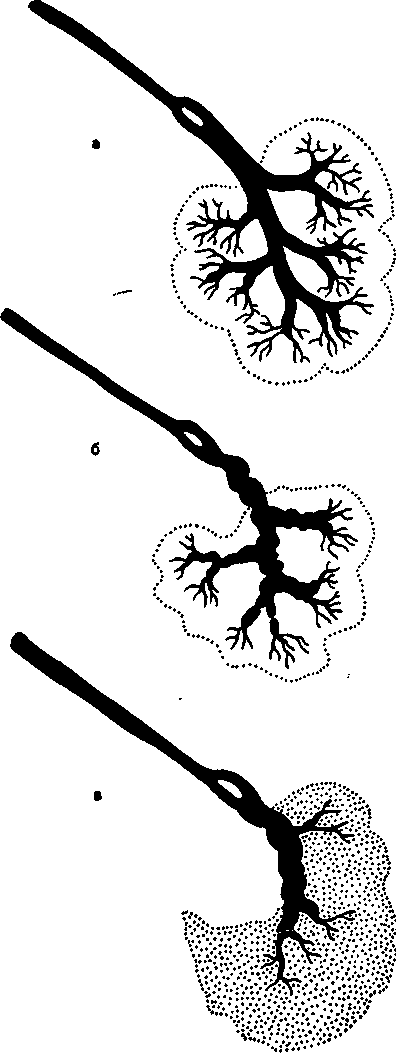
Рис. 11.6. Изменения поднижнечелюстной железы на сиалограммах в различных стадиях слюнно-каменной болезни.
а — расширение всех протоков, расположенных за конкрементом (изменения, характерные для заболевания в стадии ретенции слюны); б — при наличии камня и периодическом возникновении воспалительных явлений протоки имеют неровные контуры, расширены, прерывисты (картина, характерная для хронического сиаладенита); в — при наличии камня повторные обострения воспалительного процесса приводят к Рубцовым изменениям железы, при этом протоки железы имеют неровные контуры, определяется дефект заполнения части железы контрастной массой.
260
явления нарастают и заболевание переходит во вторую стадию — клинически выраженного воспаления. В этой стадии, кроме симптомов ретенции слюны, возникают признаки обострения хронического сиаладенита. Обострение сиаладенита при наличии камня в протоке или железе у некоторых больных может быть первым проявлением заболевания, так как камень не всегда является препятствием для оттока слюны и симптома «слюнной колики» не бывает. Пациенты жалуются на появление болезненной припухлости в подъязычной или щечной области, затруднение приема пищи, повышение температуры тела, общее недомогание. При внешнем осмотре больного обнаруживают припухание в области соответствующей железы. Пальпаторно определяется резкая болезненность в области железы. Иногда наблюдают признаки периаденита, при этом в окружности железы появляется разлитая припухлость. При осмотре полости рта определяется гиперемия слизистой оболочки подъязычной или щечной области с соответствующей стороны. Методом пальпации можно обнаружить плотный болезненный инфильтрат по ходу протока. При бимануальной пальпации проток прощупывается в виде тяжа. В результате значительной инфильтрации стенок протока не всегда можно путем пальпации установить в нем наличие камня. Лишь по ходу протока на месте расположения конкремента обнаруживают более уплотненный болезненный участок. При надавливании на железу или пальпации протока, особенно после зондирования его, из устья выделяется (часто в значительном количестве) слизи-сто-гнойная жидкость или густой гной.
Сиалография позволяет выявить расширение и деформацию протоков слюнной железы за камнем; чем большее число обострений перенесено больным, тем значительнее деформированы протоки (рис. 11.6, б).
С каждым обострением процесса изменения в железе нарастают, и заболевание может перейти в позднюю стадию с выраженными клиническими признаками хронического воспаления. Больные жалуются на постоянную припухлость в области слюнной железы, слизисто-гнойное отделяемое из протока, редко отмечаются признаки «слюнной колики». Иногда в анамнезе имеется указание на неоднократные обострения. У некоторых больных уплотнение железы возникает постепенно, без повторного обострения и ретенции слюны. При осмотре видно припухание, ограниченное пределами железы, плотное, безболезненное при пальпации. Из выводного протока при массаже железы выделяется слизеподобный секрет с гнойными включениями, устье протока расширено. При пальпации по ходу околоушного или поднижнече-люстного протока обнаруживают уплотнение про-
тока — признак сиалодохита; иногда определяется камень по наличию значительного уплотнения в протоке или железе и одновременному появлению боли колющего характера.
При исследовании выявляется снижение секреторной функции пораженной железы. Цитологическая картина характеризуется скоплениями частично дегенерированных нейтрофилов, умеренным количеством клеток ретикулоэндо-телия, макрофагов, моноцитов, иногда клеток цилиндрического эпителия в состоянии воспалительной метаплазии, наличием клеток плоского эпителия. Иногда обнаруживают бокаловидные клетки.
При значительном снижении функции слюнной железы в слизистом содержимом можно обнаружить реснитчатые клетки. Если камень расположен в железе, то, кроме указанных клеток, находят и кубические эпителиоциты.
Сиалография при расположении камня в переднем или среднем отделе протока слюнной железы позволяет выявить расширение заднего участка выводного протока и протоков I, II порядка, которые имеют неровные контуры (см. рис. 10.6). Иногда контрастное вещество заполняет протоки неравномерно. Паренхима железы определяется нечетко. При расположении камня в заднем отделе протока железы изменения происходят главным образом в протоках внутри железы, а выводной проток остается неизмененным. Протоки железы I, II и III порядка расширены, деформированы и прерывисты. Паренхима железы часто не определяется или определяется нечетко. При расположении камня в слюнной железе может выявляться дефект наполнения, чаще небольших размеров (рис. 11.6, в); камень окружен контрастным веществом. Протоки железы расширены и деформированы, паренхима определяется нечетко.
Диагностика слюнно-каменной болезни подтверждается данными рентгенологического исследования. На рентгенограмме дна полости рта обычно хорошо выявляются камни переднего и среднего отделов поднижнечелюстного протока (рис. 11.7, а). В некоторых случаях трудно определить конкремент около устья протока вследствие наложения тени камня на изображение тела нижней челюсти. Камни дистального отдела поднижнечелюстного протока и поднижнечелюстной железы хорошо видны на рентгеновском снимке, выполненном по Коваленко или по методу Абду-саламова (рис. 11.7, б). Камень железы может быть обнаружен также при рентгенографии нижней челюсти в боковой проекции (рис. 11.7, в). При этом тень камня иногда определяется выше основания нижней челюсти или накладывается на ее угол. Камень околоушной железы можно обнаружить при рентгенографии проекции черепа в передней прямой, камень околоушного протока — в боковой проекции или при внутриротовой рент-
генографии через мягкие ткани щеки. Последняя проекция может быть использована при подозрении на наличие камня близко к устью протока.
Сиалографию проводят только после стихания обострения, когда без искусственного контрастирования камень не определяется (рис. 11.7, г).
Лечение слюнно-каменной болезни зависит от стадии воспалительного процесса, наличия обострения сиаладенита. При обострении калькулез-ного сиаладенита показано то же лечение, что и при любом остром сиаладените. Если из устья протока слюнной железы нет отделяемого, а консервативная терапия не приводит к улучшению состояния больного, то следует вскрыть проток над камнем. При вскрытии протока камень может выделиться самопроизвольно. Наличие клинических признаков абсцесса в области расположения камня служит показанием к вскрытию протока и удалению камня. При хронической фазе кальку-лезного сиаладенита камень удаляют из протока или железы; если удаление невозможно, проводят экстирпацию поднижнечелюстной железы. Удаление камней из поднижнечелюстного и околоушного протоков производят в амбулаторных условиях, а удаление камней из околоушной железы и экстирпацию поднижнечелюстной железы — в условиях стационара.
Лечение больных слюнно-каменной болезнью с помощью литотрипсии. В последние годы для лечения пациентов со слюнно-каменной болезнью стали применять метод сиалолитотрипсии (дробление камней слюнных желез). Первым экстракорпоральную литотрипсию провел НЛго с сотр. в 1989 г., используя литотрипторы, предназначенные для дробления почечных камней, с фокусным объемом (30x6 мм). В настоящее время созданы минилиты — литотрипторы с малым фокусным объемом (25x2,4 мм), которые специально применяют для дробления слюнных камней.
Показания к литотрипсии:
локализация конкремента в железе, когда необ ходима ее экстирпация;
тяжелое общесоматическое состояние пациента, при котором удалить слюнную железу вместе с камнем временно невозможно;
отказ больного от удаления слюнной железы.
Сущность литотрипсии заключается в том, что ударные волны, создаваемые электромагнитной катушкой генератора в жидкой среде, распространяясь во все стороны, отражаются от эллипсовидного металлического отражателя и собираются в виде фокального пятна на его противоположной стороне. Наибольшее давление создается в центре фокального пятна, по мере удаления от которого давление в области воздействия ударных волн снижается. Ударно-волновой фокус на конкремент наводят рентгеновским аппаратом и(или) ультразвуковым датчиком 3,5 или 5 МГц. Для
261





Рис. 11.7. Рентгенологическая картина слюнно-каменной болезни
а — рентгенограмма дна полости рта Слева на уровне нижних моляров определяется округлая тень конкремента, б — рентгенограмма дна полости рта, слева, на уровне заднего отдела челюстно-язычного желобка определяется слюнной ка мень, в — рентгенограмма нижней челюсти слева, определяется конкремент в верхнем отделе поднижнечелюстнои желе зы, г — сиалограмма левой поднижнечелюстнои слюнной железы, определяется дефект наполнения протока в верхнем от деле железы, протоки за камнем незначительно расширены
полного дробления камня в среднем необходимо 4—6 процедур литотрипсии Образующиеся осколки камня выходят в полость рта через устье протока, но могут частично скапливаться в перед-
нем отделе главного протока из-за малого диаметра устья, через который осколки конкремента не могут выйти В этом случае их удаляют хирургическим путем из внутриротового доступа
262
Как показали клинические наблюдения, метод эффективен у 30—40 % пациентов при расположении камня в поднижнечелюстной и у 60—80 % больных при его локализации в околоушных железах.
Проведенные многочисленные исследования т уНго и т у1уо, а также клинические обследования с помощью нейрографии лицевого нерва и электромиографии мимических и жевательных мышц свидетельствуют о том, что ударные волны при литотрипсии безопасны как для мягких, так и для твердых тканей и не вызывают значительных и необратимых структурных нарушений в тканях и органах, в частности в слюнных железах.
Таким образом, экстракорпоральная литотрип-сия с помощью ударных волн является альтернативным хирургическому методом лечения слюн-нокаменной болезни.
Кроме того, дробление и последующее уменьшение объема камня без полного выброса фрагментов могут восстановить слюноотток, предотвращая развитие «слюнной колики» во время приема пищи. Литотрипсия, являясь паллиативным методом лечения, особенно показана больным с тяжелой общесоматической патологией, при которой оперативное вмешательство противопоказано.
Реабилитация больных слюнно-каменной болезнью после хирургического лечения. Лечение может считаться успешным и законченным при полном или частичном восстановлении функции железы. Больные со слюннокаменной болезнью через 6 мес и через год нуждаются в контрольном осмотре для определения состояния слюнной железы, которое оценивают на основании исследования секреторной функции и цитологии секрета.
