
- •1.1 Эмаль зуба
- •1.1.2 Гистологическое строение
- •1.2 Дентин
- •1.2.1 Химический состав
- •1.2.2 Гистологическое строение
- •1.3 Цемент корня
- •1.3.1 Химический состав
- •1.3.2 Гистологическое строение
- •2 Этиология, гистология,эпидемиология кариеса и других дефектов твердых тканей зуба
- •2.1 Кариес
- •2.1.1 Этиология
- •2.1.1.2 Питательная среда.
- •2.1.1.3 Индивидуальные различия.
- •2.1.1.4 Слюна
- •2.1.3 Гистология кариеса дентина
- •2.1.4 Кариес корня (кариес цемента)
- •2.1.7.1 Определение эпидемиологических понятий.
- •2.1.7.4 Эпидемиология кариеса корней.
- •2.2 Эрозия
- •2.3 Механическое истирание зубов
- •2.3.1 Клиновидный дефект
- •2.3.2 Физиологическое истирание зубов
- •2.3.3 Абразия
- •2.4 Одонтогенная резорбция
- •2.5 Нарушенияразвития зубов
- •2.5.1 Приобретенная гипоплазия твердых тканей зубов
- •2.5.1.1 Гипоплазия эмали.
- •2.5.1.2 Гипоплазия дентина.
- •2.5.1.3 Гиперплазия эмали.
- •2 5.2 Аномалии зубов
- •2.5.2.1 Аномалии количества и формы зубов.
- •2.5.2.2 Аномалии образования твердых тканей зуба.
- •3 Сбор данных и установление диагноза при лечении кариеса
- •3.1 Общий анамнез
- •3.3 Обследованиеи диагностирование
- •3.4 Рентгенологические исследования и диагностика
- •3.5 Специальные исследования
- •4 Профилактика и минимальное инвазивное лечение кариеса
- •4.1 Консультирование по вопросам питания
- •4.1.1 Основные положения
- •4.1.2 Определение кариесогенности продуктов питания
- •4.1.3 Рекомендации по рациональному питанию
- •4.1.4 Калорийные и некалорийные подслащивающие вещества
- •4.2 Фтористая профилактика
- •4.2.1 Поступление соединений фтора в организм и их метаболизм
- •4.2.2 Применение соединений фтора для профилактики кариеса
- •4.2.3 Взаимодействие соединений фтора с твердыми тканями зубов и зубным налетом.
- •4.2.4 Механизм кариесостатического действия фтора
- •4.2.4.1 Твердые ткани зуба.
- •4.2.5 Эффективность фторсодер-жащих кариесостатических препаратов
- •4.2.6 Токсические свойства фтора
- •4.3 Герметизация фиссур
- •4.3.1 Показания к применению
- •4.3.2 Материалы
- •4.3.2 Материалы
- •4.3.3 Техника герметизации
- •4.5 Дополнительные мероприятия профилактики кариеса
- •4.6 Основные принципы противокариозного лечения
- •5.1 Оперативная техника препарирования
- •5.2 Инструменты для препарирования
- •5.2.1 Вращательный инструмент
- •5.2.2 Ручной инструмент
- •5.2.3 Осциллирующий инструмент
- •5.4 Влияние препарирования на состояние пульпы и дентина
- •5.5 Непрямое покрытие препаратами, содержащими гидроокись кальция.
- •5.6 Лечение дентинной раны
- •5.6.1 Лаки и лайнеры
- •5.6.2 Цементы
- •5.7 Подготовка рабочего поля
- •6 Пломбирование синтетическими пломбировочными материалами
- •6.1 Пломбы из композитных материалов
- •6.1.1 Композитные материалы
- •6.1.2 Кондиционирование эмали (методика протравливания эмали)
- •6.1.3 Кондиционирование дентина. Дентинсвязывающий посредник
- •6.1.4 Пломбирование фронтальных зубов композитными материалами
- •6.1.4.1 Полости III класса.
- •6.1.4.2 Полости IV класса.
- •6.1.5 Пломбирование боковых зубов композитными материалами
- •6.1.6 Другие случаи применения композитных материалов.
- •6.1.7 Особенности
- •6.2 Пломбы из стеклоиономерных цементов
- •6.2.1 Состав
- •6.2.2 Препарирование и кондиционирование полости
- •6.2.3 Механизм сцепления
- •6.2.4 Совместимость с пульпой
- •6.2.5 Показания к применению
- •6.2.6 Препарирование и кондиционирование полостей V класса
- •6.3 Пломбы из ковкого золота
- •6.3.1 Материалы
- •6.4.1 Состав материала
- •6.4.2 Показания к применению амальгамных пломб
- •6.4.3 Полости I класса
- •6.4.5 Восстановление бугорка амальгамной пломбой
- •6.4.6 Применение матрицы
- •6.4.7 Приготовление и конденсация амальгамы
- •6.4.8 Техника формирования и полирования пломбы из амальгамы
- •6.4.9 Токсичность амальгамы
- •7.1 Подготовительные мероприятия
- •7.2 Металлические вкладки 7.2.1 Препарирование
- •7.2.2 Получение оттиска и изготовление модели
- •7.2.3 Примерка и цементирование
- •7.3 Вкладки из материалов цвета естественных зубов
- •7.3.1 Техника препарирования
- •7.3.2 Показания к применению вкладок из материалов цвета естественных зубов
- •7.3.3 Вкладки из композитных материалов
- •7.3.4 Керамические вкладки
- •7.3.5 Временное пломбирование полости
- •7.3.6 Примерка и установка
- •7.3.7 Критическая оценка
- •1 Строение пульпы
- •9.2 Основное вещество, соединительная ткань и клетки пульпы
- •9.3 Тканевые области пульпы
- •9.4 Кровеносные сосуды пульпы
- •9.5 Иннервация пульпы
- •9.6 Функции ткани пульпы и ее дистрофические изменения
- •9.7 Строение верхушечного периодонта
- •10 Болезни пульпы и периодонта
- •10.1 Пульпит
- •10.2 Патогенез пульпита
- •10.3 Некроз пульпы
- •10.4 Внутренняя гранулема
- •10.5 Этиология пульпитов
- •10.5.1 Инфекционный пульпит
- •10.5.2 Травматический пульпит
- •10.5.3 Ятрогенный пульпит
- •10.6 Верхушечный периодонтит
- •10.6.1 Этиология верхушечного периодонтита
- •10.6.2 Патогенез верхушечных периодонтитов
- •10.6.2.2 Хронический верхушечный периодонтит.
- •10.6.2.3 Гранулирующий периодонтит.
- •10.6.2.4 Корневая киста.
- •10.6.2.5 Склерозирующий остит.
- •11 Болевая симптоматика, диагностика и лечение воспаления пульпы
- •11.1 Эндодонтическая болевая симптоматика
- •11.1.1 Повышенная
- •11.1.2 Симптоматический пульпит и верхушечный периодонтит
- •11.1.3 Дифференциальная диагностика боли при пульпите и верхушечном периодонтите
- •11.2 Клиническая диагностика
- •11.2.1 Общемедицинская история болезни
- •11.2.2 Стоматологическая история болезни
- •11.2.3 Клиническое обследование
- •11.2.3.1 Перкуссионный тест.
- •11.2.3.2 Определение чувствительности.
- •11.2.3.3 Рентгенологическая диагностика.
- •11.2.3.4 Установление дифферен-цального диагноза в соответствии с клиническими признаками.
- •11.3 Терапевтические мероприятия по сохранению жизнеспособности пульпы
- •11.3.1 Непрямое защитное покрытие пульпы
- •11.3.2 Прямое защитное покрытие пульпы
- •11.3.3 Витальная ампутация
- •12 Анатомические принципы обработки корневого канала
- •12.1 Верхушечное отверстие (foramen apicale)
- •12.2 Конфигурация корневых каналов
- •12.3 Возрастные изменения корневых каналов
- •12.4 Отдельные группы зубов.
- •12.4.7 Первый и второй премоляры нижней челюсти
- •12.4.8 Первый и второй моляры верхней челюсти
- •1.4.9 Первый и второй моляры нижней челюсти
- •13 Обработка корневого канала
- •3.1 Подготовительные мероприятия
- •3.1.1 Коффердам
- •3.1.2 Препарирование
- •13.2 Создание доступа к полости корневых каналов и локализация устьев корневых каналов
- •13.2.1 Создание доступа к устью корневого канала
- •13.2.2 Определение положения устьев каналов
- •13.2.3 Раскрытие полости зубов
- •13.3 Зондирование корневых каналов и определение рабочей длины
- •13.3.1 Зондирование корневых каналов
- •13.3.2 Рентгенологическое определение рабочей длины корневого канала
- •13.3.3 Эндометрия
- •13.4 Инструменты для обработки корневого канала
- •13.4.1 Ручные инструменты
- •13.4.1.1 Стандартизация.
- •13.4.13 Отличительные характеристики.
- •13.4.2 Ротационные инструменты для расширения входов в каналы
- •13.4.3 Инструменты и системы
- •13.4.4 Вспомогательные средства, применяемые для определения длины инструментов при обработке корневого канала, их хранение
- •13.5 Общие указания по обработке корневого канала
- •13.6 Промывание корневого канала
- •13.7 Способы обработки корневого канала с использованием ручных инструментов
- •13.7.1 Традиционные способы
- •13.7.2 Step-back- и step-down-техника
- •13.7.3 Формирование конической формы корневого канала
- •13.8 Лекарственные средства для асептической обработки корневых каналов
- •13.9 Временное закрытие
- •13.10 Предпосылки постоянного пломбирования корневого канала
- •13.11 Пломбирование корневого канала
- •13.11.1 Пломбировочные материалы
- •13.11.2 Инструментыдля пломбирования корневого канала
- •13.11.3 Способы пломбирования корневых каналов
- •13.11.3.1 «Техника центрального штифта».
- •13.11.3.2 Латеральная конденсация гуттаперчи.
- •13.11.3.3 Вертикальная конденсация.
- •13.11.3.4 Термомеханическая кон-зенсация.
- •13.11.3.5 Термопластическая инъекция.
- •13.12 Эндодонтические мероприятия при незавершенном формировании корней
- •13.12.1 Апексофикация
- •14 Специальные эндодонтические и постэндодонтические мероприятия
- •14.1 Эндодонтическое лечение молочных зубов
- •14.1.1 Непрямое и прямое покрытие пульпы
- •14.1.2 Пульпотомия
- •14.1.3 Пульпэктомия
- •14.1.4 Противопоказания для проведения эндодонтических мероприятий
- •14.2 Неотложное эндодонтическое лечение
- •14.3 Отбеливание зубов, окрашенных вследствие эндодонтического лечения
- •14.3.1 Средства для отбеливания
- •14.3.2 Способы отбеливания
- •14.4 Восстановление зубов после эндодонтического лечения
- •15 Строение и функции пародонта
- •15.1 Десна
- •15.1.1 Макроскопическое анатомическое строение десны
- •15.1.2 Микроскопическое строение десны
- •15.1.2.1 Оральный бороздчатый эпителий и оральный эпителий.
- •15.1.2.2 Соединительный эпителий.
- •15.1.2.3 Соединительная ткань десны и ее волокна.
- •15.2 Периодонт
- •15.3 Альвеолярный отросток
- •15.4 Десневая борозда
- •16 Этиология воспалительных пародонтопатий
- •16.1 Первичный комплекс причин
- •16.1.1 Зубной налет
- •16.1.2 Патогенез воспалительных пародонтопатий
- •16.1.2.2 Раннее поражение паронима.
- •16.1.2.3 Открытое поражение пародонта
- •16.1.2.4 Прогрессирующее поражение
- •16.1.3 Защитная реакция организма человека
- •16.1.3.3 Медиаторы воспалительной реакции.
- •16.2 Вторичный комплекс причин.
- •16.2.1 Локальные факторы
- •17.1 Индексы зубного налета
- •17.1.1 Индекс зубного налета по Quigley и Hein
- •17.1.2 Зубного налета (pi) по Silness и Loe
- •17.1.3 Упрощенный индекс зубного налета на апроксимальных поверхностях (api) по Lange и др.
- •17.1.4 Индекс скорости образования зубного налета (pfri) по Axelsson
- •17.2 Десневые индексы
- •17.2.1 Индекс кровоточивости десневой борозды (sbi) по Miihlemann и Son
- •17.2.2 Упрощенный индекс кровоточивости десневой борозды
- •17.2.3 Индекс кровоточивости сосочков (pbi)
- •17.2.4 Индекс нуждаемости
- •17.3 Определение интенсивности выделения десневой жидкости (sffr; Sulcus Fluid Flow Rate)
- •17.4 Эпидемиологические данные
- •18 Анамнез, результаты обследования и диагностика заболеваний пародонта
- •18.1 Анамнез и результаты обследования
- •18.1.1 Анамнез
- •18.1.2 Результаты обследования
- •18.1.2.2 Разрушение зубодесневого прикрепления.
- •18.1.2.4 Распространение пародон-тальных поражений на участке фурка-ции (разветвлений) корня.
- •18.1.2.5 Состояние гигиены полости рта и степень воспаления пародонта.
- •18.1.2.6 Обследование поверхности десны.
- •18.1.2.7 Рентгенологические исследования.
- •18.1.2.8 Микробиологические исследования.
- •18.2 Установление диагноза
- •18.2.1 Гингивит
- •18.2.1.1 Острый гингивит
- •18.2.1.4 Особые формы гингивита
- •18.2.2 Маргинальный пародонтит
- •18.2.2.1 Препубертатный пародонтит
- •18.2.3 Системные заболевания и патология тканей пародонта и десны
- •18.2.3.3 Гематологические заболевания.
- •18.2.3.4 Системные заболевания с дерматологическими проявлениями:
- •18.2.3.6 Изменения тканей пародонта при некоторых генетических заболеваниях:
- •18.2.4 Гиперпластические формы
- •18.2.5 Травматические формы
- •18.2.6 Инволюционные формы
- •18.2.6.2 Под атрофией альвеолярной кости понимают не связанную с воспалением потерю костной ткани альвеолярного отростка челюсти.
- •18.3 Взаимосвязь между пародонтом и периодонтом
- •18.4 Пародонтальный статус пациента в Германии
- •19 Лечение воспалительных пародонтопатий
- •9.1 Последовательность лечения
- •19.2 Начальное лечение
- •9.2.1 Мотивация, инструктаж пациента и контроль его сотрудничества с врачом
- •19.2.2 Техника чистки зубов
- •19.2.3 Вспомогательные средства гигиены полости рта
- •19.2.4 Зубная паста
- •19.2.5 Удаление над- и поддесневого налета и зубного камня
- •19.2.6 Инструменты для профессиональной чистки зубов и удаления зубного камня
- •19.2.7 Устранение факторов,
- •19.3 Основы хирургического лечения заболеваний пародонта
- •19.3.1 Лечение антибиотиками
- •19.3.2 Местная анестезия
- •19.3.3 Виды разрезов
- •19.3.4 Швы и методы их наложения. Шовный материал
- •19.3.5 Раневые повязки
- •19.3.6 Инструменты для хирургического лечения заболеваний пародонта
- •19.3.7 Электрохирургия
- •19.4 Хирургические вмешательства в области пародонта
- •19.4.1 Закрытый классический кюретаж
- •19.4.2 Операция по созданию частично мобилизованного лоскута
- •19.4.2.2 Модифицированная лоскутная операция по Видману.
- •19.4.3 Операция по созданию полностью мобилизованного лоскута
- •19.4.4 Дистальное клиновидное иссечение
- •19.4.5.1 Внешняя гингивэктомия.
- •19.5 Мукогингивальная хирургия
- •19.5.1 Устранение аномально расположенных уздечек слизистой оболочки полости рта
- •19.5.2 Расширение десны с помощью свободного трансплантата слизистой оболочки
- •19.5.3 Модифицированное расширение десны по Edlan и Mejchar
- •19.5.4 Методы покрытия обнаженных поверхностей корней зубов
- •19.5.4.1 Коронковое смещение лоскута
- •19.5.4.2 Боковое смещение лоскута.
- •9.6 Методы лечения зубов с обнаженными участками разделения корней(фуркаций)
- •19.7 Лечение пародонтально-эндодонтических поражений
- •19.8 Трансплантаты и имплантаты, применяемые для лечения костных карманов
- •19.9 Восстановление пародонта
- •19.10 Направленная регенерация тканей пародонта
- •19.11 Шинирование
- •19.12 Лекарственные препараты, применяем в пародонтологии
- •19.12.1 Лекарственные препараты местного применения
- •19.12.2 Лекарственные препараты общего применения
- •19.13 Применение антибиотиков больными с нарушениями иммунитета и повышенной вероятностью возникновения эндокардита
- •19.14 Взаимосвязь
- •19.14.1 Пародонтология и челюстная ортопедия
- •19.14.2 Пародонтология и терапевтическая стоматология
- •19.14.3 Пародонтология и протезирование
- •19.15 Лечение пародонтопатий
- •19.15.1 Гингивит
- •19.15.2 Острый язвенно-некротический гингивит
- •19.15.3 Пародонтит у взрослых
- •19.15.4 Быстро прогрессирующий пародонтит и локализованный ювенильный пародонтит
- •19.15.5 Пародонтит у больных сахарным диабетом
- •19.15.6 Пародонтопатии, вызванные вич-инфекцией
- •19.16 Поддерживающее лечение
- •19.17 Функции стоматологического вспомогательного персонала или гигиениста
6.1.4.2 Полости IV класса.
Вследствие травмы или значительного кариозного поражения могут разрушиться режущие
кромки или углы резцов и клыков. При пломбировании больших полостей сохраняется та же последовательность, что и при пломбировании полостей III класса.
При первичном препарировании устраняют острые кромки и поврежденные участки эмали. После экскавации кариозных тканей определяют цвет и накладывают коффердам. Дентинную рану покрывают прокладкой (карбоксилатными или стеклоиономерными цементами). Если обнаженный дентин находится вблизи пульпы, то предварительно на этот участок можно нанести затвердевающий препарат, содержащий гидроокись кальция. Затем алмазными финирами широко скашивают эмаль зуба (1-2 мм) (рис. 6-13).
Для оральных вогнутых поверхностей применяют розочковидиые препаровочные алмазы, для губных и апроксималь-ных поверхностей - пламевидные алмазы. Так как пломба при применении методики протравливания эмали хорошо удерживается на эмали, то, как правило, нет необходимости в создании макроудерживания с помощью, например, припуль-парных штифтов. Если граница оканчивается на шеечной поверхности в области зубного цемента или дентина, то сохраняется тот же порядок пломбирования, что и для полостей III класса. При наличии значительных дефектов показано изготовление искусственной коронки зуба.
После кондиционирования эмали и нанесения эмальсвязывающего посредника вносят композитный материал. Так как пломбы в полостях IV класса подвержены большим нагрузкам, то необходимо применять мелкозернистые гибридные композиты. Из эстетических соображений на губной поверхности их можно покрывать слоем композита с мелкозернистым наполнителем.
При внесении композитного материала можно пользоваться готовым пластмассовым колпачком (см. рис. 6-1 Зг). Колпачки имеются различного размера и для различной формы зуба. Колпачок разрезают ножницами и в резцовой области перфорируют, чтобы излишек композитного материала мог выдавиться в направлении коронки. Пластмассовую коронку наполняют композитом, надевают на зуб и заклинивают. Далее шпателем удаляют выдавленные излишки композита. Композитные материалы светового отверждения обладают лишь ограниченным промежуточным затвердеванием. Поэтому при их использовании применять готовый колпачок можно только в случае очень незначительных дефектов. При значительных дефектах и использовании готовых коронок целесообразно применять материалы химического отверждения.
С помощью материалов светового отверждения можно свободно моделировать значительные восстановления углов и режущих краев. Для этого, как и в случае с полостями III класса, между зубами заклинивают пластмассовую матрицу. Далее создают непрозрачное ядро из гибридного композита, затем покрывают его на губной поверхности слоем композита с микронаполнителем. Иногда из эстетических соображений этот слой необходимо наносить от шеечной поверхности до режущего края. Толщина отдельных слоев не должна превышать 2 мм. Каждый слой необходимо полимеризовать не менее 40 с со стороны оральной и губной поверхностей. Обработку и полирование выполняют так же, как и при пломбировании полостей III класса.
6.1.4.3 Полости V класса. Пломбирование шеечных гладких поверхностей показано при поражениях твердых тканей 3Уба различной природы: эрозивные изменения, клиновидный дефект и кариес.
При эрозии и клиновидном дефекте первоначально применяют неинвазивное лечение. Это, главным образом, изменение питания (малоэрозивное питание) и способа чистки зубов (напр., техника Штильмана), исключение перегрузок в процессе жевания (устранение гипербаланса и предконтакта). Инвазивное восстановительное лечение показано только в случае болевой симптоматики и для достижения эстетического эффекта.
Кариозные поражения в области коронки устраняют пломбированием после образования полости.
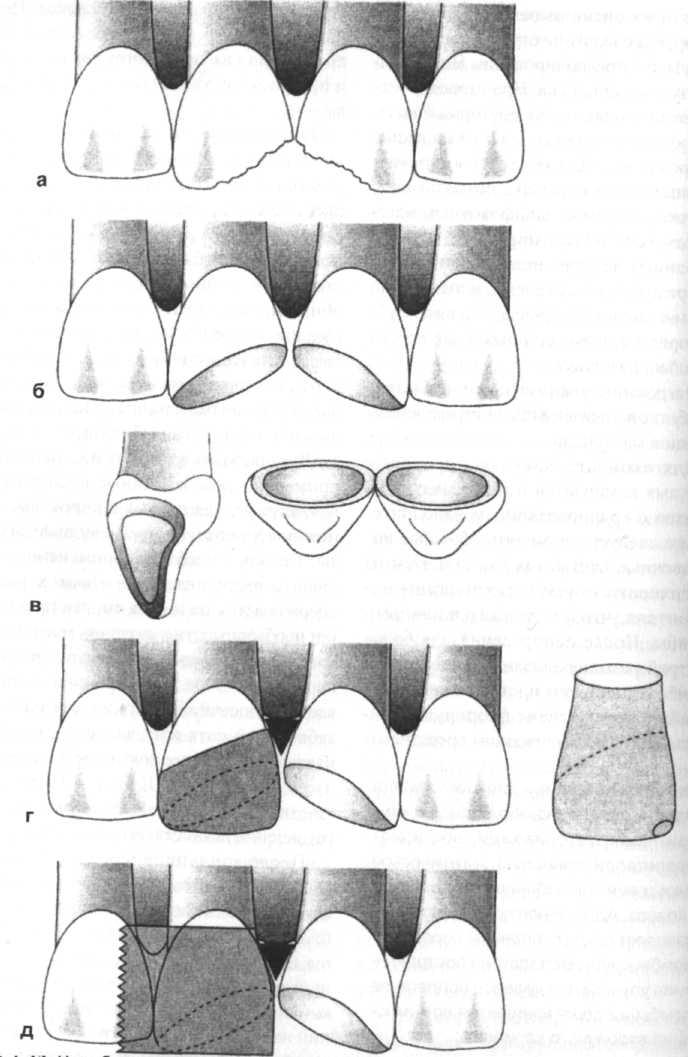
рис. 6-13. Пломбирование сломанного переднего зуба (полость IV класса). После травмы переднего зуба поверхности слома (а) заглаживают алмазными финирами. При этом, после скашивания (1 -2 мм) образуется широкая площадь сцепления с зубной эмалью (б). После нанесения прокладки (в) композитную пломбу устанавливают с помощью готовой адаптированной пластмассовой коронки (г) или пластмассовой матрицы (д)
В корневом цементе или дентине даже при наличии выраженного кариеса профилактическими мероприятиями можно препятствовать его прогрессированию.
При наличии плоских кариозных дефектов удаляют только кариозные ткани (экскаватором или шаровидным бором), а затем фторируют насыщенным фторсо-держащим лаком или гелем. Повторные клинические аппликации фтора проводят каждые 3 месяца. Показано ежедневное применение противобактериальных ополаскивающих растворов (напр., фторид цинка или аминофторид).
При наличии глубоких полостей и недостаточном сотрудничестве пациента показаны пломбы из стеклоиономерного цемента.
Кариес цемента или дентина, распространяющийся в апроксимальную область, можно лечить только ортопедическими методами, а именно изготовлением коронки. Не показано применение композитных пломб для полостей V класса, находящихся исключительно в области корневого цемента, так как их невозможно закрепить адгезивным способом.
Композитные пломбы применяют для полостей V класса, которые полностью или только в области коронки обрамлены эмалью.
При препарировании (рис. 6-14) необходимо помнить, что расстояние от шейки зуба к пульпе незначительно. Поэтому полость препарирования должна отображать кривизну поверхности зуба. С помощью цилиндрических и конических алмазов создают минимальную полость. Очертание полости соответствует ширине кариозного поражения и направленности десны, т. е. имеет почкообразную форму. После экскавации кариозных тканей на шеечной поверхности в большинстве случаев произвольно образуются слегка подкошенные зоны, служащие в дальнейшем дополнительным макромеханическим и ретенционным пунктом.
В случае всестороннего обрамления эмалью все края полости скашивают (не менее 0,5 мм) с помощью розочковидных или цилиндрических боров, затем кондиционируют эмаль, как описано выше. Если устраняют дефект шейки зуба, край которого проходит в области корневого цемента или дентина, на шеечной поверхности выполняют подрезание с помощью небольшого алмазного шаровидного бора. При этом боковое скашивание эмали незначительное. На поверхности коронки препарируют участок ретенции шириной 1,5-2 мм (см. рис. 6-14).
Применение коффердама при препарировании полостей V класса часто затруднительно. Необходимо применять за-жими, позволяющие оттягивать десну. Нередко шеечный край полости предварительно обнажают хирургическим способом.
Как альтернативу коффердаму (при аллергии на латекс, астме, удушающем раздражении) применяют специальную матрицу шейки зуба (рис. 6-15). Ее вводят в десневую борозду, с внешней стороны на участке десневого края наносят эмальевязывающий посредник и полиме-ризуют его. Получают плотную и прочную матрицу, обеспечивающую гладкий и плавный переход от пломбы к поверхности корня.
В качестве прокладки пригодны обычные цементы. Они должны иметь темный
оттенок, так как в противном случае наблюдается просвечивание внутри пломбы, что неприемлемо из эстетических соображений. Предпочтение отдают стек-лоиономерным и карбоксилатным цементам благодаря их связыванию с дентином. При этом применяют быстрозатвердеваю-шие силикатные цементы, так как их можно обрабатывать уже через пять минут.
Во избежание появления пришеечных краевых щелей при пломбировании больших и глубоких полостей композит необходимо наносить в два слоя, полностью полимеризуя каждый слой отдельно (не менее 40 с). Для контурирования пломбы применяют светопроницаемые матрицы, удерживая их пинцетом за специальный выступ (см. рис. 6-15).
Обработку пломб выполняют аналогично пломбам III и IV класса с помощью пламевидных или острых мелкозернистых и сверхмелкозернистих алмазных финиров и гибких дисков. Для предотвращения возникновения вторичного кариеса и заболеваний пародонта особое внимание необходимо обратить на то, чтобы пломба не имела нависающих краев и была хорошо отполирована.
При эрозивных поражениях дефекты в области шейки зуба имеют мискообраз-ную форму (см. рис. 6-14). В большинстве случаев препарирование не выполняют. После очистки денгинной поверхности пломбу накладывают способом адгезивного сцепления, используя при этом методику протравливания эмали и дентинсвязывающие посредники.
Так называемая сэндвич-техника (рис. 6-16) применяется в настоящее время лишь в модифицированном виде, так как при классическом пломбировании пришеечных полостей не удается получить пломбу с надлежащим краевым прилеганием.
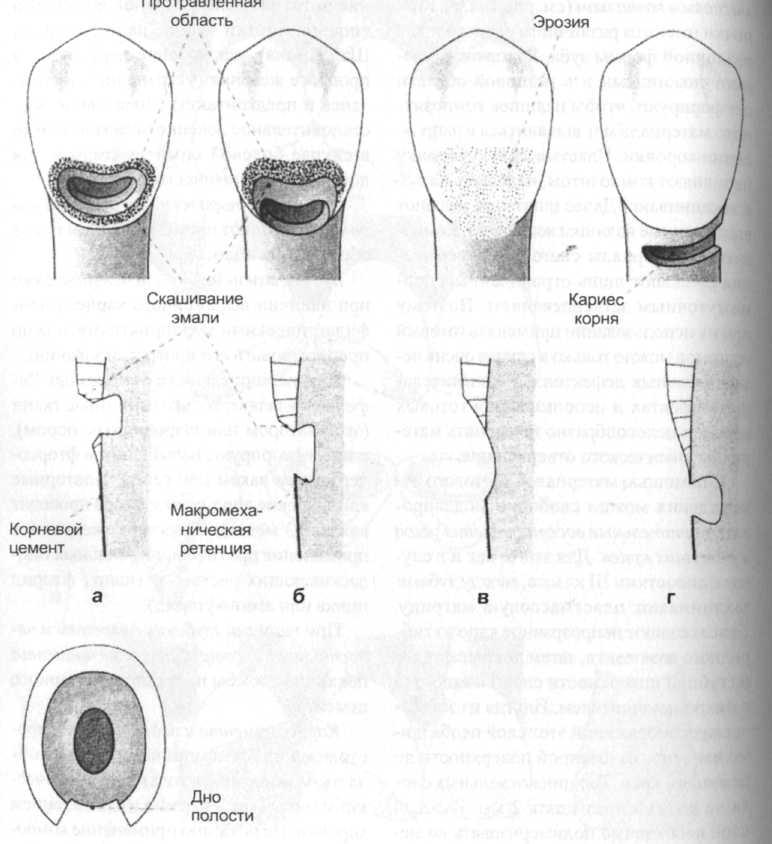 Рис.
6-14. Формирование
полостей V
класса:
Рис.
6-14. Формирование
полостей V
класса:
а - Если полость ограничена только эмалью, то композитную пломбу устанавливают после кругового скашивания с применением методики протравливания эмали.
б - Если шеечный край полости лежит в корневом цементе или дентине, то при препарировании на коронке выполняют скашивание эмали, а на шейке - макромеханическую ретенцию.
в - Инвазивное лечение при эрозии проводят только при вогнутой форме поражения или из J эстетических соображений. После скашивания краев эмали в области коронки адгезия к дентину достигается с помощью дентинсвязывающего посредника.
г - При кариесе корня выполняют только макромеханическую ретенцию (подкошенные области). Применение композитных материалов не показано (дентинная жидкость, полимеризационная усадка).
Прокладку из стеклоиономерного цемента не следует протравливать из-за вероятности ее растрескивания и ошибочного протравливания дентина с последующей сверхчувствительной реакцией. Кроме того, вследствие внутреннего сцепления стеклоиономерного цемента и композита во время полимеризационной усадки могут произойти нарушения связей в прокладке с последующим образованием краевых щелей на шеечной поверхности.

Рис. 6-15. При внесении композитных материалов можно применять различные шеечные матрицы. Если полость на шеечной поверхности заканчивается на десневом крае и невозможно установить коффердам (а), то в дес-невую борозду вводят матричную полоску специальной формы (б). С внешней стороны наносят бондинг и полимеризуют. В результате образуется плотная и прочная матрица, обеспечивающая гладкий и плавный переход от пломбы к поверхности корня.
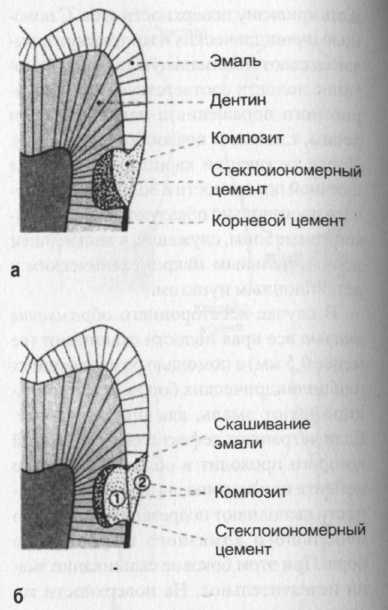
Рис. 6-16. Если шеечный край полости V класса расположен в корневом цементе или дентине, то композитные пломбы фиксируют сэндвич-техникой:
а - При классической форме прокладку из стеклоиономерного цемента наносят до шеечного края и протравливают вместе со скошенной эмалью коронки. Но полиме-ризационные силы при затвердевании композита нарушают когезию, вследствие чего образуются краевые щели в области шейки.
б - При модифицированной форме после нанесения прокладки из стеклоиономерного цемента протравливают только эмаль коронки зуба и затем в два слоя наносят композит.
Величина ретенции полостей V класса при применении модифицированной сэндвич-техники удовлетворительна. Однако, если край полости, заполненной композитной пломбой, расположен в корневом цементе или дентине, то ни одна из применяемых методик не исключает образования краевых щелей. Применение композита на данном участке можно рассматривать только как компромиссное решение.
В качестве альтернативы можно пломбировать стеклоиономерным цементом, ковким золотом, а также с помощью разных вкладок (керамических, композитных, золотых).
