
- •Глава 1. Предмет і завдання патологічної фізіології. Основні поняття
- •Глава 2. Патогенна дія факторів зовнішнього середовища…………………….........37
- •Глава 3. Роль спадковості в патологічній фізіології………………...…………65
- •Глава 4. Реактивність та її роль у патологічній фізіології.…………………….83
- •Глава 5. Патофізіологія імунної системи…………………………………...…..96
- •Глава 11. Патологічна фізіологія тканинного росту……………………..….214
- •Глава 12. Типові порушення обміну речовин…………………….…………229
- •Глава 13. Інфекційний процес. Гарячка…………………………………..…259
- •Глава 14. Голодування…………………………..……………………………276
- •Глава 15. Порушення обміну вітамінів……………………………………….291
- •Глава 16. Гіпоксія………………………………………………………………303
- •Глава 17. Патологічна фізіологія системи крові……………………….……..311
- •Глава 18. Патологічна фізіологія системного кровообігу……………..……339
- •Глава 19. Патологічна фізіологія системи зовнішнього дихання……………363
- •Глава 20. Патологічна фізіологія травлення……………………….…………379
- •Глава 21. Патологічна фізіологія печінки………………………..……………389
- •Глава 22. Патологічна фізіологія cечовидільної системи……………….……399
- •Глава 23. Патологічна фізіологія ендокринної системи………………...……411
- •Глава 24. Патологічна фізіологія нервової системи……………………..……428
- •Глава 25. Екстремальні стани...….………………………………………..……437
- •Перелік скорочень
- •Передмова
- •Глава 1. Предмет і завдання патологічної фізіології. Основні поняття загальної нозології. Вчення про хворобу
- •1.1. Основні поняття загальної нозології
- •1.2.2. Класифікація хвороб
- •1.2.3. Основні періоди розвитку хвороби
- •1.2.4. Реанімація
- •1.3. Вчення про загальну етіологію і патогенез
- •1.3.1. Роль причин і умов у виникненні хвороби
- •1.3.2. Принципи етіотропної профілактики і терапії.
- •1.3.3. Основні положення патогенезу
- •1.3.4. Генералізація і локалізація патологічного процесу.
- •Контрольні питання
- •Глава 2. Патогенна дія факторів зовнішнього середовища
- •2.1. Патогенна дія іонізуючого випромінювання
- •2.2. Патогенна дія на організм інфрачервоних і ультрафіолетових променів
- •2.3. Патогенна дія електричної енергії.
- •2.4. Вплив на організм факторів космічного польоту
- •2.5. Патогенна дія на організм зміненого атмосферного тиску
- •2.6. Патогенна дія біологічних факторів на організм
- •2.7. Патогенна дія хімічних факторів на організм
- •2.8. Патологічна фізіологія алкоголізму, наркоманії та токсикоманії
- •2.8.1. Патофізіологічна характеристика алкоголізму
- •2.8.2. Патофізіологічна характеристика наркоманій і токсикоманій
- •Контрольні питання
- •Глава 3. Роль спадковості в патологічній фізіології
- •3.1. Причини спадкової патології
- •3.2. Загальні закономірності патогенезу спадкових захворювань
- •3.3. Класифікація форм спадкової патології
- •3.4. Методи вивчення спадкової патології
- •3.5. Характеристика спадкових хвороб
- •3.5.1. Генні хвороби (молекулярно-генетичні)
- •3.5.2. Хромосомні хвороби
- •3.5.3. Хвороби зі спадковою схильністю
- •3.6. Важливість спадкових факторів у патології людини
- •3.7. Принципи лікування і профілактики спадкових хвороб та хвороб зі спадковою схильністю.
- •Контрольні питання
- •Глава 4. Реактивність та її роль у патологічній фізіології.
- •4.1. Види реактивності
- •4.2. Форми і показники реактивності
- •4.3. Механізми реактивності
- •4.4. Резистентність
- •4.4.1. Основні компоненти неспецифічної резистентності
- •Контрольні питання
- •Глава 5. Патологічна фізіологія імунної системи
- •5.1. Первинні імунодефіцити
- •5.2. Вторинні імунодефіцити
- •5.3. Алергія
- •5.3.1. Класифікація алергічних реакцій
- •5.3.2. Механізми формування алергічних реакцій
- •5.3.3. Анафілактичні алергічні реакції (гіперчутливість і типу)
- •5.3.4. Цитотоксичні алергічні реакції (гіперчутливість iі типу)
- •5.3.5. Імунокомплексні алергічні реакції (гіперчутливість iіі типу)
- •5.3.6. Сповільнені алергічні реакції (гіперчутливість IV типу)
- •5.3.7. Автоімунні захворювання
- •5.3.9. Основні методи лікування алергічних захворювань
- •Контрольні питання
- •Глава 6. Патологічна фізіологія сполучної тканини
- •6.1. Структура, особливості та функції сполучної тканини
- •6.2. Системні хвороби сполучної тканини
- •Контрольні питання
- •Глава 7. Патологічна фізіологія клітини
- •7.3. Молекулярні механізми пошкодження клітин.
- •7.4. Ознаки пошкодження клітини.
- •7.5. Захисно-компенсаторні реакції клітини у відповідь на її пошкодження:
- •Контрольні питання
- •Глава 8. Старіння
- •8.1. Класифікація старіння
- •За темпами розвитку:
- •За причинами розвитку:
- •8.2. Теорії старіння
- •8.3. Зміни на молекулярному та клітинному рівнях
- •8.4. Профілактика старіння
- •Контрольні питання
- •Глава 9. Патологічна фізіологія периферичного кровообігу
- •9.1. Артеріальна гіперемія
- •9.2. Венозна гіперемія
- •9.4. Стаз
- •9.5. Тромбоз
- •9.6. Емболія
- •9.7. Порушення мікроциркуляції
- •Контрольні питання
- •Глава 10. Запалення
- •10.1. Етіологія і патогенез запалення
- •Біологічно активні речовини – медіатори (модулятори) запалення
- •10.2. Класифікація запалення
- •10.3. Основні фізико-хімічні зміни в осередку запалення
- •10.5. Загальні ознаки запалення
- •10.6. Види ексудатів
- •10.7. Фагоцитоз
- •10.8. Хронічне (гранульоматозне) запалення
- •10.9. Завершення запалення
- •10.10. Значення запалення для організму
- •Контрольні питання
- •Глава 11. Патологічна фізіологія тканинного росту
- •11.1. Класифікація порушень тканинного росту
- •11.2. Гіпербіотичні процеси
- •11.2.1. Гіпертрофія та гіперплазія
- •11.2.2. Регенерація
- •11.2.3. Пухлини
- •11.3. Гіпобіотичні процеси
- •11.3.1. Атрофія
- •11.3.2. Дистрофія
- •Контрольні питання
- •Глава 12. Типові порушення обміну речовин
- •12.1. Основний та енергетичний обміни
- •12.2. Патофiзiологiя водно-електролітного обміну
- •12.2.1. Порушення водно-електролітної рівноваги (дисгiдрiя)
- •12.2.2. Набряки
- •12.3. Патофiзiологiя мiнерального обмiну
- •12.4. Патофізіологія вуглеводного обміну
- •12.5. Патологія жирового обміну
- •12.6. Патофізіологія білкового обміну
- •Контрольні питання
- •Глава 13. Інфекційний процес. Гарячка
- •13.1. Інфекційний процес
- •13.2. Гарячка
- •13.2.1. Етіологія
- •13.2.2. Механізм розхвитку гарячки
- •13.2.3. Стадії гарячки
- •13.2.4. Зміни в органах та системах при гарячці
- •13.2.5. Біологічне значення гарячки
- •13.2.6. Покази і принципи жарознижуючої терапії.
- •13.2.7. Поняття про піротерапію
- •13.2.8. Гіпертермія.
- •13.2.9. Гарячки нез’ясованої етіології.
- •Контрольні питання
- •Глава 14. Голодування
- •14.1. Повне голодування.
- •14.2. Неповне голодування
- •14.3. Білково-калорійна недостатність.
- •14.3.1. Квашіоркор
- •14.3.2. Аліментарний маразм
- •Відмінні ознаки квашіоркору і аліментарного маразму
- •14.3.3. Спру
- •14.4. Часткове голодування
- •14.5. Лікувальне голодування
- •Контрольні питання
- •Глава 15. Порушення обміну вітамінів
- •15.1. Жиророзчинні вітаміни
- •15.1.2. Гіпервітаміноз а
- •15.1.5. Гіпервітаміноз d
- •15.2. Водорозчинні вітаміни
- •15.2.2. Авітаміноз в1 (хвороба бері-бері)
- •Контрольні питання
- •Глава 16. Гіпоксія
- •16.1. Класифікації гіпоксій.
- •16.2. Види гіпоксій
- •16.3. Компенсаторно-пристосувальні механізми при гіпоксії
- •16.5. Загальні принципи корекції і профілактики гіпоксії.
- •Контрольні питання
- •Глава 17. Патологічна фізіологія системи крові
- •17.3.4. Лейкози
- •17.3.5. Лейкемоїдні реакції
- •17.4. Порушення гемостазу
- •17.4.1. Тромботичний синдром
- •17.4.2. Геморагічні діатези
- •17.4.3.Синдром дисемінованого внутрісудинного згортання крові (двз-синдром, тромбогеморагічний)
- •Контрольні питання
- •Глава 18. Патологічна фізіологія системного кровообігу
- •18.1. Недостатність кровообігу
- •Недостатність кровообігу може бути зумовлена:
- •18.2. Патологічна фізіологія кровообігу, зумовлена порушенням функції серця.
- •18.2.1.Механізми виникнення недостатності серця
- •18.2.2.Механізми компенсації
- •18.2.3.Гостра серцева недостатність.
- •18.2.4. Хронічна серцева недостатність
- •18.2.5. Аритмії
- •18.3. Патологічна фізіологія кровообігу, зумовлена порушенням функції судин
- •18.3.1. Атеросклероз
- •18.3.2. Артеріальні гіпертензії. Гіпертонічна хвороба
- •18.3.3. Артеріальні гіпотензії. Гіпотонічні стани
- •Контрольні питання
- •Глава 19. Патологічна фізіологія зовнішнього дихання
- •19.1. Недостатність дихання
- •19.2. Порушення альвеолярної вентиляції
- •19.3. Паренхіматозна недостатність зовнішнього дихання.
- •19.4.Основні патологічні процеси і захворювання зовнішнього дихання.
- •19.5. Принципи і шляхи фармакотерапії дихальної недостатності.
- •19.6. Порушення нереспіраторних функцій легень.
- •Контрольні питання
- •Глава 20. Патологічна фізіологія травлення
- •20.1. Недостатність травлення
- •20.2. Порушення секреції шлунка
- •20.3. Порушення моторики шлунка
- •20.4. Виразкова хвороба шлунка і дванадцятипалої кишки
- •20.5. Гастрити
- •20.6. Панкреатит
- •20.7. Порушення травлення в кишках.
- •Контрольні питання
- •Глава 21. Патологічна фізіологія печінки
- •21.1. Класифікація хвороб печінки
- •21.2. Етіологія
- •21.3. Недостатність печінки
- •21.4. Порушення захисної функції печінки
- •21.5. Порушення жовчоутворювальної і жовчовидільної функції печінки
- •21.6. Жовтяниця
- •21.7. Жовчнокам’яна хвороба
- •21.8. Холецистит
- •21.9. Гепатити
- •21.10 Цироз печінки
- •Контрольні питання
- •Глава 22. Патологічна фізіологія сечовидільної системи
- •22.1. Порушення функції клубочків нефронів
- •22.2. Порушення функцій канальців
- •22.3. Патологічні прояви порушень складу сечі
- •22.4. Основні механізми порушення функції нирок
- •22.5. Недостатність нирок причини та механізм розвитку, клінічні прояви.
- •22.6. Загальна характеристика механізмів розвитку основних захворювань нирок
- •Контрольні питання
- •Глава 23. Патологічна фізіологія ендокринної системи
- •23.1. Механізми ендокринних порушень
- •23.2. Компенсаторно-пристосувальні механізми при ендокринній патології
- •23.3. Причини ендокринних порушень
- •23.4. Порушення функцій гіпофіза
- •23.5. Порушення функції щитоподібної залози
- •23.6. Порушення функцій паращитоподібних залоз
- •23.7. Порушення функцій надниркових залоз
- •23.8. Порушення функцій статевих залоз
- •Контрольні питання
- •Глава 24. Патологічна фізіологія нервової системи
- •24.1. Причини та умови виникнення порушень діяльності нервової системи
- •24.2. Розлади сенсорної функції нервової системи
- •24.3. Патофізіологія болю
- •24.4. Порушення рухової функції нервової системи
- •24.5. Порушення нейро-трофічної функції нервової системи
- •24.6. Розлади мозкового кровообігу
- •24.7. Загальні поняття про хвороби, викликані емоційно-психічною діяльністю
- •Контрольні питання
- •Глава 25. Екстремальні стани
- •25.1. Класифікація екстремальних факторів.
- •Контрольні питання
- •3.1. Тестові завдання для самоконтролю Частина перша. Нозологія
- •Глава 1. Предмет і завдання патологічної фізіології. Основні поняття загальної нозології. Вчення про хворобу
- •Глава 2. Патогенна дія факторів зовнішнього середовища
- •Глава 3. Роль спадковості в патологічній фізіології
- •Глава 4. Реактивність та її роль у патологічній фізіології.
- •Глава 5. Патофізіологія імунної системи
- •Глава 7. Патологічна фізіологія клітини
- •Глава 8. Старіння
- •Частина друга. Типові патофізіологічні процеси
- •Глава 9. Патологічна фізіологія периферичного кровообігу
- •Глава 10. Запалення
- •Глава 11. Патологічна фізіологія тканинного росту
- •Глава 12. Типові порушення обміну речовин
- •Глава 13. Інфекційний процес. Гарячка
- •Глава 14. Голодування
- •Глава 15. Порушення обміну вітамінів
- •Глава 16. Гіпоксія
- •Частина третя. Патологічна фізіологія органів та систем
- •Глава 17. Патологічна фізіологія системи крові
- •Глава 18. Патологічна фізіологія системного кровообігу
- •Глава 19. Патологічна фізіологія системи зовнішнього дихання
- •Глава 20. Патологічна фізіологія травлення
- •Глава 21. Патологічна фізіологія печінки
- •Глава 22. Патологічна фізіологія cечовидільної системи
- •Глава 23. Патологічна фізіологія ендокринної системи
- •Глава 24. Патологічна фізіологія нервової системи
- •Глава 25. Екстремальні стани
- •3.2. Відповіді до тестових завдань Частина перша. Нозологія
- •Частина друга. Типові патофізіологічні процеси
- •Частина третя. Патологічна фізіологія органів та систем
- •Список рекомендованої літератури
- •Предметний покажчик
5.3. Алергія
Алергія (від грец. allos – інший, ergon – дію) – якісно змінена реакція організму на дію речовин антигенної чи гаптенної природи, яка пов’язана з перебудовою імунної системи та супроводжується розладом функції органів-мішеней.
Етіологія. Причиною алергії можуть бути різноманітні речовини з антигенними властивостями (алергени), що викликають в організмі імунну відповідь гуморального чи клітинного типу.
Алергени поділяються на екзо- та ендогенні (рис. 5.1).
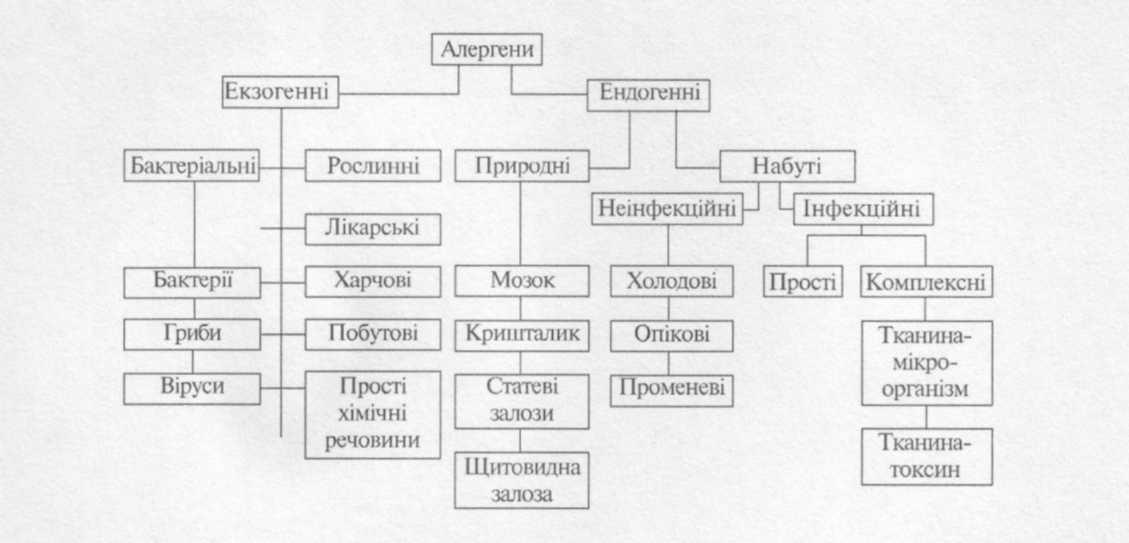
Рис.5.1. Класифікація алергенів (за А.Д. Адо)
До екзогенних алергенів належать: повітряні, вдихувані; харчові; контактні, що діють на шкіру і слизову оболонку (барвники); ін’єкційні (сироватка, сальварсан); інфекційні (бактерії, рикетсії, віруси); лікарські (сульфаніламіди, амідопірин).
Ендоалергени, за класифікацією А.Д.Адо, поділяються на природні (первинні, автоалергени) і набуті (вторинні).
До первинних антигенів належать ті нормальні компоненти клітин і тканин організму, що в силу анатомічних особливостей цих утворень у процесі ембріогенезу не мають контакту з імунокомпетентними клітинами. Відносно цих клітин і тканин не виникає імунологічної толерантності, вони стають мовби чужорідними субстанціями для організму, хоча й є його складовою частиною. Якщо в силу тієї чи іншої причини ці антигени попадають у кровотік і контактують із клітинами імунної системи, то останні сприймають їх, як «чужі», і відповідають на це виробленням антитіл. Відтворені у такий спосіб автоантитіла, вступаючи в реакцію з автоантигенами, здатні ушкоджувати відповідні тканини, викликаючи подальше надходження в кров автоантигенів. Виникає ланцюгова реакція, що зумовлює хронічний перебіг патологічного процесу. До первинних автоантигенів належать кришталик ока, тканина нервової системи, тиреоглобулін, сім’яники, залозиста тканина молочної залози.
Набуті ендоалергени можуть бути неінфекційними (наприклад, опікові, променеві, холодові) та інфекційними. Інфекційні поділяються на комплексні (тканина + мікроб, тканина + токсин) і проміжні (продукти ушкодженої тканини мікробами чи вірусами).
Алергенами можуть бути повні антигени і неповні – гаптени (прості хімічні речовини – бром, нікель, йод, хром, метаболіти ліків).
Неповні антигени викликають алергію таким чином:
-
З’єднуючись з макромолекулами організму, індукують вироблення антитіл, специфічність яких спрямована проти гаптена, а не проти його носія.
-
Формуючи антигенні комплекси з молекулами організму, при цьому антитіла, що утворилися, реагують тільки з комплексом, а не з його компонентами.
Загальною властивістю гаптенів є здатність з’єднуватися з власними білками організму і, таким чином, набувати властивостей повного антигену. При цьому утворюються так названі комплексні антигени, специфічність яких визначається специфічністю гаптена. За хімічною структурою алергени є білками, білково-полісахаридними комплексами (сироваткові, тканинні, бактеріальні алергени), полісахаридами чи поєднаннями полісахаридів з ліпоїдами (алергени домашнього пилу).
У 1963 році А.Д.Адо, А.А. Польнер запропонували більш зручну класифікацію, яка залежить від походження екзогенних алергенів. Вони розподілили їх на такі групи:
-
алергени неінфекційного походження – побутові, епідермальні, пилкові, харчові, промислові;
-
алергени інфекційного походження – бактеріальні, грибкові, вірусні.
Екзогенні алергени неінфекційного походження
Серед побутових алергенів важливу роль відіграє домашній пил. Це складний за своїм складом алерген, який містить пилові частинки (одягу, постелі), грибки (у вологих кімнатах), частинки домашніх комах, бактерії. Основним алергічним компонентом домашнього пилу є кліщі та продукти їх життєдіяльності, які можуть потрапляти у дихальні шляхи. Побутові алергени викликають здебільшого алергічні захворювання органів дихання.
Перелік побутових алергенів:
-
домашній пил;
-
пір’я подушок;
-
бібліотечний пил;
-
хутро лисиці, норки, бобра, хом’яка та ін.;
-
пір’я голуба, папуги, качки, курки та ін.
Епідермальні алергени викликають риніт, бронхіальну астму, кропив’янку (описані у робітників птахоферм, перукарень, віваріїв, коневодів та ін.)
Перелік епідермальних алергенів:
-
лупа людини, коня, свині;
-
шерсть кота, собаки, кроля, морської свинки та ін.
-
пір’я птахів.
Медикаментозні алергени. Будь-який лікарський препарат може зумовити розвиток алергічних реакцій, за винятком хлориду натрію і глюкози.
Найчастіше алергенами є такі лікарські засоби: пеніциліни, цефалоспорини, новокаїн, анестезин, сульфаніламіди, тіазидні діуретики, фуросемід, діакарб, нейролептики (аміназин), вітаміни, протигістамінні препарати (піпольфен), антиаритмічні засоби (етмозин), йод, йодвмістні рентгенконтрастні середники (кардіотраст, трийодтраст) та інші. Ці речовини можуть зумовити медикаментозну алергію – патологічну реакцію на медикамент, в основі якої лежить імунологічні механізми. Алергічні реакції на медикаменти складають 70% від усіх їх побічних дій.
Пилкові алергени. Найчастіше алергічні захворювання викликає пилок не всіх видів рослин, а лише достатньо дрібний, що має діаметр не більше як 35 мкм, а також має добрі летючі властивості. Пилок рослин викликає здебільшого полінози.
Перелік пилкових алергенів:
-
Пилок дерев (вільха, береза, клен, дуб, тополя, ясен, бузина, сосна, каштан, грецький горіх, липа, акація, бук, евкаліпт, кедр).
-
Пилок з фруктових дерев (яблуня, вишня, маслина, персик, абрикос, груша).
-
Пилок квітів (гвоздика, хризантема, нарцис, маргаритка, тюльпан, лілія, гладіолус).
-
Пилок дикорослих злаків (тимофіївка, стоколос безостий, грястиця збірна, сорго суданське, житняк, лисохвіст лучний, райграс) і бур’янів (амброзія).
-
Культурні злаки (пшениця, ячмінь, овес, кукурудза).
-
Пилок культивованих рослин (коноплі, гірчиці, хмелю, щавлю, цукрового буряка, шавлії).
Харчові алергени. Найчастіше до цієї групи відносять: рибу, шоколад, пшеницю, томати. Алергенами можуть бути й хімічні речовини, які додають до харчових продуктів (антиокислювачі, барвники, ароматичні та інші речовини).
Перелік харчових алергенів:
-
Алергени з м’яса (свинина, баранина, курятина, гусятина, качатина, яловичина).
-
Алергени з риби (ікра, креветки, щука, короп, морський окунь, сардини).
-
Алергени із зернових культур (пшеничне борошно, рис, кукурудза, гречка).
-
Алергени з бобових культур (горох, квасоля).
-
Алергени з овочів (картопля, помідор, перець, капуста, буряк червоний, морква, редиска, петрушка, часник, диня, гарбуз).
-
Алергени з фруктів (яблука, груші).
-
Алергени з цитрусових (апельсин, мандарин, лимон).
-
Алергени з молочних продуктів (коров’яче молоко, сир, бринза) та яєць.
-
Алергени зі спецій (перець чорний, червоний, лавровий лист, мускатний горіх тощо).
Промислові алергени (скипидар, масла, нікель, хром, миш’як, дьоготь, смоли, дубильні речовини, азонафтолові барвники, танін, прогалол, лаки, інсектофунгіциди, фенопласти і амінопласти, речовини, які містять формалін, сечовину, амінобензоли, сполуки нафталіну тощо). Алергенами можуть бути мило, пральні речовини, засоби для очищення посуду, одежі, синтетичні тканини (нейлон, лавсан, капрон). У косметичних кабінетах та перукарнях найчастіше алергенами є фарби для волосся, вій; у ювелірів – смоли, лаврове масло.
Здебільшого промислові алергени викликають бронхіальну астму, екзему, кропив’янку, алергічний риніт (Регеда М.С., 2009).
Екзогенні алергени інфекційного походження
Збудники інфекційних хвороб та продукти їх життєдіяльності зумовлюють розвиток алергічних процесів. Інфекційні хвороби відносять до інфекційно-алергічних, в патогенезі яких алергія відіграє провідну роль. Сюди належить туберкульоз, бруцельоз, сифіліс, ревматизм, хронічні кандидози. Джерелом сенсибілізації зазвичай служить флора вогнищ хронічного запалення у ділянці додаткових пазух носа, середнього вуха, каріозних зубів, жовчного міхура, мигдаликів.
Алергенами також є грибки. Вони найчастіше викликають аспергільоз, актиномікоз, кокцидіоїдоз, гістоплазмоз.
Патогенез.
Різноманітні за клінічними проявами алергічні реакції мають спільні патогенетичні механізми.
Розрізняють три стадії алергічних реакцій:
-
імунологічну;
-
біохімічну (патохімічну);
-
патофізіологічну або стадію функціональних та структурних порушень.
-
Стадія імунологічна – починається з першого контакту організму з алергеном і полягає в утворенні антитіл (чи сенсибілізованих лімфоцитів) та їхньому нагромадженні. У цей період відбувається сенсибілізація організму, тобто підвищення чутливості і набуття здатності бурхливо реагувати на повторне введення антигену. Перше введення алергену називається сенсибілізуючим, повторне, що безпосередньо викликає прояви алергії, – завершальним.У результаті, організм стає підвищено чутливим чи сенсибілізованим до специфічного алергену. При повторному введенні в організм специфічного алергену відбувається утворення комплексів антиген – антитіло (Аг-Aт) чи Аг– сенсибілізований лімфоцит.
Сенсибілізація буває активною і пасивною.
Активна сенсибілізація розвивається при імунізації антигеном, коли у відповідь вмикається власна імунологічна система. Механізми активної сенсибілізації такі:
-
Розпізнавання антигену, утворення гуморальних антитіл (В-лімфоцити) і клітинні реакції Т-лімфоцитів, що закінчуються утворенням клону сенсибілізованих Т-лімфоцитів (містять на своїй поверхні специфічні до антигену рецептори).
-
Розподіл гуморальних антитіл в організмі, проникнення їх у тканини та фіксація на клітинах-мішенях, які самі антитіл не утворюють, зокрема: на тканинних базофілах, базофільних гранулоцитах, клітинах непосмугованої м’язової тканини, епітелію. При повторному введенні антиген реагує з антитілами скрізь, де вони знаходяться, у тому числі й на зазначених клітинах. У морської свинки алергічну реакцію можна викликати на 6-7-й день після введення сенсибілізуючої дози алергену.
Пасивна сенсибілізація здійснюється в неімунізованому організмі при введенні йому гуморальних антитіл чи імуноцитів, одержаних від імунізованого даним антигеном організму. Здатність відповідати алергічною реакцією з’являється звичайно через кілька годин (до 24 год). Це час, необхідний для розподілу антитіл в організмі і фіксації їх на клітинах.
-
Стадія біохімічних реакцій, або патохімічна, полягає в з’єднанні антитіл, що утворилися, з алергеном, що надійшов повторно, у результаті чого порушуються обмінні процеси в клітинах, що містять на своїй поверхні антитіла; клітини руйнуються, і вивільняються медіатори алергії – гістамін, серотонін та інші медіатори запалення. Внаслідок цього підвищується проникність капілярів, формується запальний набряк.
Суть біохімічної стадії алергічних реакцій негайного типу полягає в утворенні чи активації біологічно активних речовин (БАР), що починається вже з моменту з’єднання антигену з антитілом. При цьому відбуваються такі процеси:
-
Активація системи комплементу. Активний комплемент має ферментну активність руйнувати мембрани мікробних і тканинних клітин, викликаючи при цьому звільнення нових БАР, здатність активувати фагоцитоз, протеолітичні ферменти крові, фактор Хагемана, дегрануляцію тканинних базофілів.
-
Активація фактора Хагемана – дванадцятого фактора згортання крові. Активований фактор Хагемана, в свою чергу, активує згортальну систему крові, систему комплементу і протеолітичні ферменти крові.
-
Активація протеолітичних ферментів крові – трипсиногену, профібринолізину, калікреїногену. Біологічна активність цих ферментів виявляється в розщепленні білків на поліпептиди, у взаємоактивації один одного, в активації фактора Хагемана, системи комплементу, тканинних базофілів, у здатності ушкоджувати клітини тканин, руйнувати за допомогою фібринолізину фібрин.
Калікреїн, як ланка кінінової системи крові, відщеплює від глобуліну крові-кініногену-поліпептиди, що називаються кінінами. До них належать брадикінін – нонапептид і калідин – декапептид, який під дією трипсину перетворюється на брадикінін.
Брадикінін викликає розширення судин та підвищення їх проникності, спазм не посмугованої м’язової тканини деяких органів, є медіатором болю. Калідин менш активний, ніж брадикінін.
Під дією протеолітичних ферментів крові та тканин утворюються й інші активні поліпептиди, зокрема поліпептид Р, що збільшує проникність судин.
-
Активація і звільнення протеолітичних ферментів тканин – катепсинів і тканинної гіалуронідази.
-
Дегрануляція тканинних базофілів, на яких сорбовані Ig E, відбувається при приєднанні до імуноглобулінів антигену. Дегрануляція може бути викликана також літераторами гістаміну. При дегрануляції звільняються гістамін, серотонін (у щурів), гепарин, фактор еміграції еозинофільних гранулоцитів і ферменти. Гістамін через рецептори Н1 і серотонін, подібно до брадикініну, підвищують проникність судин, викликають скорочення гладких м’язів бронхів, кишок, матки, біль, свербіння, печію, шок і некроз, діють на інші нервові рецептори. У той же час дія гістаміну на рецептори типу Н2 викликає протилежний ефект. Гепарин перешкоджає згортанню крові, гальмує вироблення антитіл, хемотаксис.
Утворення простагландинів (ПГ) – похідних поліненасичених жирних кислот (біологічно активних речовин). Простагландин Е викликає зниження тонусу судин, спазм непосмугованої м’язової тканини матки, бронхів, лізис тканинних базофілів та ін. У той же час він сприяє накопиченню цАМФ у клітинах, тим самим викликаючи розслаблення бронхіальних м’язів, зниження виділення з тканинних базофілів біологічно активних речовин. Назва «простагландини» виникла у зв’язку з тим, що ці речовини спочатку були виявлені в сім’яній рідині. Це привело до припущення про їхнє виділення передміхуровою залозою. Згодом було встановлено утворення простагландинів у різних органах і тканинах організму.
-
Накопичення продуктів руйнування клітин крові і тканин.
-
Розпад лейкоцитів і звільнення лізосомальних факторів, зниження активності холінестерази і збільшення звільнення ацетилхоліну; зміна вмісту електролітів. Спостерігається підвищення концентрації іонів калію і кальцію, що призводить до зміни збудливості тканин.
Біохімічна стадія алергічних реакцій сповільненого типу. Реакція сповільненої гіперчутливості здійснюється при безпосередньому контакті лімфоцита з антигеном. Якщо антиген є компонентом якоїсь клітини, то прикріплення до цієї клітини Т- чи В-кілера призводить до загибелі клітини-мішені.
При контакті з антигеном Т-лімфоцити виробляють лімфокіни, що являють собою БАР. За допомогою лімфокінів Т-лімфоцити керують функцією інших лейкоцитів. Лімфокіни бувають стимулюючими і гальмівними. У залежності від того, на які клітини вони діють, виділяють п’ять груп лімфокінів:
-
Група А – лімфокіни, що впливають на макрофагоцити.
-
Група Б – лімфокіни, що впливають на лімфоцити.
-
Група В – лімфокіни, що впливають на гранулоцити.
-
Група Г – лімфокіни, що впливають на клітинні культури.
-
ГрупаД – лімфокіни, що діють у цілісному організмі.
-
Стадія патофізіологічна, або стадія функціональних і структурних порушень, є відповідною реакцією клітин, органів і тканин організму на медіатори, що утворилися в попередній стадії. Клінічно проявляється розладом функцій організму, що властиві алергічній реакції.
Структурні і функціональні порушення в органах при алергії можуть розвиватися в результаті прямого ушкодження клітин лімфоцитами-кілерами і гуморальними антитілами, дії біологічно активних речовин, індукованих комплексом антиген – антитіло; повторно, як реакція на первинні алергічні зміни в будь-якому іншому органі.
Порушення, різні за формою і ступенем тяжкості, викликані комплексом антиген – антитіло, в системах організму проявляються по-різному.
Система кровообігу. При алергії відбувається зміна роботи серця, зниження артеріального тиску, різке порушення проникності судин. При цьому може спостерігатися раптова асистолія, що в експерименті вдається викликати введенням брадикініну. Зниження артеріального тиску зумовлене в основному дією брадикініну й ацетилхоліну. Біогенні аміни і брадикінін підвищують проникність судин, тому при алергії в багатьох випадках швидко розвивається набряк. Поряд з розширенням судин у деяких органах спостерігається їхній спазм. Так, у кроликів алергічна реакція виглядає як спазм судин легень.
Дихальна система. Кініни, серотонін і гістамін викликають скорочення непосмугованої м’язової тканини бронхів. Спазм бронхів призводить до порушення вентиляції легень, кисневого голодування. Крім того, просвіт бронхів виповнюється в’язким, густим секретом.
Система крові. При алергії активується система згортання крові за допомогою активації фактора Хагемана, протизгортальна – завдяки звільненню гепарину, фібринолітична – внаслідок перетворення профібринолізину в фібринолізин. Сумарний ефект порушення згортання крові неоднаковий на різних рівнях кровоносного русла. При анафілактичному шоці кров аорти і великих судин має сповільнене згортання, у той час як у капілярних судинах спостерігається тромбоз.
Нервова система. Біологічно активні аміни та кініни в нормальних умовах є медіаторами больової чутливості. Усі вони викликають біль, печію, свербіння і в дуже малих кількостях можуть впливати на інші нервові рецептори в кровоносному руслі і тканинах. Потік імпульсів від рецепторів (відчуття болю, печіння і т. д.), рефлекторні впливи, що виникають при алергічному процесі одночасно з порушенням кровообігу і газообміну в головному мозку, можуть призвести до тяжких порушень функції центральної нервової системи аж до шоку.
При алергії може ушкоджуватися будь-який орган, якщо в ньому міститься антиген. Так, при феномені Артюса введення антигену в шкіру викликає її некроз. Якщо ввести антиген у серце чи будь-який інший внутрішній орган, некроз розів’ється в цих органах. При автоалергії може ушкоджуватися будь-який орган, проти компонентів якого утворюються автоантитіла чи Т-лімфоцити.
Стадія функціональних і структурних порушень при алергічних реакціях сповільненого типу розвивається найчастіше як запалення, що супроводжується еміграцією лейкоцитів.
