
- •1Врач-анестезиолог, отделение общей анестезиологии, Кливлендский клинический фонд, Кливленд, Огайо, сша.
- •Классификация нервных волокон
- •Электромиография и исследование нервно-мышечной проводимости
- •1Вместо лидокаина можно использовать хлоропрокаин.
- •1В состав гидрокодонсодержащих препаратов входит также и ацетаминофен (викодин, др.).
- •1В состав оксикодонсодержащих препаратов может входить ацетаминофен (перкоцет) или аспирин (перкодан).
- •1В состав некоторых пропоксифенсодержащих препаратов входит ацетаминофен (дарвоцет).
- •1В большинстве случаев авторы не рекомендуют проведение постоянной поддерживающей инфузии.
- •Раздел IV
- •1. Частота сердечных сокращений
- •2. Ударный объем
- •1. Функциональные кривые желудочка
- •2. Оценка систолической функции
- •Фракция выброса
- •3. Оценка диастол ической функции
- •Эндотелиальные факторы
- •Анатомия и физиология коронарного кровообращения
- •1. Анатомия
- •2. Факторы, определяющие величину коронарного кровотока
- •3. Кислородный баланс в миокарде
- •Потребность миокарда в кислороде
- •I. Наджелудочковые аритмии
- •II. Желудочковые аритмии
- •2. Выбор анестетиков и вспомогательных средств:
- •1. Общие принципы
- •2. Премедикация
- •1. Митральный стеноз
- •2. Митральная недостаточность
- •3. Пролапс митрального клапана
- •4. Аортальный стеноз
- •5. Гипертрофическая кардиомиопатия
- •6. Аортальная недостаточность
- •7. Трикуспидальная недостаточность
- •Гипоплазия левых отделов сердца
- •1. Обструктивные поражения
- •2. Простые шунты
- •3. Сложные шунты
- •Внесердечные заболевания
- •Гипогликемия
- •1Частота импульсов автоматически изменяется в зависимости от потребности в сердечном выбросе.— Примеч. Пер.
- •1. Преиндукционный период
- •2. Индукция анестезии
- •3. Предперфузионный период
- •4. Перфузионный период
- •5. Завершение ик
- •6. Постперфузионный период
- •7. Послеоперационный период
- •Анестезия при трансплантации сердца
- •1. Тампонада сердца
- •2. Констриктивныи перикардит
- •Расслаивание аорты
- •1. Аэробный метаболизм
- •2. Анаэробный метаболизм
- •3. Влияние анестезии на клеточный метаболизм
- •1. Грудная клетка и дыхательная мускулатура
- •2. Трахеобронхиальное дерево
- •3. Кровообращение и лимфоток в легких
- •4. Иннервация
- •1.Эластическое сопротивление
- •2. Легочные объемы
- •3. Неэластическое сопротивление
- •4. Работа дыхания
- •5. Влияние анестезии на механику дыхания
- •1. Вентиляция
- •2. Легочный кровоток
- •3. Шунты
- •4. Влияние анестезии на газообмен
- •Напряжение газов в альвеолах, артериальной и венозной крови
- •1.Кислород
- •Высокий альвеолярно-артериальный градиент по кислороду
- •2. Углекислый газ
- •1.Кислород
- •2. Углекислый газ
- •1. Дыхательные центры
- •2. Центральные рецепторы
- •3. Периферические рецепторы
- •4. Влияние анестезии на регуляцию дыхания
- •Состояния, при которых необходима раздельная вентиляция легких
- •Тяжелая гипоксемия при заболевании одного легкого
- •1. Опухоли
- •2. Легочные инфекции
- •3. Бронхоэктазы
- •1. Предоперационный период
- •2. Интраоперационный период
- •3. Послеоперационный период
- •Анестезия при торакоскопических операциях
- •Легочный лимфангиоматоз
- •1. Предоперационный период
- •2. Интраоперационный период
- •3. Послеоперационный период
- •1. Церебральное перфузионное давление
- •2. Ауторегуляция мозгового кровообращения
- •3. Внешние факторы
- •Внутричерепное давление
- •Влияние анестетиков и вспомогательных средств на цнс
- •1. Испаряемые анестетики
- •Мк и внутричерепной объем крови
- •2. Закись азота
- •1.Для индукции анестезии
- •2. Вспомогательные средства
- •3. Вазопрессоры
- •4. Вазодилататоры
- •5. Миорелаксанты
- •Патологическое пристрастие к алкоголю и наркотическим препаратам
- •Как проводят эст?
- •Неосмотическая секреция адг
- •Гиперосмоляльность и гипернатриемия
- •Гипернатриемия при низком содержании натрия в организме
- •Гипоосмоляльность и гипонатриемия
- •Гипонатриемия с повышенной осмоляльностью плазмы
- •Застойная сердечная недостаточность
- •Внепочечные потери
- •Тяжелая физическая нагрузка
- •Изолированное снижение секреции калия в дистальном отделе нефрона
- •Повышенное поступление калия
- •Гиперкальциемия
- •Клинические проявления гиперкальциемии
- •1.Гемолитические реакции
- •2. Негемолитические иммунные реакции
- •Нитропруссид
- •Кислоты и основания
- •Сопряженные пары и буферы
- •Клинические нарушения
- •Компенсаторные механизмы
- •Нервно-мышечные нарушения
- •Травмы и заболевания грудной клетки
- •Болезни плевры
- •Обструкция дыхательных путей
- •Наследственные нарушения обмена веществ
- •Центральная стимуляция дыхания
- •Хлоридчувствительный метаболический алкалоз
- •1. Антагонисты альдостерона
- •2. Неконкурентные калийсберегающие диуретики
- •Сердечно-сосудистая система
- •Предоперационное обследование
- •Миорелаксанты
- •Предоперационный период
Гипоосмоляльность и гипонатриемия
Гипоосмоляльность почти всегда сопровождается гипонатриемией ([Na+] < 135 мэкв/л). В табл. 28-5 перечислены причины псевдогипонатриемии — относительно редкого состояния, при котором гипонатриемия не всегда сочетается с гипоосмоляльностыо. Определение осмоляльности плазмы при выявлении гипонатриемии позволяет исключить псевдогипонатриемию.
ТАБЛИЦА 28-5. Причины псевдогипонатриемии1
Гипонатриемия с нормальной осмоляльностью плазмы
Бессимптомная
Выраженная гиперлипидемия
Выраженная гиперпротеинемия
Клинически выраженная
Абсорбция большого количества глицина при трансуретральной резекции предстательной железы
Гипонатриемия с повышенной осмоляльностью плазмы
Гипергликемия
Применение маннитола
1 Приведено с изменениями. Из: Rose R. D. Clinical Physiology of Acid-Base and Electrolite Disorders, 3rd ed. McGraw-Hill, 1989.
Гипонатриемия отражает избыток воды в организме, обусловленный либо абсолютным увеличением ООВ, либо потерями натрия, превышающими потери воды. Физиологическая способность почек разбавлять мочу до осмоляльности, равной 40 мОсм/кг Н2О (удельный вес 1,001), позволяет им выделять при необходимости до 10 л/сут свободной воды. Ввиду столь большого компенсаторного резерва, причиной гипонатриемии почти всегда является нарушение дилюционной способности почек (критерий нарушения: осмоляльность мочи не менее 100 мОсм/кг Н2О или удельный вес не ниже 1,003). В редких случаях в отсутствие нарушений дилюционной способности почек (осмоляльность мочи может быть ниже 100 мОсм/кг Н2О), гипонатриемия бывает обусловлена первичной полидипсией или перенастройкой осморецепторов; для дифференциальной диагностики применяют пробу с ограничением потребления воды. С клинической точки зрения для классификации гипонатриемии следует учитывать общее содержание натрия в организме (табл. 28-6). Гипонатриемия, развивающаяся при трансуретральной резекции предстательной железы, рассмотрена в главе 33.
ТАБЛИЦА 28-6. Причины гипонатриемии
Низкое содержание натрия в организме
Почечные потери натрия
Лечение диуретиками
Минералокортикоидная недостаточность
Сольтеряющие нефропатии
Осмотический диурез (глюкоза, маннитол)
Почечный канальцевый ацидоз
Внепочечные потери натрия
Рвота
Диарея
Потери в "третье пространство"
Нормальное содержание натрия в организме
Синдром неадекватной секреции антидиуретического гормона
Глюкокортикоидная недостаточность
Гипотиреоз
Побочное действие лекарственных средств
Хлорпропамид
Циклофосфамид
Винкристин
Карбамазепин
Повышенное содержание натрия в организме
Застойная сердечная недостаточность
Цирроз печени
Нефротический синдром
Почечная недостаточность
Гипонатриемия при низком содержании натрия в организме
Прогрессирующие потери натрия и воды в конце концов приводят к снижению объема внеклеточной жидкости. Снижение ОЦК на 5-10 % является стимулом к неосмотической секреции АДГ. При снижении ОЦК > 10 % стимул к неосмотической секреции АДГ становится сильнее, чем противоположно направленный стимул к подавлению секреции АДГ, обусловленный гипонатриемией. Поддержание ОЦК имеет приоритет над поддержанием нормальной осмоляльности плазмы. Потери жидкости, приводящие к развитию гипонатриемии, могут быть почечного или внепо-чечного происхождения. Почечные потери натрия и воды чаще всего обусловлены тиазидными диу-ретиками; причем концентрация Na+ в моче может превышать 20 мэкв/л. Внепочечные потери обычно происходят через желудочно-кишечный тракт; концентрация Na+ в моче не превышает 10 мэкв/л. Исключением является гипонатрие-мия, возникающая при рвоте, когда концентрация Na+ в моче иногда превышает 20 мэкв/л. Этот феномен объясняется бикарбонатурией, сопряженной с метаболическим алкалозом (гл. 30), что приводит к сопутствующей экскреции Na+ с HCO3- для сохранения электронейтральности мочи; концентрация хлора в моче при этом не превышает 10 мэкв/л.
Гипонатриемия при повышенном содержании натрия в организме
Для больных с отеками характерно увеличение общего содержания натрия в организме и ООВ. Когда избыток воды в организме начинает превышать избыток натрия, то возникает гипонатриемия. Отеки развиваются при сердечной и почечной недостаточности, циррозе печени и нефротичес-ком синдроме. Гипонатриемия в этих случаях обусловлена прогрессирующим нарушением выделения свободной воды почками, степень которого соответствует тяжести основного заболевания. Патофизиологические механизмы включают повышение секреции АДГ под действием неосмотических факторов и уменьшение поступления жидкости в дистальные сегменты нефронов (гл. 31). У таких больных снижается "эффективный" ОЦК.
Гипонатриемия при нормальном содержании натрия в организме
Гипонатриемия в отсутствие отеков и гиповолемии наблюдается при глюкокортикоидной недостаточности, гипотиреозе, при использовании некоторых лекарственных препаратов (например, хлорпропамида и циклофосфамида), а также при синдроме неадекватной секреции АДГ (СНСАДГ). Гипонатриемия при надпочечниковой недостаточности может быть обусловлена косекрецией АДГ наряду с секрецией кортикотропинрилизинг-гор-мона. При СПИД нередко возникает гипонатриемия, обусловленная поражением надпочечников цитомегаловирусной или микобактериальной инфекцией. Диагноз СНСАДГ ставят после исключения других причин гипонатриемии и в отсутствие отеков, гиповолемии, заболеваний почек, надпочечников и щитовидной железы. СНСАДГ наблюдается при многих злокачественных опухолях, заболеваниях легких и ЦНС. При СНСАДГ концентрация АДГ в плазме, хотя и не повышена в абсолютных единицах, слишком высока по отношению к осмоляльности плазмы: осмоляльность мочи обычно превышает 100 моем/кг Н2О, а концентрация натрия в моче > 40 мэкв/л.
Клинические проявления гипонатриемии
При гипонатриемии преобладают неврологические нарушения, что обусловлено гипергидратацией клеток мозга. Тяжесть состояния зависит от скорости развития гипоосмоляльности внеклеточной жидкости. Легкая и умеренная Гипонатриемия, когда концентрация натрия в плазме > 125 мэкв/л, часто протекает бессимптомно. Ранние клинические симптомы обычно неспецифичны и включают анорексию, тошноту и слабость. Прогрессирующий отек мозга вызывает сонливость, нарушения сознания, судороги, кому и в конце концов смерть. Выраженная неврологическая симптоматика возникает при снижении концентрации натрия в плазме < 120 мэкв/л. У женщин в предменопаузальном периоде сопряженный с гипонатриемией риск тяжелых неврологических нарушений значительно выше, чем у мужчин.
Медленно прогрессирующая и хроническая гипонатриемия протекает с менее выраженной клинической симптоматикой. По мере компенсаторного снижения внутриклеточной концентрации растворенных частиц (в основном Na+, K+ и аминокислот) постепенно восстанавливается нормальный объем клеток. Неврологические проявления при хронической гипонатриемии в большей степени обусловлены изменениями величины мембранного потенциала (вследствие низкой концентрации Na+ во внеклеточной жидкости), а не изменениями объема клеток.
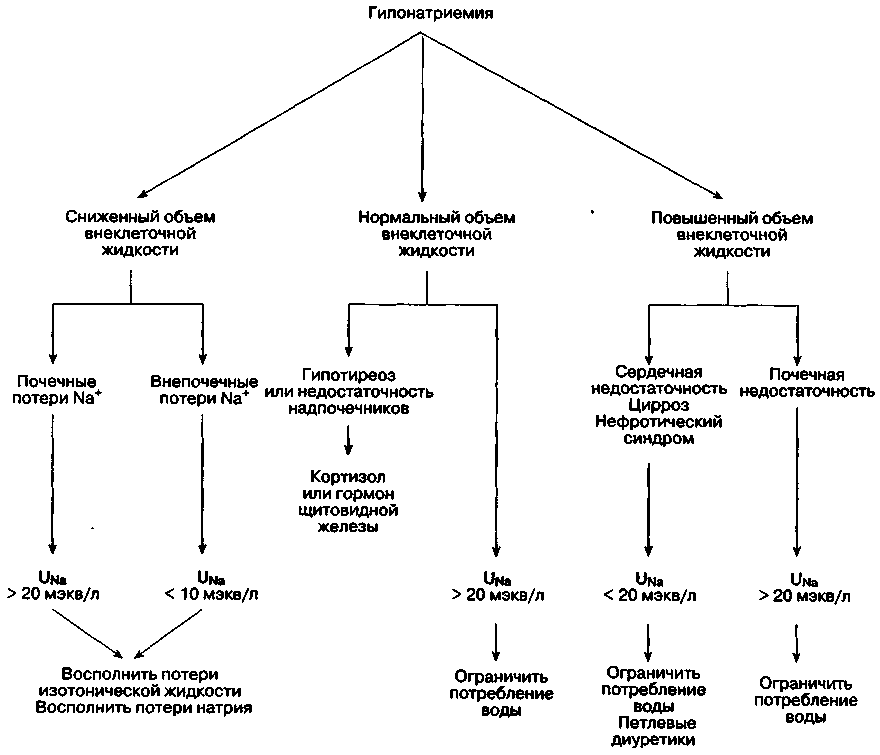
Рис. 28-4. Алгоритм лечения гипонатриемии. UNa — концентрация натрия в моче
Лечение гипонатриемии
Лечение гипонатриемии направлено на восстановление нормальной концентрации Na+ в плазме и коррекцию основного патологического состояния (рис. 28-4). При сочетании гипонатриемии со сниженным содержанием натрия в организме метод выбора — инфузия изотонического раствора хлористого натрия (гл. 29). Сразу после коррекции объема внеклеточной жидкости возникает спонтанный водный диурез, который нормализует концентрацию Na+ в плазме. При сочетании гипонатриемии с нормальным или повышенным содержанием натрия в организме прежде всего необходимо ограничить потребление воды. При надпочечниковой недостаточности и гипотиреозе наряду с коррекцией водно-электролитного обмена назначают гормоны. При сердечной недостаточности проводят лечение, направленное на увеличение сердечного выброса (гл. 20). При СНСАДГ хороший эффект оказывает демеклоциклин (антагонист АДГ по действию на собирательные трубочки) в сочетании с ограничением потребления воды. Острая гипонатриемия, проявляющаяся клинически, требует немедленной коррекции. В этих случаях повышение концентрации Na+ в плазме до 130 мэкв/л позволяет устранить симптомы. Количество NaCl, необходимого для повышения концентрации [Na+] в плазме до необходимого уровня (дефицит натрия), рассчитывают по следующей формуле:
Дефицит Na+ = ООВ х (желаемая [Na+] - измеренная [Na+]).
Чрезмерно быстрое устранение гипонатриемии вызывает демиелинизацию моста мозга, что приводит к тяжелым необратимым неврологическим нарушениям. Скорость коррекции гипонатриемии должна соответствовать тяжести симптоматики. При слабовыраженных симптомах следует увеличивать концентрацию Na+ в плазме со скоростью не выше 0,5 мэкв/л/ч, при умеренных — не выше 1 мэкв/л/ч, при развернутой клинической симптоматике — со скоростью не выше 1,5 мэкв/л/ч.
Пример: у больной с массой тела 80 кг отмечается сонливость; концентрация Na+ в плазме составляет 118 мэкв/л. Какое количество 0,9 % раствора NaCl необходимо перелить, чтобы повысить концентрацию Na+ в плазме до 130 мэкв/л?
Дефицит Na+ = ООВ х (130 - 118).
Так как ООВ у женщин составляет примерно 50 % веса, то
Дефицит Na+ = 80 х 0,5 X (130 - 118) = 480 мэкв
0,9 % раствор NaCl содержит 154 мэкв/л Na+, поэтому больной следует ввести 480 мэкв/154 мэкв/л = = 3,12 л 0,9% раствора NaCl. При введении Na+ со скоростью 0,5 мэкв/л/ч данное количество раствора переливают в течение 24 ч (130 мл/ч).
Подчеркнем, что эта методика расчета не учитывает сопутствующего дефицита изотонической жидкости, который необходимо устранять ин-фузией изотонического раствора.
Гипонатриемию можно быстро устранить петлевыми диуретиками, которые вызывают водный диурез; одновременно следует проводить инфузию 0,9 % раствора NaCl для восполнения потерь натрия с мочой. Еще более быстрая коррекция гипонатриемии достигается с помощью инфузии гипертонического раствора NaCl бета % NaCl). Инфузия гипертонического раствора NaCl показана только при концентрации Na+ в плазме < 110 мэкв/л у больных с выраженной клинической симптоматикой; необходимо соблюдать меры предосторожности, поскольку высок риск возникновения отека легких, особенно при повышенном содержании натрия в организме.
Анестезия
Гипонатриемия — это нередко проявление тяжелого заболевания и поэтому требует особенно тщательного предоперационного обследования. Считается, что при концентрации Na+ в плазме > 130 мэкв/л проведение общей анестезии безопасно. Перед плановой операцией концентрацию Na"1" в плазме нужно увеличить свыше 130 мэкв/л даже в отсутствие клинических проявлений. Более низкая концентрация натрия в плазме влечет за собой риск возникновения тяжелого отека мозга, что во время операции проявляется снижением МАК (т. е. уменьшением потребности в анестетиках), а в послеоперационном периоде — психомоторным возбуждением, спутанностью сознания и сонливостью. При трансуретральной резекции предстательной железы в ходе промывания мочевого пузыря может абсорбироваться значительное количество воды (до 20 мл/ мин), что сопряжено с опасностью тяжелого острого водного отравления (гл. 33).
Нарушения обмена натрия
Объем внеклеточной жидкости прямо пропорционален общему содержанию натрия в организме, соответственно, изменения объема внеклеточной жидкости обусловлены колебаниями общего содержания натрия в организме. Положительный баланс натрия (т. е. избыток натрия) увеличивает объем внеклеточной жидкости, в то время как отрицательный баланс (т. е. дефицит натрия) уменьшает объем внеклеточной жидкости. Необходимо еще раз подчеркнуть, что концентрация натрия во внеклеточном пространстве (в плазме) в большей степени свидетельствует о состоянии водного баланса, чем об общем содержании натрия в организме.
Обмен натрия в норме
Взрослый человек потребляет в среднем 170 мэкв натрия в сутки (1 г натрия содержит 43 мэкв ионов натрия, тогда как 1 г NaCl — 17 мэкв ионов натрия). Существуют почечные и внепочечные пути экскреции натрия. Ведущую роль в регуляции обмена натрия играют почки, которые способны изменять его концентрацию в моче от 1 мэкв/л до > 100 мэкв/л (гл. 31).
Регуляция обмена натрия и объема внеклеточной жидкости
Существует тесная взаимозависимость между объемом внеклеточной жидкости и общим содержанием натрия, поэтому механизмы их регуляции тоже сопряжены. Эта регуляция обеспечивается рецепторами, реагирующими на изменение наиболее важного компонента внеклеточной жидкости — "эффективного" внутрисосудистого объема, который в большей степени отражает адекватность перфузии почечных капилляров, чем реальный, измеряемый объем внутрисосудистой жидкости (плазмы). Действительно, при состояниях, сопровождающихся отеками (сердечная недостаточность, цирроз печени и почечная недостаточность), "эффективный" внутрисосудистый объем в ряде случаев не зависит от измеряемого объема плазмы, объема внеклеточной жидкости и даже от сердечного выброса.
Регуляция объема внеклеточной жидкости и общего содержания натрия в конечном счете осуществляется посредством изменения почечной экскреции натрия. В отсутствие заболеваний почек, лечения диуретиками и ишемии почек концентрация натрия в моче отражает величину "эффективного" внутрисосудистого объема. Следовательно, низкая концентрация натрия в моче (< 10 мэкв/л) — признак малого "эффективного" внутрисосудистого объема и свидетельствует о задержке натрия почками.
Механизмы регуляции
Многочисленные механизмы регуляции объема внеклеточной жидкости и обмена натрия в норме дополняют друг друга, но в некоторых случаях функционируют обособленно. При снижении "эффективного" внутрисосудистого объема некоторые механизмы не только изменяют почечную экскрецию натрия, но и реализуют более быстрые компенсаторные гемодинамические реакции (гл. 19).
А. Рецепторы объема. Основными рецепторами, реагирующими на изменение ОЦК, являются барорецепторы. АД определяется величиной сердечного выброса и ОПСС (гл. 19), поэтому выраженные изменения внутрисосудистого объема (т. е. преднагрузки) влияют не только на сердечный выброс, но и приводят к преходящим изменениям АД. Барорецепторы каротидного синуса и афферентных почечных артериол (юкстагломерулярный аппарат) опосредованно воспринимают изменения внутрисосудистого объема. Реагируя на колебания АД, рецепторы каротидного синуса модулируют активность симпатической нервной системы и неосмотическую секрецию АДГ, в то время как рецепторы афферентных артериол почек — активность системы ренин-ангиотензин-альдостерон. Рецепторы растяжения, находящиеся в стенках предсердий, также реагируют на изменение внутрисосудистого объема, модулируя высвобождение предсердного натрийуретического пептида и АДГ.
Б. Эффекторные механизмы регуляции ОЦК. Все эффекторные механизмы регуляции внутри-сосудистого объема в конечном счете изменяют скорость почечной экскреции натрия. Уменьшение "эффективного" внутрисосудистого объема снижает почечную экскрецию натрия, тогда как его увеличение — наоборот, повышает. Эта регуляция осуществляется посредством следующих механизмов:
1. Ренин-ангиотензин-альдостерон. Выделение ренина стимулирует образование ангиотензина I. Затем под воздействием ангиотензинпревра-щающего фермента из ангиотензина I образуется ангиотензин II. Ангиотензин II стимулирует секрецию альдостерона, а также в некоторой степени увеличивает реабсорбцию натрия в проксимальном канальце нефрона. Кроме того, ангиотензин II является мощным вазоконстриктором и потенцирует эффекты норадреналина. Альдостерон увеличивает реабсорбцию натрия в дистальном отделе нефрона (гл. 31) и является основным фактором, определяющим почечную экскрецию натрия.
2. Предсердный натрийуретический пептид (ПНП). Этот пептид высвобождается клетками, расположенными в обоих предсердиях, в ответ на их растяжение при увеличении внутрисосудистого объема. Два главных эффекта ПНП состоят в артериальной вазодилатации и увеличении экскреции натрия и воды в собирательных трубочках почек. ПНП, расширяя афферентные почечные артерио-лы и вызывая сужение эфферентных артериол, способен увеличивать скорость клубочковой фильтрации (СКФ). Кроме того, ПНП подавляет секрецию ренина и альдостерона и является антагонистом АДГ.
3. Гидростатический натрийурез. Даже небольшое повышение АД существенно увеличивает почечную экскрецию натрия. Гидростатический диурез не зависит ни от каких известных гуморальных или нервных регуляторных механизмов.
4. Симпатическая нервная система. Повышение тонуса симпатической нервной системы сопровождается увеличением реабсорбции натрия в проксимальных канальцах почек, а также вызывает сужение почечных артериол, что приводит к уменьшению почечного кровотока (гл. 31). И наоборот, стимуляция рецепторов растяжения левого предсердия снижает симпатический тонус, что способствует увеличению почечного кровотока (сердечно-почечный рефлекс) и СКФ.
5. Скорость клубочковой фильтрации и концентрация натрия в плазме. Количество фильтруемого в почках натрия прямо пропорционально произведению СКФ на концентрацию натрия в плазме. Поскольку СКФ обычно находится в прямой зависимости от внутрисосудистого объема, увеличение последнего повышает почечную экскрецию натрия. Напротив, гиповолемия угнетает почечную экскрецию натрия.
6. Канальцево-клубочковый баланс. Несмотря на то что количество фильтруемого в клубочках натрия варьируется в широких пределах, реабсорбция его в проксимальных канальцах осуществляется в строго ограниченном диапазоне. К факторам, обеспечивающим канальцево-клубочковый баланс, относят скорость тока жидкости в почечных канальцах, а также изменения гидростатического и онкотического давления в перитубулярных капиллярах почек. Изменения реабсорбции натрия в проксимальных канальцах способны оказывать существенное влияние на почечную экскрецию натрия.
7. Антидиуретический гормон. Секреция АДГ оказывает незначительное влияние на почечную экскрецию натрия; но секреция этого гормона, опосредованная неосмотическими стимулами, играет важную роль в поддержании объема внеклеточной жидкости при средневыраженном и выраженном уменьшении "эффективного" внутрисосудистого объема.
Осморегуляция и регуляция объема внеклеточной жидкости
Осморегуляция обеспечивает нормальное соотношение между растворенными веществами и водой, тогда как целью регуляции объема внеклеточной жидкости является поддержание в норме абсолютного количества растворенных веществ и объема внеклеточной жидкости. Различия этих механизмов регуляции наглядно представлены в табл. 28-7. Как указывалось ранее, регуляция объема внеклеточной жидкости имеет приоритет перед осморегуляцией.
ТАБЛИЦА 28-7. Осморегуляция и регуляция объема внеклеточной жидкости
|
|
Регуляция объема |
Осморегуляция |
|
Цель |
Регуляция объема внеклеточной жидкости |
Регуляция осмоляльности внеклеточной жидкости |
|
Механизм |
Изменение почечной экскреции натрия |
Изменение питьевого поведения Изменение почечной экскреции воды |
|
Рецепторы |
Афферентные почечные артериолы Барорецепторы каротидного синуса Рецепторы растяжения предсердий |
Осморецепторы гипоталамуса |
|
Эффекторные механизмы |
Ренин-ангиотензин-альдостерон Симпатическая нервная система Антидиуретический гормон Канальцево-клубочковый баланс Гидростатический натрийурез Предсердный натрийуретический пептид |
Жажда Антидиуретический гормон
|
Воспроизведено с изменениями. Из: Rose В. D. Clinical Physiology of Acide-Base and Electrolite Disorders, 3rd ed. McGraw-Hill, 1989.
Анестезия
Необходимо выявить клиническую симптоматику нарушений обмена натрия, а также патологическое состояние, ставшее их причиной. Нарушения обмена натрия проявляются либо гиповолемией (дефицит натрия), либо гиперволемие'й (избыток натрия). Оба вида нарушений должны быть устранены до операции. При избытке натрия, обычно проявляющемся отеками, проводится тщательное обследование функции сердца, печени и почек.
Гиповолемия потенцирует вазодилатацию и отрицательное инотропное действие ингаляционных анестетиков, барбитуратов, а также препаратов, вызывающих высвобождение гистамина (морфин, меперидин, тубокурарин, атракурий). Дозы других препаратов тоже уменьшают вследствие низкого объема распределения (Vd). Гиповолемия значительно потенцирует симпатолитические эффекты спинномозговой и эпидуральной анестезии. Препаратом выбора для индукции анестезии при гиповолемии является кетамин, приемлемой альтернативой — этомидат.
Гиперволемию необходимо устранить с помощью диуретиков до начала операции. По возможности нормализуют функцию сердца, почек и печени. Увеличение объема внеклеточной жидкости сопряжено с высоким риском нарушения газообмена вследствие интерстициалъного или альвеолярного отека легких, а также выраженного плеврального выпота или асцита.
Нарушения обмена калия
Калий играет важную роль в электрофизиологических процессах клеточной мембраны (гл. 19), а также в обеспечении синтеза углеводов и белков. Мембранный потенциал покоя в норме зависит от соотношения внутри- и внеклеточной концентраций калия. Внутриклеточная концентрация калия составляет 140 мэкв/л, внеклеточная — 4 мэкв/л. Механизм регуляции внутриклеточной концентрации калия остается недостаточно изученным, тем не менее известно, что внеклеточная концентрация адекватно отражает баланс между потреблением и экскрецией калия.
При определенных условиях перераспределение калия между клетками и внеклеточным пространством способно привести к существенному изменению концентрации калия во внеклеточном пространстве в отсутствие изменений общего содержания калия в организме.
Обмен калия в норме
В норме взрослый человек потребляет в среднем 80 мэкв калия в сутки (от 40 до 140 мэкв). Около 70 мэкв калия выделяется с мочой, 10 мэкв — через желудочно-кишечный тракт.
Почечная экскреция калия колеблется от 5 мэкв/л до 100 мэкв/л. Практически весь фильтруемый почечными клубочками калий реабсорби-руется в проксимальных канальцах и петле Генле. Выделение калия с мочой происходит за счет секреции в дистальных канальцах. Секреция калия в ди-стальных канальцах сопряжена с реабсорбцией натрия, опосредованной альдостероном (гл. 31).
Регуляция внеклеточной концентрации калия
Внеклеточная концентрация калия зависит от активности мембраносвязанной Ыа+/К+-зависимой АТФ-азы и концентрации калия в плазме. Na+/K+-зависимая АТФ-аза регулирует распределение калия между клетками и внеклеточной жидкостью, в то время как концентрация калия в плазме является основным фактором, определяющим почечную экскрецию калия.
Перемещение калия между жидкостными компартментами организма
На перемещение калия между жидкостными компартментами организма влияют многие факторы: изменения рН внеклеточной жидкости (гл. 30), концентрация инсулина в крови, концентрация катехо-ламинов в крови, осмоляльность плазмы и, возможно, гипотермия. Прямое воздействие на активность Nа+/К+-зависимой АТФ-азы оказывают инсулин и катехоламины. Физическая нагрузка приводит к высвобождению калия из мышечных клеток, что может вызывать преходящее повышение концентрации калия в плазме (на 0,3-2 мэкв/л), прямо пропорциональное интенсивности и продолжительности мышечной активности. Изменение концентрации калия в плазме при периодическом параличе также может быть обусловлено перемещением калия между жидкостными компартментами (гл. 37). Изменения рН внеклеточной жидкости непосредственно влияют на внеклеточную концентрацию калия, потому что внутриклеточная жидкость способна нейтрализовать до 60 % кислотной нагрузки (гл. 30). При ацидозе ионы водорода поступают в клетки, вытесняя ионы калия; выход калия из клетки обеспечивает сохранение исходной величины мембранного потенциала, но приводит к увеличению концентрации калия во внеклеточной жидкости и в плазме. При алкалозе, наоборот, калий поступает в клетку (компенсируя выход ионов водорода из клеток), и концентрация его в плазме снижается. На практике применяют следующее правило: изменение рН артериальной крови на каждые 0,1 ед вызывает противоположно направленное изменение концентрации калия в плазме приблизительно на 0,6 мэкв/л (амплитуда колебаний: от 0,2 до 1,2 мэкв/л на 0,1 ед).
Изменение концентрации инсулина в плазме оказывает на концентрацию калия прямое влияние, не зависящее от транспорта глюкозы. Инсулин повышает активность мембраносвязанной Ка+/К+-зависимой АТФ-азы, способствуя поглощению калия клетками печени и скелетных мышц. Секреция инсулина играет важную роль в регуляции концентрации калия в плазме, облегчая утилизацию калиевой нагрузки.
Повышение тонуса симпатической нервной системы также способствует переходу калия в клетки в результате активации Na+/K+-зависимой АТФ-азы. Этот процесс опосредован стимуляцией бета2-адренорецепторов, в то время как стимуляция а-адренорецепторов препятствует проникновению калия в клетку. РгАдреномиметики, стимулируя поглощение калия клетками печени и скелетных мышц, часто приводят к уменьшению его концентрации в плазме. Применение бета-адреноблокаторов препятствует утилизации калиевой нагрузки.
Резкое повышение осмоляльности плазмы (при гипернатриемии, гипергликемии, введении манни-тола) вызывает увеличение концентрации калия в плазме (0,6 мэкв/л на каждые 10 мОсм/л). В этом случае вода покидает клетки по осмотическому градиенту, что сопровождается выходом калия из клетки. Причиной сопутствующего перемещения калия могут быть феномен "захвата растворенного вещества" или повышенная внутриклеточная концентрация калия, обусловленная дегидратацией клетки.
При гипотермии калий поглощается клетками, что приводит к снижению его концентрации в плазме. Согревание вызывает обратную реакцию и даже сопровождается преходящей гиперкалие-мией, особенно если в период гипотермии вводили препараты калия.
Почечная экскреция калия
Почечная экскреция калия находится в прямой зависимости от его внеклеточной концентрации. Калий секретируется клетками дистальных канальцев (гл. 31). Внеклеточная концентрация калия — это главный фактор, влияющий на секрецию альдостерона в надпочечниках. Гиперкалиемия стимулирует секрецию альдостерона, тогда как гипокалиемия ее подавляет. Скорость тока канальцевой жидкости в дистальной части нефрона может быть важным фактором, определяющим секрецию калия: высокая скорость (например, при осмотическом диурезе) увеличивает секрецию калия за счет поддержания высокого градиента его концентрации между перитубулярными капиллярами и почечными канальцами. При низкой скорости тока канальцевой жидкости концентрация калия в просвете канальца повышается, что уменьшает градиент концентрации, от которого зависит секреция калия.
Гипокапиемия
Гипокалиемия — это снижение концентрации калия в плазме < 3,5 мэкв/л. Она возникает из-за:
(1) перемещения калия из внеклеточного пространства в клетки;
(2) значительных потерь калия;
(3) недостаточного его поступление в организм (табл. 28-8).
Концентрация калия в плазме плохо коррелирует с общим его дефицитом в организме. При ее снижении в плазме с 4 мэкв/л до 3 мэкв/л дефицит общего содержания калия в организме составляет 1 ОС-200 мэкв, тогда как при концентрации < 3 мэкв/л он варьируется от 200 до 400 мэкв.
ТАБЛИЦА 28-8. Причины гипокалиемии
Перемещение калия во внутриклеточное пространство
Алкалоз
Инсулин
бетв2-Адреномиметики
Периодический гипокалиемический паралич
Гипотермия
Состояние после лечения мегалобластной анемии
Переливание замороженных эритроцитов
Повышенные потери калия
Почечные потери
Лечение диуретиками
Повышенная минералокортикоидная активность
Первичный гиперальдостеронизм
Вторичный гиперальдостеронизм
Системные отеки
Реноваскулярная артериальная гипертония
Ренинпродуцирующая опухоль
Минералокортикоидная опухоль
Длительное употребление лакрицы
Синдром Барттера
Врожденная гиперплазия надпочечников
Дефицит 11бета-гидроксилазы
Дефицит 17а-гидроксилазы
Избыток глюкокортикоидов
Почечный канальцевый ацидоз
Кетоацидоз
Сольтеряющие нефропатии
Применение натрия с нереабсорбируемыми анионами (натриевые соли пенициллинов, например, карбенициллин)
Гипомагниемия
Лечение амфотерицином В
Уретероэнтеростомия
