
- •1Врач-анестезиолог, отделение общей анестезиологии, Кливлендский клинический фонд, Кливленд, Огайо, сша.
- •Классификация нервных волокон
- •Электромиография и исследование нервно-мышечной проводимости
- •1Вместо лидокаина можно использовать хлоропрокаин.
- •1В состав гидрокодонсодержащих препаратов входит также и ацетаминофен (викодин, др.).
- •1В состав оксикодонсодержащих препаратов может входить ацетаминофен (перкоцет) или аспирин (перкодан).
- •1В состав некоторых пропоксифенсодержащих препаратов входит ацетаминофен (дарвоцет).
- •1В большинстве случаев авторы не рекомендуют проведение постоянной поддерживающей инфузии.
- •Раздел IV
- •1. Частота сердечных сокращений
- •2. Ударный объем
- •1. Функциональные кривые желудочка
- •2. Оценка систолической функции
- •Фракция выброса
- •3. Оценка диастол ической функции
- •Эндотелиальные факторы
- •Анатомия и физиология коронарного кровообращения
- •1. Анатомия
- •2. Факторы, определяющие величину коронарного кровотока
- •3. Кислородный баланс в миокарде
- •Потребность миокарда в кислороде
- •I. Наджелудочковые аритмии
- •II. Желудочковые аритмии
- •2. Выбор анестетиков и вспомогательных средств:
- •1. Общие принципы
- •2. Премедикация
- •1. Митральный стеноз
- •2. Митральная недостаточность
- •3. Пролапс митрального клапана
- •4. Аортальный стеноз
- •5. Гипертрофическая кардиомиопатия
- •6. Аортальная недостаточность
- •7. Трикуспидальная недостаточность
- •Гипоплазия левых отделов сердца
- •1. Обструктивные поражения
- •2. Простые шунты
- •3. Сложные шунты
- •Внесердечные заболевания
- •Гипогликемия
- •1Частота импульсов автоматически изменяется в зависимости от потребности в сердечном выбросе.— Примеч. Пер.
- •1. Преиндукционный период
- •2. Индукция анестезии
- •3. Предперфузионный период
- •4. Перфузионный период
- •5. Завершение ик
- •6. Постперфузионный период
- •7. Послеоперационный период
- •Анестезия при трансплантации сердца
- •1. Тампонада сердца
- •2. Констриктивныи перикардит
- •Расслаивание аорты
- •1. Аэробный метаболизм
- •2. Анаэробный метаболизм
- •3. Влияние анестезии на клеточный метаболизм
- •1. Грудная клетка и дыхательная мускулатура
- •2. Трахеобронхиальное дерево
- •3. Кровообращение и лимфоток в легких
- •4. Иннервация
- •1.Эластическое сопротивление
- •2. Легочные объемы
- •3. Неэластическое сопротивление
- •4. Работа дыхания
- •5. Влияние анестезии на механику дыхания
- •1. Вентиляция
- •2. Легочный кровоток
- •3. Шунты
- •4. Влияние анестезии на газообмен
- •Напряжение газов в альвеолах, артериальной и венозной крови
- •1.Кислород
- •Высокий альвеолярно-артериальный градиент по кислороду
- •2. Углекислый газ
- •1.Кислород
- •2. Углекислый газ
- •1. Дыхательные центры
- •2. Центральные рецепторы
- •3. Периферические рецепторы
- •4. Влияние анестезии на регуляцию дыхания
- •Состояния, при которых необходима раздельная вентиляция легких
- •Тяжелая гипоксемия при заболевании одного легкого
- •1. Опухоли
- •2. Легочные инфекции
- •3. Бронхоэктазы
- •1. Предоперационный период
- •2. Интраоперационный период
- •3. Послеоперационный период
- •Анестезия при торакоскопических операциях
- •Легочный лимфангиоматоз
- •1. Предоперационный период
- •2. Интраоперационный период
- •3. Послеоперационный период
- •1. Церебральное перфузионное давление
- •2. Ауторегуляция мозгового кровообращения
- •3. Внешние факторы
- •Внутричерепное давление
- •Влияние анестетиков и вспомогательных средств на цнс
- •1. Испаряемые анестетики
- •Мк и внутричерепной объем крови
- •2. Закись азота
- •1.Для индукции анестезии
- •2. Вспомогательные средства
- •3. Вазопрессоры
- •4. Вазодилататоры
- •5. Миорелаксанты
- •Патологическое пристрастие к алкоголю и наркотическим препаратам
- •Как проводят эст?
- •Неосмотическая секреция адг
- •Гиперосмоляльность и гипернатриемия
- •Гипернатриемия при низком содержании натрия в организме
- •Гипоосмоляльность и гипонатриемия
- •Гипонатриемия с повышенной осмоляльностью плазмы
- •Застойная сердечная недостаточность
- •Внепочечные потери
- •Тяжелая физическая нагрузка
- •Изолированное снижение секреции калия в дистальном отделе нефрона
- •Повышенное поступление калия
- •Гиперкальциемия
- •Клинические проявления гиперкальциемии
- •1.Гемолитические реакции
- •2. Негемолитические иммунные реакции
- •Нитропруссид
- •Кислоты и основания
- •Сопряженные пары и буферы
- •Клинические нарушения
- •Компенсаторные механизмы
- •Нервно-мышечные нарушения
- •Травмы и заболевания грудной клетки
- •Болезни плевры
- •Обструкция дыхательных путей
- •Наследственные нарушения обмена веществ
- •Центральная стимуляция дыхания
- •Хлоридчувствительный метаболический алкалоз
- •1. Антагонисты альдостерона
- •2. Неконкурентные калийсберегающие диуретики
- •Сердечно-сосудистая система
- •Предоперационное обследование
- •Миорелаксанты
- •Предоперационный период
2. Митральная недостаточность
Общие сведения
Митральная недостаточность может развиться остро или постепенно — как следствие нескольких заболеваний. Причины хронической митральной недостаточности: ревматизм (часто сочетается с митральным стенозом); врожденная патология клапанного аппарата; дилатация, разрыв или каль-циноз митрального кольца. Причины острой митральной недостаточности: ишемия или инфаркт миокарда (дисфункция папиллярных мышц, разрыв хорд), инфекционный эндокардит, травма грудной клетки.
Патофизиология
Отличительная особенность данной патологии — снижение эффективного ударного объема ЛЖ из-за обратного тока крови в левое предсердие во время систолы. Развиваются компенсаторная дилатация и повышение конечно-диастолического объема ЛЖ (рис. 20-3). Регургитация снижает постнагрузку на ЛЖ, что вначале даже приводит к увеличению сократимости. В связи с этим конечно-систолический объем ЛЖ какое-то время остается нормальным, но по мере прогрессирования заболевания повышается. Из-за увеличения конечно-диастолического объема перегруженный объемом левый желудочек может поддерживать нормальный сердечный выброс даже при снижении фракции выброса. При хронической митральной недостаточности в конце концов развиваются эксцентрическая гипертрофия ЛЖ (гл 19) и прогрессирующее ухудшение сократимости, что проявляется снижением фракции выброса < 50 %. При тяжелой митральной недостаточности объем регургитации может быть больше эффективного ударного объема.
Объем регургитации зависит от площади отверстия митрального клапана (которая варьируется исходя из изменений объема полости ЛЖ), ЧСС (которая определяет продолжительность систолы) и градиента давления между левым предсердием и ЛЖ во время систолы. На последний фактор влияют относительные сопротивления двум разнонаправленным потокам крови из ЛЖ, а именно ОПСС и растяжимость левого предсердия. Следовательно, снижение ОПСС или повышение среднего давления в левом предсердии приведут к уменьшению объема регургитации. Кроме того, от растяжимости левого предсердия зависят основные клинические проявления заболевания. Для нормальной или низкой растяжимости левого предсердия (острая митральная недостаточность) характерны застой в легочных сосудах и отек легких. Для повышенной растяжимости левого предсердия (хроническая митральная недостаточность, вызвавшая значительную дилатацию левого предсердия) характерны симптомы низкого сердечного выброса. В большинстве случаев растяжимость левого предсердия промежуточная, и у больных сочетаются симптомы застоя в легких и низкого сердечного выброса. Если фракция регургитации < 30 % от общего ударного объема, то симптомы выражены слабо; при 30-60 % симптомы выражены умеренно, если же она составляет > 60 %, то речь идет о тяжелой митральной недостаточности.
Лечение
Медикаментозное лечение митральной недостаточности включает назначение дигоксина, диуре-тиков и вазодилататоров, в том числе и ингибиторов АПФ. Снижение постнагрузки благоприятно действует практически на всех больных, а при острой митральной недостаточности может спасти жизнь. Снижение ОПСС увеличивает эффективный ударный объем и уменьшает объем регургитации. Хирургическое лечение показано больным с симптомами среднетяжелой и тяжелой митральной недостаточности. Во всех случаях, когда имеется техническая возможность, выполняют пластику митрального клапана: эта операция не влечет за собой осложнений, связанных с протезированием клапана (тромбоэмболии, кровотечения и несостоятельность).
Анестезия
А. Цели. Анестезией управляют в зависимости от выраженности регургитации и функции ЛЖ. Рекомендуется не допускать развития брадикардии (увеличивается продолжительность систолы) и острого повышения постнагрузки, которые усиливают регургитацию. Брадикардия повышает объем регургитации, увеличивая конечно-диастолический объем ЛЖ и резко расширяя митральное кольцо. В идеале ЧСС следует поддерживать в пределах 80-100/мин. Резкое повышение постнагрузки ЛЖ (например, в результате интубации трахеи или хирургической стимуляции) необходимо быстро устранить, но без чрезмерной депрессии миокарда. Перегрузка жидкостью усиливает регургитацию, вызывая дилатацию ЛЖ.
Б. Мониторинг. Объем мониторинга зависит от тяжести дисфункции ЛЖ и от характера операции. При развернутой клинической картине заболевания рекомендуется мониторинг ДЛА. При интраоперационном снижении постнагрузки вазодилататорами необходим полный гемодинамичес-кий мониторинг. Кривая ДЗЛА характеризуется выраженной волной cv и резким г/-спадом (рис. 20-4). Высота волны cv обратно пропорциональна степени растяжимости левого предсердия и легочных сосудов и прямо пропорциональна объемам легочного кровотока и регургитации. Очень большая волна cv часто различается на кривой ДЗЛА даже без заклинивания баллона-катетера. Чреспищеводное цветное допплеровское картирование позволяет количественно оценить выраженность регургита-ции и контролировать эффективность лечения.
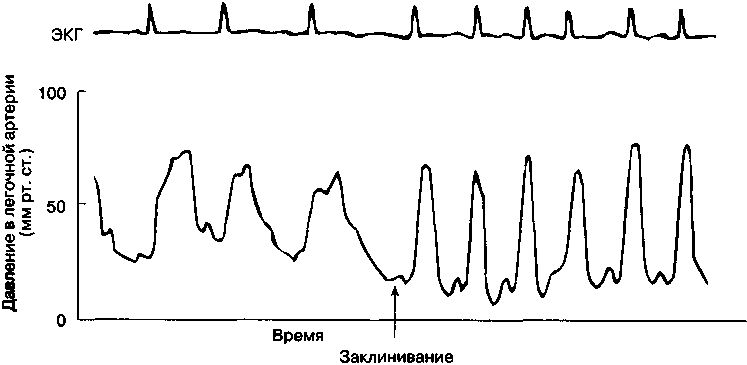
4
Рис. 20-4. Кривая давления заклинивания в легочной артерии при митральной недостаточности
В. Выбор анестетиков и вспомогательных средств. При сохранной функции ЛЖ больные хорошо переносят анестезию, выполняемую практически любой методикой. Спинномозговая и эпидуральная анестезии переносятся хорошо при условии, что удается предупредить возникновение брадикардии. Применение ингаляционных анестетиков при среднетяжелой и тяжелой дисфункции ЛЖ влечет за собой опасность выраженной депрессии кровообращения. В этих случаях предпочтительно использовать методики анестезии на основе опиоидов, но при условии, что удается предупредить развитие брадикардии. Вероятно, целесообразно использовать методику анестезии на основе опиоида вместе с применением миорелаксанта панкурония.
