
- •Глава 1. Основные этапы развития акушерства. Перинатология 15
- •Глава 2. Анатомия и физиология женской репродуктивной системы 30
- •Глава 3. Физиология беременности 59
- •Глава 4. Диагностика и ведение беременности 115
- •Глава 5. Физиология родов 186
- •Глава 10. Внематочная беременность 303
- •Глава 11. Переношенная беременность 320
- •Глава 12. Экстрагенитальные и сопутствующие гинекологические заболева ния при беременности 328
- •Глава 26. Основы физиологии и патологии новорожденною. Н.Н.Володин 714
- •Глава 27. Послеродовые гнойно-септические заболевания 746
- •Глава 28. Обезболивание в акушерстве. И.В.Лрошина 768
- •Глава 29. Организация акушерско-гинекологической помощи 779
- •Глава 1
- •1.1. Основные этапы развития акушерства
- •1.2. Перинатология
- •Глава 2
- •2.1. Анатомия женских половых органов
- •2.1.1. Женский таз
- •2.1.2. Наружные и внутренние половые органы
- •2.1.3. Таз с акушерской точки зрения
- •2.2. Физиология женской репродуктивной системы. Менструальный цикл
- •2 4 В 8 10 14 Дни цикла
- •Глава 3
- •3.1. Оплодотворение. Ранний эмбриогенез
- •3.1.1. Оплодотворение
- •Головка Тело Хвост
- •11 Эндометрий
- •3.1.2. Ранний эмбриогенез
- •3.2. Плацента
- •3.2.1. Развитие и функции плаценты
- •16 20 24 28 32 36 Недели беременности
- •3.3. Физиология плода
- •3.6. Изменения в организме женщины при беременности
- •Глава 4
- •4.1. Диагностика беременности
- •4.2. Обследование беременной
- •4.2.1. Опрос
- •4.2.4. Признаки
- •4.3. Дополнительные методы исследования в акушерстве и перинатологии
- •4.3.1. Методы получения информации о сердечной деятельности плода
- •4.3.1.1. Фоно- и электрокардиография
- •4.3.1.2. Кардиотокография
- •4.3.2. Ультразвуковое сканирование (эхография)
- •4.3.5. Ультразвуковое исследование головного мозга (нейросонография) новорожденного
- •4.3.7. Кольпоцитологическое исследование
- •4.3.10. Исследование крови плода и новорожденного
- •4.3.11. Биопсия (аспирация) ворсин хориона
- •4.3.12. Фетоскопия
- •4.4. Ведение беременности
- •4.4.1. Основы рационального питания беременных
- •4.5. Антенатальная диагностика состояния плода
- •Глава 5
- •5.1. Причины наступления родов
- •5.4.4. Теории механизма родов
- •5.5. Клиническое течение родов
- •5.5.1. Течение родов в периоде раскрытия
- •5.6.2. Ведение родов в периоде изгнания
- •5.6.4. Ведение последового периода
- •Глава 6
- •6.1. Изменения в организме родильницы
- •6.1.1. Состояние гормонального гомеостаза
- •6.1.5. Органы пищеварения
- •Глава 7
- •7.2. Диагностика
- •7.3. Механизм родов
- •7.4. Течение беременности и родов
- •7.5. Ведение беременности и родов
- •Глава 8
- •8.1. Клиническая картина и диагностика
- •8.2. Ведение беременности
- •8.3. Течение родов
- •Глава 9
- •9.1. Самопроизвольный аборт (выкидыш)
- •9.1.1. Угрожающий аборт
- •9.1.2. Начавшийся аборт
- •9.1.5. Септический аборт
- •9.2. Привычный выкидыш
- •9.3. Привычное невынашивание
- •9.4. Преждевременные роды
- •9.4.1. Быстрые преждевременные роды
- •9.4.3. Ведение преждевременных родов при дородовом излитии околоплодных вод
- •9.5. Характеристика недоношенного ребенка
- •Глава 10
- •10.1. Клиническая картина и диагностика
- •10.2. Клиническая картина и диагностика прерывания беременности по типу трубного аборта
- •10.3. Клиническая картина и диагностика разрыва маточной трубы
- •10.4. Клиническая картина и диагностика редких форм внематочной беременности
- •10.5. Дифференциальная диагностика эктопической беременности
- •10.6. Лечение при внематочной беременности
- •Глава 11
- •11.1. Клиническая картина и диагностика
- •11.3. Течение и ведение родов
- •Глава 12
- •12.1. Заболевания сердечно-сосудистой системы
- •12.1.1. Гипертоническая болезнь
- •12.1.2. Артериальная гипотензия
- •12.1.3. Заболевания вен
- •12.1.3.1. Варикозная болезнь нижних конечностей
- •12.1.3.2. Тромбозы вен, тромбофлебиты, тромбоэмболии
- •12.1.4. Пороки сердца
- •12.1.4.1. Приобретенные ревматические пороки сердца
- •12.1.4.2. Врожденные пороки сердца
- •12.1.4.3. Беременность и оперированное сердце
- •12.1.4.4. Родоразрешение беременных с пороками сердца
- •12.2. Заболевания органов дыхания
- •12.2.2. Пневмонии
- •12.3. Заболевания почек и мочевыводящих путей
- •12.3.1. Пиелонефрит беременных
- •12.3.2. Гломерулонефрит
- •12.3.3. Мочекаменная болезнь
- •12.4. Анемия и беременность
- •12.5. Заболевания нервной системы и органа зрения
- •12.5.1. Заболевания нервной системы
- •12.6. Заболевания органов пищеварения
- •12.7. Наследственная и врожденная тромбофилия. Тромбоцитопатии
- •12.7.1. Наследственная и врожденная тромбофилия
- •12.7.2. Тромбоцитопатии
- •12.7.2.1. Идиопатическая тромбоцитопеническая пурпура
- •12.7.2.2. Наследственные тромбоцитопатии
- •12.7.2.3. Болезни, связанные с недостаточностью пула накопления
- •12.8. Сахарный диабет
- •12.9. Заболевания, передаваемые половым путем
- •12.11. Патология половой системы
- •12.11.1. Миома матки
- •12.11.3. Врожденные аномалии половых органов
- •12.11.4. Инфантилизм
- •12.11.5. Рак шейки матки
- •Глава 13
- •Глава 14
- •14.1. Токсикозы
- •14.1.2. Слюнотечение
- •14.2.2. Лечение
- •14.2.4. Профилактика тяжелых форм гестозов
- •Глава 15
- •Глава 16
- •16.1. Эмбрио- и фетопатии
- •16.2. Врожденные пороки развития плода
- •16.2.2. Пороки развития почек и мочевыводящих путей
- •16.2.3. Врожденные пороки сердца
- •16.2.5. Аномалии лицевых структур, шеи и костной системы плода
- •16.3. Гипоксия плода
- •16.4. Внутриутробная инфекция
- •16.4.2. Внутриутробная бактериальная инфекция плода
- •16.5. Гестационная трофобластическая болезнь
- •16.6. Маловодие, многоводие
- •16.7. Аномалии пуповины
- •16.8. Плацентарная недостаточность
- •20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 Перцентили нед
- •Глава 17
- •17.2. Ведение родов при узком тазе. Клинически узкий таз
- •17.2.1. Ведение родов
- •17.3. Крупный плод
- •17.5. Выпадение пуповины
- •17.6. Асинклитические вставления головки
- •Глава 18
- •Глава 19
- •19.1. Переднеголовное предлежание
- •19.2. Лобное предлежание
- •Глава 20
- •20.1. Патологический подготовительный (прелиминарный) период
- •20.2. Первичная слабость родовой деятельности
- •9 10 11 12 13 14 15 16 17 Часы
- •20.3. Вторичная слабость родовой деятельности
- •20.4. Чрезмерно сильная родовая деятельность
- •20.5.2. Тетанус матки (тотальная дистония)
- •20.6. Профилактика аномалий родовой деятельности
- •Глава 21 кровотечения при поздних сроках беременности (аномалии расположения плаценты, преждевременная отслойка нормально расположенной плаценты)
- •21.1. Предлежание плаценты
- •21.2. Преждевременная отслойка нормально расположенной плаценты
- •21.3. Общие принципы обследования беременных при кровотечении
- •Глава 22
- •22.1. Патология последового периода
- •22.1.1. Задержка отделения плаценты
- •22.1.2. Кровотечение в последовом периоде
- •22.2. Патология послеродового периода
- •Глава 23
- •23.1. Разрывы вульвы, влагалища и промежности
- •23.2. Разрывы шейки матки
- •23.3. Разрывы матки
- •23.4. Ведение беременности и родов при наличии рубца на матке после ранее перенесенного кесарева сечения и других операций на матке
- •23.5. Выворот матки
- •23.6. Послеродовые свищи
- •23.7. Расхождение и разрыв лонного сочленения
- •Глава 24
- •24.1. Наследственные дефекты системы гемостаза
- •24.2. Геморрагический шок
- •24.4. Эмболия околоплодными водами
- •Глава 25
- •25.1. Искусственный аборт
- •25.1.1. Прерывание беременности до 12 нед
- •25.1.2. Прерывание беременности в поздние сроки
- •25.1.3. Осложнения во время и после прерывания беременности в ранние и поздние сроки
- •25.2. Операции в последовом и послеродовом периодах
- •25.3. Операции, подготавливающие родовые пути
- •Isa. Искусственный разрыв плодного пузыря (амниотомия)
- •25.5. Операции, исправляющие положение
- •25.6.1. Операция наложения щипцов
- •25.7. Акушерские пособия и операции при тазовых предлежаниях плода
- •25.7.2. Извлечение плода за тазовый конец
- •25.7.3. Трудности и осложнения при акушерских пособиях и операциях при тазовых предлежаниях плода
- •25.8. Вакуум-экстракция плода
- •25.9. Кесарево сечение
- •25.9.1. Абдоминальное кесарево сечение
- •25.9.2. Ближайшие и отдаленные результаты операции кесарева сечения
- •25.9.4. Кесарево сечение на мертвой и умирающей беременной
- •25.10. Акушерские родоразрешающие операции
- •25.11. Плодоразрушающие операции
- •Глава 26
- •26.1. Особенности состояния новорожденных в раннем неонатальном периоде
- •26.2. Пограничные (особые) состояния и заболевания новорожденных
- •26.2.1. Транзиторные состояния
- •26.2.3. Инфекционные заболевания у новорожденных
- •26.2.4. Гемолитическая болезнь новорожденных
- •26.2.5. Синдром дыхательных расстройств
- •26.3. Уход за новорожденным
- •Глава 27
- •27.1. Хориоамнионит
- •27.3. Послеродовой эндометрит
- •27.4. Инфекция операционной раны после кесарева сечения
- •27.5. Послеродовой мастит
- •27.6. Сепсис. Септический шок
- •27.6.1. Сепсис
- •27.6.2. Септический шок
- •27.7. Акушерский перитонит
- •Глава 28
- •28.1. Обезболивание родов
- •28.2. Обезболивание при акушерских операциях
- •Глава 29
- •29.1. Амбулаторная акушерско-гинекологическая помощь
- •29.2. Стационарная акушерская помощь
- •29.3. Перинатальные центры
- •29.4. Материнская смертность и пути ее снижения
- •29.5. Профилактика гнойно-септических заболеваний в акушерских стационарах
- •29.6. Перинатальная смертность и пути ее снижения
- •29.7. Медико-генетическое консультирование и пренатальная диагностика наследственных заболеваний
- •29.8. Планирование семьи
- •29.9. Экстракорпоральное оплодотворение
5.6.4. Ведение последового периода
Последовый период начинается после рождения плода. Являясь самым кратковременным из всех периодов родов, он наиболее опасен из-за возможности кровотечения из матки в процессе отделения плаценты и рожде-
233
ния последа. Эти осложнения возникают чаще от несвоевременных вмешательств, которые нарушают физиологическое течение последового периода.
Большинством акушеров принята выжидательная тактика ведения последового периода, требующая от врача внимательного наблюдения за роженицей, чтобы своевременно распознать возникшие осложнения. В процессе наблюдения врач контролирует общее состояние роженицы, параметры гемодинамики, следит за состоянием мочевого пузыря, а главное — за характером и количеством кровяных выделений из матки, признаками отделения плаценты.
Врач оценивает общее состояние роженицы (цвет кожных покровов, реакция на окружающую обстановку), пульс, артериальное давление. Пульс должен быть хорошего наполнения, не более 100 ударов в минуту, а артериальное давление не должно снижаться более чем на 15—20 мм рт.ст. по сравнению с исходным.
В последовом периоде необходимо следить за состоянием мочевого пузыря и опорожнить его, если это не было произведено сразу после родов, поскольку переполнение мочевого пузыря задерживает сокращение матки и нарушает физиологический процесс отслойки плаценты.
Даже при физиологическом течении последового периода возможно выделение крови из половых органов. Появление небольшого кровотечения указывает на начавшуюся отслойку плаценты. При физиологической кро-вопотере (300—500 мл; 0,5 % массы тела) и в отсутствие признаков отделения плаценты, при хорошем состоянии роженицы последовый период ведут выжидательно в течение 30 мин.
Активное вмешательство становится необходимым в следующих ситуациях:
объем кровопотери при кровотечении превышает 500 мл, или 0,5 % массы тела;
при меньшей кровопотере, но ухудшении общего состояния роже ницы;
при продолжении последового периода свыше 30 мин даже при хорошем состоянии роженицы и в отсутствие кровотечения.
Нередко отделившаяся плацента продолжает оставаться в родовых путях, препятствуя хорошему сокращению матки. Поэтому, если отделившаяся плацента не рождается, ее следует удалить наружными приемами, не дожидаясь 30 мин.
Активное вмешательство в третьем периоде родов начинается с определения признаков отделения плаценты.
Для того чтобы установить, отделилась плацента или нет, руководствуются следующими признаками.
Признак Шредера. Если плацента отделилась и опустилась в нижний сегмент или во влагалище, дно матки поднимается вверх и располагается выше и вправо от пупка; матка приобретает форму песочных часов.
Признак Чукалова—Кюстнера. При надавливании ребром кисти руки на надлобковую область при отделившейся плаценте матка приподнимается вверх, пуповина же не втягивается во влагалище, а наоборот, еще больше выходит наружу (рис. 5.32, а,б).
Признак Альфельда. Лигатура, наложенная на пуповину у половой щели
234

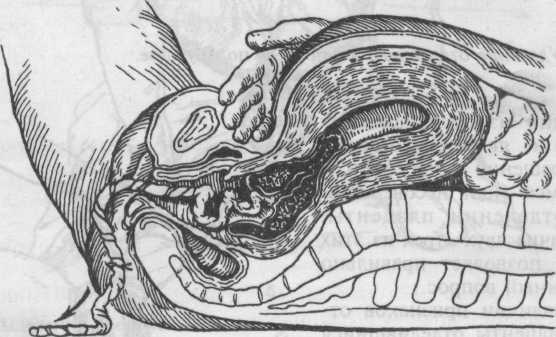
Рис. 5.32. Признак отделения плаценты.
а — плацента еще не отделилась: при надавливании ребром кисти на надлобковую область пуповина втягивается во влагалище; б — плацента отделилась: при надавливании ребром кисти на надлобковую область пуповина не втягивается во влагалище.
роженицы, при отделившейся плаценте опускается на 8—10 см и ниже от Бульварного кольца.
Признак Довженко. Роженице предлагают дышать глубоко: если при выдохе пуповина не втягивается во влагалище, то плацента отделилась.
Признак Клейна. Роженице предлагают потужиться: при отделившейся плаценте пуповина остается на месте; если же плацента еще не отделилась, то пуповина после потуг втягивается во влагалище.
Одним из наиболее часто применяемых в практике методов определения отделения плаценты является признак Чукалова—Кюстнера.
235
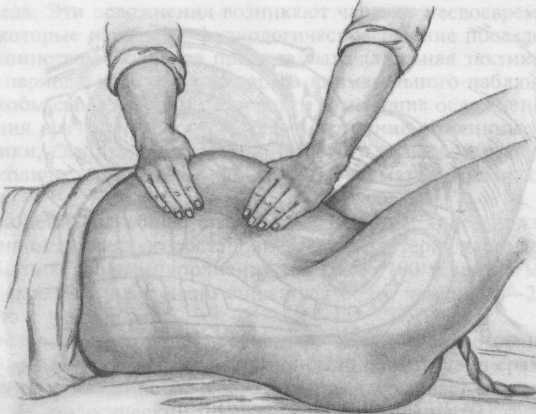
Рис. 5.33. Удаление отделившегося последа по Абуладзе.

Ни один из перечисленных признаков не является абсолютным для решения вопроса о совершившемся (или несовершив-шемся) отделении плаценты. Лишь наличие двух—трех из этих признаков позволяет правильно решить данный вопрос.
При наличии признаков отделения плаценты отделившийся послед удаляют наружными методами. При этом применяют следующие наружные методы удаления отделившегося последа.
Рис. 5.34. Способ выделения последа по Креде—Лазаревичу.
Способ Абуладзе. После опорожнения мочевого пузыря переднюю брюшную стенку захватывают обеими руками в складку таким образом, чтобы были плотно обхвачены пальцами обе прямые мышцы живота (рис. 5.33). После этого роженице предлагают потужиться. Отделившийся послед при этом легко рождается благодаря устранению расхождения прямых мышц живота и значительному уменьшению объема брюшной полости.
Способ Креде—Лазаревича. Выполняется в определенной последовательности:
236
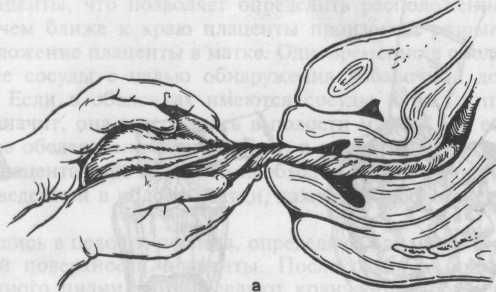
Рис. 5.35. Выделение оболочек.
а — скручивание в канатик; б — способ Гентера.
опорожняют мочевой пузырь катетером;
приводят дно матки в срединное положение;
производят легкое поглаживание (не массаж!) матки в целях ее сокращения;
обхватывают дно матки кистью той руки, которой акушер лучше владеет, с таким расчетом, чтобы ладонные поверхности четырех ее пальцев располагались на задней стенке матки, ладонь — на самом дне матки, а большой палец — на передней ее стенке (рис. 5.34);
одновременно надавливают на матку всей кистью в двух перекрещи вающихся направлениях (пальцами — спереди назад, ладонью — сверху вниз) в направлении к лобку до тех пор, пока послед не родится из влагалища.
Способ Креде—Лазаревича применяют без наркоза. Наркоз необходим
237

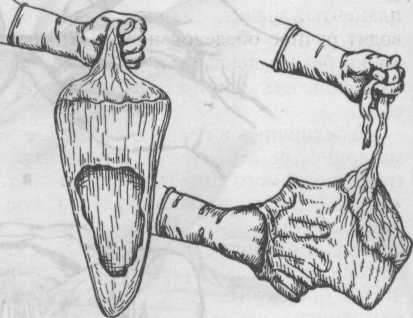
Рис. 5.36. Осмотр материнской поверхности плаценты.
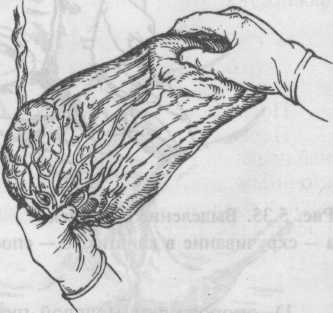
Рис. 5.37. Осмотр плодных оболочек.
лишь в тех случаях, когда предполагают, что отделившийся послед задерживается в матке вследствие спастического сокращения маточного зева.
Рис. 5.38. Добавочная долька плаценты, к которой идут сосуды.
Иногда после рождения последа обнаруживается, что оболочки его задержались в матке. Для того чтобы удалить их из матки, родившуюся плаценту берут в руки и, медленно вращая, закручивают оболочки в канатик (рис. 5.35, а). В результате этого оболочки бережно отделяются от стенок матки и выделяются вслед за плацентой. Оболочки могут быть удалены и следующим приемом: после рождения плаценты роженице предлагают поднять таз вверх, опираясь на ступни. Плацента в силу своей тяжести потянет за собой оболочки, которые отслоятся от матки и выделятся наружу (рис. 5.35, б).
После полного рождения последа необходимо убедиться в его целости. Для этого послед, обращенный материнской поверхностью вверх, кладут на гладкий поднос или руки акушерки и внимательно осматривают сначала плаценту, а затем оболочки (рис. 5.36, 5.37). Если имеются дефекты дольки или части дольки, срочно под наркозом производят ручное удаление остатков плаценты, вводя руку в полость матки. При осмотре оболочек выясняют их целостность, а также обращают внимание на отдаленность места разрыва
238
от края плаценты, что позволяет определить расположение плацентарной площадки: чем ближе к краю плаценты произошел разрыв оболочек, тем ниже расположение плаценты в матке. Одновременно в оболочках выявляют кровеносные сосуды с целью обнаружения добавочной дольки плаценты (рис. 5.38). Если в оболочках имеются сосуды и на кх пути нет дольки плаценты, значит, она задержалась в полости матки. Для ее удаления проводят ручное обследование матки. Если в полости матки задержались оболочки без плацентарной ткани, то необходимо под надзором также удалить их рукой, введенной в полость матки, даже если кровотечение не наблюдается.
Убедившись в целости последа, определяют его массу и размер площади материнской поверхности плаценты. После осмотра последа с помощью градуированного цилиндра определяют количество крови, потерянной роженицей (включая ретроплацентарную кровь). Наружные половые органы, нижнюю часть живота и внутренние поверхности бедер обмывают теплым дезинфицирующим раствором с жидким мылом. После этого осматривают наружные половые органы, включая преддверие влагалища и промежность, чтобы определить их целость, с помощью влагалищных зеркал — стенки влагалища и шейку матки. Осмотр с помощью зеркал производят на гинекологическом кресле или родовой кровати. С использованием обезболивания все обнаруженные разрывы зашивают.
Данными о состоянии последа, родовых путей дополняют записи, внесенные в историю родов. Сведения о целости последа в связи с особой важностью этого вопроса подписывает осмотревший послед врач.
• Следует всегда помнить, что роженицы в последовом периоде нетранспортабельны.
После рождения последа родившая женщина называется родильницей.
Первые 2 ч после родов родильницу оставляют в родильном зале, наблюдая за ее общим состоянием, пульсом, артериальным давлением, состоянием матки, характером кровяных выделений. Через 2 ч после родов, если все обстоит благополучно, родильницу переводят из родильного зала в послеродовое отделение.
