
- •Глава 1. Основные этапы развития акушерства. Перинатология 15
- •Глава 2. Анатомия и физиология женской репродуктивной системы 30
- •Глава 3. Физиология беременности 59
- •Глава 4. Диагностика и ведение беременности 115
- •Глава 5. Физиология родов 186
- •Глава 10. Внематочная беременность 303
- •Глава 11. Переношенная беременность 320
- •Глава 12. Экстрагенитальные и сопутствующие гинекологические заболева ния при беременности 328
- •Глава 26. Основы физиологии и патологии новорожденною. Н.Н.Володин 714
- •Глава 27. Послеродовые гнойно-септические заболевания 746
- •Глава 28. Обезболивание в акушерстве. И.В.Лрошина 768
- •Глава 29. Организация акушерско-гинекологической помощи 779
- •Глава 1
- •1.1. Основные этапы развития акушерства
- •1.2. Перинатология
- •Глава 2
- •2.1. Анатомия женских половых органов
- •2.1.1. Женский таз
- •2.1.2. Наружные и внутренние половые органы
- •2.1.3. Таз с акушерской точки зрения
- •2.2. Физиология женской репродуктивной системы. Менструальный цикл
- •2 4 В 8 10 14 Дни цикла
- •Глава 3
- •3.1. Оплодотворение. Ранний эмбриогенез
- •3.1.1. Оплодотворение
- •Головка Тело Хвост
- •11 Эндометрий
- •3.1.2. Ранний эмбриогенез
- •3.2. Плацента
- •3.2.1. Развитие и функции плаценты
- •16 20 24 28 32 36 Недели беременности
- •3.3. Физиология плода
- •3.6. Изменения в организме женщины при беременности
- •Глава 4
- •4.1. Диагностика беременности
- •4.2. Обследование беременной
- •4.2.1. Опрос
- •4.2.4. Признаки
- •4.3. Дополнительные методы исследования в акушерстве и перинатологии
- •4.3.1. Методы получения информации о сердечной деятельности плода
- •4.3.1.1. Фоно- и электрокардиография
- •4.3.1.2. Кардиотокография
- •4.3.2. Ультразвуковое сканирование (эхография)
- •4.3.5. Ультразвуковое исследование головного мозга (нейросонография) новорожденного
- •4.3.7. Кольпоцитологическое исследование
- •4.3.10. Исследование крови плода и новорожденного
- •4.3.11. Биопсия (аспирация) ворсин хориона
- •4.3.12. Фетоскопия
- •4.4. Ведение беременности
- •4.4.1. Основы рационального питания беременных
- •4.5. Антенатальная диагностика состояния плода
- •Глава 5
- •5.1. Причины наступления родов
- •5.4.4. Теории механизма родов
- •5.5. Клиническое течение родов
- •5.5.1. Течение родов в периоде раскрытия
- •5.6.2. Ведение родов в периоде изгнания
- •5.6.4. Ведение последового периода
- •Глава 6
- •6.1. Изменения в организме родильницы
- •6.1.1. Состояние гормонального гомеостаза
- •6.1.5. Органы пищеварения
- •Глава 7
- •7.2. Диагностика
- •7.3. Механизм родов
- •7.4. Течение беременности и родов
- •7.5. Ведение беременности и родов
- •Глава 8
- •8.1. Клиническая картина и диагностика
- •8.2. Ведение беременности
- •8.3. Течение родов
- •Глава 9
- •9.1. Самопроизвольный аборт (выкидыш)
- •9.1.1. Угрожающий аборт
- •9.1.2. Начавшийся аборт
- •9.1.5. Септический аборт
- •9.2. Привычный выкидыш
- •9.3. Привычное невынашивание
- •9.4. Преждевременные роды
- •9.4.1. Быстрые преждевременные роды
- •9.4.3. Ведение преждевременных родов при дородовом излитии околоплодных вод
- •9.5. Характеристика недоношенного ребенка
- •Глава 10
- •10.1. Клиническая картина и диагностика
- •10.2. Клиническая картина и диагностика прерывания беременности по типу трубного аборта
- •10.3. Клиническая картина и диагностика разрыва маточной трубы
- •10.4. Клиническая картина и диагностика редких форм внематочной беременности
- •10.5. Дифференциальная диагностика эктопической беременности
- •10.6. Лечение при внематочной беременности
- •Глава 11
- •11.1. Клиническая картина и диагностика
- •11.3. Течение и ведение родов
- •Глава 12
- •12.1. Заболевания сердечно-сосудистой системы
- •12.1.1. Гипертоническая болезнь
- •12.1.2. Артериальная гипотензия
- •12.1.3. Заболевания вен
- •12.1.3.1. Варикозная болезнь нижних конечностей
- •12.1.3.2. Тромбозы вен, тромбофлебиты, тромбоэмболии
- •12.1.4. Пороки сердца
- •12.1.4.1. Приобретенные ревматические пороки сердца
- •12.1.4.2. Врожденные пороки сердца
- •12.1.4.3. Беременность и оперированное сердце
- •12.1.4.4. Родоразрешение беременных с пороками сердца
- •12.2. Заболевания органов дыхания
- •12.2.2. Пневмонии
- •12.3. Заболевания почек и мочевыводящих путей
- •12.3.1. Пиелонефрит беременных
- •12.3.2. Гломерулонефрит
- •12.3.3. Мочекаменная болезнь
- •12.4. Анемия и беременность
- •12.5. Заболевания нервной системы и органа зрения
- •12.5.1. Заболевания нервной системы
- •12.6. Заболевания органов пищеварения
- •12.7. Наследственная и врожденная тромбофилия. Тромбоцитопатии
- •12.7.1. Наследственная и врожденная тромбофилия
- •12.7.2. Тромбоцитопатии
- •12.7.2.1. Идиопатическая тромбоцитопеническая пурпура
- •12.7.2.2. Наследственные тромбоцитопатии
- •12.7.2.3. Болезни, связанные с недостаточностью пула накопления
- •12.8. Сахарный диабет
- •12.9. Заболевания, передаваемые половым путем
- •12.11. Патология половой системы
- •12.11.1. Миома матки
- •12.11.3. Врожденные аномалии половых органов
- •12.11.4. Инфантилизм
- •12.11.5. Рак шейки матки
- •Глава 13
- •Глава 14
- •14.1. Токсикозы
- •14.1.2. Слюнотечение
- •14.2.2. Лечение
- •14.2.4. Профилактика тяжелых форм гестозов
- •Глава 15
- •Глава 16
- •16.1. Эмбрио- и фетопатии
- •16.2. Врожденные пороки развития плода
- •16.2.2. Пороки развития почек и мочевыводящих путей
- •16.2.3. Врожденные пороки сердца
- •16.2.5. Аномалии лицевых структур, шеи и костной системы плода
- •16.3. Гипоксия плода
- •16.4. Внутриутробная инфекция
- •16.4.2. Внутриутробная бактериальная инфекция плода
- •16.5. Гестационная трофобластическая болезнь
- •16.6. Маловодие, многоводие
- •16.7. Аномалии пуповины
- •16.8. Плацентарная недостаточность
- •20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 Перцентили нед
- •Глава 17
- •17.2. Ведение родов при узком тазе. Клинически узкий таз
- •17.2.1. Ведение родов
- •17.3. Крупный плод
- •17.5. Выпадение пуповины
- •17.6. Асинклитические вставления головки
- •Глава 18
- •Глава 19
- •19.1. Переднеголовное предлежание
- •19.2. Лобное предлежание
- •Глава 20
- •20.1. Патологический подготовительный (прелиминарный) период
- •20.2. Первичная слабость родовой деятельности
- •9 10 11 12 13 14 15 16 17 Часы
- •20.3. Вторичная слабость родовой деятельности
- •20.4. Чрезмерно сильная родовая деятельность
- •20.5.2. Тетанус матки (тотальная дистония)
- •20.6. Профилактика аномалий родовой деятельности
- •Глава 21 кровотечения при поздних сроках беременности (аномалии расположения плаценты, преждевременная отслойка нормально расположенной плаценты)
- •21.1. Предлежание плаценты
- •21.2. Преждевременная отслойка нормально расположенной плаценты
- •21.3. Общие принципы обследования беременных при кровотечении
- •Глава 22
- •22.1. Патология последового периода
- •22.1.1. Задержка отделения плаценты
- •22.1.2. Кровотечение в последовом периоде
- •22.2. Патология послеродового периода
- •Глава 23
- •23.1. Разрывы вульвы, влагалища и промежности
- •23.2. Разрывы шейки матки
- •23.3. Разрывы матки
- •23.4. Ведение беременности и родов при наличии рубца на матке после ранее перенесенного кесарева сечения и других операций на матке
- •23.5. Выворот матки
- •23.6. Послеродовые свищи
- •23.7. Расхождение и разрыв лонного сочленения
- •Глава 24
- •24.1. Наследственные дефекты системы гемостаза
- •24.2. Геморрагический шок
- •24.4. Эмболия околоплодными водами
- •Глава 25
- •25.1. Искусственный аборт
- •25.1.1. Прерывание беременности до 12 нед
- •25.1.2. Прерывание беременности в поздние сроки
- •25.1.3. Осложнения во время и после прерывания беременности в ранние и поздние сроки
- •25.2. Операции в последовом и послеродовом периодах
- •25.3. Операции, подготавливающие родовые пути
- •Isa. Искусственный разрыв плодного пузыря (амниотомия)
- •25.5. Операции, исправляющие положение
- •25.6.1. Операция наложения щипцов
- •25.7. Акушерские пособия и операции при тазовых предлежаниях плода
- •25.7.2. Извлечение плода за тазовый конец
- •25.7.3. Трудности и осложнения при акушерских пособиях и операциях при тазовых предлежаниях плода
- •25.8. Вакуум-экстракция плода
- •25.9. Кесарево сечение
- •25.9.1. Абдоминальное кесарево сечение
- •25.9.2. Ближайшие и отдаленные результаты операции кесарева сечения
- •25.9.4. Кесарево сечение на мертвой и умирающей беременной
- •25.10. Акушерские родоразрешающие операции
- •25.11. Плодоразрушающие операции
- •Глава 26
- •26.1. Особенности состояния новорожденных в раннем неонатальном периоде
- •26.2. Пограничные (особые) состояния и заболевания новорожденных
- •26.2.1. Транзиторные состояния
- •26.2.3. Инфекционные заболевания у новорожденных
- •26.2.4. Гемолитическая болезнь новорожденных
- •26.2.5. Синдром дыхательных расстройств
- •26.3. Уход за новорожденным
- •Глава 27
- •27.1. Хориоамнионит
- •27.3. Послеродовой эндометрит
- •27.4. Инфекция операционной раны после кесарева сечения
- •27.5. Послеродовой мастит
- •27.6. Сепсис. Септический шок
- •27.6.1. Сепсис
- •27.6.2. Септический шок
- •27.7. Акушерский перитонит
- •Глава 28
- •28.1. Обезболивание родов
- •28.2. Обезболивание при акушерских операциях
- •Глава 29
- •29.1. Амбулаторная акушерско-гинекологическая помощь
- •29.2. Стационарная акушерская помощь
- •29.3. Перинатальные центры
- •29.4. Материнская смертность и пути ее снижения
- •29.5. Профилактика гнойно-септических заболеваний в акушерских стационарах
- •29.6. Перинатальная смертность и пути ее снижения
- •29.7. Медико-генетическое консультирование и пренатальная диагностика наследственных заболеваний
- •29.8. Планирование семьи
- •29.9. Экстракорпоральное оплодотворение
Глава 6
ФИЗИОЛОГИЯ ПОСЛЕРОДОВОГО ПЕРИОДА
6.1. Изменения в организме родильницы
Послеродовым, или пуэрперальным, называется период, в течение которого у родильницы заканчивается обратное развитие (инволюция) тех органов и систем, которые подверглись изменениям в связи с беременностью и родами. Обычно этот период с учетом индивидуальных особенностей течения беременности и родов продолжается 6—8 нед. Исключением являются молочные железы и гормональная система, функция которых достигает в течение первых нескольких дней послеродового периода своего максимального развития и продолжается в течение периода лактации.
6.1.1. Состояние гормонального гомеостаза
Эндокринные изменения в послеродовом периоде характеризуются резким понижением уровня плацентарных гормонов и восстановлением функции желез внутренней секреции. Время возобновления циклических гипотала-мо-гипофизарно-яичниковых взаимоотношений и менструальной функции колеблется в широких пределах и согласуется в основном с лактацией.
Интервал между родоразрешением и появлением овуляторных циклов составляет примерно 49 дней у некормящих и 112 — у кормящих родильниц.
Для начала лактации требуется воздействие на молочную железу эстрогенов, прогестерона, высокого уровня пролактина (ПРЛ). В последующем секреция молока регулируется гипоталамо-гипофизарной системой и состоит из 2 взаимосвязанных процессов: молокообразования и его выделения. Основными гормонами, ответственными за установление и поддержание лактации, являются пролактин и окситоцин.
Уровень сывороточного пролактина непосредственно после родов обычно высокий, но спустя 48 ч понижается даже у кормящих грудью, а затем постепенно повышается к концу 2-й недели и сохраняется в течение всего периода лактации на высоком уровне.
Выброс в кровь пролактина и окситоцина может обусловливаться раздражением сосков молочной железы. Именно поэтому прикладывание новорожденного к груди в течение первого часа после рождения положительно влияет на становление лактации и сокращение матки.
Максимальное повышение уровня пролактина в ответ на кормление происходит через 30 мин независимо от его исходного значения. На концентрацию пролактина влияет полнота опорожнения молочной железы в результате кормления или сцеживания.
Наряду с изменением уровня половых гормонов в послеродовом периоде постепенно восстанавливается функция всех желез внутренней секреции.
Объем щитовидной железы возвращается к нормальному значению в
240
течение 12 нед послеродового периода, а уровень основных ее гормонов — Т4 и ТЗ — в течение 4 нед.
Одновременно в послеродовом периоде меняется синтез инсулина, глю-кокортикоидов и минералокортикоидов, что отражается на общих процессах обмена веществ и обратном развитии систем организма, измененных во время беременности.
6.1.2. Половые органы и молочные железы
Матка. Непосредственно после окончания третьего периода родов происходит значительное сокращение матки, которая становится шаровидной, несколько сплющенной в переднезаднем направлении. Ее дно находится на 15—16 см выше лобка. Толщина стенок матки, наибольшая в области дна (4—5 см), постепенно уменьшается по направлению к шейке матки, где толщина мышц всего 0,5 см. В полости матки находится небольшое количество сгустков крови. Поперечный размер матки составляет 12—13 см, длина полости от наружного зева до дна — 15—18 см, масса — около 1000 г. Шейка матки свободно проходима для кисти руки (рис. 6.1, а). Вследствие быстрого уменьшения объема матки стенки полости имеют складчатый характер, а в дальнейшем постепенно разглаживаются. Наиболее выраженные изменения стенки матки отмечаются в месте расположения плаценты — плацентарной площадки, которая представляет собой раневую шероховатую поверхность с тромбами в области сосудов. На других участках обнаруживаются части децидуальной оболочки, остатки желез, из которых впоследствии восстанавливается эндометрий. Сохраняются периодические сократительные движения маточной мускулатуры преимущественно в области дна. Большая подвижность матки обусловлена растяжением и расслаблением ее связочного аппарата и тазового дна, поэтому переполненный мочевой пузырь может значительно поднимать матку вверх. В то же время при надавливании на дно матки при опорожненном мочевом пузыре можно опустить ее шейку до половой щели.
В течение последующей недели за счет инволюции матки масса ее уменьшается до 500 г, к концу 2-й недели — до 350 г, 3-й—до 250 г, к концу послеродового периода, как и во внебеременном состоянии, — 50 г.
Масса матки в послеродовом периоде уменьшается за счет постоянного тонического сокращения мышечных волокон, что способствует снижению кровоснабжения и как следствие — гипотрофии и даже атрофии отдельных волокон. Большая часть сосудов облитерируется.
Инволюция шейки матки происходит несколько медленнее, чем тела. Через 10—12 ч после родов начинает сокращаться внутренний зев, уменьшаясь до 5—6 см в диаметре.
Наружный зев за счет тонкой мышечной стенки остается почти прежним. Канал шейки матки в связи с этим имеет воронкообразную форму. Через сутки канал суживается (рис. 6.1, б). К 10-м суткам внутренний зев практически закрыт. Формирование наружного зева происходит медленнее, поэтому окончательное формирование шейки матки происходит к концу 13-й недели послеродового периода. Первоначальная форма наружного зева не восстанавливается вследствие происшедших перерастяжения и надрывов в боковых отделах во время родов. Маточный зев имеет вид поперечной щели, шейка матки имеет цилиндрическую форму, а не коническую, как до родов.
241
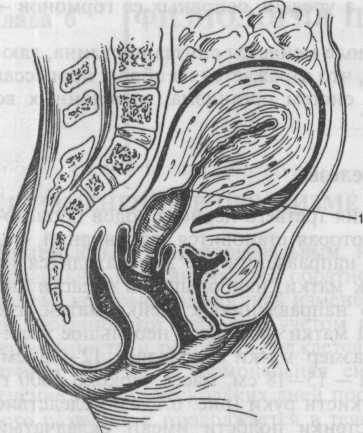
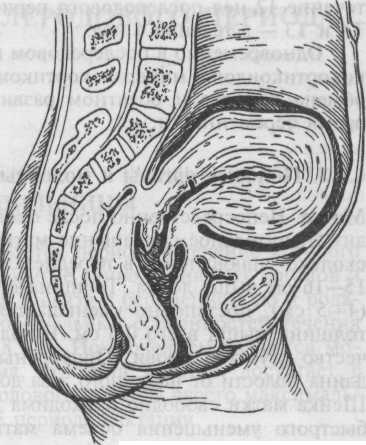
а б
Рис.6.1. Родовой канал. Состояние верхнего и нижнего сегментов.
а — сразу после родов: 1 — граница между верхним и нижним сегментами матки; б — на 2-е сутки после родов.
Эпителизация внутренней поверхности матки заканчивается к концу 10-х суток, за исключением плацентарной площадки, заживление которой происходит к концу 3-й недели. Остатки децидуальной оболочки и сгустки крови под действием протеолитических ферментов отторгаются и расплавляются в послеродовом периоде с 4-го по 10-й день.
В глубоких слоях внутренней поверхности матки, преимущественно в подэпителиальном слое, при микроскопии обнаруживают мелкоклеточную инфильтрацию, образующуюся на 2—4-й день после родов в виде грануляционного вала. Этот барьер преграждает проникновение микроорганизмов в стенку; в полости матки они уничтожаются за счет действия протеолитических ферментов макрофагов, биологически активных веществ и др. В процессе инволюции матки мелкоклеточная инфильтрация постепенно исчезает.
Отделяемое из матки в различные дни послеродового периода имеет различный характер и называется лохиями (от греч. lochia — роды). В первые 2—3 дня после родов — это кровяные выделения (lochia rubra), с 3—4-го дня до конца первой недели лохии становятся серозно-сукровичными (lochia serosa), а с 10-го дня желтовато-белый цвет с большой примесью лейкоцитов (lochia alba), к которым постепенно (с 3-й недели) примешивается слизь из шеечного канала. На 5—6-й неделе выделения из матки прекращаются и имеют такой же характер, как и до беременности.
Общее количество лохий в первые 8 дней послеродового периода достигает 500—1000 г; у них щелочная реакция, специфический (прелый) запах. Если по каким-либо причинам происходит задержка лохий в полости матки, то образуется лохиометра. В случае присоединения инфекции может развиться воспалительный процесс — эндометрит.
242
Маточные трубы в течение первых 2 нед освобождаются от избыточного кровенаполнения, отека и приобретают исходный до беременности вид.
Яичники. В конце беременности в яичниках можно обнаружить созревающие фолликулы. Однако овуляции не происходит, так как тормозящее действие на гипоталамо-гипофизарную систему оказывают гормоны фето-плацентарного комплекса, а после родов — функционирующие молочные железы.
После прекращения кормления грудью менструальная функция возобновляется. Однако возможно наступление овуляции, а следовательно, и беременности в течение первых месяцев после родов.
Влагалище. Просвет влагалища у первородящих, как правило, не возвращается к своему первоначальному состоянию, а остается шире; складки на стенках влагалища выражены слабее. В первые недели послеродового периода объем влагалища сокращается. Отечность, гиперемия, ссадины влагалища исчезают. От девственной плевы остаются сосочки (carunculae rnyrtiformis).
Связочный аппарат матки восстанавливается в основном к концу 3-й недели после родов.
Мышцы промежности, если они не травмированы, начинают восстанавливать свою функцию уже в первые дни и приобретают обычный тонус к 10—12-му дню послеродового периода. Мышцы передней брюшной стенки постепенно восстанавливают свой тонус к 6-й неделе послеродового периода.
Молочные железы. В послеродовом периоде в молочных железах происходят следующие процессы:
маммогенез — развитие молочной железы;
лактогенез — инициация секреции молока;
галактопоэз — поддержание секреции молока;
галактокинез — удаление молока из железы.
Окончательная дифференцировка молочной железы заканчивается за несколько дней до родов. В течение 48 ч после родов железистые клетки становятся высокими, с обильным содержанием шероховатой эндоплазма-тической сети, хорошо развитым аппаратом Гольджи (пластинчатый комплекс) и большим количеством микроворсин на апикальной поверхности клеток, хорошо развитой эндоплазматической сетью. Альвеолы наполняются молоком, вследствие чего эпителиальные клетки становятся распластанными и деформированными.
Кровоток в молочной железе значительно увеличивается в течение беременности и в дальнейшем во время лактации. Отмечается тесная корреляция скорости кровотока и скорости секреции молока. Накопленное в альвеолах молоко не может пассивно поступать в протоки. Для этого необходимо сокращение окружающих протоки миоэпителиальных клеток. Они сокращают альвеолы и проталкивают молоко в протоковую систему, что ведет к его выделению. Миоэпителиальные клетки, подобно клеткам мио-метрия, имеют специфические рецепторы к окситоцину.
Адекватное выделение молока является важным фактором успешной лактации. Во-первых, при этом альвеолярное молоко доступно для ребенка, и, во-вторых, удаление молока из альвеол необходимо для продолжения его секреции. Поэтому частое кормление и опорожнение молочной железы улучшают его продукцию.
243
Увеличение продукции молока обычно достигается путем увеличения частоты кормления, включая кормление в ночное время, а в случае недостаточной сосательной активности у новорожденного — кормлением поочередно то одной, то другой молочными железами. После прекращения лактации молочная железа обычно принимает первоначальные размеры, хотя железистая ткань полностью не регрессирует.
Состав грудного молока. Секрет молочных желез, выделяющийся в первые 2—3 дня после родов, называется молозивом, секрет, выделяющийся на 3—4-й день лактации, — переходным молоком, которое постепенно превращается в зрелое грудное молоко.
Молозиво (colostrum). Его цвет зависит от входящих в состав молозива каротиноидов. Относительная плотность молозива 1,034; плотные вещества составляют 12,8 %. В состав молозива входят молозивные тельца, лейкоциты и молочные шарики. Молозивные тельца, происхождение которых неясно, представляют собой большие, крупные, иногда не совсем правильной формы клетки с нечетким и бледно окрашивающимся ядром и мелкими жировыми включениями. Среди лейкоцитов встречаются сегмен-тоядерные лейкоциты и лимфоциты, которые играют большую роль в иммунитете новорожденного. Молозиво богаче зрелого грудного молока белками, жирами и минеральными веществами, но беднее углеводами. Энергетическая ценность молозива очень высокая: в 1-й день лактации составляет 150 ккал/100 мл, во 2-й — ПО ккал/100 мл, в 3-й — 80 ккал/100 мл.
Аминокислотный состав молозива занимает промежуточное положение между аминокислотным составом грудного молока и плазмой крови.
Общее содержание в молозиве иммуноглобулинов (являющихся в основном антителами) классов A, G, М и D превышает их концентрацию в грудном молоке, являясь активной защитой организма новорожденного.
В молозиве содержится также большое количество олеиновой и лино-левой кислот, фосфолипидов, холестерина, триглицеридов, являющихся необходимыми структурными элементами клеточных мембран, миелинизиро-ванных нервных волокон и др. В состав углеводов, кроме глюкозы, входят сахароза, мальтоза и лактоза. На 2-й день лактации отмечено наибольшее количество р-лактозы, которая стимулирует рост бифидобактерий, препятствующих размножению патогенных микроорганизмов в кишечнике. В молозиве в большом количестве представлены также минеральные вещества, витамины, ферменты, гормоны и простагландины.
Грудное молоко является наилучшим видом пищи для ребенка первого года жизни. Количество и соотношение основных ингредиентов, входящих в состав женского молока, обеспечивают оптимальные условия для их переваривания и всасывания в желудочно-кишечном тракте ребенка. Различие между женским и коровьим молоком (наиболее часто используемым для кормления ребенка в отсутствие грудного молока) весьма существенно.
Белки женского молока относятся к идеальным, их биологическая ценность равна 100 %. В состав грудного молока входят белковые фракции, идентичные сыворотке крови. В белках грудного молока значительно больше альбуминов, в то время как в коровьем молоке больше казеиногена.
Изначально содержание белка и солей высокое, но в течение 1-й недели с момента установления секреции молока — оно снижается на 10—25 % и затем уменьшается более медленно с увеличением периода лактации. Вли-
244
яние пищевых белков на содержание белка в молоке ограничено. Поступление протеинов с пищей скорее влияет на общее количество продуцируемого молока, чем на содержание в нем белка. Концентрация лактозы быстро увеличивается в течение 1-й недели с последующим снижением.
В молоке при преждевременных родах содержатся более высокие концентрации необходимых длинноцепочечных и полиненасыщенных жирных кислот, чем в молоке при родах в срок, что является достаточным для поддержания роста мозга у преждевременно рожденных детей.
После преждевременных родов концентрация белка и небелкового азота в молоке выше, а концентрация лактозы ниже, чем в молоке у женщин, родивших в срок.
Молочные железы являются также частью иммунной системы, специфически адаптированной для обеспечения иммунной защиты новорожденного от инфекций желудочно-кишечного и респираторного тракта.
Клеточный состав молока представлен в основном моноцитами (70— 80 %), которые дифференцируются в макрофаги в момент их прохождения через эпителий, около 15—20 % составляют нейтрофилы и около 10 % — лимфоциты, включая В- и Т-лимфоциты. Общее количество лейкоцитов в молоке в первые дни лактации составляет 1—2 млн в 1 мл. Затем их концентрация снижается.
6.1.3. Сердечно-сосудистая система
После родоразрешения объем циркулирующей крови (ОЦК) снижается на 13,1 %, объем циркулирующей плазмы (ОЦП) — на 13 %, объем циркулирующих эритроцитов (ОЦЭ) — на 13,6 %.
Снижение ОЦК в раннем послеродовом периоде в 2—2,5 раза превышает величину кровопотери и обусловлено депонированием крови в органах брюшной полости при снижении внутрибрюшного давления непосредственно после родов.
В последующем ОЦК и ОЦП увеличиваются за счет перехода внеклеточной жидкости в сосудистое русло.
ОЦЭ и содержание циркулирующего гемоглобина остаются сниженными на протяжении всего послеродового периода.
Частота сердечных сокращений (ЧСС), ударный объем и сердечный выброс сразу после родов остаются повышенными и в некоторых случаях более высокими в течение 30—60 мин. В течение первой недели послеродового периода определяются исходные значения этих показателей. До 4-го дня послеродового периода может наблюдаться транзиторное повышение систолического и диастолического давления примерно на 5 %.
Количество тромбоцитов возрастает в течение 2 нед после родов. Фиб-ринолитическая активность повышается в первые 1—4 дня послеродового периода и возвращается к нормальному уровню в течение 1-й недели. Концентрация фибриногена постепенно уменьшается в течение 2 нед. Изменения гемостаза в сочетании с травматизацией сосудов и малой подвижностью женщины представляют высокий риск развития тромбоэмболичес-ких осложнений в послеродовом периоде, особенно после оперативного родоразрешения.
245
6.1.4. Мочевыделительная система
Сразу после родов наблюдаются гипотония мочевого пузыря и снижение его вместимости. Гипотонию мочевого пузыря усугубляют длительные роды и применение эпидуральной анестезии. Гипотония мочевого пузыря обусловливает затруднение и нарушение мочеиспускания. Родильница может не ощущать позывов на мочеиспускание или они становятся болезненными.
Клубочковая фильтрация, клиренс эндогенного креатинина, увеличенные во время беременности, возвращаются к нормальным параметрам к 8-й неделе послеродового периода.
Почечный кровоток уменьшается в течение послеродового периода. Нормальный его уровень окончательно устанавливается в среднем к 5—6-й неделе после родов. Причины длительной регрессии почечного кровотока неизвестны.
