
- •Глава 1. Основные этапы развития акушерства. Перинатология 15
- •Глава 2. Анатомия и физиология женской репродуктивной системы 30
- •Глава 3. Физиология беременности 59
- •Глава 4. Диагностика и ведение беременности 115
- •Глава 5. Физиология родов 186
- •Глава 10. Внематочная беременность 303
- •Глава 11. Переношенная беременность 320
- •Глава 12. Экстрагенитальные и сопутствующие гинекологические заболева ния при беременности 328
- •Глава 26. Основы физиологии и патологии новорожденною. Н.Н.Володин 714
- •Глава 27. Послеродовые гнойно-септические заболевания 746
- •Глава 28. Обезболивание в акушерстве. И.В.Лрошина 768
- •Глава 29. Организация акушерско-гинекологической помощи 779
- •Глава 1
- •1.1. Основные этапы развития акушерства
- •1.2. Перинатология
- •Глава 2
- •2.1. Анатомия женских половых органов
- •2.1.1. Женский таз
- •2.1.2. Наружные и внутренние половые органы
- •2.1.3. Таз с акушерской точки зрения
- •2.2. Физиология женской репродуктивной системы. Менструальный цикл
- •2 4 В 8 10 14 Дни цикла
- •Глава 3
- •3.1. Оплодотворение. Ранний эмбриогенез
- •3.1.1. Оплодотворение
- •Головка Тело Хвост
- •11 Эндометрий
- •3.1.2. Ранний эмбриогенез
- •3.2. Плацента
- •3.2.1. Развитие и функции плаценты
- •16 20 24 28 32 36 Недели беременности
- •3.3. Физиология плода
- •3.6. Изменения в организме женщины при беременности
- •Глава 4
- •4.1. Диагностика беременности
- •4.2. Обследование беременной
- •4.2.1. Опрос
- •4.2.4. Признаки
- •4.3. Дополнительные методы исследования в акушерстве и перинатологии
- •4.3.1. Методы получения информации о сердечной деятельности плода
- •4.3.1.1. Фоно- и электрокардиография
- •4.3.1.2. Кардиотокография
- •4.3.2. Ультразвуковое сканирование (эхография)
- •4.3.5. Ультразвуковое исследование головного мозга (нейросонография) новорожденного
- •4.3.7. Кольпоцитологическое исследование
- •4.3.10. Исследование крови плода и новорожденного
- •4.3.11. Биопсия (аспирация) ворсин хориона
- •4.3.12. Фетоскопия
- •4.4. Ведение беременности
- •4.4.1. Основы рационального питания беременных
- •4.5. Антенатальная диагностика состояния плода
- •Глава 5
- •5.1. Причины наступления родов
- •5.4.4. Теории механизма родов
- •5.5. Клиническое течение родов
- •5.5.1. Течение родов в периоде раскрытия
- •5.6.2. Ведение родов в периоде изгнания
- •5.6.4. Ведение последового периода
- •Глава 6
- •6.1. Изменения в организме родильницы
- •6.1.1. Состояние гормонального гомеостаза
- •6.1.5. Органы пищеварения
- •Глава 7
- •7.2. Диагностика
- •7.3. Механизм родов
- •7.4. Течение беременности и родов
- •7.5. Ведение беременности и родов
- •Глава 8
- •8.1. Клиническая картина и диагностика
- •8.2. Ведение беременности
- •8.3. Течение родов
- •Глава 9
- •9.1. Самопроизвольный аборт (выкидыш)
- •9.1.1. Угрожающий аборт
- •9.1.2. Начавшийся аборт
- •9.1.5. Септический аборт
- •9.2. Привычный выкидыш
- •9.3. Привычное невынашивание
- •9.4. Преждевременные роды
- •9.4.1. Быстрые преждевременные роды
- •9.4.3. Ведение преждевременных родов при дородовом излитии околоплодных вод
- •9.5. Характеристика недоношенного ребенка
- •Глава 10
- •10.1. Клиническая картина и диагностика
- •10.2. Клиническая картина и диагностика прерывания беременности по типу трубного аборта
- •10.3. Клиническая картина и диагностика разрыва маточной трубы
- •10.4. Клиническая картина и диагностика редких форм внематочной беременности
- •10.5. Дифференциальная диагностика эктопической беременности
- •10.6. Лечение при внематочной беременности
- •Глава 11
- •11.1. Клиническая картина и диагностика
- •11.3. Течение и ведение родов
- •Глава 12
- •12.1. Заболевания сердечно-сосудистой системы
- •12.1.1. Гипертоническая болезнь
- •12.1.2. Артериальная гипотензия
- •12.1.3. Заболевания вен
- •12.1.3.1. Варикозная болезнь нижних конечностей
- •12.1.3.2. Тромбозы вен, тромбофлебиты, тромбоэмболии
- •12.1.4. Пороки сердца
- •12.1.4.1. Приобретенные ревматические пороки сердца
- •12.1.4.2. Врожденные пороки сердца
- •12.1.4.3. Беременность и оперированное сердце
- •12.1.4.4. Родоразрешение беременных с пороками сердца
- •12.2. Заболевания органов дыхания
- •12.2.2. Пневмонии
- •12.3. Заболевания почек и мочевыводящих путей
- •12.3.1. Пиелонефрит беременных
- •12.3.2. Гломерулонефрит
- •12.3.3. Мочекаменная болезнь
- •12.4. Анемия и беременность
- •12.5. Заболевания нервной системы и органа зрения
- •12.5.1. Заболевания нервной системы
- •12.6. Заболевания органов пищеварения
- •12.7. Наследственная и врожденная тромбофилия. Тромбоцитопатии
- •12.7.1. Наследственная и врожденная тромбофилия
- •12.7.2. Тромбоцитопатии
- •12.7.2.1. Идиопатическая тромбоцитопеническая пурпура
- •12.7.2.2. Наследственные тромбоцитопатии
- •12.7.2.3. Болезни, связанные с недостаточностью пула накопления
- •12.8. Сахарный диабет
- •12.9. Заболевания, передаваемые половым путем
- •12.11. Патология половой системы
- •12.11.1. Миома матки
- •12.11.3. Врожденные аномалии половых органов
- •12.11.4. Инфантилизм
- •12.11.5. Рак шейки матки
- •Глава 13
- •Глава 14
- •14.1. Токсикозы
- •14.1.2. Слюнотечение
- •14.2.2. Лечение
- •14.2.4. Профилактика тяжелых форм гестозов
- •Глава 15
- •Глава 16
- •16.1. Эмбрио- и фетопатии
- •16.2. Врожденные пороки развития плода
- •16.2.2. Пороки развития почек и мочевыводящих путей
- •16.2.3. Врожденные пороки сердца
- •16.2.5. Аномалии лицевых структур, шеи и костной системы плода
- •16.3. Гипоксия плода
- •16.4. Внутриутробная инфекция
- •16.4.2. Внутриутробная бактериальная инфекция плода
- •16.5. Гестационная трофобластическая болезнь
- •16.6. Маловодие, многоводие
- •16.7. Аномалии пуповины
- •16.8. Плацентарная недостаточность
- •20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 Перцентили нед
- •Глава 17
- •17.2. Ведение родов при узком тазе. Клинически узкий таз
- •17.2.1. Ведение родов
- •17.3. Крупный плод
- •17.5. Выпадение пуповины
- •17.6. Асинклитические вставления головки
- •Глава 18
- •Глава 19
- •19.1. Переднеголовное предлежание
- •19.2. Лобное предлежание
- •Глава 20
- •20.1. Патологический подготовительный (прелиминарный) период
- •20.2. Первичная слабость родовой деятельности
- •9 10 11 12 13 14 15 16 17 Часы
- •20.3. Вторичная слабость родовой деятельности
- •20.4. Чрезмерно сильная родовая деятельность
- •20.5.2. Тетанус матки (тотальная дистония)
- •20.6. Профилактика аномалий родовой деятельности
- •Глава 21 кровотечения при поздних сроках беременности (аномалии расположения плаценты, преждевременная отслойка нормально расположенной плаценты)
- •21.1. Предлежание плаценты
- •21.2. Преждевременная отслойка нормально расположенной плаценты
- •21.3. Общие принципы обследования беременных при кровотечении
- •Глава 22
- •22.1. Патология последового периода
- •22.1.1. Задержка отделения плаценты
- •22.1.2. Кровотечение в последовом периоде
- •22.2. Патология послеродового периода
- •Глава 23
- •23.1. Разрывы вульвы, влагалища и промежности
- •23.2. Разрывы шейки матки
- •23.3. Разрывы матки
- •23.4. Ведение беременности и родов при наличии рубца на матке после ранее перенесенного кесарева сечения и других операций на матке
- •23.5. Выворот матки
- •23.6. Послеродовые свищи
- •23.7. Расхождение и разрыв лонного сочленения
- •Глава 24
- •24.1. Наследственные дефекты системы гемостаза
- •24.2. Геморрагический шок
- •24.4. Эмболия околоплодными водами
- •Глава 25
- •25.1. Искусственный аборт
- •25.1.1. Прерывание беременности до 12 нед
- •25.1.2. Прерывание беременности в поздние сроки
- •25.1.3. Осложнения во время и после прерывания беременности в ранние и поздние сроки
- •25.2. Операции в последовом и послеродовом периодах
- •25.3. Операции, подготавливающие родовые пути
- •Isa. Искусственный разрыв плодного пузыря (амниотомия)
- •25.5. Операции, исправляющие положение
- •25.6.1. Операция наложения щипцов
- •25.7. Акушерские пособия и операции при тазовых предлежаниях плода
- •25.7.2. Извлечение плода за тазовый конец
- •25.7.3. Трудности и осложнения при акушерских пособиях и операциях при тазовых предлежаниях плода
- •25.8. Вакуум-экстракция плода
- •25.9. Кесарево сечение
- •25.9.1. Абдоминальное кесарево сечение
- •25.9.2. Ближайшие и отдаленные результаты операции кесарева сечения
- •25.9.4. Кесарево сечение на мертвой и умирающей беременной
- •25.10. Акушерские родоразрешающие операции
- •25.11. Плодоразрушающие операции
- •Глава 26
- •26.1. Особенности состояния новорожденных в раннем неонатальном периоде
- •26.2. Пограничные (особые) состояния и заболевания новорожденных
- •26.2.1. Транзиторные состояния
- •26.2.3. Инфекционные заболевания у новорожденных
- •26.2.4. Гемолитическая болезнь новорожденных
- •26.2.5. Синдром дыхательных расстройств
- •26.3. Уход за новорожденным
- •Глава 27
- •27.1. Хориоамнионит
- •27.3. Послеродовой эндометрит
- •27.4. Инфекция операционной раны после кесарева сечения
- •27.5. Послеродовой мастит
- •27.6. Сепсис. Септический шок
- •27.6.1. Сепсис
- •27.6.2. Септический шок
- •27.7. Акушерский перитонит
- •Глава 28
- •28.1. Обезболивание родов
- •28.2. Обезболивание при акушерских операциях
- •Глава 29
- •29.1. Амбулаторная акушерско-гинекологическая помощь
- •29.2. Стационарная акушерская помощь
- •29.3. Перинатальные центры
- •29.4. Материнская смертность и пути ее снижения
- •29.5. Профилактика гнойно-септических заболеваний в акушерских стационарах
- •29.6. Перинатальная смертность и пути ее снижения
- •29.7. Медико-генетическое консультирование и пренатальная диагностика наследственных заболеваний
- •29.8. Планирование семьи
- •29.9. Экстракорпоральное оплодотворение
12.11. Патология половой системы
На течение беременности и родов влияют следующие патологические изменения половой системы: опухоли матки (миома или фиброма), новообразования яичников, врожденные аномалии развития половых органов, инфантилизм.
12.11.1. Миома матки
Миома матки (фибромиома) довольно часто (в 0,5—2,5 % случаев) выявляется во время беременности. Опухоль состоит из мышечных и фиброзных клеток в различных сочетаниях, имеет доброкачественный характер. У беременных миома наблюдается чаще в виде узлов различной величины, расположенных субсерозно и интерстициально. Субмукозное (подслизистое) расположение узлов встречается реже, так как при этом наблюдаются либо бесплодие, либо аборты в ранние сроки гестации.
Течение беременности может быть осложненным, сопровождаться прерыванием ее в ранние сроки гестации, развитием плацентарной недостаточности, следствием которой является гипотрофия или гипоксия плода.
381
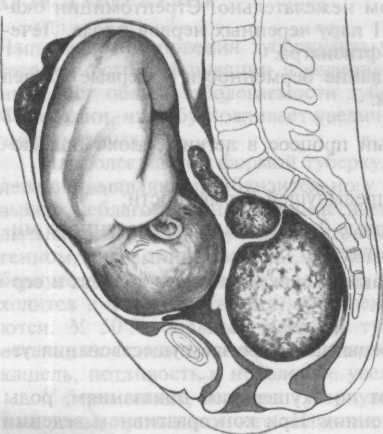
При низком расположении миоматозного узла значительного размера нередко выявляется тазовое предле-жание или косое положение плода. Узел миомы может препятствовать рождению головки плода (рис. 12.1). Во время беременности может наблюдаться нарушение питания в узле, что определяется недостаточным кровоснабжением и чаще асептическим некрозом ткани узла. В редких случаях возможен септический некроз миоматозного узла.
Рис. 12.1. Низкое расположение миоматозного узла.
Клиническая картина и диагностика. Миома матки в течение беременности может не проявляться клинически. При наличии узлов диагноз устанавливают при пальпации матки (узлы определяются как плотные образования). Уточнить наличие миомы матки любой локализации позволяет УЗИ.
При расположении плаценты в
проекции миоматозного узла нередко наблюдаются симптомы плацентарной недостаточности (см. Плацентарная недостаточность).
Ведение беременности. Абсолютных противопоказаний к сохранению беременности при миоме матки нет. Однако следует учитывать факторы, обусловливающие высокий риск развития осложнения исхода беременности: исходная величина матки, соответствующая 10—13 нед беременности; подслизистая и шеечная локализация узлов; длительность заболевания более 5 лет; нарушение питания в одном из узлов; консервативная миомэктомия со вскрытием полости матки и осложненным послеоперационным периодом.
На протяжении беременности следует тщательно следить за состоянием плода, своевременно проводя терапию, направленную на лечение плацентарной недостаточности. При появлении симптомов нарушения кровотока в миоматозном узле показаны препараты, улучшающие кровоток: 1) спазмолитики (но-шпа, баралгин, папаверин); 2) инфузионная терапия с включением таких компонентов, как трентал, реополиглюкин. Если нарушение кровотока в узле происходит во II—III триместре беременности, то целесообразно назначать инфузионные среды в сочетании с р-адреномиметиками (партусистен, алупент, бриканил, гинипрал).
Отсутствие эффекта от лечения является показанием к чревосечению и вылущиванию миоматозного узла. Операция с целью удаления миоматозного узла путем вылущивания его или отсечения от основания также необходима, если во время беременности обнаруживают миоматозный узел на тонком основании, вызывающий болевые ощущения. В послеоперационном периоде продолжают терапию, направленную на снижение сократительной деятельности матки, т.е. на предупреждение прерывания беременности. Беременные с миоматозными узлами, подвергшиеся миомэктомии, должны
382
быть госпитализированы за 2—3 нед до родов, остальные — за 1 нед. Во время беременности в силу ряда причин (низкое расположение узлов, препятствующих рождению ребенка, выраженная гипотрофия плода, гипоксия) нередко встает вопрос о плановом кесаревом сечении. Кесарево сечение необходимо производить в тех случаях, когда, помимо миомы матки, отмечаются другие осложняющие факторы: гипоксия плода, возраст первородящей более 30 лет, неправильное положение плода, перенашивание беременности, гестоз и др.
Ведение родов. Роженицы с миомой матки представляют собой группу высокого риска развития осложнений исхода родов для матери и плода. Во время родов могут наблюдаться слабость родовой деятельности, гипотоническое кровотечение в третьем периоде и сразу после родов. Плод в процессе родов нередко страдает от гипоксии вследствие неполноценности маточного кровотока. В связи с этим как в конце беременности, так и в начале родов нередко встает вопрос об абдоминальном родоразрешении.
После извлечения ребенка во время кесарева сечения проводят тщательное исследование матки с внутренней и внешней сторон и решают вопрос о дальнейшем ведении больной. Тактика заключается в следующем: интер-стициальные узлы малого размера могут быть оставлены, при умеренных размерах узлов и интерстициально-субсерозном их расположении, особенно при субсерозной локализации, узлы вылущивают (ложе зашивают или коагулируют), наличие больших узлов на широком основании являются показанием к надвлагалищной ампутации матки. Кроме того, имеют значение наличие живых детей у роженицы и ее возраст.
В случае родов через естественные родовые пути необходим постоянный мониторный контроль за сердцебиением плода и сократительной деятельностью матки. Введение окситоцина для ее усиления не рекомендуется. При слабости родовой деятельности и гипоксии плода показано кесарево сечение.
В третьем периоде родов производят ручное отделение плаценты и выделение последа, ручное обследование матки, чтобы исключить наличие субмукозных узлов. Роженице вводят сокращающие матку средства.
В раннем послеоперационном периоде также могут отмечаться симптомы нарушения питания узлов. При этом проводят спазмолитическую и инфузионную терапию. Отсутствие эффекта от терапии служит показанием к оперативному вмешательству лапароскопическим и лапаротомическим доступом.
12.11.2. Новообразования яичников
Новообразования яичников выявляют у 0,1 — 1,5 % беременных. Структура их различна: кисты, истинные опухоли яичника, рак яичника. Начало формирования новообразований яичников определить чрезвычайно сложно, так как клинические проявления чаще всего не выражены, если отсутствует болезненность при их смещении или перекрутке ножки.
Клиническая картина и диагностика. В связи с невыраженностью клинической картины новообразования яичников в I триместре беременности выявляют при двуручном влагалищно-абдоминальном исследовании; при больших сроках беременности их можно обнаружить при пальпации живота или влагалищном исследовании (рис. 12.2). Образование различной величины и консистенции определяют сбоку от матки, при
383

расположении образования за маткой обнаружить его сложно. Ценным дополнительным методом при выявления новообразования яичников является УЗИ.
При перекрутке ножки образования или разрыве капсулы появляются симптомы острого живота: боли, тошнота, рвота, тахикардия, об-ложенность языка, болезненность при пальпации, симптомы раздражения брюшины.
Рис. 12.2. Беременность и киста яичника. 1 — киста; 2 — беременная матка.
Ведение беременности и родов. В отсутствие данных, свидетельствующих о злокачественности новообразования яичников, и клинических симптомов острого живота удалять образование не следует. В этом случае необходимо проводить наблюдение за беременной.
Если выявляются болевые ощущения из-за подвижности образования, то следует провести оперативное вмешательство и удалить измененные придатки матки. При этом стараются как можно бережнее относиться к матке. В I триместре можно использовать как лапаротомический, так и лапароскопический доступ.
При появлении клинических симптомов острого живота производят оперативное вмешательство и удаляют образование с его последующим гистологическим исследованием. В послеоперационном периоде проводят терапию, направленную на сохранение беременности.
Обнаружение рака яичника является показанием к операции независимо от срока беременности. На первом этапе можно удалить измененные яичники и сальник. После достижения жизнеспособности плода осуществляют кесарево сечение и экстирпацию матки. В последующем проводят химиотерапию.
Ведение родов зависит от того, препятствует ли опухоль рождению ребенка. Если препятствует, то производят кесарево сечение и удаляют измененные придатки матки. Вторые придатки следует обязательно тщательно осмотреть.
Обычно новообразования яичников не создают препятствия для прохождения плода по родовым путям и роды заканчиваются благополучно. В послеродовом периоде в зависимости от характера образования решают вопрос о его удалении.
