
- •Глава 1. Основные этапы развития акушерства. Перинатология 15
- •Глава 2. Анатомия и физиология женской репродуктивной системы 30
- •Глава 3. Физиология беременности 59
- •Глава 4. Диагностика и ведение беременности 115
- •Глава 5. Физиология родов 186
- •Глава 10. Внематочная беременность 303
- •Глава 11. Переношенная беременность 320
- •Глава 12. Экстрагенитальные и сопутствующие гинекологические заболева ния при беременности 328
- •Глава 26. Основы физиологии и патологии новорожденною. Н.Н.Володин 714
- •Глава 27. Послеродовые гнойно-септические заболевания 746
- •Глава 28. Обезболивание в акушерстве. И.В.Лрошина 768
- •Глава 29. Организация акушерско-гинекологической помощи 779
- •Глава 1
- •1.1. Основные этапы развития акушерства
- •1.2. Перинатология
- •Глава 2
- •2.1. Анатомия женских половых органов
- •2.1.1. Женский таз
- •2.1.2. Наружные и внутренние половые органы
- •2.1.3. Таз с акушерской точки зрения
- •2.2. Физиология женской репродуктивной системы. Менструальный цикл
- •2 4 В 8 10 14 Дни цикла
- •Глава 3
- •3.1. Оплодотворение. Ранний эмбриогенез
- •3.1.1. Оплодотворение
- •Головка Тело Хвост
- •11 Эндометрий
- •3.1.2. Ранний эмбриогенез
- •3.2. Плацента
- •3.2.1. Развитие и функции плаценты
- •16 20 24 28 32 36 Недели беременности
- •3.3. Физиология плода
- •3.6. Изменения в организме женщины при беременности
- •Глава 4
- •4.1. Диагностика беременности
- •4.2. Обследование беременной
- •4.2.1. Опрос
- •4.2.4. Признаки
- •4.3. Дополнительные методы исследования в акушерстве и перинатологии
- •4.3.1. Методы получения информации о сердечной деятельности плода
- •4.3.1.1. Фоно- и электрокардиография
- •4.3.1.2. Кардиотокография
- •4.3.2. Ультразвуковое сканирование (эхография)
- •4.3.5. Ультразвуковое исследование головного мозга (нейросонография) новорожденного
- •4.3.7. Кольпоцитологическое исследование
- •4.3.10. Исследование крови плода и новорожденного
- •4.3.11. Биопсия (аспирация) ворсин хориона
- •4.3.12. Фетоскопия
- •4.4. Ведение беременности
- •4.4.1. Основы рационального питания беременных
- •4.5. Антенатальная диагностика состояния плода
- •Глава 5
- •5.1. Причины наступления родов
- •5.4.4. Теории механизма родов
- •5.5. Клиническое течение родов
- •5.5.1. Течение родов в периоде раскрытия
- •5.6.2. Ведение родов в периоде изгнания
- •5.6.4. Ведение последового периода
- •Глава 6
- •6.1. Изменения в организме родильницы
- •6.1.1. Состояние гормонального гомеостаза
- •6.1.5. Органы пищеварения
- •Глава 7
- •7.2. Диагностика
- •7.3. Механизм родов
- •7.4. Течение беременности и родов
- •7.5. Ведение беременности и родов
- •Глава 8
- •8.1. Клиническая картина и диагностика
- •8.2. Ведение беременности
- •8.3. Течение родов
- •Глава 9
- •9.1. Самопроизвольный аборт (выкидыш)
- •9.1.1. Угрожающий аборт
- •9.1.2. Начавшийся аборт
- •9.1.5. Септический аборт
- •9.2. Привычный выкидыш
- •9.3. Привычное невынашивание
- •9.4. Преждевременные роды
- •9.4.1. Быстрые преждевременные роды
- •9.4.3. Ведение преждевременных родов при дородовом излитии околоплодных вод
- •9.5. Характеристика недоношенного ребенка
- •Глава 10
- •10.1. Клиническая картина и диагностика
- •10.2. Клиническая картина и диагностика прерывания беременности по типу трубного аборта
- •10.3. Клиническая картина и диагностика разрыва маточной трубы
- •10.4. Клиническая картина и диагностика редких форм внематочной беременности
- •10.5. Дифференциальная диагностика эктопической беременности
- •10.6. Лечение при внематочной беременности
- •Глава 11
- •11.1. Клиническая картина и диагностика
- •11.3. Течение и ведение родов
- •Глава 12
- •12.1. Заболевания сердечно-сосудистой системы
- •12.1.1. Гипертоническая болезнь
- •12.1.2. Артериальная гипотензия
- •12.1.3. Заболевания вен
- •12.1.3.1. Варикозная болезнь нижних конечностей
- •12.1.3.2. Тромбозы вен, тромбофлебиты, тромбоэмболии
- •12.1.4. Пороки сердца
- •12.1.4.1. Приобретенные ревматические пороки сердца
- •12.1.4.2. Врожденные пороки сердца
- •12.1.4.3. Беременность и оперированное сердце
- •12.1.4.4. Родоразрешение беременных с пороками сердца
- •12.2. Заболевания органов дыхания
- •12.2.2. Пневмонии
- •12.3. Заболевания почек и мочевыводящих путей
- •12.3.1. Пиелонефрит беременных
- •12.3.2. Гломерулонефрит
- •12.3.3. Мочекаменная болезнь
- •12.4. Анемия и беременность
- •12.5. Заболевания нервной системы и органа зрения
- •12.5.1. Заболевания нервной системы
- •12.6. Заболевания органов пищеварения
- •12.7. Наследственная и врожденная тромбофилия. Тромбоцитопатии
- •12.7.1. Наследственная и врожденная тромбофилия
- •12.7.2. Тромбоцитопатии
- •12.7.2.1. Идиопатическая тромбоцитопеническая пурпура
- •12.7.2.2. Наследственные тромбоцитопатии
- •12.7.2.3. Болезни, связанные с недостаточностью пула накопления
- •12.8. Сахарный диабет
- •12.9. Заболевания, передаваемые половым путем
- •12.11. Патология половой системы
- •12.11.1. Миома матки
- •12.11.3. Врожденные аномалии половых органов
- •12.11.4. Инфантилизм
- •12.11.5. Рак шейки матки
- •Глава 13
- •Глава 14
- •14.1. Токсикозы
- •14.1.2. Слюнотечение
- •14.2.2. Лечение
- •14.2.4. Профилактика тяжелых форм гестозов
- •Глава 15
- •Глава 16
- •16.1. Эмбрио- и фетопатии
- •16.2. Врожденные пороки развития плода
- •16.2.2. Пороки развития почек и мочевыводящих путей
- •16.2.3. Врожденные пороки сердца
- •16.2.5. Аномалии лицевых структур, шеи и костной системы плода
- •16.3. Гипоксия плода
- •16.4. Внутриутробная инфекция
- •16.4.2. Внутриутробная бактериальная инфекция плода
- •16.5. Гестационная трофобластическая болезнь
- •16.6. Маловодие, многоводие
- •16.7. Аномалии пуповины
- •16.8. Плацентарная недостаточность
- •20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 Перцентили нед
- •Глава 17
- •17.2. Ведение родов при узком тазе. Клинически узкий таз
- •17.2.1. Ведение родов
- •17.3. Крупный плод
- •17.5. Выпадение пуповины
- •17.6. Асинклитические вставления головки
- •Глава 18
- •Глава 19
- •19.1. Переднеголовное предлежание
- •19.2. Лобное предлежание
- •Глава 20
- •20.1. Патологический подготовительный (прелиминарный) период
- •20.2. Первичная слабость родовой деятельности
- •9 10 11 12 13 14 15 16 17 Часы
- •20.3. Вторичная слабость родовой деятельности
- •20.4. Чрезмерно сильная родовая деятельность
- •20.5.2. Тетанус матки (тотальная дистония)
- •20.6. Профилактика аномалий родовой деятельности
- •Глава 21 кровотечения при поздних сроках беременности (аномалии расположения плаценты, преждевременная отслойка нормально расположенной плаценты)
- •21.1. Предлежание плаценты
- •21.2. Преждевременная отслойка нормально расположенной плаценты
- •21.3. Общие принципы обследования беременных при кровотечении
- •Глава 22
- •22.1. Патология последового периода
- •22.1.1. Задержка отделения плаценты
- •22.1.2. Кровотечение в последовом периоде
- •22.2. Патология послеродового периода
- •Глава 23
- •23.1. Разрывы вульвы, влагалища и промежности
- •23.2. Разрывы шейки матки
- •23.3. Разрывы матки
- •23.4. Ведение беременности и родов при наличии рубца на матке после ранее перенесенного кесарева сечения и других операций на матке
- •23.5. Выворот матки
- •23.6. Послеродовые свищи
- •23.7. Расхождение и разрыв лонного сочленения
- •Глава 24
- •24.1. Наследственные дефекты системы гемостаза
- •24.2. Геморрагический шок
- •24.4. Эмболия околоплодными водами
- •Глава 25
- •25.1. Искусственный аборт
- •25.1.1. Прерывание беременности до 12 нед
- •25.1.2. Прерывание беременности в поздние сроки
- •25.1.3. Осложнения во время и после прерывания беременности в ранние и поздние сроки
- •25.2. Операции в последовом и послеродовом периодах
- •25.3. Операции, подготавливающие родовые пути
- •Isa. Искусственный разрыв плодного пузыря (амниотомия)
- •25.5. Операции, исправляющие положение
- •25.6.1. Операция наложения щипцов
- •25.7. Акушерские пособия и операции при тазовых предлежаниях плода
- •25.7.2. Извлечение плода за тазовый конец
- •25.7.3. Трудности и осложнения при акушерских пособиях и операциях при тазовых предлежаниях плода
- •25.8. Вакуум-экстракция плода
- •25.9. Кесарево сечение
- •25.9.1. Абдоминальное кесарево сечение
- •25.9.2. Ближайшие и отдаленные результаты операции кесарева сечения
- •25.9.4. Кесарево сечение на мертвой и умирающей беременной
- •25.10. Акушерские родоразрешающие операции
- •25.11. Плодоразрушающие операции
- •Глава 26
- •26.1. Особенности состояния новорожденных в раннем неонатальном периоде
- •26.2. Пограничные (особые) состояния и заболевания новорожденных
- •26.2.1. Транзиторные состояния
- •26.2.3. Инфекционные заболевания у новорожденных
- •26.2.4. Гемолитическая болезнь новорожденных
- •26.2.5. Синдром дыхательных расстройств
- •26.3. Уход за новорожденным
- •Глава 27
- •27.1. Хориоамнионит
- •27.3. Послеродовой эндометрит
- •27.4. Инфекция операционной раны после кесарева сечения
- •27.5. Послеродовой мастит
- •27.6. Сепсис. Септический шок
- •27.6.1. Сепсис
- •27.6.2. Септический шок
- •27.7. Акушерский перитонит
- •Глава 28
- •28.1. Обезболивание родов
- •28.2. Обезболивание при акушерских операциях
- •Глава 29
- •29.1. Амбулаторная акушерско-гинекологическая помощь
- •29.2. Стационарная акушерская помощь
- •29.3. Перинатальные центры
- •29.4. Материнская смертность и пути ее снижения
- •29.5. Профилактика гнойно-септических заболеваний в акушерских стационарах
- •29.6. Перинатальная смертность и пути ее снижения
- •29.7. Медико-генетическое консультирование и пренатальная диагностика наследственных заболеваний
- •29.8. Планирование семьи
- •29.9. Экстракорпоральное оплодотворение
Глава 22
ПАТОЛОГИЯ ПОСЛЕДОВОГО И РАННЕГО ПОСЛЕРОДОВОГО ПЕРИОДОВ
22.1. Патология последового периода
Наиболее часто во время родов нарушается физиологическое течение третьего, последового, периода. Возможны такие осложнения, как задержка отделения плаценты и кровотечение.
22.1.1. Задержка отделения плаценты
Задержка отделения плаценты наблюдается при гипотонии матки, полно\ плотном прикреплении или приращении плаценты, аномалиях строения i расположения плаценты (прикрепление в нижнем маточном сегменте, угла: матки).
При гипотонии матки в связи с недостаточной сократительной способ ностью миометрия плацента не отделяется от плацентарной площадки Снижение сократительной способности миометрия может быть врожденные или приобретенным, обусловленным гормональной дисфункцией, порокам! развития матки, быстрым оперативным опорожнением матки, продолжи тельными родами, чрезмерным перерастяжением мышц матки (многоводие двойня, крупный плод), миомой матки. При гипотонии матки последовьи схватки или слабые, или отсутствуют длительное время после рождение плода. Последовый период характеризуется затяжным течением.
Особую роль в задержке отделения плаценты играют различные видь патологического прикрепления плаценты к стенке матки: плотное прикрепле ние (placenta adhaerens), истинное приращение (врастание) (placenta accre ta/increta, percreta). Приращение плаценты может быть полным (на всеи протяжении плацентарной площадки) или частичным. Полное приращени плаценты встречается крайне редко.
Наиболее частой формой патологического прикрепления плаценты яв ляется ее плотное прикрепление, когда имеется патологическое изменени губчатого слоя децидуальной оболочки, в котором при физиологически родах происходит отделение плаценты от стенки матки (рис. 22.1). В резуль тате воспалительных или различных дистрофических изменений губчатьи слой рубцово перерождается, из-за чего разрыв тканей в нем в третье! периоде родов невозможен и плацента не отделяется.
В некоторых случаях изменение децидуальной оболочки выражено на столько значительно, что компактный слой неразвит, губчатый и базальны; слои атрофируются, слой Нитабух (зона фибриноидной дегенерации) отсут ствует. В этих условиях один или более кателидонов плаценты непосредст венно прилежат к мышечному слою матки или иногда проникают в ег толщу (рис. 22.2). При этом речь идет об истинном приращении. В зависи мости от степени врастания ворсин в мышечную оболочку матки различаю placenta increta, когда она прорастает мышечный слой, и placenta percreta -
578

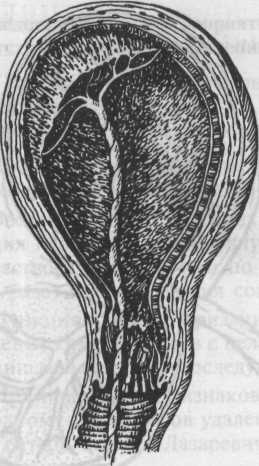
Рис. 22.1. Последовый период. Полное плотное прикрепление плаценты.
Рис. 22.2. Последовый период. Истинное приращение плаценты (ворсины проникают в глубь миометрия).
прорастание ворсинами всей толщи мышцы и серозного слоя матки. Placenta percreta встречается очень редко: по данным различных авторов, от 5 до 7 случаев на 70 тыс. родов.
Причинами развития дистрофических процессов в слизистом слое матки, способствующих плотному прикреплению или приращению плаценты, являются перенесенные ранее септические послеродовые и послеаборт-ные процессы (атрофический эндометрит), специфические поражения эндометрия (гонорея, туберкулез), чрезмерные выскабливания, наличие послеоперационных рубцов, например, после консервативных миомэктомий, кесарева сечения. Вероятность приращения плаценты повышается при расположении ее в области послеоперационного рубца или в местах, мало приспособленных для нидации яйцеклетки, например, в нижнем сегменте матки (placenta praevia), а также при пороках развития матки (перегородка при двурогой матке), новообразованиях матки (подслизистые миоматозные узлы). Приращение плаценты возможно также при снижении ферментативной активности базального слоя слизистой оболочки, препятствующей в норме внедрению ворсин в мышцу матки. Вместе с тем повышение протео-литической активности ворсин хориона способствует прорастанию не только всех слоев слизистой оболочки матки, но и мышечного слоя.
Распознавание форм патологического прикрепления плаценты возможно лишь при ручном исследовании матки с целью отделения плаценты. При наличии placenta adhaerens удается, как правило, рукой удалить все доли плаценты. При плаценте accreta/increta и percreta невозможно отделить плаценту от стенки без нарушения целостности матки. Нередко истинное приращение плаценты устанавливают при патоморфологическом и гистоло-
579
19*
 Рис.
22.3. Аномалии строения плаценты.
Рис.
22.3. Аномалии строения плаценты.
а — плацента с добавочной долькой; б — двухдолевая плацента; в — удвоение плаценты.
гическом исследовании матки, удаленной в связи с гипотонией ее и массивным кровотечением в послеродовом периоде.
Существует связь нарушения отделения плаценты от плацентарной площадки с особенностями строения и прикрепления ее к стенке матки. Для отделения плаценты имеет значение площадь ее соприкосновения с поверхностью матки. При большой площади прикрепления, которая чаще наблюдается при относительно тонкой или кожистой плаценте (placenta mem-branacia), незначительная толщина ее препятствует физиологическому отделению от стенок матки. Такие аномальные плаценты, как лопастные, раздельные, двухдолевые или имеющие добавочные дольки (рис. 22.3), отделяются от стенок матки с затруднениями, особенно при гипотонии матки
Нарушение отделения и выделения последа может обусловливаться местом прикрепления плаценты: в нижнем маточном сегменте (при низко\-расположении и предлежании ее), в углу или на боковых стенках матки на перегородке, где мускулатура менее полноценна, не может развитые достаточная сократительная деятельность, необходимая для отделения плаценты. Возникают также нарушения при расположении плаценты над мио матозным узлом.
Клиническая картина. Несмотря на различные причины задерж ки отделения плаценты, клиническое течение характеризуется общим!
580
Последовательность мероприятий при задержке отделения плаценты и отсутствии кровяных выделений из половых органов
(Роженица в третьем периоде родов нетранспортабельна. Отделение плаценты и выделение последа проводится на том же месте, где произошли роды.)
Катетеризация мочевого пузыря, после которой нередко проис ходят усиление сокращений матки и отделение плаценты.
Введение утеротонических препаратов через 15 мин после изгна ния плода (окситоцин, внутривенно капельно 5 ЕД в 500 мл 5 % раствора глюкозы или по 0,5 мл внутримышечно через 15 мин 2 раза) для увеличения сократительной способности матки.
Пункция или катетеризация локтевой вены и внутривенное вве дение кристаллоидов с целью осуществления адекватной коррек ции возможной в последующем кровопотери.
При появлении признаков отделения плаценты выделение ее по одному из способов удаления отделившегося последа (Абуладзе, Гентеру, Креде—Лазаревичу).
В случае отсутствия признаков отделения плаценты в течение 20—30 мин на фоне введения сокращающих средств производятся ручное отделение плаценты и выделение последа под наркозом.
После отделения плаценты и удаления последа из матки тщательно обследуются ее внутренние стенки для выявления добавочных долек, остатков плацентарной ткани и оболочек. Одновременно удаляются сгустки крови. После удаления последа матка обычно сокращается, плотно обхватывая руку. Если тонус матки не восстанавливается, то дополнительно вводят утеротонические препараты, производится наружно-внутренний массаж матки на кулаке. После того как матка сократилась, руку выводят из полости матки.
6. При подозрении на истинное приращение плаценты необходимо прекратить попытку отделения ее и произвести удаление матки (ампутация, экстирпация матки). Последствиями чрезмерного усердия при попытках удалить ручным способом плаценту могут быть массивное кровотечение и прободение матки.
симптомами — отсутствием признаков отделения плаценты и кровотечения. Матка при этом пальпируется в виде большого круглого образования равномерной твердой консистенции. Общее состояние роженицы не меняется.
