- •Глава 32. Патология внешнего дыхания
- •32.1. Распространенность, этиология, классификация заболеваний органов дыхания
- •32.2. Этиология заболеваний системы внешнего дыхания
- •Классификация заболеваний системы внешенего дыхания
- •32.3. Нарушения вентиляции легких
- •32.3.1. Обструктивные нарушения вентиляции легких
- •Наиболее характерные изменения функциональных показателей легких при обструктивных и рестриктивных процессах
- •32.4. Расстройства регуляции вентиляции легких
- •32.5. Нарушения перфузионной способности легких (патология легочного кровотока)
- •32.6. Нарушения вентиляционно-перфузионных отношений
- •32.7. Нарушения диффузии газов через альвеолярно-капиллярные мембраны
- •32.8. Дыхательная недостаточность. Понятие. Классификация. Характеристика
- •32.9. Нарушения негазообменных функций легких
- •32.10. Принципы профилактики заболеваний системы внешнего дыхания
- •32.11. Принципы лечения заболеваний системы внешнего дыхания
- •Глава 33. Патология системы пищеварения
- •33.1. Особенности патологии системы пищеварения
- •33.2. Этиология
- •33.5.Типовые нарушения функций системы пищеварения. Их характеристика
- •Характеристика хронических гастритов (п.Я. Григорьев, а.В. Яковенко, 2003)
- •Защитные факторы
- •Агрессивные факторы
- •Глава 34. Патология печени
- •34.2. Особенности патологии печени
- •34.4. Классификация основных видов патологии печени
- •34.5. Краткая характеристика основных клинико-
- •34.6. Печеночная недостаточность
- •34.6.1. Характеристика основных проявлений печёночной недостаточности
- •34.7. Основные синдромы при патологии печени
- •34.7.1. Печеночная кома
- •34.7.2. Портальная гипертензия
- •34.7.3. Гепатолиенальный синдром
- •34.7.4. Желтухи
- •1 Звенья патогенеза.
- •34.8. Основные заболевания печени
- •34.9. Принципы профилактики и терапии
- •Глава 35. Патология почек
- •35.1. Особенности патологии почек
- •35.2. Роль нефропатий в патологии организма
- •35.3. Этиология нефропатий
- •35.4. Основные механизмы нарушений экскреторной
- •35.5. Почечные синдромы
- •35.5.2. Изменения ритма мочеиспускания
- •35.5.3. Изменения качественного состава мочи
- •35.5.4. Изменения удельной плотности мочи
- •35.6. Внепочечные синдромы
- •35.7. Классификация основных болезней почек
- •35.8.Типовые формы патологии почек
- •35.8.1. Гломерулонефриты
- •35. 8. 2. Пиелонефрит
- •Острый пиелонефрит
- •35.8.3 Нефроз. Нефротический синдром
- •35.8.4. Почечная недостаточность
- •35.9. Краткая характеристика других синдромов и заболеваний почек и мочевыделительных путей
- •35.10. Принципы профилактики болезней почек
- •35.11. Принципы лечения болезней почек
- •Часть II. Частная патология
- •Раздел 4. Патология регуляторных систем
- •Глава 36. Патология иммунной системы
- •36.1. Введение. Краткие сведения об иммунитете
- •36.2. Иммунопатология
- •36.2.1.2. Характеристика основных видов первичных иммунодефицитных состояний
- •Тяжелый комбинированный т- и в-иммуннодефицит
- •Стволовая клетка
- •Стволовая клетка Общий лимфоидный предшественник
- •36.2.1.3. Принципы профилактики первичных иммуннодефицитов
- •36.2.1.4. Принципы терапии первичных иммуннодефицитов
- •36.2.1.2. Вторичные (приобретенные) иммунодефициты
- •Синдром приобретенного иммунодефицита
- •Этиология спиДа
- •Патогенез спиДа
- •Принципы лечения вич-инфекции (спиДа)
- •36.2.2. Аллергия
- •Псевдоаллергические реакции
- •Проявления аллергических реакций и заболеваний
- •36.2.2.1. Этиология аллергических реакций и заболеваний
- •Этиологические факторы, приводящие к развитию аллергии
- •Роль аллергии в патологии человека
- •36.2.2.2. Классификация аллергических реакций
- •Классификация иммунопатологических реакций в зависимости от типа иммунного повреждения тканей и органов
- •36.2.2.3. Общий патогенез аллергических реакций
- •Аллергические реакции I типа (реагиновый, афилактический тип аллергии)
- •IgE-связывающие факторы
- •Первичные клетки-мишени (тучная клетка, базофил)
- •Медиаторы аллергических реакций I типа
- •Аллергические реакции II типа (цитотоксический тип аллергии)
- •Медиаторы аллергических реакций II типа
- •Аллергические реакции III типа (реакции иммунных комплексов)
- •Аллергические реакции IV типа (опосредованные т-лимфоцитами)
- •Медиаторы аллергических реакций, опосредованных т-клетками
- •36.2.2.6. Аутоиммунные заболевания
- •Классификация аутоиммунных заболеваний
- •Патологическая иммунная толерантность
- •36.2.3. Болезни, связанные с нарушением пролиферации иммунокомпетентных клеток
- •Болезни, обусловленные нарушением пролиферации
- •Болезни, обусловленные нарушением пролиферации плазматических клеток
- •Глава 37. Патология эндокринной системы
- •37.1. Введение
- •37.2. Классификация эндокринопатий
- •37.3. Этиология эндокринопатий
- •37.4. Патогенез эндокринопатий
- •37.4.1. Расстройства центрального отдела эндокринноЙ системы
- •Нарушения парагипофизарного пути регуляции эндокринных желез
- •37. 4. 2. Расстройства железистого отдела эндокринной системы
- •37. 4. 3. РасстроЙства внежелезистого отдела эндокринной системы
- •37.4.4. Основные клинические проявления эндокринных болезней
- •37.4.5. Роль эндокринных расстройств в патологии
- •37.4.6. Патология гипоталамо-гипофизарной системы
- •Гипофункция гипоталамо-аденогипофизарной системы
- •Тотальная гипофункция гипоталамо-гипофизарной системы
- •Гиперфункция гипоталамо-аденогипофизарной системы
- •Гиперфункция гипоталамо - нейрогипофизарной системы
- •Гиперфункция системы гипоталамус-средняя доля гипофиза
- •37.4.7. Патология надпочечников
- •Патология коркового вещества надпочечников Гиперфункция клубочковой зоны коры надпочечников
- •Гиперфункция пучковой зоны коры надпочечников
- •Гиперфункция сетчатой зоны коры надпочечников
- •Гиперфункция розничных зон коры надпочечников
- •Гипофункция коры надпочечников
- •Острая надпочечниковая недостаточность
- •Хроническая надпочечниковая недостаточность
- •Патология мозгового вещества надпочечников
- •Патогенез надпочечниковой недостаточности
- •37.4.8. Патология щитовидной железы
- •Гипофункция щитовидной железы
- •Нарушения секреции тиреокальцитонина
- •Тиреоидиты
- •37.4.10. Патология половых желез
- •37.5. Принципы терапии эндокринных расстройств
- •Глава 38. Патология нервной системы
- •38.2. Этиология
- •38.4. Стадийность патологического процесса
- •38.5. Следовые реакции в патологии нервной системы
- •Исходы патологических процессов в нервной Системе
- •38.6. Типовые патологические процессы в нервной системе
- •38.10. Принципы терапии нервных расстройств
- •Глава 39. Основные нарушения естественного сна
- •39.1. Введение
- •39.2. Инсомнии
- •Характеристика основных типов диссомний
- •Характеристика основных видов диссомний
- •39.3. Гиперсомнии
- •39.4. Парасомнии
- •39.5. Расстройства сна, связанные
- •39.6. Расстройства сна, вызванные приемом психоактивных веществ
- •39.7. Расстройства сна, вызванные соматическими заболеваниями
- •39.8. Основные принципы лечения нарушений сна
- •Глава 40. Основы боли и обезболивания
- •40.1. Введение
- •40. 2. Биологическое значение боли
- •40.3. Защитно-приспособительные реакции организма
- •40.4. Этиология боли
- •40.5. Классификация боли
- •40.6. Краткая характеристика основных видов боли
- •40.7. Болевые синдромы. Виды. Патогенез
- •40.7.1. Краткая характеристика основных болевых синдромов
- •40.8. Основные теории возникновения боли
- •40.9. Структурно-функциональная организация
- •Рецепторный аппарат ноцицептивной системы
- •Проводниковый аппарат ноцицептивной системы
- •40.10. Структурно-функциональная организация
- •40.11. Основные пути, методы и средства обезболивания
- •Глава 41. Стресс и его роль в адаптации и дезадаптации организма
- •41.1. Введение
- •41.2. Классификация адаптаций
- •41.3. Стрессоры и стресс. Понятия. Виды
- •Характеристика проявлений и стадий стресса
- •Развитие специфической адаптации
- •41.4. Структурно-функциональная организация
- •41.4.1. Механизмы формирования стресс-реакции
- •41.5. Структурно – функциональная организация
- •41.6. Принципы профилактики и лечения дистресса
34.7.3. Гепатолиенальный синдром
Гепатолиенальный синдром более чем в 90 % случаев является следствием диффузных поражений печени, а также дефектов портальной системы, болезней систем кровообращения и крови, хронических инфекционных и паразитарных заболеваний и т.д. Проявляется существенным увеличением (вплоть до мегалии) печени и селезенки, объединенных системой воротной вены, а также общностью иннервации и лимфооттока. Увеличение этих органов обусловлено: - застоем крови; - гиперплазией лимфоидных, макрофагальных и гистиоцитарных структур; - дистрофией гепатоцитов; -диффузным разрастанием соединительной ткани; развитием цирроза и опухолей печени и селезенки, холестаза, тромбоза, эндофлебита воротной и/или печеночной вен.
34.7.4. Желтухи
Желтуха (от греч.ikteros – желтуха) рассматривается как синдром желтушного окрашивания склер, слизистых оболочек и кожи, обусловленной избыточным накоплением в крови билирубина в результате нарушения его обмена (образования, захвата, связывания, выведения).
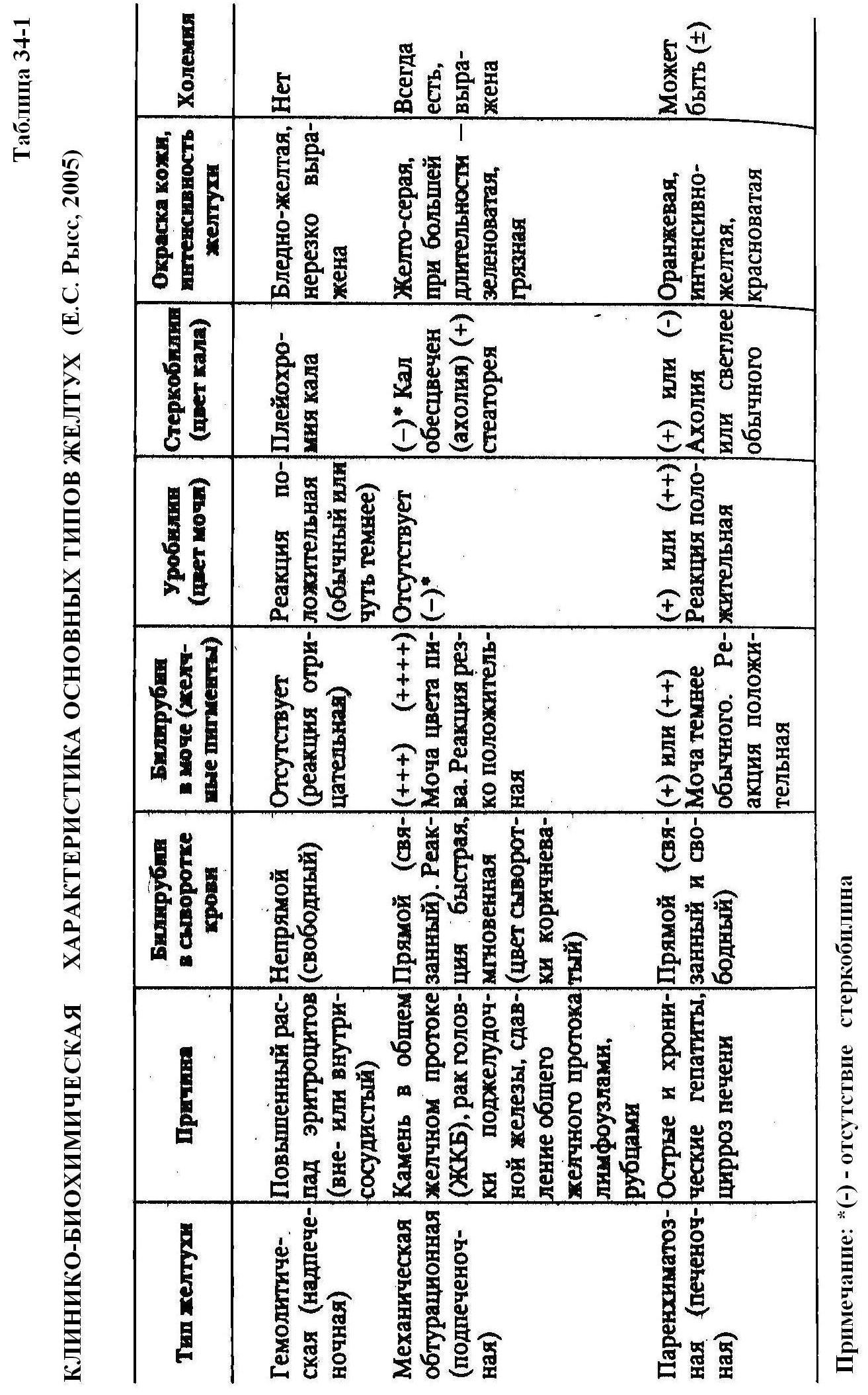
В соответствии с патогенетической классификацией выделяют три основных вида желтух: гемолитическую (пред- или надпеченочную), паренхиматозную (печеночную) и механическую (обтурационную, пост- или подпеченочную).
Основные характерные для них биохимические и клинические показатели представлены в таблице 34-1.
Надпеченочная желтуха возникает в результате усиленного гемолиза эритроцитов (при переливании несовместимой крови, действии гемолитических ядов, сульфаниламидных препаратов, при развитии лучевой болезни, сепсиса и т.д.). При этом количество высвобождающегося гемоглобина может увеличиваться до 35-45 г (при 6-7 г в норме). Это приводит к резкому увеличению как образования в печени, так и содержания в крови свободного (непрямого, неконьюгированного) билирубина в связи с неспособностью печени переводить его полностью в связанный (прямой, коньюгированный) билирубин. Характерны также резкое увеличение в крови и моче уробилиногена, в кале – стеркобилина и желчных кислот, темный цвет мочи и кала, развитие гиперхромной, гиперрегенераторной анемии и отсутствие увеличения в крови желчных кислот, холестерина, активности аминотрансфераз и щелочной фосфатазы.
Печеночная желтуха возникает в результате изолированного или сочетанного нарушения процесса захвата (из крови), связывания (с глюкуроновой кислотой) и выведения (с желчью прямого и непрямого) билирубина. Она может быть трех видов: паренхиматозной (печеночно-клеточной), энзимопатической и холестатической.
Паренхиматозная желтуха вызывается различными гепатотропными повреждающими факторами (вирусами, бактериями, паразитами, четыреххлористым углеродом, алкоголем, аутоантителами). Сначала повреждаются клеточные и субклеточные мембраны, (повышается их проницаемость), затем – различные органеллы и ферментные системы гепатоцитов, приводящие к развитию разнообразных метаболических нарушений, ослаблению окислительно-восстановительных процессов, снижению, образования и использования макроэргов и усилению нарушений различных гомеостатических функций (уменьшению синтеза белков, липидов, углеводов, образования и выделения желчи и т.д.). На фоне дистрофических нарушений постепенно нарастают деструктивные и некротические процессы в паренхиматозных структурах печени, которые замещаются усиленно образующейся соединительной тканью. Характер и выраженность структурных, метаболических и функциональный нарушений печени зависят от степени альтерации и количества поврежденных гепатоцитов, а также от стадии развития желтухи (схема 34-1).
Для первой (преджелтушной) стадии характерно:
- снижение активности ферментов, разрушающих уробилиноген (это проявляется уробилиногенемией и уробилиногенурией);
- повреждение и повышение проницаемости мембран гепатоцитов (это проявляется развитием гиперферментемией, особенно АЛТ и АСТ, и гиперкалиемией);
- снижение активности глюкуронилтрансферазы (это проявляется снижением образования прямого билирубина, приводящего к уменьшению содержания стеркобилиногена в крови, моче и кале).
Вторая (желтушная) стадия характеризуется:
- усилением повреждения и повышения проницаемости мембран гепатоцитов (что сопровождается гиперферментемией, расстройством, угнетением билирубинового транспорта с помощью лигандина и глюкуронилтрансферазы);
- сдавлением желчных капилляров.
Для данной стадии хараткерны: холемия, появление и увеличение в моче неконъюгированного билирубина, снижение степени уробилиногенемии и уробилиногенурии, а также уменьшение содержания стеркобилиногена в крови, моче и кале.
Третья (нарастающая желтушная) стадия отличается прогрессирующим:
- снижением активности глюкуронилтрансферазы, а, значит, нарушением процесса глюкуронизации билирубина и угнетением трансмембранного переноса его конъюгированной формы. Это проявляется нарастанием содержания непрямого и снижением прямого билирубина в крови,