
- •Вопросы к экзамену для VI курса 060101 «Лечебное дело»
- •I. Сердечно-сосудистая система
- •1. Миокардит. Этиология, патогенез, классификация. Критерии диагноза. Дифференциальный диагноз с кардиомиопатиями, миокардиодистрофией. Лечение. Исходы. Прогноз. Профилактика. Мсэ.
- •11. Ишемическая болезнь сердца (ибс). Понятие об ибс. Актуальность проблемы (социальное значение, эпидемиология). Факторы риска, их значение. Классификация ибс.
- •14. Открытый артериальный проток. Симптоматология, течение. Диагностические критерии. Дифференциальный диагноз. Показания к хирургическому лечению.
- •17. Нейроциркуляторная дистония. Этиология и патогенез. Классификация Диагностические критерии. Дифференциальный диагноз. Лечение, прогноз. Профилактика. Мсэ.
- •19. Ревматоидный артрит. Этиология и патогенез. Классификация. Диагностические критерии.
- •20. Системная красная волчанка. Этиология и патогенез. Классификация. Диагностические критерии. Лечение. Прогноз. Мсэ.
- •21. Стенокардия: классификация. Нестабильная и стабильная стенокардия. Острый коронарный синдром, диагностика, лечение.
- •22. Купирование и профилактика приступов стенокардии и болевого синдрома при инфаркте миокарда, в том числе на догоспитальном этапе.
- •II. Нефрология
- •III. Гастроэнтерология.
- •Хронический гастрит. Этиология и патогенез. Классификация хронических гастритов. Диагностические критерии. Дифференциальный диагноз с раком желудка. Лечение, прогноз. Мсэ.
- •Болезнь Крона. Этиология и патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз. Лечение. Диета. Прогноз. Мсэ.
- •Хронический неспецифический язвенный колит. Этиология и патогенез. Клиника. Диагностика. Дифференциальная диагностика. Лечение. Прогноз. Мсэ.
- •Синдром раздраженного кишечника. Этиология и патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз. Лечение. Диета. Прогноз. Мсэ.
- •Цирроз печени. Этиология и патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз с гепатитами, раком печени. Осложнения. Лечение. Прогноз. Профилактика. Мсэ.
- •Хронические холециститы, холангиты. Этиология и патогенез. Диагноз и его критерии. Дифференциальный диагноз. Осложнения. Лечение. Прогноз. Профилактика. Мсэ.
- •Дискинезии желчных путей. Этиология и патогенез. Первичные и вторичные дискинезии. Диагностические критерии. Дифференциальный диагноз. Лечение. Прогноз.
- •IV. Пульмонология
- •Пневмония острая. Этиология, патогенез, классификация. Критерии диагноза. Дифференциальный диагноз. Принципы лечения. Осложнения, исходы, прогноз. Профилактика. Мсэ.
- •V. Гематология
- •1. Геморрагические диатезы. Причины развития. Классификация. Общие признаки, типы кровоточивости. Методы исследования.
- •Тромбоцитопеническая пурпура. Этиология и патогенез. Диагностические критерии. Дифференциальный диагноз с другими геморрагическими диатезами. Течение. Лечение. Прогноз. Мсэ.
- •Железодефицитная анемия. Основные этиологические факторы. Патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз с другими анемиями. Лечение. Профилактика. Диспансеризация.
- •Эритремия. Этиология и патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз с вторичными эритроцитами. Течение и исходы. Лечение. Прогноз. Диспансеризация.
- •Миеломная болезнь. Этиология и патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз с метастазами рака в кости. Нефропатиями. Течение и исходы. Лечение. Прогноз. Мсэ.
- •VI. Эндокринология
- •Болезнь и синдром Иценко-Кушинга. Этиология, патогенез. Критерии диагноза. Дифференциальный диагноз между собой, ожирением. Лечение, Диспансеризация. Мсэ.
- •Диффузно-токсический зоб. Этиология. Патогенез. Критерии диагноза. Дифференциальный диагноз. Лечение. Профилактика. Диспансеризация. Мсэ.
- •VII. Неотложная терапия
- •Гемолитический криз: диагностика, неотложная помощь.
- •Фибрилляция желудочков: диагностика, неотложная помощь
- •Кардиогенный шок: клиника, неотложная помощь.
- •Пароксизм мерцательной аритмии: диагностика, неотложная помощь.
- •Отравление кислотами и щелочами: диагностика, неотложная помощь.
- •Отравление алкоголем: диагностика, неотложная помощь.
- •Кровотечения при гемофилии: диагностика, неотложная помощь.
- •Острый приступ подагрического артрита: диагностика, неотложная помощь.
- •Легочное кровотечение: диагностика, неотложная помощь.
- •«Свинцовая колика»: диагностика, неотложная помощь.
- •Кома лактацидемическая: диагностика, неотложная помощь.
- •Тромбоцитопеническое кровотечение: диагностика, неотложная помощь.
- •Спонтанный пневмоторакс: диагностика, неотложная помощь.
- •Эклампсия: диагностика, неотложная помощь.
- •Тепловой удар: диагностика, неотложная помощь.
- •Анафилактический шок: диагностика, неотложная помощь.
- •Парез желудка и кишечника: диагностика, неотложная помощь.
- •Анемическая кома: клиника, диагностика, неотложная помощь.
- •Приступ бронхиальной астмы: диагностика, неотложная помощь.
- •Криз при феохромоцитоме: клиника, неотложная помощь.
- •Тромбоэмболия легочной артерии: диагностика, неотложная помощь.
- •Острая дыхательная недостаточность: диагностика, неотложная помощь.
- •Отравление органическими соединениями: бензин, ацетон, метиловый спирт. Диагностика, неотложная помощь.
- •Синдром Дресслера: диагностика, неотложная помощь.
- •Кома гипотериоидная: диагностика, неотложная помощь.
- •Криз тиреотоксический: клиника, неотложная помощь.
- •Отравление снотворными средствами и транквилизаторами: диагностика. Неотложная помощь.
- •32. Отек легкого: диагностика, неотложная помощь.
- •33. Астматический статус: диагностика, неотложная помощь.
- •35. Гиперосмолярная кома: клиника, неотложная помощь.
- •36. Пароксизмальная наджелудочковая тахикардия: диагностика, неотложная помощь.
- •Проведение рефлекторных проб:
- •37. Синдром Эдамса-Стокса-Морганьи: диагностика, неотложная помощь.
- •38. Тампонада сердца: диагностика, неотложная помощь.
- •40. Сердечная астма: диагностика, неотложная помощь.
- •41. Утопление: диагностика, неотложная помощь.
- •43. Аддисонический криз: диагностика, неотложная помощь.
- •45. Инфекционно-токсический шок: диагностика, неотложная помощь.
- •47. Отравление фосфорорганическими соединениями: диагностика, неотложная помощь.
- •48. Острые отравления. Методы диагностики. Клинические симптомы. Общие принципы неотложной терапии: предупреждение дальнейшего всасывания яда из организма, антидоты, лечение синдромов.
- •49. Отравление кислотами: диагностика, неотложная помощь.
- •50. Отравление щелочами: диагностика, неотложная помощь.
- •51. Печеночная кома: диагностика, неотложная помощь.
- •52. Пароксизм желудочковой тахикардии: диагностика, неотложная помощь.
- •53. Желудочно-кишечное кровотечение: диагностика, неотложная помощь.
- •54. Отек Квинке: диагностика, неотложная помощь.
- •55. Отравление наркотическими средствами: диагностика, неотложная помощь.
- •56. Отравление этиленгликолем (тормозная жидкость, антифриз): диагностика, неотложная помощь.
- •57. Аневризма сердца: диагностика, неотложная помощь.
- •VIII. Профпатология
- •1. Дифференциальная диагностика между хроническим и обструктивным бронхитом и пылевым бронхитом.
- •2. Определение промышленных ядов. Применение их в отдельных областях промышленности.
- •3. Определение вибрационной болезни. Воздействие локальной и общей вибрации на организм человека.
- •4. Дифференциальная диагностика между саркоидозом и силикозом.
- •5. Пути проникновения ядов в организм, пути выведения. Понятие о кумулятивном воздействии. Факторы, определяющие воздействие ядов.
- •6. Особенности клинических проявлений вибрационной болезни.
- •7. Дифференциальная диагностика между диссеминированным туберкулезом и узелковой формой силикоза.
- •8. Виды превращения ядов в организме.
- •9. Роль печени в обезвреживании ядов.
- •10. Клиника, диагностика и лечение вибационной болезни.
- •11. Клиническая картина I ст. Силикоза. Основная симптоматика.
- •12. Элективное воздействие (избранное действие ядов).
- •13. Периоды течения отравления при скрытом воздействии ядов.
- •14. Классификация синдромов вибрационной болезни.
- •15. Дифференциальная диагностика между хронической пневмонией и силикозом II ст.
- •16. Общие принципы лечения профессиональных отравлений (этиологическая терапия, патогенетическая: кислородная, гормональная, витаминотерапия, лечебное питание).
- •17. Периартрит плечевого сустава. Клиника, диагностика, лечение.
- •18. Клиническая картина II ст. Силикоза. Основная симптоматика.
- •19. Отравление ртутью. Ртутные полиневриты. Энцефалопатия. Изменение в крови. Лечение.
- •20. Деформирующий спонделез и остеохондроз. Вызывающие факторы, клиника, диагностика, лечение.
- •21. Клиническая картина III ст. Силикоза. Основная симптоматика.
- •22. Отравление свинцом. Кумулятивный эффект. Основные признаки.
- •23. “Свинцовая клиника”, ее дифференциальная диагностика с острым животом, лечение.
- •24. Плоскостопие. Пяточная шпора. Причины возникновения. Клиника. Диагностика. Лечение.
- •25. Осложнение силикоза.
- •26. Отравление органическими соединениями: бензин, ацетон, метиловый спирт.
- •27. Общие признаки отравления органическими соединениями (астено-вегетативный синдром, поражение цнс), наркотический эффект.
- •28. Крепитирующий тендвагинит предплечья. Клиника, диагностика, лечение.
- •IX. Военно-полевая терапия
- •1. Задачи и содержание военно-полевой терапии. Организация терапевтической помощи пораженным и больным в военное время.
- •2. Структура санитарных потерь терапевтического профиля.
- •3. Принципы сортировки пораженных и больных.
- •9. Этапное лечение острой лучевой болезни.
- •X. Физиотерапия.
- •Гальванизация. Физиологическое действие. Показания и противопоказания. Лекарственный электро- и фонофорез.
- •Диадинамические токи. Физиологическое действие. Показания.
- •XI. Фтизиопульмонология
- •Оценка и интерпретация туберкулиновой пробы Манту с 2 те.
- •XII. Лечебная физкультура и врачебный контроль
- •XIII. Инфекционные болезни
- •Ранняя и дифференциальная диагностика заболеваний, протекающих с ангиной. Лечение и специфическая профилактика дифтерии в различных возрастных группах.
- •Эпидемический процесс дифтерии в современных условиях. Противоэпидемические мероприятия в очаге дифтерии.
- •Ботулизм. Пищевые токсикоинфекции. Этиология, эпидемиология, патогенез, клиника, лечение, профилактика.
- •3.Ботулизм. Пищевые токсикоинфекции. Этиология, эпидемиология, патогенез, клиника, лечение, профилактика.
- •Брюшной тиф: основные клинические проявления, эпидемиология, противоэпидемические мероприятия, профилактика.
- •Холера: эпидемиология, противоэпидемические мероприятия, профилактика.
- •Малярия и другие протозойные инфекции. Этиология, эпидемиология, клиника. Лечение и профилактика. Противопротозойные химиопрепараты.
- •7. Ранняя и дифференциальная диагностика заболеваний, протекающих с высокой лихорадкой.
- •Клещевой энцефалит, болезнь Лайма. Основные клинические проявления, эпидемиология, методы диагностики, оказание помощи на догоспитальном этапе.
- •Ранняя и дифференциальная диагностика инфекций, протекающих с синдромом менингита и менингоэнцефалита. Принципы этио-патогенетического лечения.
- •Грипп и другие орви. Этиология, эпидемиология, патогенез, клиника, осложнения, лечение (противовирусные препараты), профилактика.
- •Ранняя и дифференциальная диагностика заболеваний, протекающих с экзантемами: корь, скарлатина, краснуха, сыпной тиф, иерсиноозы, геморрагические лихорадки, брюшной тиф, рожа.
- •Вирусные гепатиты с парентеральным механизмом передачи (этиология, эпидемиология, патогенез, иммунопатогенез, клиника, диагностика, лечение, профилактика).
- •Ранняя и дифференциальная диагностика заболеваний, протекающих с синдромом желтухи. Иммунопатогенез и лечение холестатических форм вирусных гепатитов.
- •Внутрибольничные и ятрогенные инфекции. Классификация, этиология, эпидемиология, лечение. Методы неспецифической и специфической профилактики.
- •Эхинококкоз: жизненный цикл гельминта, эпидемиология, клиника, диагностика, лечение, профилактика.
- •Описторхоз: жизненный цикл гельминта, эпидемиология, клиника, диагностика, лечение, профилактика.
- •Правила ведения больных на догоспитальном этапе и на дому: а) с кишечными нфекциями; б) с воздушно-капельными инфекциями.
- •Аналитические и эпидемиологические методы /аналитическая эпидемиология/.
- •Строение иммунной системы. Неспецифические факторы защиты и их роль при инфекционных и неинфекционных заболеваниях.
- •Аллергия, типы аллергических реакций, аллергические болезни. В-клетки: стадии развития и передачи сигнала через в-клеточные рецепторы.
- •Иммуномодуляторы: основные группы, механизм их действия; показания и противопоказания к назначению. Лечение аллергических заболеваний.
- •Принципы иммуностимулирующей и иммунодепрессивной терапии при инфекционных и неинфекционных заболеваниях.
21. Стенокардия: классификация. Нестабильная и стабильная стенокардия. Острый коронарный синдром, диагностика, лечение.
22. Купирование и профилактика приступов стенокардии и болевого синдрома при инфаркте миокарда, в том числе на догоспитальном этапе.
Стенокардия – одна из форм ишемичекой болезни сердца (ИБС).
Стенокардией называют поражение миокарда, вызванное преходящей недостаточностью коронарного кровотока. Ишемия возникает, когда потребность миокарда в кислороде не соответствует его доставке по коронарным артериям.
Причины поражения коронарных артерий:
- органические (атеросклероз коронарных артерий);
- функциональные (спазм, агрегация тромбоцитов, тромбоз);
- сочетание органического и функционального факторов.
Различают стенокардию напряжения, то есть стенокардию, возникающую во время нагрузки, и стенокардию покоя.
Стенокардия напряжения может быть впервые возникшей, стабильной и прогрессирующей.
Для стабильной стенокардии характерна стереотипность болей – приступы возникают при одинаковой нагрузке, боли имеют одинаковый характер и продолжительность, купируются либо при прекращении нагрузки, либо от одинаковой дозы нитратов.
Нестабильная стенокардия – это болевые приступы, появившиеся впервые или изменившие свою обычную продолжительность, интенсивность и время возникновения. Нестабильная стенокардия часто является предвестником инфаркта миокарда или внезапной смерти!
У части больных ИБС возникают эпизоды локального спазма коронарных артерий при отсутствии явных атеросклеротических поражений. Этот болевой синдром называют вариантной стенокардией, или стенокардией Принцметала
Неотложная помощь:
– покой;
– нитроглицерин 1-2 табл. под язык, или впрыснуть в ротовую полость 1-2 дозы аэрозольной дозы нитроглицерина (спрей);
– через 3-5 минут, при отсутствии эффекта, повторный приём нитроглицерина 1 табл. под язык + нитросорбид 1-2 табл. под язык;
– через 15-20 мин. баралгин 5 мл в/в медленно (под контролем АД!), или промедол 2% р-р 1- мл + дроперидол 0,25% р-р 2 мл + пипольфен 2,5% р-р 2 мл в одном шприце, или дипидолор 2 мл в/м;
– при затянувшемся приступе стенокардии – госпитализация в стационар.
ИМ - Стойкое наруш коронар кровотока атеросклеротической бляшкой или тромбом. Профилактика ИМ предполагает: контроль стенокардии, изм-е образа жизни (отказ от курения, алко), умеренная физ нагрузка.
Неотложная помощь на догоспит этапе: аспирин 500 мг разжевать, нитроглицерин под язык (если АД не ниже 90), вызвать скорую. Скорая помощь: морфин 1% 1мл в/в (или фентанил 50 мкг/мл-2 мл в/в), гепарин 5000 ЕД, если есть рядом сосудистый центр(транспортировка до 4-6ч) – клопидогрель 300мг или брилинта 180 мг, если рядос нет РСЦ – тромболитическая терапия (стрепнокиназа, метализе), оксигенотерапия, срочная госпитализация. В шпоре еще написано нейролептанальгезия (морфин или фентанил + дроперидол 0,25% 1-4 мл), но я первый раз такое слышу)))
II. Нефрология
Острый гломерулонефрит. Этиология и патогенез. Классификация. Клинические синдромы. Диагностические критерии. Дифференциальный диагноз. Течение, исходы. Лечение. Профилактика. Диспансеризация. МСЭ.
Острый гломерулонефрит - острое диффузное иммунное воспаление почечных клубочков, развивающееся после антигенного воздействия (чаще бактериальной или вирусной природы) и клинически, как правило, проявляющееся остронефритическим синдромом.
Этиология. Острые бактериальные инфекции β-Гемолитический стрептококк группы А. Обычно заболевание вызывают так называемые нефритогенные штаммы: 1, 2, 4, 12, 18, 25, 49, 55, 58 и 60. Гломерулонефрит развивается через 10-12 дней после острого стрептококкового фарингита или кожной инфекции. Стафилококки и пневмококки. Первопричиной острого гломерулонефрита могут быть инфекционный эндокардит, пневмония, инфекционное воспаление сосудистых протезных материалов. Острые вирусные инфекции - вирусы гепатита В, С, varicella-zoster, кори, ECHO, Коксаки, краснухи, ВИЧ. Паразитарные инвазии - возбудители токсоплазмоза, малярии, шистосомоза, трихинеллёза
Патогенез. Важным звеном патогенеза острого гломерулонефрита считают образование и/или фиксацию в почках иммунных комплексов. Формирование в почечной ткани иммунных отложений приводит к Активация системы комплемента, нейтрофилов, макрофагов→ завершение реакции повреждения базальной мембраны, активация фибробластов на фоне затухания пролиферации гломерулярных клеток, склерозирование и хронический гломеруло.
Классификация.
По нозологическому принципу: первичный (идиопатический) гломерулонефрит (ГН) – 85%, этиология неизвестна; вторичный – 15% (при системных заболеваниях, заболеваниях печени, лекарственный и др.).
По течению: острый (потенциально с исходом в выздоровление); подострый (с бурным, часто злокачественным течением и развитием ОПН); хронический (с прогрессирующим течением и исходом в ХПН).
По морфологическому принципу:
I. Пролиферативные:
1. Диффузный пролиферативный эндокапилярный (острый инфекционный)
2. Экстракапилярный (диффузный с полулуниями, быстропрогрессирующий)
3. Мембранозно-пролиферативный
4. Мезангиально-пролиферативный (Ig нефропатия, болезнь Берже)
II. С минимальными изменениями
III. Мембранозный
IV. Фокально-сегментарный гломерулосклероз
V. Склерозирующий (фибропластический)
По активности: ремиссия; активная стадия (увеличение в 5-10 раз гематурии, протеинурии, нарастание АД и отеков, появление нефротического синдрома или острой почечной недостаточности).
Клиника. разнообразна: проявления варьируют от бессимптомной микрогематурии до развернутого остронефритического синдрома, характеризующегося развитием макрогематурии, отеков, артериальной гипертензии (АГ), протеинурии (от минимальной до нефротического уровня), нарушением функции почек (в том числе, быстропрогрессирующим). Отеки – основная жалоба большинства пациентов. Генерализованные отеки наблюдаются в основном у детей, для взрослых характерны отеки на лице и лодыжках. Основные причины отеков – снижение фильтрации в результате повреждения клубочков, задержка натрия. Примерно у 5-10% больных развивается отек паренхимы почек, проявляющийся тупыми болями в пояснице, возможна визуализация отечной паренхимы почек при УЗИ.
Уменьшение объема выделяемой мочи также связано со снижением клубочковой фильтрации, задержкой натрия и жидкости. При типичном течении ОПСГН олигурия преходящая, объем мочи увеличивается через 4-7 дней с последующим быстрым исчезновением отеков и нормализацией АД.
Артериальная гипертензия развивается у 50-90% больных. основная причина ее развития – увеличение объема циркулирующей крови, связанное с задержкой натрия и жидкости, а также повышение сердечного выброса и периферического сосудистого сопротивления.
Гематурия – обязательный симптом ОПСГН. У 30-50% больных наблюдается макрогематурия, у остальных – микрогематурия, которая может быть единственным проявлением заболевания и сохраняться в течение многих месяцев после острого периода. В свежесобранных образцах мочи обнаруживают эритроцитарные цилиндры. и (моча имеет вид "мясных помоев")
Протеинурия может быть различной степени выраженности, однако, протеинурия нефротического уровня выявляется редко, преимущественно у взрослых. Лейкоцитурия обнаруживается примерно у 50% больных, как правило, при стерильных посевах мочи, обусловлена преимущественно лимфоцитурией, реже в сочетании с нейтрофилурией, держится недолго – 1-2 недели.
Цилиндрурия – обнаруживают эритроцитарные, гранулярные, и лейкоцитарные цилиндры.
Диагностика. Положительные результаты посевов на стрептококк группы А обнаруживаются только у 25% больных с инфекцией носоглотки или кожи, поскольку ОПСГН возникает через несколько недель после острой стрептококковой инфекции. Характерная динамика титра антистрептококковых антител (АСЛ-О, антистрептогиалуронидазы, антистрептокиназы, анти-ДНК-азы В, анти-НАД): повышение через 1 неделю после начала инфекции, с достижением пика через 1 месяц и постепенным возвращением к исходному уровню в течение нескольких месяцев.
Общий анализ мочи: протеинурия, гематурия, лейкоцитурия (лимфоцитурия). Относительная плотность не снижена. Анализ мочи по Нечипоренко: гематурия (микро- и макрогематурия), лейкоцитурия (лимфоцитурия), эритроцитарные цилиндры. Анализ мочи по Зимницкому демонстрирует сохранение концентрационной способности почек. Антистрептококковые факторы. Обнаружение антистрептолизина О, антистрептококковой гиалуронидазы. Проба Реберга-Тареева может выявить снижение скорости клубочковой фильтрации. Определение суточной протеинурии - количественный метод, учитывающий суточный диурез, позволяет более точно оценивать динамику протеинурии, в том числе под влиянием лечения. УЗИ. Размеры почек при УЗИ не изменены или слегка увеличены (в норме длина 75-120 мм, ширина 45-65 мм, толщина 35-50 мм), выявляют отёчность ткани почек. Чашечно-лоханочная система не изменена.
Течение. Сроки нормализации анализов мочи различны. Гематурия, как правило, исчезает через 3-6 месяцев. Протеинурия снижается медленнее; у 15% следовая протеинурия может сохраняться более года. В тяжелых случаях протеинурия нефротического уровня может персистировать до 6 месяцев и более, даже после исчезновения гематурии), что требует начала терапии стероидами. Рецидивы ОПСГН наблюдаются крайне редко и могут быть обусловлены длительным персистированием антител к нефритогенным антигенам стрептококка.
Исходы. Осложнения острого гломерулонефрита развиваются довольно редко, но представляют серьёзную опасность для жизни больного. Возникают острая сердечная недостаточность (отёк лёгких), ОПН, эклампсия, кровоизлияние в головной мозг, внезапные нарушения зрения в виде преходящей слепоты (следствие ангиоспазма и отёка сетчатки).
Прогноз. Ближайший прогноз при ОПСГН, в целом, благоприятный. У детей и взрослых угрожающие жизни осложнения отечного синдрома и эклампсия встречаются редко. У пациентов пожилого возраста в остром периоде ОПСГН значительно чаще, чем в общей популяции, наблюдаются одышка, застойные явления в легких, острая сердечная недостаточность, ОПН и смерть.
Лечение. Режим – постельный при выраженных отеках, макрогематурии, умеренной/тяжелой АГ, сердечной недостаточности (обычно в первые 3-4 недели). При улучшении состояния режим постепенно расширяют.
• Диета: o с ограничением потребления соли, с ограничением белка до 0,5 г/кг/сут.
Антибактериальную терапию проводят с учетом чувствительности возбудителя. Наиболее часто назначают препараты пенициллинового ряда бензилпенициллином по 1000 000-2 000 000 ЕД/сут в течение 7-10 дней.. Макролиды II и III поколений являются препаратами второй линии терапии.
При отеках и АГ патогенетически обосновано назначение мочегонных средств, препаратами выбора являются петлевые диуретики, которые, увеличивая натрийурез и фильтрацию, уменьшают задержку жидкости и выраженность отеков и АГ. При высокоактивном течении ОПСГН (нефротический синдром, быстропрогрессирующая почечная недостаточность, наличие более 30% полулуний в биоптате) предлагается терапия глюкокортикостероидами. Цитостатические средства назначают либо при неэффективности глюкокортикоидов, либо при наличии противопоказаний к их назначению.
Профилактика. Профилактика сводится к лечению острых инфекционных заболеваний, устранению очаговой инфекции в полости рта, носоглотке, миндалинах. Надо избегать сильных переохлаждений тела. Необходимо закаливать организм и повышать его иммунитет. При выздоровлении противопоказана тяжелая физическая работа. Беременность и роды нежелательны в течение трех лет после заболевания. Больные, перенесшие острый гломерулонефрит должны находиться под диспансерным наблюдением.
Диспансеризация. Больных острым гломерулонефритом после выздоровления ставят на диспансерный учёт. Срок наблюдения 2 года. В течение 6 мес после выписки пациент должен посещать врача 1 раз в месяц. Обязательны общие анализы мочи и крови ежемесячно, 1 раз в 3 мес определяют концентрацию общего белка, креатинина и холестерина в крови, также необходимо проведение анализа мочи по Нечипоренко. В течение 2 лет после выздоровления противопоказаны тяжёлый физический труд (в том числе длительное пребывание на ногах), работа в низко- или высокотемпературных условиях, контакт с вредными химическими веществами. В течение 1 года не рекомендованы купание, длительная ходьба, подвижные игры.
Хронический гломерулонефрит. Клиническая классификация гломерулонефрита. Лабораторные методы исследования. Критерии диагноза. Дифференциальный диагноз. Течение, исходы. Лечение. Профилактика. Диспансеризация. МСЭ.
Хронический гломерулонефрит – группа заболеваний, протекающих с рецидивирующей и устойчивой гематурией, изолированной протеинурией, нефротическим и хроническим нефритическим синдромами, приводит к воспалению клубочка, а также других компонентов почечной паренхимы с тенденцией к прогрессированию и переходом в нефросклероз и развитием синдрома хронической почечной недостаточности.
Нефротический синдром характеризуется тяжелой протеинурией (>3,5г/сут), гипоальбуминемией (альбумин сыворотки <25г/л), гиперлипидемией и отеками.
Хронический нефритический синдром включает протеинурию (<2,5г/сут), гематурию (акантоциты >5%), умеренные отеки/или артериальную гипертензию, продолжающиеся в течение длительного времени.
Клиника. Гипертоническая форма. Течение длительное, до развития ХПН проходит 20-30 лет. В клинической картине преобладают симптомы повышения АД (головные боли, нарушения зрения - пелена, мелькание "мушек" перед глазами, боли в прекардиальной области, признаки гипертрофии левого желудочка, характерные изменения глазного дна). Артериальная гипертензия сначала носит интермиттирующий характер и хорошо переносится больными. Мочевой синдром выражен минимально - небольшая протеинурия, иногда микрогематурия, цилиндрурия. В отличие от гипертонической болезни, эти изменения в моче при хроническом гломерулонефрите наблюдают с самого начала заболевания.
Гематурический вариант. Изменения в моче - микрогематурия и обычно невыраженная протеинурия (менее 1,5 г/сут). Экстраренальная симптоматика (отёки, артериальная гипертензия) отсутствует. ХПН развивается медленно.
IgA-нефропатия (болезнь Берже). Наиболее частый клинический вариант (50-60% всех случаев. Характерны эпизоды макрогематурии с болями в поясничной области, связанные с носоглоточной или желудочнокишечной инфекцией. В отличие от острого постинфекционного гломерулонефрита, время появления почечных симптомов совпадает с воздействием провоцирующих факторов. Протеинурия незначительна, поэтому отёков нет или они выражены слабо. АД в пределах нормы.
Нефротическая форма. суточная протеинурия выше 3,5 г (точнее, более 3,5 г/1,75 м2 за 24 ч), гипоальбуминемия, гиперлипидемия с последующей липидурией, гиперкоагуляция, отёки. Ключевой симптом - массивная ("большая") протеинурия, связанная с поражением почечного фильтра, т.е. базальной мембраны и подоцитов. Остальные проявления нефротического синдрома - производные от протеинурии (могут быть выражены в различной степени). Диагностика. Диагностика хронического гломерулонефрита основана на выявлении ведущего синдрома - изолированного мочевого, нефротического синдромов, синдрома артериальной гипертензии. Дополнительным признаком считают проявления ХПН. Следующий этап - пункционная биопсия почек для определения морфологической формы хронического гломерулонефрита, что необходимо для адекватного выбора тактики лечения.
Течение и исход.
Лечение. Диета сбалансированная, адекватное введение белка (1,5-2г/кг), калораж по возрасту; При наличии отеков и АГ ограничение употребления натрия хлорид (поваренной соли) < 1-2г/сут; Дозированная физическая активность по 30 минут 5 раз в неделю.
При наличии персистирующей гломерулярной гематурии без или с протеинурией до 1г/сут показана нефропротективная терапия в виде антигипертензивных препаратов из группы иАПФ или БРА. Лечение дебюта. Метилпреднизолон 0,6-0,8мг/кг/сут или преднизолон 0,5-1мг/кг/сут. Лечение рецидива. У 50-75% пациентов, ответивших на стероидную терапию встречаются рецидивы. При рецидиве назначается Преднизолон в дозе 60 максимум 80мг/сут в течение 4-х недель с последующим снижением по 5 мг каждые 3-5 дней до полной отмены в течение 1-2 мес. алкилирующие агенты (циклофосфамид), антиметаболиты (микофеноловая кислота, мофетила микофенолат), ингибиторы кальцинейрина (циклоспорин-А или Такролимус), Ритуксимаб – химерическое моноклональное антитело, используется для лечения различных морфологических вариантов НС. Рекомендуется лишь при отсутствии эффекта от выше проведенной терапии. Антикоагулянты и антиагреганты Эти группы препаратов применяют в составе комбинированных схем, при гипертонической форме гломерулонефрита и хроническом гломерулонефрите с изолированным мочевым синдромом и сниженными функциями почек. Дипиридамол применяют по 400-600 мг/сут, клопидогрел - по 0,2-0,3 г/сут.
Диспансеризация. латентная форма- осмотр 2 р/год, обследование в том же объеме, как и при ОГН, дополнительно- глазное дно, ЭКГ. Нефротический и смешанный ХГН - осмотр 4 раза в год. Целесообразны
ежегодные плановые госпитализации.
Вторичная профилактика. Вторичная профилактика хронического гломерулонефрита направлена на предотвращение обострений, рациональное лечение и профилактику простудных инфекций. Хотелось бы подчеркнуть, что в этом случае следует учитывать индивидуальную непереносимость пациентом тех или иных лекарственных препаратов, продуктов питания, а также других потенциальных аллергенов, способных вызвать обострение и осложнение патологического процесса.
Амилоидоз. Этиология. Классификация. Современные концепции патогенеза и морфогенеза. Клиническая картина амилоидоза почек. Лабораторные методы исследования. Дифференциальный диагноз. Течение, исходы. Лечение. Прогноз. Диспансеризация. МСЭ.
Амилоидоз – системное заболевание, в основе которого лежат обменные нарушения, приводящие к образованию и выпадению в тканях сложного белково-полисахаридного комплекса – амилоида (фибриллярного белка с β-складчатой структурой)
Этиология. Первичный амилоидоз (спорадические случаи амилоидоза в отсутствие "причинной" болезни), из которого выделен амилоидоз при миеломной болезни и болезни Вальденстрема, а также наследственный (семейный), старческий и локальный (опухолевидный) амилоидоз. Вторичный это состояние с наличием хронического воспаления (туберкулез, сифилис), хронических нагноений (остеомиелит, легочные нагноения).
Классификация. Классификация амилоидоза почек:
а) по этиологии:
1) первичный (идиопатический) – причины достоверно неизвестны
2) вторичный – при туберкулезе легких, хронических нагноительных заболеваниях легких (бронхоэктатическая болезнь, абсцесс легкого), остеомиелит, ревматоидный артрит, язвенный колит, опухоли, подострый инфекционный эндокардит, лимфогранулематоз и т.д.
3) наследственный (периодическая болезнь, португальский вариант амилоидоза и др.)
4) старческий – при этом отложения амилоида происходит чаще в головном мозге, аорте, миокарде, поджелудочной железе. Патогенез и морфогенез. К факторам, способствующим развитию амилоидоза, относят диспротеинемию, прежде всего гиперглобулинемию, отражающую извращенную белково-синтетическую функцию ретикулоэндотелиальной системы, и иммунологические изменения, касающиеся в первую очередь клеточной системы иммунитета (угнетение Т-системы, изменения фагоцитоза и т. д.). По-видимому, многие нарушения, в частности изменения клеточных реакций, обусловлены генетическими особенностями, так как обнаруживаются уже на ранних стадиях болезни, остаются стабильными при ее дальнейшем прогрессировании и являются стандартными при всех вариантах амилоидоза.
Клиника.
а) латентная – протекает практически бессимптомно (может выявляться гепатоспленомегалия); в БАК – устойчивая диспротеинемия (повышение α2- и γ-глобулинов); в ОАК – существенное и стойкое повышение СОЭ без признаков обострения основного заболевания; в ОАМ – преходящая, нестойкая, незначительная протеинурия, иногда микрогематурия, лейкоцитурия; функция почек не страдает
б) протеинурическая – в ОАМ характерна протеинурия с колебаниями от 0,1 до 3,0 г/сут, также могут быть микрогематурия, цилиндрурия; ОАК – умеренная анемия, значительное повышение СОЭ; БАК - гипоальбуминемия, гиперглобулинемия; гипонатриемия и гипокалиемия; гиперфибриногенемия; повышение сиаловых кислот при нормальном или пониженном уровне холестерина.
в) нефротическая – проявляется нефротическим синдромом. Развивается нефротический синдром с высокой неселективной протечнурией, гипопротеинемией (гипоальбуминемия), гиперхолестеринемией и массивными отеками.
г) азотемическая – проявляется клиникой ХПН. Появляется азотемия (креатинин сыворотки более 0,18 мМ/л), быстро переходящая в уремию. По данным УЗИ, ночки увеличены, что не характерно для больных гломерулонефритом.
Диагностика. Биопсия позволяет выявить амилоид у 70% больных, а биопсия почки - практически в 100% случаев. 1. Данные анамнеза: стойко и значительно повышенная СОЭ; гепатоспленомегалия; синдром мальабсорбции; протеинурия.
2. Биопсия – необходима для верификации диагноза.
3. Лабораторная диагностика – ее данные зависят от стадии процесса (см. клинические проявления)
4. Различные инструментальные исследования: Эхо-КГ, ЭКГ, УЗИ, рентгенография и др. в зависимости от пораженных органов.
Исход. зависит от осложнений (интеркуррентные инфекции, кровоизлияния, тромбозы и т.д.); продолжительность жизни – 1-3 года; причины смерти – СН (после ее возникновения продолжительность жизни около 4 мес), ХПН (после ее возникновения продолжительность жизни – менее 1 года); при вторичном амилоидозе прогноз лучше, чем при первичном; у пожилых больных прогноз всегда тяжелее.
Прогноз.
Лечение. 1. Щадящий режим, избегание физического и эмоционального переутомления.
2. Диета: белок 60-70 г/сут, исключить казеин-содержащие продукты (молоко, сыр), говядину, телятину, рекомендуется баранина, крупы. Больным показан длительный (8-10 мес) прием сырой печени (100-120 г/сут).
3. Колхицин (1-2 мг/сут, в зависимости от переносимости) – ингибирует синтез предшественников амилоида;
4. Унитиол 5% р-р от 3-5 до 10 мл/сут в/м 30-40 дней 2-3 раза в год – тормозит агреггацию амилоидных фибрилл
5. Аминохинолиновые производные (хлорохин по 0,25-0,5 г/сут длительно) – уменьшают образование амилоида через влияние на отдельные звенья амилоидообразования
6. Диметилсульфоксид 1-5% по 30-100 мл/сут перорально.
Глюкокортикостероиды: в дозе 1-1,5 мг/кг массы тела в сутки в течение 1-1,5 мес.с последующим медленным снижением этой дозы показаны при хроническом нефрите нефротического типа, остром нефрите с нефротическим синдромом, или нефротическом синдроме и острой почечной недостаточности.
4-х компонентная схема: цитостатик – циклофосфамид или азатиоприн 2-3 мг/кг в сутки; антикоагулянт – гепарин; антиагрегант – курантил 400-600 мг/сут; преднизолон 20-40 мг/сут. Эти варианты назначаются при обострении нефрита с формированием нефротического синдрома
Хронический пиелонефрит. Этиология и патогенез. Роль очаговой инфекции. Методы исследования. Клиника. Лабораторные исследования. Дифференциальный диагноз. Исходы. Лечение. Прогноз. Профилактика. МСЭ.
Хронический пиелонефрит– длительный инфекционно-воспалительный процесс в стенках лоханки, чашек, в строме и паренхиме почки.
Этиология. Неосложненный пиелонефрит в 75-95% вызывается E.coli, в 5-10% - Staphylococcus saprophyticus. первичный хронический пиелонефрит, развивающийся в интактной почке (без аномалий развития и диагностированных нарушений уродинамики ВМП); вторичный хронический пиелонефрит, возникающий на фоне заболеваний, нарушающих пассаж мочи: аномалии развития почек и мочевыводящих путей; мочекаменная болезнь; стриктуры мочеточника различной этиологии;
Патогенез. 1) наличие инфекции; • 2) нарушение уродинамики, повышение внутрилоханочного давления; • 3) исходное поражение или повреждение почек или мочевых путей. Такое сочетание обязательно, ибо даже внутривенное введение микробов или внесение их в мочевой пузырь - пиелонефрита не вызовет.
Клиника. В активную фазу хронического пиелонефрита больной жалуется на тупую боль в поясничной области. Дизурия нехарактерна, хотя и может присутствовать в виде учащённого болезненного мочеиспускания различной степени выраженности. При детальном расспросе пациент может привести массу неспецифических жалоб: на эпизоды познабливания и субфебрилитета; дискомфорт в поясничной области; утомляемость; общую слабость; снижение работоспособности. Активная фаза в результате лечения или без него переходит в латентную фазу хронического пиелонефрита, которая может продолжаться длительное время (иногда несколько месяцев), сменяясь ремиссией или активной фазой. Для фазы ремиссии характерно отсутствие каких-либо клинических признаков заболевания и изменений в моче.
Диагностика.
I. Фаза активного воспалительного процесса:
а) лейкоцитурия - 25 000 и более в 1 мл мочи;
б) бактериурия - 100 000 и более в 1 мл мочи;
в) активные лейкоциты (30 % и более) в моче у всех больных;
г) клетки Штернгеймера - Мальбина в моче у 25 - 50 % больных;
д) титр антибактериальных антител в реакции пассивной гемагглютинации (ПГА) повышен у 60 - 70 % больных;
е) СОЭ - выше 12 мм/час у 50 - 70 % больных;
ж) повышение в крови количества средних молекул в 2 - 3 раза.
II. Фаза латентного воспалительного процесса:
а) лейкоцитурия - до 25 00 в 1 мл мочи;
б) бактериурия отсутствует либо не превышает 10 000 в 1 мл мочи;
в) активные лейкоциты мочи (15 - 30%) у 50 - 70% больных;
г) клетки Штернгеймера - Мальбина отсутствуют (исключение составляютбольные со сниженной концентрационной способностью почек);
д) титр антибактериальных антител в реакции ПГА нормальный (исключение составляют больные, у которых
обострение заболевания было менее 1,5 мес назад);
е) СОЭ - не выше 12 мм/час;
ж) повышение в крови средних молекул в 1,5 - 2 раза.
III. Фаза ремиссии, или клинического выздоровления:
а) лейкоцитурия отсутствует;
б) бактериурия отсутствует;
в) активные лейкоциты отсутствуют;
г) клетки Штернгеймера - Мальбина отсутствуют;
д) титр антибактериальных антител в реакции ПГА нормальный;
е) СОЭ - менее 12 мм/ч;
ж) уровень средних молекул в пределах нормы.
Диагностическое значение при хроническом пиелонефрите имеют также уменьшение осмотической концентрации мочи (менее 400 мосм/л) и снижение показателей клиренса эндогенного креатинина (ниже 80 мл/мин). УЗИ позволяет диагностировать: отёк паренхимы при обострении; уменьшение размеров почки, её деформацию, повышенную эхогенность паренхимы (признаки нефросклероза) при длительно текущем пиелонефрите вне обострения. Расширение чашечно-лоханочной системы свидетельствует о нарушении пассажа мочи. При количественной оценке степени бактериурии значимым считают уровень 104 ×КОЕ/мл. В нестандартных случаях (при полиурии или иммуносупрессии) клинически значимой может быть и меньшая степень бактериурии. На обзорной рентгенограмме при хроническом пиелонефрите находят уменьшение размеров одной из почек, заметное повышение плотности тени и вертикальное расположение оси пораженной почки.
Исход.
Лечение. При хроническом пиелонефрите необходимо поддерживать достаточный диурез. Объём выпиваемой жидкости должен составлять 2000–2500 мл/сут. Рекомендовано применение мочегонных сборов, витаминизированных отваров (морсов) с антисептическими свойствами (клюква, брусника, шиповник). Лечение антибактериальными препаратами, ципро, лево при хроническом пиелонефрите предпочтительно проводить после выполнения бактериологического анализа мочи с идентификацией возбудителя и определением его чувствительности к антибиотикам. При известной флоре не для стартовой терапии: • Ко-амоксиклав 0.25-0.125 3 раза в день 14 дней. Однако необходимо отметить, что артериальная гипертензия в большинстве случаев связана с повышением уровня ренина крови, поэтому базовыми препаратами считают ингибиторы АПФ.
Прогноз. Так, при первичном хроническом двустороннем пиелонефрите ХПН развивается в среднем через 5–8 лет, достигая терминальной стадии через 10–15 лет. При вторичном процессе прогноз в значительной степени определяется урологическим заболеванием, лежащим в основе пиелонефрита. В среднем терминальная стадия ХПН у этих больных при адекватном лечении развивается через 10–20 лет. При ретроспективном анализе получены данные о том, что в течение 10 лет хронический пиелонефрит приводит к терминальной стадии ХПН у 47,8% пациентов.
Нефротический синдром. Современные концепции патогенеза в свете ультраструктуры нефрона. Патогенез основных клинических проявлений болезни. Клиническая картина. Лабораторная диагностика. Дифференциальный диагноз. Возможности современной терапии. Прогноз. Профилактика.
Нефротический синдром – клинический синдром, характеризующийся тяжелой протеинурией >3,5г/1,73м2 /сут, гипоальбуминемией, гиперлипидемией и отеками.
Патогенез в ультроструктуре нефрона. Судя по перечню заболеваний, стоящих за НС, можно говорить о различных механизмах повреждения капиллярной стенки. Иммунные механизмы, в частности, активация системы комплемента, взаимодействие антигена с антителом, образование иммунных комплексов, осаждение их на базальной мембране обусловливают ряд клеточных реакций иммунного воспаления (клеточная инфильтрация тканей, фагоцитоз, выход лизосомальных ферментов и других продуктов дегрануляции лейкоцитов). В результате этих механизмов происходит повреждение мембраны клубочка, что обусловливает массивную протеинурию с развитием нефротического синдрома.
Патогенез основных клин проявлений. Клубочковая протеинурия – наиболее частая форма протеинурии, связанна с нарушением проницаемости клубочкового фильтра. Неселективная протеинурия характеризуется повышением клиренса средне- и 6 высокомолекулярных белков. При снижении способности проксимальных канальцев реабсорбировать плазменные низкомолекулярные белки, профильтрованные в нормальных клубочках, развивается канальцевая протеинурия. Протеинурия переполнения развивается при повышенном образовании плазменных низкомолекулярных белков (легких цепей иммуноглобулинов, гемоглобина, миоглобина), которые фильтруются нормальными клубочками в количестве, превышающем способность канальцев к реабсорбции.
Повреждение капиллярной стенки сопровождается протеинурией.
Развивающаяся вслед за массивной протеинурией гипопротеинемия также является обязательным признаком нефротического синдрома.
Основной причиной гипоальбуминемии является повышенная фильтрация альбумина через поврежденную стенку капилляров клубочка и неполная его реабсорбция в канальцах.
Патогенез нефротических отеков сложен и складывается из ряда патофизиологических механизмов, приводящих к задержке натрия и воды и их накоплению в интерстиции.
Гиперлипидемия, гиперхолестеринемия возникают компенсаторно в ответ на снижение содержания альбуминов в сыворотке крови.
Клиника. Ведущий клинический признак НС – отеки – от умеренных до достигающих степени анасарки с водянкой полостей (асцит, гидроторакс, гидроперикард), что обычно и определяет основные жалобы больных. Нефротические отеки рыхлые, легко перемещаются и оставляют ямку при надавливании пальцем. Общая слабость, боли в поясничной области, отсутствие аппетита, тошнота, рвота, отеки, малое количество выделяемой за сутки мочи, жажда, сухость во рту. Отек конъюнктивы и сетчатки часто сопровождается слезотечением и ухудшением зрения, а отек наружных половых органов приводит к затруднению и болезненности мочеиспускания. Большая потеря белка с мочой приводит к выраженной атрофии мышц, особенно заметной после схождения отеков.
Диагностика. Критерии нефротического синдрома 1. массивная протеинурия – более 3,5 г/сутки; 2. гипоальбуминемия (менее 30 г/л); 3. гипопротеинемия; 4. отеки; 5. гиперлипедемия. Общий анализ крови: гипохромная анемия, увеличение СОЭ.
Лечение. Диета при нормальной функции почек «бессолевая» (потребление хлорида натрия до 3 г/сут, а при выраженных отеках до 1-2 г/сут). В целом объем жидкости за сутки не должен превышать объем выделенной мочи более чем на 200 мл. Диета при нормальной функции почек должна содержать физиологическое количество животного белка (1 г на 1 кг массы тела). Иногда достаточно ограничить потребление поваренной соли, исключить продукты, богатые солью, или назначить отвары мочегонных трав. При неэффективности этих мер следует назначить диуретики. При массивных рефрактерных отеках может быть применены бессолевой альбумин, который вводят в/в в дозе 100 мл 20% раствора или реополиглюкин 200-400 мл в сочетании с фуросемидом. Снижение протеинурии является основной целью патогенетической терапии, к которой относятся в первую очередь глюкокортикостероиды, цитостатики и циклоспорин А. Лечение липидных нарушений включает диетическое питание, а также применение статинов.
Прогноз. Решение вопроса выбора терапии и прогноза НС во многом определяется наличием или отсутствием повреждения БМК.
Профилактика. Профилактика рецидивов НС – поддерживающее лечение основного заболевания, диспансерное наблюдение, лечение очагов хронической инфекции, предупреждение охлаждения и лечение интеркурентных инфекций.
Острая почечная недостаточность (ОПН). Этиология. Механизм развития ОПН. Диагностика. Дифференциальная диагностика. Лечение по стадиям. Показания к гемодиализу и гемосорбции. Исходы. Профилактика.
Острая почечная недостаточность (ОПН) – синдром, который развивается вследствие быстрого (часы-дни) снижения скорости клубочковой фильтрации, приводящей к накоплению азотистых (включая мочевину, креатинин) и неазотистых продуктов метаболизма (с нарушением уровня электролитов, кислотно-щелочного равновесия, объема жидкости), экскретируемых почками.
Механизм развития.
По основному механизму развития ОПП разделяется на 3 группы: • преренальное; • ренальное; • постренальное.
ПРЕ: Гиповолемия приводит к стимуляции барорецепторов, что закономерно сопровождается активацией симпатической нервной системы, системы ренин-ангиотензин-альдостерон и секрецией антидиуретического гормона. Смысл компенсаторных реакций, индуцируемых этими медиаторами, заключается в вазоконстрикции, задержке ионов натрия и воды в организме, стимуляции центра жажды.
РЕН: Центральное звено - индуцированная нефротоксинами вазоконстрикция, приводящая к изменениям микроциркуляции в почки.
ПОСТ: Острая обструкция первоначально приводит к умеренному усилению почечного кровотока, быстро сменяющемуся вазоконстрикцией и снижением СКФ.
Этиология.
ПРЕРЕНАЛЬНАЯ ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
• Уменьшение сердечного выброса (кардиогенный шок, тампонада сердца, аритмии, сердечная недостаточность, ТЭЛА, кровотечения, особенно акушерские).
• Системная вазодилатация (эндотоксический шок при сепсисе, анафилаксия, применение вазодилататоров).
• Секвестрация жидкости в тканях (панкреатит, перитонит).
• Обезвоживание при длительной рвоте, профузной диарее, длительном применении диуретиков или слабительных ЛС, ожогах.
• Заболевания печени (цирроз, резекция печени, холестаз) с развитием печёночно-почечного синдрома.
РЕНАЛЬНАЯ ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
• Постишемическая ОПН развивается в ситуациях, перечисленных в этиологии преренальной ОПН; является неблагоприятным исходом преренальной ОПН при усугублении АГ и ишемии почек.
• Экзогенные интоксикации (поражения почек ядами, применяемыми в промышленности и быту, укусы ядовитых змей и насекомых, нефротоксические воздействия антибиотиков, рентгеноконтрастных веществ, тяжёлых металлов,
органических растворителей).
• Гемолиз (в рамках гемотрансфузионных осложнений или малярии) или рабдомиолиз.
• Воспалительные заболевания почек (быстропрогрессирующий гломерулонефрит, острый тубулоинтерстициальный
нефрит), в том числе в рамках инфекционной патологии (геморрагическая лихорадка с почечным синдромом,
лептоспироз, при подостром инфекционном эндокардите, ВИЧ-инфекции, вирусных гепатитах).
• Поражения почечных сосудов (гемолитико-уремический синдром, тромботическая тромбоцитопеническая пурпура,
склеродермия, системные некротизирующие васкулиты, тромбоз артерий или вен, атеросклеротическая эмболия,
расслаивающая аневризма брюшного отдела аорты).
• Травмы или удаление единственной почки.
ПОСТРЕНАЛЬНАЯ ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
• Внепочечная обструкция: окклюзия мочеиспускательного канала; опухоли мочевого пузыря, предстательной железы, органов таза; закупорка мочеточников камнем, гноем, тромбом; случайная перевязка мочеточника во время операции.
• Задержка мочеиспускания, не обусловленная органическим препятствием (нарушение мочеиспускания при диабетической невропатии или в результате применения холиноблокаторов и ганглиоблокаторов).
Лечение по стадиям.
Диета: ограничение поваренной соли (главным образом, натрия) и жидкости (объём получаемой жидкости рассчитывают с учётом диуреза за предыдущий день + 300 мл).
• антагонист калия - кальция глюконат или хлорид 10% 20 мл в/в в течение 2-3 минут №1 (при отсутствии изменений на ЭКГ, повторное введение в той же дозе, при отсутствии эффекта – гемодиализ);
• 20% глюкоза 500 мл + 50 МЕ инсулина растворимого человеческого короткого действия в/в кап 15-30 ЕД каждые 3 часа 1-3 суток, до нормализации уровня калия в крови;
• натрия гидрокарбонат 4-5% в\в кап. Расчет дозы по формуле: Х= ВЕ*вес (кг)/2;
• натрия гидрокарбонат 8,4% в\в кап. Расчет дозы по формуле: Х= ВЕ*0,3* вес (кг);
• 5% декстроза 500 мл в\в кап до восполнения дефицита ОЦК;
• натрия хлорид 0,9% в\в кап 500 мл или 10% 20 мл в\в 1-2 раза в сутки -до восполнения дефицита ОЦК;
• фуросемид 200-400 мг в\в через перфузор, под контролем почасового диуреза;
• допамин 3 мкг/кг/мин в\в кап в течение 6-24 часов, под контролем артериального давления, ЧСС -2-3 суток;
• адсорбикс 1 капсула х 3 раза в день – под контролем уровня креатинина.
• норадреналин, мезотон, инфезол, альбумин, коллоидные и кристаллоидные растворы, свежезамороженное плазма, антибиотики, гемотрансфузионные препараты, и другие;
• метилпреднизолон, таблетки 4мг,16мг, порошок для приготовления раствора для инъекций в комплекте с растворителем 250мг, 500 мг;
• циклофосфамид, порошок для приготовления раствора для внутривенного введения 200 мг;
• торасемид, таблетки 5, 10, 20мг;
• иммуноглобулин человека нормальный, 10% раствор для инфузий 100 мл.
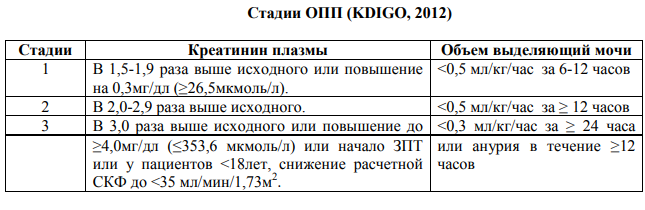
Показания к гемодиализу. Гемодиализ - метод коррекции водно-электролитного и кислотно-щелочного равновесия и выведения различных токсических веществ из организма, основанный на диализе и ультрафильтрации крови аппаратом "искусственная почка". В основе гемодиализа лежит метод диффузии через полупроницаемую мембрану (ацетатцеллюлоза, полиакрилонитрил, полиметилметакрилат). По одну сторону мембраны протекает кровь, по другую - диализирующий раствор. Для проведения процедуры гемодиализа необходим артериовенозный шунт. Во избежание свёртывания крови во время процедуры вводят гепарин. Показания (одинаковы для гемодиализа и перитонеального диализа) - рефрактерные к консервативному лечению гиперволемия, гиперкалиемия, метаболический ацидоз. Исходы. Смерть при ОПН наиболее часто наступает от уремической комы, нарушений гемодинамики и сепсиса. Летальность у больных с олигурией составляет 50%, без олигурии - 26%. Прогноз обусловлен как тяжестью основного заболевания, так и клинической ситуацией. Например, при остром канальцевом некрозе, обусловленном хирургическим вмешательством или травмой, летальность составляет 60%, при развитии в рамках лекарственной болезни - 30%. При неосложнённом течении ОПН вероятность полного восстановления функции почек в течение последующих 6 нед у больных, переживших один эпизод ОПН, составляет 90%. Профилактика. • профилактика вирусных, бактериальных, грибковых инфекций; • профилактика нарушений электролитного баланса; • профилактика эклампсии, сердечно-сосудистой недостаточности, ДВСсиндрома.
