
- •Амбулаторная
- •Хирургия
- •Справочник
- •Практического врача
- •Содержание
- •Часть 1. Острые гнойные заболевания
- •Часть 2. Дегенеративно-воспалительные заболевания конечностей
- •Часть 3. Поверхностные новообразования (м. М. Бурмистрова, д. Н. Дойников)
- •Часть 4. Заболевания сосудов нижних конечностей (п.И. Орловский, и. А. Корешкин)
- •Часть 5. Частные вопросы амбулаторной . Хирургии
- •Предисловие
- •Часть 1 острые гнойные заболевания введение
- •1.1. Острые гнойные заболевания кожи и подкожной клетчатки
- •1.1.1. Фурункул
- •1.1.2. Карбункул
- •1.1.3. Гидраденит
- •1.1.4. Абсцесс подкожной клетчатки
- •1.1.5. Флегмона подкожной клетчатки
- •1.1.6. Эризипелоид
- •1.1.7. Лимфангит и лимфаденит
- •1.2. Острые гнойные заболевания костей, суставов и синовиальных сумок
- •1.2.1. Остеомиелит
- •1.2.2. Острый гнойный артрит
- •1.2.3. Острый бурсит
- •1.3. Гнойно-воспалительные заболевания кисти
- •1.3.1. Флегмона тыла кисти
- •1 .3.2. Межпальцевая (комиссуральная) флегмона
- •1.3.3. Флегмона области thenar
- •1.3.4. Флегмона области hypothenar
- •1.3.5. Флегмоны срединного ладонного пространства
- •1, 2, 3, 4 — Дренирование синовиальных влагалищ I и V пальцев; 5 — перфорированная дренажная трубка, введенная в пространство Пирогова-Парона.
- •1.3.7. Флегмона пространства Пирогова-Парона
- •1.4. Гнойно-воспалительные заболевания пальцев кисти
- •1.4.1. Кожные формы панариция
- •1.4.2. Осложненные формы панариция
- •1.4.3. Хирургическое лечение различных форм панариция
- •1.4.4. Антибактериальная терапия различных форм панариция
- •Список литературы
- •Часть 2
- •2.1.2. Эпикондилиты плеча
- •2.1.3. Крепитирующий паратенонит предплечья
- •2.1.4. Болезнь де Кервена
- •2.1.5. Стенозирующие лигаментиты пальцев кисти
- •2.1.6. Контрактура Дюпюитрена
- •2.1.7. Ганглий
- •2.1.8. Гигрома
- •2.2. Заболевания суставов (остеоартрозы)
- •2.3. Заболевания стопы
- •2.3.1. Вросший ноготь
- •2.3.2. Отклонение I пальца стопы кнаружи (Hallux valgus)
- •2.3.3. Молоткообразный палец
- •2.3.4. Пяточная шпора
- •2.3.5. Мозоли
- •Список литературы
- •Часть 3 поверхностные новообразования
- •3.1. Доброкачественные поверхностные новообразования
- •3.1.1. Классификация поверхностных доброкачественных опухолей
- •1. Эпителиальные опухоли, происходящие из многослойного (кожа, слизистые оболочки) и железистого эпителия:
- •2. Соединительнотканные опухоли:
- •3. Опухоли из нервной ткани:
- •4. Опухоли из эндотелия и мезотелия (кровеносные и лимфатические сосуды, синовиальные оболочки):
- •3.1.2. Эпителиальные опухоли
- •3.1.3. Соединительнотканные опухоли
- •3.1.4. Опухоли из нервной ткани
- •3.1.5. Опухоли из эндотелия и мезотелия
- •3.2. Злокачественные поверхностные новообразования
- •3.2.1. Злокачественные опухоли кожи
- •3.2.2. Злокачественные опухоли мягких тканей
- •Список литературы
- •Часть 4 заболевания сосудов нижних конечностей
- •4.1. Варикозная болезнь нижних конечностей
- •4.1.1. Общие сведения
- •4.1.2. Функциональные пробы
- •4.1.3. Компрессионное лечение
- •4.1.4. Лекарственное лечение
- •1. Мази и гели на основе гепарина.
- •2. Мази и гели на основе веноактивных препаратов.
- •3. Мази и гели на основе нестероидных противовоспалительных средств (нпвс).
- •4. Местные глюкортикоиды (кортикостероиды)
- •4.1.5. Флебосклерозирующее лечение
- •4.1.6. Хирургическое лечение
- •4.2. Тромбофлебит поверхностных вен нижних конечностей
- •4.2.1. Общие сведения
- •4.2.2. Дифференциальный диагноз
- •4.2.3. Лечение
- •4.3. Тромбофлебит глубоких вен нижних конечностей (флеботромбоз)
- •4.3.1. Общие сведения
- •4.3.2. Топическая диагностика
- •4.3.3. Дифференциальный диагноз
- •4.3.4. Лечение
- •4.3.5. Реабилитация больных, перенесших флеботромбоз
- •4.4. Посттромбофлебитическая болезнь нижних конечностей
- •4.4.1. Общие сведения
- •4.4.2. Клиническая симптоматика
- •4.4.3. Консервативные методы лечения
- •4.4.4. Хирургическое лечение
- •4.5. Облитерирующий атеросклероз артерий нижних конечностей
- •4.5.1. Общие сведения
- •4.5.2. Амбулаторная диагностика
- •4.5.3. Дифференциальный диагноз
- •4.5.4. Амбулаторное лечение
- •4.6. Трофические язвы
- •4.6.1. Общие сведения
- •4.6.2. Классификация трофических язв
- •4.6.3. Клиническая симптоматика
- •4.6.4. Дифференциальный диагноз
- •4.6.5. Лечение
- •4.6.6. Профилактика
- •Список литературы
- •Часть 5 частные вопросы амбулаторной хирургии
- •5.1. Амбулаторная проктология
- •5.1.1. Геморрой
- •5.1.2. Анальный зуд
- •5.1.3. Анальная трещина
- •Список литературы
- •5.2. Местная анестезия в амбулаторной практике
- •5.2.1. Фармакологические препараты для местного обезболивания
- •5.2.2. Механизм действия препаратов для местного обезболивания
- •5.2.3. Местная анестезия по а. В. Вишневскому
- •5.2.4. Регионарная анестезия
- •5.2.5. Новокаиновые блокады
- •Список литературы
- •5.3. Диагностические манипуляции
- •5.3.1. Биопсия
- •5.3.2. Зондирование
- •5.3.3. Фистулография
- •5.3.4. Пункция
- •5.3.5. Пальцевое исследование прямой кишки
- •5.3.6. Аноскопия
- •5.3.7. Ректороманоскопия
- •5.3.8. Диафаноскопия
- •Список литературы
- •5.4. Частные ситуации в амбулаторной хирургии
- •5.4.1. Первичная хирургическая обработка ран
- •5.4.2. Укусы животных
- •5.4.3. Остановка наружного кровотечения
- •5.4.4. Ожоги
- •5.4.5. Отморожения
- •5.4.6. Инородные тела мягких тканей
- •5.4.7. Ущемление пальца в кольце
- •Список литературы
- •5.5 Применение антибактериальных средств в амбулаторной практике
- •5.5.1. Бета-лактамные антибиотики
- •5.5.2. Макролиды
- •5.5.3. Разные антибактериальные средства
- •5.5.4. Принципы применения антибактериальных средств
- •Список литературы
5.2.4. Регионарная анестезия
Регионарная анестезия обеспечивает обезболивание за счет периферической блокады болевой импульсации при сохранении нормальных витальных функций организма и сознания больного.
Регионарная анестезия производится введением анестетика в непосредственной близости к нервному стволу, в различных областях его прохождения: от места выхода из спинного мозга до периферии. В зависимости от места перерыва болевой чувствительности различают пять видов регионарной анестезии: проводниковую (стволовую, нервных сплетений, нервных узлов и узлов симпатического ствола), внутривенную под жгутом, внутрикостную, спинномозговую и эпидуральную.
Положительной чертой проводниковой анестезииявляется принципиальная возможность одной инъекцией обезболивающего раствора добиться обезболивания обширной зоны операции. Существенным недостатком практического использования этого метода являются: а) трудность определения локализации нервных стволов, которая вариабельна, и б) возможность их травмы и опасность осложнений, связанных с попаданием анестетика в сосудистое русло через поврежденные артерии и вены с последующей интоксикацией. Хорошее знание анатомии нервных стволов и сосудов может преодолеть эти недостатки. Из противопоказаний: следует всегда помнить о повышенной чувствительности — аллергии — к анестетикам, которая может быть выявлена при сборе анамнеза, а также с помощью внутрикожной пробы.
В хирургии используют разнообразные виды проводниковой анестезии; простейшей формой проводниковой анестезии является блок операционного поля по Брауну. Он достигается инфильтрацией обезболивающего раствора, вводимого из четырех точек по сторонам ромба, в центре которого намечено провести операционный разрез (рис. 5.1.6).
Классическим примером дистальной периневральной проводниковой анестезии является анестезия по Оберсту — Лукашевичу и Брауну — Усольцевой для пальцев кисти, а также блок ветвей срединного, локтевого и лучевого нервов на уровне нижней трети предплечья при обезболивании кисти.
В поликлиниках чаще всего производится проводниковое обезболивание у основания пальца по Оберсту — Лукашевичу. Показания — операции на пальце по поводу панариция, паронихии, вросшего ногтя, удаление инородных тел, мозолей, хирургическая обработка инфицированных ран пальца и др.
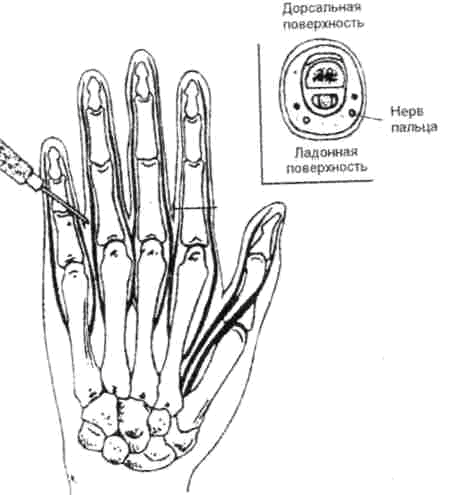
Рис. 5.2. Блокада нервов пальца (Морган Дж. Э. мл., Мэгид С. М. Клиническая анестезиология. 1998).
Палец иннервируется четырьмя нервными ветвями: двумя тыльными и двумя общими ладонными (подошвенными на стопе), каждый из которых проходит вдоль соответствующего края пальца (рис. 5.2). Для обескровливания на уровне обезболивания палец обертывается марлевой салфеточкой и накладывается жгутик-полоска от резиновой перчатки*. Затем в зависимости от толщины пальца берется 2- или 5-граммовый шприц, короткая тонкая острая игла и 5-8 мл теплого 1% раствора новокаина. У основания пальца, дистальнее жгута или на уровне средней фаланги (в зависимости от локализации процесса), с тыльной стороны вводится игла (рис. 5.3). Введением раствора обезболивается кожа и подкожная клетчатка. Затем раствор новокаина вводится иглой перпендикулярно поверхности фаланги пальца в дистальном направлении, медленно продвигаясь к ладонной поверхности пальца, анестезируя проходящие в этом месте нервы. Для обеих сторон обычно расходуется 5—8 мл 1 % раствора новокаина. Обезболивание по Оберсту — Лукашевичу не рекомендуется при повторных вмешательствах и при панарициях средней фаланги. При выполнении проводниковой анестезии у основания пальца могут быть допущены такие ошибки, как введение анестетика непосредственно в тыльный или ладонный пальцевой нерв; введение новокаина через вкол не с тыльной, а с ладонной стороны; чрезмерное и долгое перетягивание пальца жгутом; использование избыточного количества раствора и недостаточное ожидание до наступления обезболивания.
______________
* Наложение жгута многие специалисты считают опасным и не применяют (ред.).
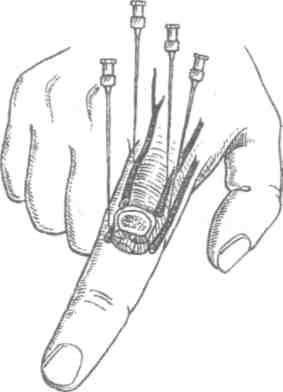
Рис. 5.3. Расположение пальцевых нервов и места введения анестезирующего раствора (Кузин М. И., Харнас С. Ш. Местное обезболивание. 1993)
Проводниковая анестезия пальцев может быть достигнута по Е. В. Усольцевой путем введения 1% раствора новокаина по 3-5 мл через межпальцевые складки в проксимальном направлении. Проводниковое обезболивание пальцевых нервов может также производится проксимальнее деления общих пальцевых нервов между пястными костями, т.е. на уровне горизонтальной линии, проведенной на тыле от пястно-фалангового сустава первого пальца к локтевому краю пясти (рис. 5.4 б). На анестезию каждого межкостного промежутка необходимо15-20 мл 1 % раствора новокаина; обезболивание пальцев наступает через 3-6 минут и держится более одного часа.

Рис. 5.4. Схема распределения кожной иннервации и различных видов обезболивания кисти.
а — территория распределения нервов: 1 — лучевого, 2 — срединного, 3 — локтевого, 4 — медиального кожного нерва предплечья; б — обезболивание пальцев: по методу Оберста—Лукашевича, через межпальцевую складку, через межкостные промежутки по Е. В. Усольцевой; в — поперечный разрез через дистальный отдел предплечья; проводниковая анестезия: 1 — срединного, 2 — локтевого, 3 — поверхностной ветви лучевого нерва (Усольцева Е. В., Машкара К. И. Хирургия заболеваний и повреждений кисти, 1978).
Проводниковая анестезия срединного, локтевого и лучевого нервов в области запястья позволяет безболезненно оперировать на кисти и используется для более обширных операций на кисти, кожной пластике пальцев кисти и др. (рис. 5.4. а, в). Для обезболивания срединного нерва игла вводится в борозде между сухожилиями лучевого сгибателя кисти и длинного ладонного сгибателя кисти в косо-дистальном направлении подфасциально (рис. 5.5). Для обезболивания локтевого нерва он блокируется под сухожилием локтевого сгибателя кисти, проксимальнее кожной складки на 1—2 см; первая порция 1—2 % раствора новокаина вводится подкожно, затем игла продвигается дистально вглубь к гороховидной кости и шиловидному отростку локтевой кости и вводится 4—5 мл 1 % раствора новокаина (рис. 5.6).
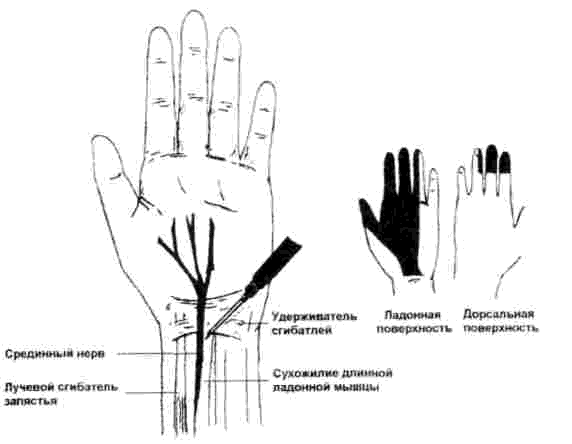
Рис. 5.5. Блокада срединного нерва на запястье (Морган Дж. Э. мл., Мэгид С. М. Клиническая анестезиология. 1998).
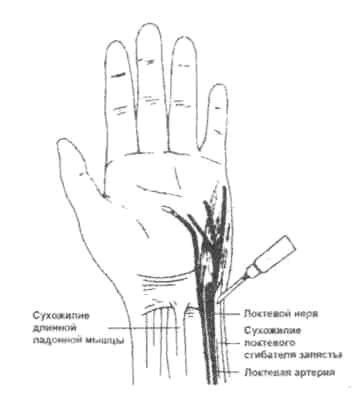
Рис. 5.6. Блокада локтевого нерва на запястье (Морган Дж. Э. мл., Мэгид С. М. Клиническая анестезиология. 1998).
Поверхностная ветвь лучевого нерва блокируется проксимальнее анатомической табакерки между сухожилиями короткого и длинного разгибателей большого пальца; 4—6 мл 1% раствора новокаина инфильтрируется подкожная клетчатка на участке 3—5 см (рис. 5.7). При проводниковой анестезии на уровне запястья обезболивание наступает через 10—15 минут, поэтому рекомендуют добавлять инфильтрационное обезболивание в зону вмешательства. Противопоказания: невриты локтевого, лучевого и срединного нервов.
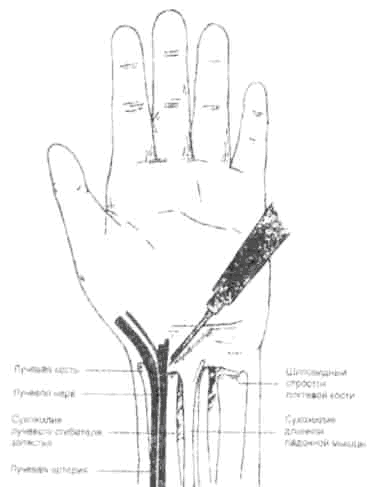
Рис. 5.7. Блокада лучевого нерва на запястье (Морган Дж. Э. мл., МэгидС. М. Клиническая анестезиология. 1998).
Внутривенная анестезия под жгутом
Метод основан на локальном действии анестетика, введенного в вену конечности ниже наложенного жгута. Обезболивающее средство проникает в ткани конечности и благодаря диффузии действует на нервные окончания, нервные ветви и крупные нервные стволы. При этом проявляется проводниковый эффект внутривенной анестезии. Классическая методика местной внутривенной анестезии по Биру не получила распространения из-за токсичности используемых в то время местных анестетиков. С появлением новых эффективных, менее токсичных местноанестезирующих препаратов интерес к этому виду регионарной анестезии возрос. Показания: операции на предплечье, кисти, стопе, голени. Противопоказания: детский возраст, психические заболевания; метод малопригоден у больных с неустойчивой психикой, а также у пациентов с заболеваниями сосудов и нервов.
Внутрикостная анестезия
Внутрикостную анестезию используют при ортопедических операциях на конечностях и в травматологии. Больного укладывают на операционный стол, руку приподнимают вверх и держат в таком положении 1-2 минуты, накладывают эластический бинт. Правильность наложения жгута определяют отсутствием пульса на лучевой артерии и побледнением пальцев и кисти. Можно вместо резинового бинта применить манжетку от аппарата для измерения кровяного давления. Участок кости, избранный для внутрикостного введения раствора новокаина, должен отвечать следующим требованиям: кортикальный слой кости на месте предполагаемого введения кости желательно избрать более тонким, расположенным поверхностно и доступным для ощупывания; прокол кости делать в стороне от места прохождения сосудов и нервов. Избрав место для пункции кости, проводят анестезию кожи, клетчатки и надкостницы (3—5 мл 0,25% раствора новокаина). Вращательными движениями с давлением по оси иглу вводят в губчатое вещество кости, аспирируют несколько капель крови из спонгиозного вещества кости и вводят новокаин в количестве 5—10 мл. Пункцию кости проводят за пределами воспалительного очага, со строгим соблюдением асептики и антисептики. Внутрикостная анестезия обеспечивает относительно длительное обезболивание целого сегмента конечности — всей кисти или стопы. Для анестезии кисти раствор новокаина обычно вводят в эпифиз лучевой кости, а при операции на стопе — в пяточную кость. Для проведения внутрикостной анестезии помимо обычных тонких игл для обезболивания мягких тканей необходимы иглы для пункции кости и резиновый бинт. В амбулаторных условиях ее применяют редко.
Спинномозговая и перидуральная анестезии проводятся с участием анестезиологов в специализированных центрах амбулаторной хирургии или в условиях стационаров.
