
- •Амбулаторная
- •Хирургия
- •Справочник
- •Практического врача
- •Содержание
- •Часть 1. Острые гнойные заболевания
- •Часть 2. Дегенеративно-воспалительные заболевания конечностей
- •Часть 3. Поверхностные новообразования (м. М. Бурмистрова, д. Н. Дойников)
- •Часть 4. Заболевания сосудов нижних конечностей (п.И. Орловский, и. А. Корешкин)
- •Часть 5. Частные вопросы амбулаторной . Хирургии
- •Предисловие
- •Часть 1 острые гнойные заболевания введение
- •1.1. Острые гнойные заболевания кожи и подкожной клетчатки
- •1.1.1. Фурункул
- •1.1.2. Карбункул
- •1.1.3. Гидраденит
- •1.1.4. Абсцесс подкожной клетчатки
- •1.1.5. Флегмона подкожной клетчатки
- •1.1.6. Эризипелоид
- •1.1.7. Лимфангит и лимфаденит
- •1.2. Острые гнойные заболевания костей, суставов и синовиальных сумок
- •1.2.1. Остеомиелит
- •1.2.2. Острый гнойный артрит
- •1.2.3. Острый бурсит
- •1.3. Гнойно-воспалительные заболевания кисти
- •1.3.1. Флегмона тыла кисти
- •1 .3.2. Межпальцевая (комиссуральная) флегмона
- •1.3.3. Флегмона области thenar
- •1.3.4. Флегмона области hypothenar
- •1.3.5. Флегмоны срединного ладонного пространства
- •1, 2, 3, 4 — Дренирование синовиальных влагалищ I и V пальцев; 5 — перфорированная дренажная трубка, введенная в пространство Пирогова-Парона.
- •1.3.7. Флегмона пространства Пирогова-Парона
- •1.4. Гнойно-воспалительные заболевания пальцев кисти
- •1.4.1. Кожные формы панариция
- •1.4.2. Осложненные формы панариция
- •1.4.3. Хирургическое лечение различных форм панариция
- •1.4.4. Антибактериальная терапия различных форм панариция
- •Список литературы
- •Часть 2
- •2.1.2. Эпикондилиты плеча
- •2.1.3. Крепитирующий паратенонит предплечья
- •2.1.4. Болезнь де Кервена
- •2.1.5. Стенозирующие лигаментиты пальцев кисти
- •2.1.6. Контрактура Дюпюитрена
- •2.1.7. Ганглий
- •2.1.8. Гигрома
- •2.2. Заболевания суставов (остеоартрозы)
- •2.3. Заболевания стопы
- •2.3.1. Вросший ноготь
- •2.3.2. Отклонение I пальца стопы кнаружи (Hallux valgus)
- •2.3.3. Молоткообразный палец
- •2.3.4. Пяточная шпора
- •2.3.5. Мозоли
- •Список литературы
- •Часть 3 поверхностные новообразования
- •3.1. Доброкачественные поверхностные новообразования
- •3.1.1. Классификация поверхностных доброкачественных опухолей
- •1. Эпителиальные опухоли, происходящие из многослойного (кожа, слизистые оболочки) и железистого эпителия:
- •2. Соединительнотканные опухоли:
- •3. Опухоли из нервной ткани:
- •4. Опухоли из эндотелия и мезотелия (кровеносные и лимфатические сосуды, синовиальные оболочки):
- •3.1.2. Эпителиальные опухоли
- •3.1.3. Соединительнотканные опухоли
- •3.1.4. Опухоли из нервной ткани
- •3.1.5. Опухоли из эндотелия и мезотелия
- •3.2. Злокачественные поверхностные новообразования
- •3.2.1. Злокачественные опухоли кожи
- •3.2.2. Злокачественные опухоли мягких тканей
- •Список литературы
- •Часть 4 заболевания сосудов нижних конечностей
- •4.1. Варикозная болезнь нижних конечностей
- •4.1.1. Общие сведения
- •4.1.2. Функциональные пробы
- •4.1.3. Компрессионное лечение
- •4.1.4. Лекарственное лечение
- •1. Мази и гели на основе гепарина.
- •2. Мази и гели на основе веноактивных препаратов.
- •3. Мази и гели на основе нестероидных противовоспалительных средств (нпвс).
- •4. Местные глюкортикоиды (кортикостероиды)
- •4.1.5. Флебосклерозирующее лечение
- •4.1.6. Хирургическое лечение
- •4.2. Тромбофлебит поверхностных вен нижних конечностей
- •4.2.1. Общие сведения
- •4.2.2. Дифференциальный диагноз
- •4.2.3. Лечение
- •4.3. Тромбофлебит глубоких вен нижних конечностей (флеботромбоз)
- •4.3.1. Общие сведения
- •4.3.2. Топическая диагностика
- •4.3.3. Дифференциальный диагноз
- •4.3.4. Лечение
- •4.3.5. Реабилитация больных, перенесших флеботромбоз
- •4.4. Посттромбофлебитическая болезнь нижних конечностей
- •4.4.1. Общие сведения
- •4.4.2. Клиническая симптоматика
- •4.4.3. Консервативные методы лечения
- •4.4.4. Хирургическое лечение
- •4.5. Облитерирующий атеросклероз артерий нижних конечностей
- •4.5.1. Общие сведения
- •4.5.2. Амбулаторная диагностика
- •4.5.3. Дифференциальный диагноз
- •4.5.4. Амбулаторное лечение
- •4.6. Трофические язвы
- •4.6.1. Общие сведения
- •4.6.2. Классификация трофических язв
- •4.6.3. Клиническая симптоматика
- •4.6.4. Дифференциальный диагноз
- •4.6.5. Лечение
- •4.6.6. Профилактика
- •Список литературы
- •Часть 5 частные вопросы амбулаторной хирургии
- •5.1. Амбулаторная проктология
- •5.1.1. Геморрой
- •5.1.2. Анальный зуд
- •5.1.3. Анальная трещина
- •Список литературы
- •5.2. Местная анестезия в амбулаторной практике
- •5.2.1. Фармакологические препараты для местного обезболивания
- •5.2.2. Механизм действия препаратов для местного обезболивания
- •5.2.3. Местная анестезия по а. В. Вишневскому
- •5.2.4. Регионарная анестезия
- •5.2.5. Новокаиновые блокады
- •Список литературы
- •5.3. Диагностические манипуляции
- •5.3.1. Биопсия
- •5.3.2. Зондирование
- •5.3.3. Фистулография
- •5.3.4. Пункция
- •5.3.5. Пальцевое исследование прямой кишки
- •5.3.6. Аноскопия
- •5.3.7. Ректороманоскопия
- •5.3.8. Диафаноскопия
- •Список литературы
- •5.4. Частные ситуации в амбулаторной хирургии
- •5.4.1. Первичная хирургическая обработка ран
- •5.4.2. Укусы животных
- •5.4.3. Остановка наружного кровотечения
- •5.4.4. Ожоги
- •5.4.5. Отморожения
- •5.4.6. Инородные тела мягких тканей
- •5.4.7. Ущемление пальца в кольце
- •Список литературы
- •5.5 Применение антибактериальных средств в амбулаторной практике
- •5.5.1. Бета-лактамные антибиотики
- •5.5.2. Макролиды
- •5.5.3. Разные антибактериальные средства
- •5.5.4. Принципы применения антибактериальных средств
- •Список литературы
Часть 2
ДЕГЕНЕРАТИВНО-ВОСПАЛИТЕЛЬНЫЕ
ЗАБОЛЕВАНИЯ КОНЕЧНОСТЕЙ
2.1. ЗАБОЛЕВАНИЯ СВЯЗОК И ОКОЛОСУСТАВНЫХ ТКАНЕЙ
2.1.1. Плечелопаточный периартрит
Плечелопаточный периартрит (ПЛП) как нозологическая единица заболевания имеет более чем вековую историю. При этом представление об этой болезни претерпело значительные изменения. Неоднократно делались попытки идентифицировать ПЛП с заболеванием какого-то одного из анатомических образований, входящих в сложную систему плечевого сустава, чаще всего — субакромиальной сумки. Однако в последние четыре десятилетия преобладает взгляд на ПЛП как на заболевание всего комплекса околосуставных тканей плечевого сустава — связок, сухожилий, суставной капсулы [4, 9, 10, 12, 14, 15, 19, 24, 25].
Не меньшую эволюцию претерпело представление об этиологии этого заболевания. Вначале признавалась лишь травматическая теория — заболевание считалось следствием однократной тяжелой травмы сустава. В дальнейшем на первый план выдвинулась «теория старения»: периартрит плечевого сустава стал рассматриваться как инволюционный возрастной дегенеративный процесс.
По современным представлениям ПЛП определяют как клиническое проявление реактивного воспалительного процесса возникающего под влиянием острой или хронической функциональной травматизации на фоне дегенеративных возрастных изменений в периартикулярных тканях плечевого сустава.
Анатомия и физиология движений в плечевом суставе в норме и патологии
Представляя собой типичное шаровидное сочленение, плечевой сустав отличается большой подвижностью. Движения осуществляются вокруг трех главных осей: фронтальной, сагиттальной и вертикальной. Существуют также круговые движения (циркумдукция).
В хирургии для практических целей применяются следующие термины.
Боковое отведение — движение верхней конечности от туловища во фронтальной плоскости.
Переднее отведение — движение вперед в сагиттальной плоскости.
Заднее отведение — движение назад в сагиттальной плоскости.
Приведение — движение, обратное боковому отведению.
Ротация кнаружи — движение плеча по длинной оси в наружную сторону при согнутом под прямым углом локтевом суставе.
Ротация кнутри — движение, обратное ротации кнаружи.
Круговое движение, при котором дистальный конец руки описывает окружность.
Поднятие руки кпереди и отведение ее в латеральную сторону за счет движения в плечевом суставе возможно только до уровня плеч (до 90°), так как дальнейшее движение тормозится натяжением суставной сумки и упором больших бугорков плечевой кости в свод, образуемый акромиальным отростком лопатки иlig.coracoacromiale. В этот момент происходит сдавление и трение участка капсулы плечевого сустава, прикрепляющегося в области бугорков (рис. 2.1).
Эта травматизация уменьшается расположенной здесь субакромиальной (поддельтовидной) слизистой сумкой. Если движение руки продолжается выше горизонтали, то оно совершается уже не в плечевом суставе, а вместе с плечевым поясом и так называемыми периартикулярными тканями, причем лопатка делает поворот со смещением нижнего угла кпереди и в латеральную сторону.
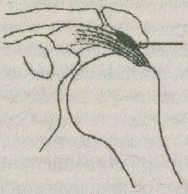
Рис. 2.1. Сдавление участка капсулы (указано стрелкой) плечевого сустава при поднятии и латеральном отведении руки (из книги И. Л. Крупко, 1959 г.).
Понятие о периартикулярных тканях
Субакромиальная слизистая сумка (рис. 2.2) расположена под фасциейm.deltoideus. Ее нижняя граница совпадает с нижней границей бугорков плечевой кости, верхняя граница достигает ключично-акромиального сустава, передняя — верхушки клювовидного отростка, задняя — заднего отдела большого бугорка плечевой кости.
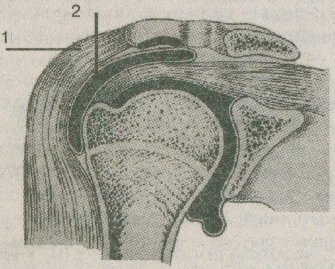
Рис. 2.2. Субакромиальная сумка (из книги М. Г. Астапенко, П. С. Эрялис, 1975 г.).
1 — дельтовидная мышца; 2 — субакромиальная мышца.
Стенка неизмененной сумки тонка, подобно брюшине, и имеет перламутровый цвет. Ее внутренняя поверхность гладкая, покрыта небольшим количеством прозрачной, слегка тягучей жидкости, противолежащие стенки ее прилежат друг к другу. С возрастом (чаще после 40 лет) могут образовываться спайки между стенками сумки и капсулой сустава, сухожилиями коротких ротаторов плеча с одной стороны, акромионом и lig.coracoacromiale— с другой, что приводит к фиксации, ограничивающей движение плеча.
Связочно-сухожильный аппарат плечевого сустава. Суставная сумка на плечевой кости у взрослого прикрепляется к анатомической шейке. Линия прикрепления начинается непосредственно у края хрящевого покрытия головки плечевой кости. В капсулу сустава вплетены сухожилия коротких ротаторов плеча (рис. 2.3):
• m.supraspinatus(надостная мышца);
• m.infraspinatus(подостная мышца);
• m.teresminor(малая круглая мышца);
• т. subscapularis(подлопаточная мышца).
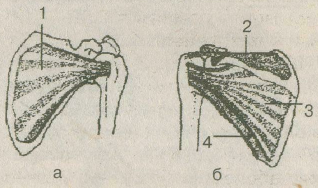
Рис. 2.3. Короткие ротаторы плеча (из книги М. Доэрти, Дж. Доэрти, 1993 г.).
а — передняя поверхность, б — задняя поверхность.
1 — подлопаточная мышца, 2 — надостная мышца, 3 — малая круглая мышца, 4 — подостная мышца.
Сухожильные волокна этих мышц настолько интимно переплетаются между собой и с капсулой сустава, что отделить их друг от друга, а также от капсулы сустава практически невозможно. Переплетение сухожильных волокон с капсулой происходит тотчас над бугорками плечевой кости, захватывая площадь в среднем 1 см сверху вниз и до 2,5 см спереди назад по отношению к бугоркам плечевой кости.
Кроме сухожилий коротких ротаторов в образовании этого участка капсулы принимает участие и связочный аппарат. Lig.coracohumeraleзаполняет собой и укрепляет слабый участок капсулы. Большая часть волокон этой связки вплетается в капсулу сустава и лишь небольшое их количество достигает больших бугорков плечевой кости. Благодаря такому строению капсула плечевого сустава на этом участке представляет собой цельное прочное и мощное образование толщиной 0,7—1,1 см.
При возрастных дегенеративных процессах в связочно-сухожильном участке капсулы происходит его истончение, разволокнение с возникновением щелей, вплоть до образования дефекта между субакромиальной сумкой и полостью плечевого сустава. В некоторых случаях на этом участке могут обнаруживаться отложения извести от мелких крупинок до значительных масс.
Бугорки плечевой кости в норме в своих верхних отделах имеют площадки, к которым прикрепляются сухожилия коротких ротаторов плеча частью своих волокон. С возрастом появляются экзостозы (шипы) по наружному краю площадки большого бугорка.
Акромиальный и клювовидный отростки в норме также имеют гладкие площадки, при патологии появляются деформирующие изменения (неровности).
Таким образом, наличие перечисленных дегенеративно-дистрофических изменений в периартикулярных тканях является фоном, на котором при определенных условиях (функциональная перегрузка, травматизация или перенапряжение) может развиться ПЛП.
Этиология и патогенез
Больные ПЛП составляют 3—4,5% среди всех хирургических больных поликлиники. В этиологии и патогенезе этого заболевания большое значение придают травме, профессиональной или спортивной перегрузке сустава. Предшествующая «острая» однократная травма нехарактерна. Для развития заболевания большое значение имеют два характерных момента: немолодой возраст (старше 35—40 лет) и профессиональная деятельность, связанная со стереотипными движениями, когда в процессе работы преобладают отведение руки и ротация плеча кнаружи (вязальщицы, машинистки, столяры, портные и др.). Женщины страдают ПЛП в 1,5 раза чаще мужчин. Процесс чаще развивается справа.
Клиническая картина
Характерны постепенное начало и медленное прогрессирующее течение заболевания. Все пациенты жалуются на боли в области плечевого сустава умеренной интенсивности, носящие «ломящий», «грызущий» характер, усиливающиеся при движении в плечевом суставе, а нередко также и по ночам, особенно в положении лежа на больном плече. Больные с трудом или вообще не могут надевать и снимать одежду (для этого, как известно, необходимы ротационные движения плеча и боковое отведение). Ношение тяжелой одежды с нагрузкой на плечо (пальто, шуба) усиливает боли.
Через некоторое время после возникновения болей появляется и начинает нарастать ограничение движений в плечевом суставе. В первую очередь страдают ротация плеча кнутри и боковое отведение (симптом Дауборна). Последнее особенно характерно для больных ПЛП, и подавляющее их большинство могут выполнять это движение лишь до определенного предела (60-80°), за которым оно становится резко болезненным и практически (активно) невыполнимым. Возникает некая критическая зона, преодолеть которую очень трудно из-за боли при отведении руки. Но если этот рубеж активно или пассивно преодолен, то дальнейшее отведение (выше горизонтальной плоскости) становится относительно безболезненным. Симптом Дауборна является одним из наиболее характерных для ПЛП. Его можно объяснить тем, что при отведении плеча за известный предел начинают особенно сильно травмироваться участки капсулы плечевого сустава, субакромиальная слизистая сумка, большой бугорок плечевой кости, подостная и надостная мышцы — каждое из этих образований в отдельности и в различных комбинациях. И только после прохождения зоны, в пределах которой особенно отчетливо выявляется сдавление, последнее начинает уменьшаться и, наконец, исчезает совсем, вслед за чем исчезают и боли.
К постоянным симптомам следует отнести также ограничение ротации плеча, причем особенно страдает ротация плеча кнутри. Неосуществимо или затруднено и весьма болезненно закладывание руки за спину снизу. Очень характерно (в этом отличие ПЛП от артритов и артрозов плечевого сустава) сохранение и безболезненность маятникообразных движений плеча в направлениях вперед-назад.
При пальпации области плечевого сустава постоянно выявляются болезненность большого бугорка плечевой кости, несколько реже — малого бугорка, и примерно у 1/3 больных — болезненность межбугорковой борозды; последнее указывает на наличие тендовагинита сухожилия длинной головки двуглавой мышцы плеча. Нередко отмечается также болезненность субакромиальной зоны, акромиально-ключичного сустава, иногда и дельтовидной мышцы. Хруст в плечевом суставе при движениях является почти обязательным симптомом периартрита.
Ни общего, ни местного повышения температуры не отмечается. Краснота кожи в области плечевого сустава и припухлость, как правило, отсутствуют. Иногда может определяться нерезко выраженная атрофия m.m.supraspinatus,infraspinatusetdeltoideus, а также повышение кожной чувствительности в области распространения кожной ветви подкрыльцового нерва.
Болезнь тянется месяцами и годами, то стихая, то вновь обостряясь. Периодически боли вовсе не беспокоят больного, но полного восстановления подвижности в плечевом суставе и исчезновения атрофии мышц обычно не наступает.
В оценке причин мышечной атрофии необходимо учитывать и момент «привычного положения». Чувство боли, испытываемое при ПЛП, неминуемо приводит к проявлению противоболевой реакции. Плечо при этом устанавливается больным в положение приведения. Если боли продолжаются длительное время или, как часто бывает, больной щадит руку из-за боязни боли, то с течением времени защитное положение фиксируется и становится привычным — развивается контрактура сустава и, как следствие ее, — мышечная атрофия. Так как при этом подвижность сустава осуществляется за счет движений лопатки, то становится понятной наблюдаемая при ПЛП гипертрофия и чувствительность m.trapezius, испытывающей в этих условиях повышенную нагрузку.
Диагностика
Данные лабораторных исследований у больных ПЛП не имеют никаких характерных для этого заболевания изменений. Большее значение имеет рентгенография, так как прежде всего позволяет исключить целый ряд других заболеваний и в большинстве случаев дает весьма характерную картину. При ПЛП чаще всего удается выявить различные очаги обызвествления в окружающих сустав тканях, а также деформирующие изменения большого бугорка плечевой кости. Они выявляются в виде шипов на площадке большого бугорка, а также неровностей контуров площадки и всего бугорка. Кроме этого, может обнаруживаться склероз площадки большого бугорка и акромиона, проявляющийся уплотнением краевых частей этих образований на фоне остеопороза остальных отделов. Особенно выражен остеопороз в периоды обострений периартрита.
Консервативное лечение
Количество методов, предлагаемых для лечения ПЛП, огромно. Для снятия болевого синдрома и восстановления нарушенных функций плечевого сустава широко используются методы общего воздействия на организм и местное лечение.
К общему лечению относится 'терапия нестероидными противовоспалительными средствами (НПВС): диклофенак натрия (ортофен, вольтарен), индометацин (метиндол) и др. [12, 18, 24].
Примеры прописи рецептов.
Rp: Indomethacini 0,025
Dtd № 50 in caps, gelat.
S.no1 капе. 2—6 раз в день.
Rp:Tab.Orthopheni obductae 0,025 № 30
S. no 1 табл. 2—6 раз в день.
Rp:Tab.Diclophenaci natrii obductae 0,025 № 30
S. no 1 табл. 2—6 раз в день.
Применение этих лекарств противопоказано при язвенной болезни желудка и двенадцатиперстной кишки, в связи с этим в последнее время разработаны новые лекарственные формы с кислотоустойчивыми оболочками, что обеспечивает их растворение только в кишечнике и, следовательно, нивелирует раздражающее действие вещества на слизистую оболочку желудка. Представителями таких препаратов являются диклонат П и диклонат П ретард 100 на основе диклофенака натрия (Хорватия).
Rp: Tab. Diclonati P retardi 100
Dtd № 20
S.no1 табл. ежедневно.
Благодаря специальной технологии производства таблеток диклоната П ретард 100 активное вещество высвобождается медленно, чем обеспечивается пролонгированное действие препарата. С учетом этого ретард таблетки могут применяться в лечении хронических состояний, так как возможность одноразового приема суточной дозы значительно упрощает длительное лечение. Назначаются только взрослым.
Лечение другими формами пероральных НПВС следует проводить с параллельным назначением профилактических схем гастропротективных препаратов из групп антисекреторных или пленкообразующих средств. Кроме того, почти все НПВС выпускаются в виде растворов для инъекций и ректальных свечей, что также следует учитывать при наличии противопоказаний со стороны желудочно-кишечного тракта.
Для местного течения могут быть использованы НПВС, выпускающиеся в виде мазей и гелей для наружного (накожного) применения путем нанесения их на область плечевого сустава: 1 % гель Naklophenпо 60,0 мл; 1 % гельVoltarenEmulgelno100,0 мл (оба на основе диклофенака натрия, Швейцария);5 % мазь метиндол (Польша); 2,5 % фастум гель (Италия ). Местно могут быть использованы также другие мази: на основе змеиного (ung.VirosalВ; 50,0, Эстония) или пчелиного (ung.Apisarthron; 50,0, Германия) ядов и многокомпонентные (ung.Capsicam; 50,0, Эстония).
Все мази наносятся ежедневно по 3 раза в день путем втирания в кожу области плечевого сустава в объеме, примерно равном величине вишни или более, в зависимости от площади втирания. Необходимо помнить, что мази лишь дополняют лечение таблетированными препаратами, но не заменяют его.
Лекарственное лечение необходимо сочетать с местным лечением, которое проводит хирург поликлиники. Оно заключается в периартикулярных инъекциях глюкокортикоидных препаратов. Инъекции осуществляются в точки наибольшей болезненности: область большого бугорка, надостной мышцы или субакромиальную сумку. Этот метод является патогенетическим и направлен на уменьшение реактивного воспаления и боли.
Для этой цели используют ампулированные препараты: кеналог-40 (суспензия триамцинолона, Германия), дексаметазон (Польша).
Rp: Kenaiog-40 1,0
Dtd № 1 in amp.
S. для периартикулярных блокад.
Rp: Dexatnethazoni 1,0
Dtd№ 1inamp.
S. для периартикулярных блокад.
Предлагается вводить данное количество гормонального препарата на 5—10 мл 0,5% раствора новокаина для усиления и ускорения обезболивающего эффекта. Курс 3—5 инъекций через 3—4 дня до выздоровления. Ч В комплексе с медикаментозной терапией рекомендуется назначать и физиотерапевтическое лечение. Спектр процедур здесь широк: диадинамические токи, ультразвук, электрофорез с различными медикаментами (гормонами, новокаином, ферментами, эуфиллином) в период обострения; в хронической стадии — парафин, озокерит, грязелечение.
Отмечено положительное действие монохроматического света гелий-неонового лазера на выраженность отека и болей. Он способствует восстановлению функции суставов, улучшает микроциркуляцию в мягких тканях.
Необходима также лечебная гимнастика. Она играет большую роль в восстановлении функции плечевого сустава и является важным компонентом в комплексном лечении ПЛП.
Оперативное лечение показано при подтвержденном рентгенологическим исследованием анатомическом нарушении. Дегенеративные процессы разнообразны и требуют точной диагностики для успешного выбора метода хирургического лечения.
При «ригидном» плече у больных с упорным течением болезни, особенно при быстро прогрессирующем ограничении движений применяют насильственный разрыв спаек — редрессацию сустава. Эта манипуляция выполняется под местным или общим обезболиванием в условиях специализированного стационара. При отсутствии эффекта рекомендуется рассекать капсулу, околосуставные мышцы, связки, спайки.
При наличии поверхностных калцификатов рекомендуется удалять их трансдельтовидным доступом. При глубоком расположении кальцификатов и их распространении на большом протяжении вскрываются связочно-сухо-жильный участок капсулы и субакромиальная сумка.
Кальцификаты лучше удалять в острой стадии при упорных болях, оставшихся после консервативного лечения, до развития «замороженного» плеча. В хронической стадии кальцификаты удаляются, когда их диаметр превышает 1,5 см и прогрессирует ограничение движений.
Иногда также выполняется акромионэктомия (тотальная или передняя частичная), резекция большого бугорка, lig.coracoacromiale, восстановлениеm,supraspinatus.
