
- •Амбулаторная
- •Хирургия
- •Справочник
- •Практического врача
- •Содержание
- •Часть 1. Острые гнойные заболевания
- •Часть 2. Дегенеративно-воспалительные заболевания конечностей
- •Часть 3. Поверхностные новообразования (м. М. Бурмистрова, д. Н. Дойников)
- •Часть 4. Заболевания сосудов нижних конечностей (п.И. Орловский, и. А. Корешкин)
- •Часть 5. Частные вопросы амбулаторной . Хирургии
- •Предисловие
- •Часть 1 острые гнойные заболевания введение
- •1.1. Острые гнойные заболевания кожи и подкожной клетчатки
- •1.1.1. Фурункул
- •1.1.2. Карбункул
- •1.1.3. Гидраденит
- •1.1.4. Абсцесс подкожной клетчатки
- •1.1.5. Флегмона подкожной клетчатки
- •1.1.6. Эризипелоид
- •1.1.7. Лимфангит и лимфаденит
- •1.2. Острые гнойные заболевания костей, суставов и синовиальных сумок
- •1.2.1. Остеомиелит
- •1.2.2. Острый гнойный артрит
- •1.2.3. Острый бурсит
- •1.3. Гнойно-воспалительные заболевания кисти
- •1.3.1. Флегмона тыла кисти
- •1 .3.2. Межпальцевая (комиссуральная) флегмона
- •1.3.3. Флегмона области thenar
- •1.3.4. Флегмона области hypothenar
- •1.3.5. Флегмоны срединного ладонного пространства
- •1, 2, 3, 4 — Дренирование синовиальных влагалищ I и V пальцев; 5 — перфорированная дренажная трубка, введенная в пространство Пирогова-Парона.
- •1.3.7. Флегмона пространства Пирогова-Парона
- •1.4. Гнойно-воспалительные заболевания пальцев кисти
- •1.4.1. Кожные формы панариция
- •1.4.2. Осложненные формы панариция
- •1.4.3. Хирургическое лечение различных форм панариция
- •1.4.4. Антибактериальная терапия различных форм панариция
- •Список литературы
- •Часть 2
- •2.1.2. Эпикондилиты плеча
- •2.1.3. Крепитирующий паратенонит предплечья
- •2.1.4. Болезнь де Кервена
- •2.1.5. Стенозирующие лигаментиты пальцев кисти
- •2.1.6. Контрактура Дюпюитрена
- •2.1.7. Ганглий
- •2.1.8. Гигрома
- •2.2. Заболевания суставов (остеоартрозы)
- •2.3. Заболевания стопы
- •2.3.1. Вросший ноготь
- •2.3.2. Отклонение I пальца стопы кнаружи (Hallux valgus)
- •2.3.3. Молоткообразный палец
- •2.3.4. Пяточная шпора
- •2.3.5. Мозоли
- •Список литературы
- •Часть 3 поверхностные новообразования
- •3.1. Доброкачественные поверхностные новообразования
- •3.1.1. Классификация поверхностных доброкачественных опухолей
- •1. Эпителиальные опухоли, происходящие из многослойного (кожа, слизистые оболочки) и железистого эпителия:
- •2. Соединительнотканные опухоли:
- •3. Опухоли из нервной ткани:
- •4. Опухоли из эндотелия и мезотелия (кровеносные и лимфатические сосуды, синовиальные оболочки):
- •3.1.2. Эпителиальные опухоли
- •3.1.3. Соединительнотканные опухоли
- •3.1.4. Опухоли из нервной ткани
- •3.1.5. Опухоли из эндотелия и мезотелия
- •3.2. Злокачественные поверхностные новообразования
- •3.2.1. Злокачественные опухоли кожи
- •3.2.2. Злокачественные опухоли мягких тканей
- •Список литературы
- •Часть 4 заболевания сосудов нижних конечностей
- •4.1. Варикозная болезнь нижних конечностей
- •4.1.1. Общие сведения
- •4.1.2. Функциональные пробы
- •4.1.3. Компрессионное лечение
- •4.1.4. Лекарственное лечение
- •1. Мази и гели на основе гепарина.
- •2. Мази и гели на основе веноактивных препаратов.
- •3. Мази и гели на основе нестероидных противовоспалительных средств (нпвс).
- •4. Местные глюкортикоиды (кортикостероиды)
- •4.1.5. Флебосклерозирующее лечение
- •4.1.6. Хирургическое лечение
- •4.2. Тромбофлебит поверхностных вен нижних конечностей
- •4.2.1. Общие сведения
- •4.2.2. Дифференциальный диагноз
- •4.2.3. Лечение
- •4.3. Тромбофлебит глубоких вен нижних конечностей (флеботромбоз)
- •4.3.1. Общие сведения
- •4.3.2. Топическая диагностика
- •4.3.3. Дифференциальный диагноз
- •4.3.4. Лечение
- •4.3.5. Реабилитация больных, перенесших флеботромбоз
- •4.4. Посттромбофлебитическая болезнь нижних конечностей
- •4.4.1. Общие сведения
- •4.4.2. Клиническая симптоматика
- •4.4.3. Консервативные методы лечения
- •4.4.4. Хирургическое лечение
- •4.5. Облитерирующий атеросклероз артерий нижних конечностей
- •4.5.1. Общие сведения
- •4.5.2. Амбулаторная диагностика
- •4.5.3. Дифференциальный диагноз
- •4.5.4. Амбулаторное лечение
- •4.6. Трофические язвы
- •4.6.1. Общие сведения
- •4.6.2. Классификация трофических язв
- •4.6.3. Клиническая симптоматика
- •4.6.4. Дифференциальный диагноз
- •4.6.5. Лечение
- •4.6.6. Профилактика
- •Список литературы
- •Часть 5 частные вопросы амбулаторной хирургии
- •5.1. Амбулаторная проктология
- •5.1.1. Геморрой
- •5.1.2. Анальный зуд
- •5.1.3. Анальная трещина
- •Список литературы
- •5.2. Местная анестезия в амбулаторной практике
- •5.2.1. Фармакологические препараты для местного обезболивания
- •5.2.2. Механизм действия препаратов для местного обезболивания
- •5.2.3. Местная анестезия по а. В. Вишневскому
- •5.2.4. Регионарная анестезия
- •5.2.5. Новокаиновые блокады
- •Список литературы
- •5.3. Диагностические манипуляции
- •5.3.1. Биопсия
- •5.3.2. Зондирование
- •5.3.3. Фистулография
- •5.3.4. Пункция
- •5.3.5. Пальцевое исследование прямой кишки
- •5.3.6. Аноскопия
- •5.3.7. Ректороманоскопия
- •5.3.8. Диафаноскопия
- •Список литературы
- •5.4. Частные ситуации в амбулаторной хирургии
- •5.4.1. Первичная хирургическая обработка ран
- •5.4.2. Укусы животных
- •5.4.3. Остановка наружного кровотечения
- •5.4.4. Ожоги
- •5.4.5. Отморожения
- •5.4.6. Инородные тела мягких тканей
- •5.4.7. Ущемление пальца в кольце
- •Список литературы
- •5.5 Применение антибактериальных средств в амбулаторной практике
- •5.5.1. Бета-лактамные антибиотики
- •5.5.2. Макролиды
- •5.5.3. Разные антибактериальные средства
- •5.5.4. Принципы применения антибактериальных средств
- •Список литературы
1.3.4. Флегмона области hypothenar
Гнойно-воспалительный процесс локализован пределами фасциально-мышечного ложа и, как правило, не имеет тенденции к распространению в другие клетчаточные пространства кисти.
Причиной флегмон пространства возвышения Vпальца являются глубокие (резаные, колотые, в последние годы укушенные, ушибленные) раны этой области или осложненное течение остеомиелитаVпястной кости, тендовагинита влагалища сухожилий сгибателей пальцев и костно-суставного панариция [8, 19].
В области возвышения мышц hypothenarи по всему ульнарному краю кисти надVпястной костью появляется локальная гиперемия кожи, припухлость, напряжение мягких тканей нерезкая болезненность. ДвиженияVпальца ограничены, особенно отведение и приведение, в меньшей степени — сгибание и разгибание.
Осложнения флегмоны hypothenarв подавляющем большинстве случаев связаныcпервичным повреждением анатомических структур (сухожилий, суставов, мышечной ткани). Наиболее часто страдают сухожилия сгибателейVпальца [12]. При этом возможно вовлечение в гнойно-воспалительный процесс локтевой сумки. Состояние больного резко ухудшается, поднимается температура тела, появляются ознобы и общая слабость, т.е. все признаки и интоксикации. Гиперемия кожи и отек мягких тканей распространяются на предплечье. Движения в лучезапястном суставе ограничены и резко болезненны. При неадекватном лечении возможно:
а) развитие U-образной флегмоны;
б) прорыв гноя в пространство Пирогова-Парона.
Хирургическое лечение
Флегмоны пространства hypothenarвскрываются линейно-дуговым разрезом, длиной 4—4,5 см, в месте наиболее выраженной флюктуации и гиперемии (рис. 1.3). Как правило, разрез проходит параллельно нечетко выраженной кожной складке и не доходит на 0,5—1,0 см до дистального края проекцииlig.carpitransversum. Эта предосторожность необходима ввиду прохождения здесь поверхностной ладонной артериальной дуги. После дренирования очага, некрэктомии и туалета по дну раны проводится ПХВ дренаж. Дистальная контраппертура накладывается на тыле кисти, по наружному краюVпястной кости.
1.3.5. Флегмоны срединного ладонного пространства
По локализации и поражению клетчаточных слоев флегмоны срединного ладонного пространства выделяются три вида флегмон:
— надапоневротическая (подкожная);
— подапоневротическая надсухожильная;
— подапоневротическая подсухожильная (глубокая) [4, 14, 19, 24].
Инфицирование всех слоев срединного ладонного пространства ладони возможно первично (41,4 %) ивторично (58,6 %). Первично срединные флегмоны кисти развиваются в результате глубоких колотых, резаных, укушенных, огнестрельных ран, при попадании инородных тел. Вторичные флегмоны являются осложнениями мозольных абсцессов и межпальцевых флегмон, подкожных панарициев основных фаланг и гнойных тендовагинитовIIIиIVпальцев, костно-суставных панарициев и пандактилитовIIIиIVпальцев.
При надапоневротической (подкожной) флегмоне поражается подкожная клетчатка между кожей и срединным ладонным апоневрозом, по краям процесс ограничен глубокими фасциями тенара и гипотенара. Кожа и подкожная клетчатка рано вовлекаются в воспалительный процесс. Параллельно с нарастанием болевого синдрома и гиперемии кожи над очагом наблюдается абсцедирование. Нередко гной отслаивает эпидермис и распространяется на значительной площади (фликтена кисти). В подобных случаях при рассечении эпидермиса выявляется свищевое отверстие, а гнойник является «двухэтажным», в виде запонки. Скопление гноя располагается над и под апоневрозом, соединяясь тонким свищом в апоневрозе. Как правило, дефект апоневроза возникает при первичной травме.
Подапоневротические (надсухожильная и подсухожильная) срединные ладонные флегмоны характеризуются ранними признаками интоксикации. С первых дней заболевания температура тела повышена до 39°С и выше, возникают ознобы, головная боль, сухость во рту, бессонница. В клиническом анализе крови регистрируется выраженный лейкоцитоз, нейтрофильный сдвиг формулы влево с появлением незрелых клеток. Характерна лимфопения. Частым осложнением флегмон срединного пространства являются лимфангиты и лимфадениты. При длительном течении заболевания и неадекватном оперативном и консервативном лечении высок риск генерализации инфекции (сепсис).
Подапоневротическая надсухожильная флегмона развивается в клетчаточном пространстве между ладонным апоневрозом и свободными от синовиальных влагалищ сухожилиями сгибателейII—IVпальцев) Скопление в замкнутом пространстве под большим давлением экссудата и/или гноя уже с первых часов заболевания вызывает выраженный болевой синдром. При осмотре обращает на себя внимание потеря ладонной вогнутости, сглаженность ладонных кожных складок, напряжение кожи. Реактивный отек тыла кисти может достигать больших размеров. Нередко это расценивается как главный очаг воспаления и приводит к производству оперативных вмешательств. Гиперемия тыльной поверхности кисти не яркая, без четких границ. В отдаленные сроки заболевания гиперемия распространяется на предплечье. На ладонной поверхности кожа приобретает синюшный оттенок. Пальцы кисти (II—IV) полусогнуты в межфаланговых суставах. Самостоятельные движения в них практически невозможны или ограничены до объема слабых качательных. При пассивном разгибании происходит натяжение инфильтрированного ладонного апоневроза и увеличение давления в подапоневротическом пространстве, что вызывают резкое усиление боли. Больные отмечают при этом «стреляющие» боли в нижней трети предплечья. Исследование зондом выявляет резкую болезненность в зоне ладонной чаши.
Местом локализации подапоневротическойподсухожильной флегмоны является клетчаточное пространство между задней поверхностью сухожилий сгибателейII—IVпальцев и фасцией, покрывающей межкостные мышцы.
Клиническая картина сходна с надсухожильной флегмоной срединного пространства, что значительно затрудняет дифференциальную диагностику этих процессов. Точная локализация процесса, как правило, возможна при операции, когда гной получают из одного или другого пространства.
Ввиду обширности подсухожильной клетчатки и меньшей концентрации нервных элементов в начальной стадии заболевания боль может быть не выражена. Гиперемия ладонной поверхности незначительная, в то время как на тыльной поверхности имеется ярко-бордовое изменение окраски кожи с выраженным стволовым лимфангитом, достигающим верхней трети предплечья. Вся кисть значительно увеличена в объеме. Отек тыла кисти — выраженный с первых дней заболевания. Поверхность ладонной стороны кисти напряжена, складки на ней сглажены. В центре определяется припухлость, распространяющаяся на возвышения IиVпальцев. Уже в первые дни заболевания определяется гиперемия передней поверхности нижней трети предплечья и болезненность при пальпации мягких тканей в проекции пространства Пирогова-Парона.
Хирургическое лечение
Флегмоны срединного пространства кисти вскрываются линейным вертикальным разрезом в центре ладони (рис. 1.3). Разрез начинается от дистальной ладонной борозды в IIIилиIVмежкостном промежутке и идет к основанию ладони. Его длина 4—5 см. Более функциональным и менее травматичным является неполный вертикальный дугообразный разрез поBunnell. Он начинается отII-го межпальцевого промежутка ладони на уровне дистальной ладонной борозды до средней кожной складки дистального начала области лучезапястного сустава. При наличии на ладонной поверхности кисти первичной раны следует планировать проведение разреза через нее. Это позволяет исследовать и иссечь первичный раневой канал.
Обязательным является послойное рассечение тканей под контролем зрения, что позволяет избежать повреждения поверхностной артериальной ладонной дуги. При флегмоне подапоневротического пространства ладони после рассечения апоневроза из раны выделяется гной. При локализации гнойного процесса в подсухожильном пространстве гной обнаруживается лишь после проникновения сомкнутыми браншами зажима Холстеда вглубь между сухожилиями сгибателей IIIиIVпальцев. После опорожнения гнойной полости следует иссечь разволокненные участки широкого ладонного апоневроза.
В случаях распространения гнойного процесса на подсухожильное пространство ладони и/или наличии затеков между червеобразными мышцами оптимальным является сквозное дренирование кисти (рис. 1.4). Для этого пуговчатый зонд или сомкнутые бранши зажима вводятся в IIIмежпястный промежуток и без насилия проникают между пястными костями на тыл кисти. Над инструментом производится сечение кожи, длиной не более 0,8 см и проводится перфорированный ПХВ дренаж с внутренним диаметром 0,6-0,8 см. В послеоперационном периоде на фоне регионарной антибактериальной терапии ежедневно производится двукратное фракционное промывание дренажа в течение 4-5 дней.
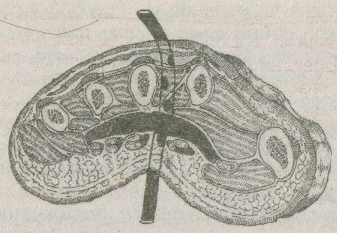
Рис. 1.4. Сквозное дренирование кисти при распространении гнойного процесса на подсухожильное пространство ладони.
1.3.6. U-образная флегмона кисти
U-образная, или перекрестная флегмона кисти является одной из наиболее тяжелых форм гнойного поражения мягких тканей кисти [8, 12, 14, 19]. В подавляющем большинстве случаев заболевание является осложнением гнойных тендовагинитов и тенобурситовIиVпальцев. Переход воспалительного процесса происходит с лучевой (Iпалец) сумки на локтевую (Vпалец). Значительно реже первичный гнойный процесс начинается в локтевой сумке. Прорыв и быстрое распространение гноя облегчается при наличии прямого сообщения сумок в пястном канале (10—15 %). В остальных случаяхU-образная флегмона может возникнуть в результате прорыва гноя или контактного перехода воспаления с одной сумки на другую при анатомической целостности и разобщенности их стенок.
Лишь в редких, единичных случаях U-образная флегмона возникаетпервично при колотых ранах в области передней поверхности лучезапястного сустава в проекции проксимальных концов синовиальных сумок. В подавляющем большинстве случаев заболевание развиваетсявторично и является осложнением сухожильного панарицияIилиVпальцев. Этим фактом обусловлены трудности, возникающие в диагностике, а в последующем и леченииU-образной флегмоны.
Клинические проявления U-образной флегмоны кисти представляют собой комбинацию признаков флегмоны лучевой и локтевой сумок, в определенной последовательности или одновременно, в зависимости от стадии гнойного процесса.
В серозной фазе заболевания общее состояние больного в большинстве случаев не меняется. Признаки нарастающей интоксикации указывают на скопление гноя в полости синовиального влагалища. Одним из первых местных признаков возникающего осложнения является появление ригидности и болезненности Vпальца. Больные жалуются на чувство онемения и ноющей тяжести вVпальце. Одновременно регистрируется его сгибание в виде крючка. Активное разгибание становится практически невозможным, а пассивные движения — резко болезненными. Появляется и нарастает ригидность в остальных пальцах кисти в убывающей степени по направлению к лучевому краю. Первый палец равномерно утолщается в объеме, нарастает его сгибание, в межфаланговом суставе. Кисть увеличивается в объеме. При этом отек тыла кисти носит пастозный, реактивный характер. Пальпаторно определяются зоны болезненности над карпальным каналом в проекции лучевой и локтевой сумок. Увеличивается в объеме передняя поверхность дистальной трети предплечья. В этот период при вскрытии пространства Пирогова-Парона выделяется незначительное количество серозной жидкости.
Переход процесса в гнойно-некротическую фазу характеризуется разрушением проксимальных отделов синовиальных сумок. Гной проникает в глубокую клетчатку предплечья (пространство Пирогова-Парона). Больной может отмечать уменьшение болей и некоторое облегчение. Однако резко возрастают признаки общей интоксикации: стойко поднимается температура тела; бессонница, ознобы, слабость, потеря аппетита, головные боли приобретают постоянный характер. Ухудшаются практически все лабораторные показатели, нарастает лейкоцитоз, увеличивается нейтрофильный сдвиг лейкоцитарной формулы, вплоть до юных форм, нарастает лимфопения, прогрессивно снижается содержание белка в крови.
Местно наблюдается прогрессирование гиперемии кожи кисти и нижней трети предплечья с появлением цианотичных участков. Отек мягких тканей становится напряженным, изменяется естественная конфигурация кожного рельефа. На фоне выраженного нарушения лимфатического дренажа появляются субэпидермальные пузыри, заполненные серозной жидкостью. Ригидность пальцев несколько снижается, хотя IиVпальцы несколько согнуты, аIпалец отведен в сторону. Активные движения пальцев резко ограничены до объема «качательных», попытка пассивного разгибания и/или пальпации всех пальцев вызывает непереносимые боли. Боль заставляет пациента принимать вынужденно возвышенное положение кисти. Нередко больная рука поддерживается здоровой. Изменяются зоны болезненности. Так, максимальная болезненность при исследовании пуговчатым зондом отмечается в проекции сухожилий сгибателейIиVпальцев и в дистальной части предплечья. При вскрытии глубокой клетчатки нижней трети предплечья выделяется большое количество (20—30 мл) жидкого гноя.
Техника дренирования. Операция начинается с дренирования пространства Пирогова-Парона (рис. 1.5). Операционный доступ производится по локтевому краю нижней трети предплечья на 2 см вышеprocessusstyloideusulnaeи ведется вверх на 5—7 см к переднему краю локтевой кости. При разрезе кожи следует избегать повреждения подкожной вены и дорзальной чувствительной ветви локтевого нерва. Обнажается край локтевой кости и апоневроз, покрывающийm.flexorcarpiulnaris. Апоневроз рассекается и открывается глубокая клетчатка предплечья. Как правило, после вскрытия фасции из раны выделяется мутная серозная жидкость или гной. В клетчаточное пространство вводится корнцанг или прямой длинный кровоостанавливающий зажим и, скользя по передней поверхностиm.pronatorquadratus, проводится до лучевого края пространства. Инструмент, не встречая никаких препятствий, выходит подкожно над лучевой костью. Над инструментом по лучевому краю предплечья производится разрез кожи и фасции длиной 5—7 см.
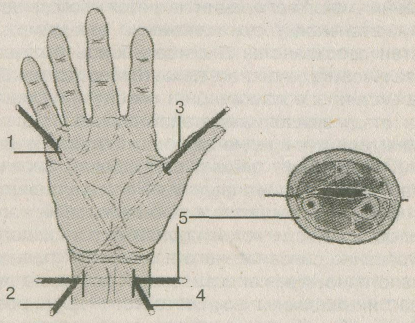
Рис. 1.5. Методика вскрытия и дренирования U-образной флегмоны кисти.
