
- •Амбулаторная
- •Хирургия
- •Справочник
- •Практического врача
- •Содержание
- •Часть 1. Острые гнойные заболевания
- •Часть 2. Дегенеративно-воспалительные заболевания конечностей
- •Часть 3. Поверхностные новообразования (м. М. Бурмистрова, д. Н. Дойников)
- •Часть 4. Заболевания сосудов нижних конечностей (п.И. Орловский, и. А. Корешкин)
- •Часть 5. Частные вопросы амбулаторной . Хирургии
- •Предисловие
- •Часть 1 острые гнойные заболевания введение
- •1.1. Острые гнойные заболевания кожи и подкожной клетчатки
- •1.1.1. Фурункул
- •1.1.2. Карбункул
- •1.1.3. Гидраденит
- •1.1.4. Абсцесс подкожной клетчатки
- •1.1.5. Флегмона подкожной клетчатки
- •1.1.6. Эризипелоид
- •1.1.7. Лимфангит и лимфаденит
- •1.2. Острые гнойные заболевания костей, суставов и синовиальных сумок
- •1.2.1. Остеомиелит
- •1.2.2. Острый гнойный артрит
- •1.2.3. Острый бурсит
- •1.3. Гнойно-воспалительные заболевания кисти
- •1.3.1. Флегмона тыла кисти
- •1 .3.2. Межпальцевая (комиссуральная) флегмона
- •1.3.3. Флегмона области thenar
- •1.3.4. Флегмона области hypothenar
- •1.3.5. Флегмоны срединного ладонного пространства
- •1, 2, 3, 4 — Дренирование синовиальных влагалищ I и V пальцев; 5 — перфорированная дренажная трубка, введенная в пространство Пирогова-Парона.
- •1.3.7. Флегмона пространства Пирогова-Парона
- •1.4. Гнойно-воспалительные заболевания пальцев кисти
- •1.4.1. Кожные формы панариция
- •1.4.2. Осложненные формы панариция
- •1.4.3. Хирургическое лечение различных форм панариция
- •1.4.4. Антибактериальная терапия различных форм панариция
- •Список литературы
- •Часть 2
- •2.1.2. Эпикондилиты плеча
- •2.1.3. Крепитирующий паратенонит предплечья
- •2.1.4. Болезнь де Кервена
- •2.1.5. Стенозирующие лигаментиты пальцев кисти
- •2.1.6. Контрактура Дюпюитрена
- •2.1.7. Ганглий
- •2.1.8. Гигрома
- •2.2. Заболевания суставов (остеоартрозы)
- •2.3. Заболевания стопы
- •2.3.1. Вросший ноготь
- •2.3.2. Отклонение I пальца стопы кнаружи (Hallux valgus)
- •2.3.3. Молоткообразный палец
- •2.3.4. Пяточная шпора
- •2.3.5. Мозоли
- •Список литературы
- •Часть 3 поверхностные новообразования
- •3.1. Доброкачественные поверхностные новообразования
- •3.1.1. Классификация поверхностных доброкачественных опухолей
- •1. Эпителиальные опухоли, происходящие из многослойного (кожа, слизистые оболочки) и железистого эпителия:
- •2. Соединительнотканные опухоли:
- •3. Опухоли из нервной ткани:
- •4. Опухоли из эндотелия и мезотелия (кровеносные и лимфатические сосуды, синовиальные оболочки):
- •3.1.2. Эпителиальные опухоли
- •3.1.3. Соединительнотканные опухоли
- •3.1.4. Опухоли из нервной ткани
- •3.1.5. Опухоли из эндотелия и мезотелия
- •3.2. Злокачественные поверхностные новообразования
- •3.2.1. Злокачественные опухоли кожи
- •3.2.2. Злокачественные опухоли мягких тканей
- •Список литературы
- •Часть 4 заболевания сосудов нижних конечностей
- •4.1. Варикозная болезнь нижних конечностей
- •4.1.1. Общие сведения
- •4.1.2. Функциональные пробы
- •4.1.3. Компрессионное лечение
- •4.1.4. Лекарственное лечение
- •1. Мази и гели на основе гепарина.
- •2. Мази и гели на основе веноактивных препаратов.
- •3. Мази и гели на основе нестероидных противовоспалительных средств (нпвс).
- •4. Местные глюкортикоиды (кортикостероиды)
- •4.1.5. Флебосклерозирующее лечение
- •4.1.6. Хирургическое лечение
- •4.2. Тромбофлебит поверхностных вен нижних конечностей
- •4.2.1. Общие сведения
- •4.2.2. Дифференциальный диагноз
- •4.2.3. Лечение
- •4.3. Тромбофлебит глубоких вен нижних конечностей (флеботромбоз)
- •4.3.1. Общие сведения
- •4.3.2. Топическая диагностика
- •4.3.3. Дифференциальный диагноз
- •4.3.4. Лечение
- •4.3.5. Реабилитация больных, перенесших флеботромбоз
- •4.4. Посттромбофлебитическая болезнь нижних конечностей
- •4.4.1. Общие сведения
- •4.4.2. Клиническая симптоматика
- •4.4.3. Консервативные методы лечения
- •4.4.4. Хирургическое лечение
- •4.5. Облитерирующий атеросклероз артерий нижних конечностей
- •4.5.1. Общие сведения
- •4.5.2. Амбулаторная диагностика
- •4.5.3. Дифференциальный диагноз
- •4.5.4. Амбулаторное лечение
- •4.6. Трофические язвы
- •4.6.1. Общие сведения
- •4.6.2. Классификация трофических язв
- •4.6.3. Клиническая симптоматика
- •4.6.4. Дифференциальный диагноз
- •4.6.5. Лечение
- •4.6.6. Профилактика
- •Список литературы
- •Часть 5 частные вопросы амбулаторной хирургии
- •5.1. Амбулаторная проктология
- •5.1.1. Геморрой
- •5.1.2. Анальный зуд
- •5.1.3. Анальная трещина
- •Список литературы
- •5.2. Местная анестезия в амбулаторной практике
- •5.2.1. Фармакологические препараты для местного обезболивания
- •5.2.2. Механизм действия препаратов для местного обезболивания
- •5.2.3. Местная анестезия по а. В. Вишневскому
- •5.2.4. Регионарная анестезия
- •5.2.5. Новокаиновые блокады
- •Список литературы
- •5.3. Диагностические манипуляции
- •5.3.1. Биопсия
- •5.3.2. Зондирование
- •5.3.3. Фистулография
- •5.3.4. Пункция
- •5.3.5. Пальцевое исследование прямой кишки
- •5.3.6. Аноскопия
- •5.3.7. Ректороманоскопия
- •5.3.8. Диафаноскопия
- •Список литературы
- •5.4. Частные ситуации в амбулаторной хирургии
- •5.4.1. Первичная хирургическая обработка ран
- •5.4.2. Укусы животных
- •5.4.3. Остановка наружного кровотечения
- •5.4.4. Ожоги
- •5.4.5. Отморожения
- •5.4.6. Инородные тела мягких тканей
- •5.4.7. Ущемление пальца в кольце
- •Список литературы
- •5.5 Применение антибактериальных средств в амбулаторной практике
- •5.5.1. Бета-лактамные антибиотики
- •5.5.2. Макролиды
- •5.5.3. Разные антибактериальные средства
- •5.5.4. Принципы применения антибактериальных средств
- •Список литературы
1 .3.2. Межпальцевая (комиссуральная) флегмона
Флегмона возникает первичновследствие прямого повреждений (колотые, резаные раны, укусы, трещины эпидермиса). Чаще всего межпальцевая флегмона развиваетсявторично под водяными или сухими инфицированными мозолями на уровне головок пястных костей от давления рабочего инструмента. Первопричиной флегмоны могут стать гнойные поражения пальцев, такие как подкожный панариций основной фаланги, гнойный тендовагинит, пандактилит [8, 9, 12, 14, 19].
При «мозольной» этиологии заболевания воспалительный очаг формируется, как правило, в комиссуральных пространствах II—IVпальцев [4, 5]. Чаще поражаются ульнарные отделы ладони. Воспаление начинается внутри кожи между ороговевшим эпителием и собственно кожей. Серозный, а затем гнойный экссудат, не имея возможности прорваться наружу сквозь гипертрофированный слой эпидермиса, распространяется по плоскости и/или вглубь, в подкожную жировую клетчатку. Возможен переход гнойного процесса на тыльную поверхность ладони. — Уже в первые часы обнаруживается разлитая припухлость с омозолелой, иногда мацерированной кожей, окруженная каймой воспалительной гиперемии, сопровождающаяся жгучими болями. Нарушена двигательная активность только одного пальца, у основания которого локализуется процесс.
По мере формирования гнойника гиперемия и отек распространяются по ладонной поверхности. Гиперемия и реактивный отек могут переходить на основание пальца, а также тыл кисти сразу по двум межпальцевым, промежуткам, как бы охватывая палец с двух сторон. Пальцы, у основания которых имеется комиссуральная флегмона, принимают положение слабо выраженного сгибания и несколько разведены. Больной щадит их, значительно сокращая объем активных движений. Пассивное разгибание болезненно вследствие натяжения ладонного апоневроза. При исследовании пуговчатым зондом определяется локальная болезненность в межпальцевом промежутке над зоной поражения.
При осложненном течении заболевания поражается рыхлая клетчатка комиссуральных щелей, и гной распространяется вглубь — в срединное ладонное клетчаточное пространство (рис. 1.2). При сформировавшемся глубоком гнойнике характерно разведение пораженных пальцев вследствие давления гноя на нервные окончания и головки пястных костей. Haпроникновение гноя в подапоневротическое пространство указывает вынужденное, полусогнутое положение пальцев, резкое ограничение и болезненность их движений. Наблюдается вовлечение в процесс лимфатической системы с явлениями стволового лимфангита и лимфаденита. Возможно появление клинических признаков интоксикации.
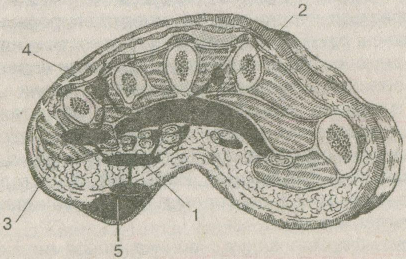
Рис. 1.2. Возможное распространение гноя при запущенной комиссуральной флегмоне.
1 — под ладонный апоневроз; 2 — в срединное ладонное пространство; 3 — в область гипотенара; 4 — по ходу червеобразных мышц; 5 — мозольный абсцесс.
Хирургическое лечение
Через центр очага производится продольный разрез и веретенообразно иссекается вся пораженная кожа. Если рана располагается в стороне от разреза, то целесообразно вовлечь ее в дугообразный доступ. Пораженная подкожная клетчатка и некротические массы удаляются ложечкой Фолькмана, что исключает повреждение расположенной здесь «артериальной вилки». Послеоперационное ведение раны — открытое с использованием ферментов и водорастворимых мазей.
При отсутствии видимых повреждений кожи в области пораженного межпальцевого промежутка на уровне головок пястных костей выполняется вертикальный или дугообразный (Bunnell) разрез длиной 2—2,5 см. После эвакуации гноя производится тщательная некрэктомия ложечкой Фолькмана. Затеки и карманы вскрываются только тупым путем. При распространенности процесса в глубину или по ладонной поверхности кисти следует произвести сквозное тыльно-ладонное дренирование полихлорвиниловой (ПХВ) перфорированной трубкой диаметром 0,3 см. Свободные концы дренажа выводятся через отдельные проколы кожи на ладонной и тыльной поверхности кисти.-
После купирования первой фазы воспаления следует адаптировать края раны методом наложения лейкопластырных полосок или ранних вторичных швов. Если кожная межпальцевая складка полностью не поражена некрозом, во избежание формирования грубого деформирующего послеоперационного рубца пересекать ее не следует. Широко распространенное дренирование межпальцевых флегмон параллельными разрезами на ладонной поверхности кисти в большинстве случаев оказывается неэффективно. Проведение под кожей через параллельные разрезы в поперечном направлении дренажа ввиду ригидности кожи плохо обеспечивает отток вязкого гнойного отделяемого из раны. Кроме того, имеется опасность ишемии кожного мостика с исходом в некроз кожи и дальнейшим формированием обширного кожного дефекта на функциональной поверхности кисти.
