
- •Амбулаторная
- •Хирургия
- •Справочник
- •Практического врача
- •Содержание
- •Часть 1. Острые гнойные заболевания
- •Часть 2. Дегенеративно-воспалительные заболевания конечностей
- •Часть 3. Поверхностные новообразования (м. М. Бурмистрова, д. Н. Дойников)
- •Часть 4. Заболевания сосудов нижних конечностей (п.И. Орловский, и. А. Корешкин)
- •Часть 5. Частные вопросы амбулаторной . Хирургии
- •Предисловие
- •Часть 1 острые гнойные заболевания введение
- •1.1. Острые гнойные заболевания кожи и подкожной клетчатки
- •1.1.1. Фурункул
- •1.1.2. Карбункул
- •1.1.3. Гидраденит
- •1.1.4. Абсцесс подкожной клетчатки
- •1.1.5. Флегмона подкожной клетчатки
- •1.1.6. Эризипелоид
- •1.1.7. Лимфангит и лимфаденит
- •1.2. Острые гнойные заболевания костей, суставов и синовиальных сумок
- •1.2.1. Остеомиелит
- •1.2.2. Острый гнойный артрит
- •1.2.3. Острый бурсит
- •1.3. Гнойно-воспалительные заболевания кисти
- •1.3.1. Флегмона тыла кисти
- •1 .3.2. Межпальцевая (комиссуральная) флегмона
- •1.3.3. Флегмона области thenar
- •1.3.4. Флегмона области hypothenar
- •1.3.5. Флегмоны срединного ладонного пространства
- •1, 2, 3, 4 — Дренирование синовиальных влагалищ I и V пальцев; 5 — перфорированная дренажная трубка, введенная в пространство Пирогова-Парона.
- •1.3.7. Флегмона пространства Пирогова-Парона
- •1.4. Гнойно-воспалительные заболевания пальцев кисти
- •1.4.1. Кожные формы панариция
- •1.4.2. Осложненные формы панариция
- •1.4.3. Хирургическое лечение различных форм панариция
- •1.4.4. Антибактериальная терапия различных форм панариция
- •Список литературы
- •Часть 2
- •2.1.2. Эпикондилиты плеча
- •2.1.3. Крепитирующий паратенонит предплечья
- •2.1.4. Болезнь де Кервена
- •2.1.5. Стенозирующие лигаментиты пальцев кисти
- •2.1.6. Контрактура Дюпюитрена
- •2.1.7. Ганглий
- •2.1.8. Гигрома
- •2.2. Заболевания суставов (остеоартрозы)
- •2.3. Заболевания стопы
- •2.3.1. Вросший ноготь
- •2.3.2. Отклонение I пальца стопы кнаружи (Hallux valgus)
- •2.3.3. Молоткообразный палец
- •2.3.4. Пяточная шпора
- •2.3.5. Мозоли
- •Список литературы
- •Часть 3 поверхностные новообразования
- •3.1. Доброкачественные поверхностные новообразования
- •3.1.1. Классификация поверхностных доброкачественных опухолей
- •1. Эпителиальные опухоли, происходящие из многослойного (кожа, слизистые оболочки) и железистого эпителия:
- •2. Соединительнотканные опухоли:
- •3. Опухоли из нервной ткани:
- •4. Опухоли из эндотелия и мезотелия (кровеносные и лимфатические сосуды, синовиальные оболочки):
- •3.1.2. Эпителиальные опухоли
- •3.1.3. Соединительнотканные опухоли
- •3.1.4. Опухоли из нервной ткани
- •3.1.5. Опухоли из эндотелия и мезотелия
- •3.2. Злокачественные поверхностные новообразования
- •3.2.1. Злокачественные опухоли кожи
- •3.2.2. Злокачественные опухоли мягких тканей
- •Список литературы
- •Часть 4 заболевания сосудов нижних конечностей
- •4.1. Варикозная болезнь нижних конечностей
- •4.1.1. Общие сведения
- •4.1.2. Функциональные пробы
- •4.1.3. Компрессионное лечение
- •4.1.4. Лекарственное лечение
- •1. Мази и гели на основе гепарина.
- •2. Мази и гели на основе веноактивных препаратов.
- •3. Мази и гели на основе нестероидных противовоспалительных средств (нпвс).
- •4. Местные глюкортикоиды (кортикостероиды)
- •4.1.5. Флебосклерозирующее лечение
- •4.1.6. Хирургическое лечение
- •4.2. Тромбофлебит поверхностных вен нижних конечностей
- •4.2.1. Общие сведения
- •4.2.2. Дифференциальный диагноз
- •4.2.3. Лечение
- •4.3. Тромбофлебит глубоких вен нижних конечностей (флеботромбоз)
- •4.3.1. Общие сведения
- •4.3.2. Топическая диагностика
- •4.3.3. Дифференциальный диагноз
- •4.3.4. Лечение
- •4.3.5. Реабилитация больных, перенесших флеботромбоз
- •4.4. Посттромбофлебитическая болезнь нижних конечностей
- •4.4.1. Общие сведения
- •4.4.2. Клиническая симптоматика
- •4.4.3. Консервативные методы лечения
- •4.4.4. Хирургическое лечение
- •4.5. Облитерирующий атеросклероз артерий нижних конечностей
- •4.5.1. Общие сведения
- •4.5.2. Амбулаторная диагностика
- •4.5.3. Дифференциальный диагноз
- •4.5.4. Амбулаторное лечение
- •4.6. Трофические язвы
- •4.6.1. Общие сведения
- •4.6.2. Классификация трофических язв
- •4.6.3. Клиническая симптоматика
- •4.6.4. Дифференциальный диагноз
- •4.6.5. Лечение
- •4.6.6. Профилактика
- •Список литературы
- •Часть 5 частные вопросы амбулаторной хирургии
- •5.1. Амбулаторная проктология
- •5.1.1. Геморрой
- •5.1.2. Анальный зуд
- •5.1.3. Анальная трещина
- •Список литературы
- •5.2. Местная анестезия в амбулаторной практике
- •5.2.1. Фармакологические препараты для местного обезболивания
- •5.2.2. Механизм действия препаратов для местного обезболивания
- •5.2.3. Местная анестезия по а. В. Вишневскому
- •5.2.4. Регионарная анестезия
- •5.2.5. Новокаиновые блокады
- •Список литературы
- •5.3. Диагностические манипуляции
- •5.3.1. Биопсия
- •5.3.2. Зондирование
- •5.3.3. Фистулография
- •5.3.4. Пункция
- •5.3.5. Пальцевое исследование прямой кишки
- •5.3.6. Аноскопия
- •5.3.7. Ректороманоскопия
- •5.3.8. Диафаноскопия
- •Список литературы
- •5.4. Частные ситуации в амбулаторной хирургии
- •5.4.1. Первичная хирургическая обработка ран
- •5.4.2. Укусы животных
- •5.4.3. Остановка наружного кровотечения
- •5.4.4. Ожоги
- •5.4.5. Отморожения
- •5.4.6. Инородные тела мягких тканей
- •5.4.7. Ущемление пальца в кольце
- •Список литературы
- •5.5 Применение антибактериальных средств в амбулаторной практике
- •5.5.1. Бета-лактамные антибиотики
- •5.5.2. Макролиды
- •5.5.3. Разные антибактериальные средства
- •5.5.4. Принципы применения антибактериальных средств
- •Список литературы
4.3. Тромбофлебит глубоких вен нижних конечностей (флеботромбоз)
Тромбофлебит глубоких вен (thrombophlebitisprofundum) нижних конечностей — острое заболевание вен, характеризующееся формированием одного или нескольких тромбов в пределах глубоких вен нижних конечностей или таза с воспалением сосудистой стенки и реактивным спазмом [6, 7, 9, 28, 35, 37]. Большинство флебологов для обозначения острого поражения глубоких вен пользуются термином«флеботромбоз» [35, 39].
Ежегодно на 100 000 населения РФ первично флеботромбоз регистрируется в 160 случаях, в 1999 году он развивался у 240 000 человек [35]. Таким образом, флеботромбоз можно рассматривать как одну из важнейших проблем современной клинической медицины. Женщины страдают этим заболеванием примерно в 2 раза чаще, чем мужчины [6, 9, 37].
4.3.1. Общие сведения
Этиология
Этиологические факторы, предрасполагающие к флеботромбозу, разделяются на приобретенные иврожденные (наследственные) [35].
К приобретенным факторам относятся:
активация факторов коагуляции и нарушения фибринолиза (травма, злокачественные образования, операция, беременность, роды и послеродовый период, воспалительные заболевания кишечника, инфузия концентратов активированного протромбинового комплекса, нефротический синдром, волчаночный антикоагулянт, характер питания — избыток животных жиров);
патология тромбоцитов (миелопролиферативные заболевания, эссенциальная тромбоцитемия, сахарный диабет, гиперлипидемия, гепарининдуцированная тромбо-цитопения);
замедление и/или нарушение тока крови (возраст старше 40-45 лет, иммобилизация, беременность, локальное сдавление сосудов, застойная сердечная недостаточность, инфаркт миокарда, инсульт, ожирение);
изменение реологических свойств крови (увеличение вязкости, истинная полицитемия, серповидно-клеточная гемоглобинопатия, дегидратация, парапротеинурия);
• повреждение эндотелия и сосудистой стенки (лучевая терапия, химиотерапия, введение контрастных веществ, васкулиты, венозные катетеры, сосудистые протезы, внутрисосудистые устройства, дилатация вен, гипоксия, курение, травма, злокачественные новообразования);
• лекарственная терапия (анестетики, мышечные релаксанты, оральные контрацептивы, контрастные вещества, химиотерапия).
Врожденные этиологические факторы — врожденные тромбофилии, обусловленные либо дефицитом естественных ингибиторов коагуляции, либо дефектами функции фибринолитической системы:
дефицит естественных ингибиторов коагуляции (антитромбинаIII, протеина С, кофактораIIгепарина);
патологический фибриноген — дисфибриногенемия;
нарушение функции фибринолитической системы (дефицит плазминогена, патологический плазминоген, нарушение высвобождения активатора плазминогена, повышенный уровень ингибитора активатора плазминогена — АП);
повреждение сосудистой стенки (гипергомоцистеинурия);
мутация гена протромбина;
полиморфизм гена ангиотензинпревращающего фермента.
Обычно в формировании флеботромбоза принимает участие несколько групп факторов.
Патогенез
Примерно 150 лет назад R.Virchowописал основные механизмы внутрисосудистого образования тромбов. Классическая триада Вирхова включает изменения крови (гиперкоагуляция), травму стенки сосуда (повреждение эндотелия) и замедление кровотока (стаз).
Застой крови в нижних конечностях (стаз) препятствует функции защитных механизмов: разведению активированных факторов коагуляции неактивированной кровью, их вымыванию и смешиванию с ингибиторами. Одновременно стаз крови способствует накоплению тромботического материала на стенке сосуда, гипоксии эндотелиальных клеток и их повреждению. При этом может обнажаться субэндотелиальный слой, что активирует адгезию тромбоцитов и весь коагуляционный каскад. Возникающий флеботромбоз сопровождается постоянно нарастающей обструкцией сосуда, которая еще больше замедляет ток крови. Флеботромбоз претерпевает определенную эволюцию и при отсутствии лечебной помощи возможны следующие варианты его течения:
спонтанный лизис тромба;
прогрессирование тромбообразования с распространением в проксимальном и/или дистальном направлении;
отрыв тромба или его части и миграция их по току крови, которая завершается ТЭЛА;
организация тромботических масс с последующей реканализацией пораженной вены или формированием стойкой ее окклюзии;
рецидив тромбоза.
Первичный тромб — тромбоцитарный агрегат, формирующийся в клапанном кармане, месте слияния вен, либо в венозном синусе, который постепенно «растет», распространяясь по току крови, за счет отложения фибрина и тромбоцитов [7, 8, 28]. Он имеет плотную консистенцию и сероватую окраску (белый тромб). Если тромб не подвергся спонтанному лизису и его размеры становятся достаточными для окклюзии просвета сосуда и прекращения нормального тока крови, начинается быстрый рост тромба в антеградном (чаще) и ретроградном (реже) направлении до первого крупного притока, кровоток по которому приостанавливает распространение тромбоза. Такой тромб (вторичный) менее плотный, состоит из гомогенных масс фибрина и форменных элементов крови. Большое количество эритроцитов придает ему характерный вид —красный тромб. От протяженности тромбоза в венозном русле, его локализации и характера (окклюзия, без окклюзии сосуда) зависят наличие и выраженность клинической симптоматики.
В отдаленном периоде процессы ретракции, гуморального и клеточного лизиса способствуют уменьшению размеров тромба. Постепенно проходимость большинства сосудов восстанавливается, клапанный аппарат вен разрушается, а остатки тромбов в виде пристеночных соединительно-тканных бляшек и тяжей деформируют сосудистую стенку. Реканализация венозного русла редко бывает полной. На некоторых участках формируются стенозы, даже полная окклюзия. Описанные патоморфологические изменения служат причиной ПТФБ и ХВН.
Классификация
Выделяют следующие формы флеботромбоза:
по локализации: периферический, центральный, биполярный;
по распространению: восходящий, нисходящий, в обоих направлениях;
по частоте: первичный, рецидивирующий;
по характеру прикрепления тромба: флотирующий (сегментарный, распространенный), окклюзирующий, пристеночный [35].
Тромбоз, возникший в венах голени, встречается наиболее часто, его принято называть периферическим. При этом возможно как изолированное сегментарное поражение одной вены голени, так и одновременное вовлечение в тромботический процесс 3-4 вен, при этом тромбоз может быть восходящим, с-распространением на подколенную и бедренную вены.
При первичном поражении илиокавального сегмента говорят о центральном или внутритазовом тромбозе, который, как правило, возникает в системе внутренней подвздошной вены, особенно после операций на органах малого таза, при беременности второй половины и родах, при которых скорость кровотока в подвздошных венах в результате их компрессии замедляется в 2-3 раза [28, 35]. -— Тромбозы подвздошных вен в большинстве случаев развиваются с левой стороны. В основе этого лежит гипертензия и замедление кровотока, обусловленные механическими препятствиями, встречающимися в устье левой подвздошной вены. Последние могут быть как интравазальными (врожденные и приобретенные перегородки, адгезивный процесс), так и экстравазальными (сдавление левой общей подвздошной вены перекрещивающей ее правой общей подвздошной артерией, а также впадение левой подвздошной вены в нижнюю полую вену под тупым углом). Большое значение имеет и характер костно-хрящевой площадки LIV—LVпозвонков, на которой лежит вена [9].
С момента окклюзии общей подвздошной вены тромбоз может распространяться как в проксимальном, так и в дистальном направлении. В последнем случае говорят о нисходящем тромбозе. Нередко тромбоз распространяется вобоих направления. В ряде случаев возможен так называемыйбиполярный тромбоз, когда процесс одновременно начинается в глубоких венах голени и таза/Нижняя полая вена редко является местом первичной локализации тромбоза (врожденные дефекты стенки сосуда, опухоли, травмы). Чаще тромбоз распространяется из подвздошных вен или яичниковой, яичковой, почечных, печеночных вен. Наиболее опасными для развития ТЭЛА представляют тромбы, «вырастающие» из глубоких вен голени в подколенную вену и из поверхностной бедренной — в общую. В таких случаях диаметр проксимальной части тромба меньше просвета вены, а это создает условия дляразвития эмболоопасного тромбоза, его отрыва и миграции в малый круг кровообращения.
Эмболоопасным является так называемый флотирующий (плавающий, колеблющийся) тромб (рис. 4.11, 4.12), имеющий единственную точку фиксации в дистальном отделе. Длина таких тромбов варьирует от 2 до 20 см и более [6, 7, 12, 28], и они подразделяются насегментарный флотирующий и распространенный окклюзивный с флотирующей верхушкой.
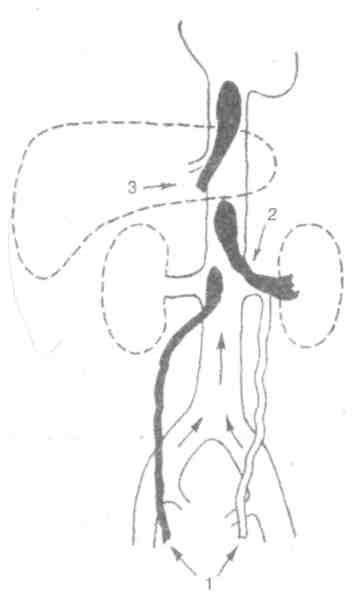
Рис. 4.11. Флотирующие тромбы нижней полой вены, исходящие из: 1) — семенной (яичниковой) вены; 2) — почечной вены; 3) — печеночной вены (В. С. Савельев и др., 2001).
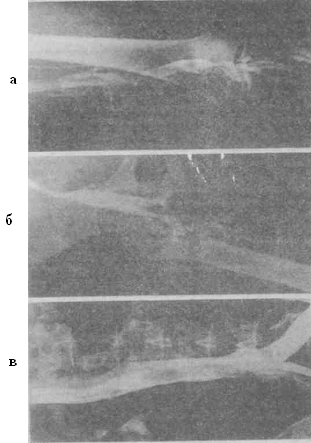
Рис. 4.12. Флотирующий тромб: а — поверхностной бедренной и подколенной; б — общей бедренной; в — нижней полой вен (В. С. Савельев и др., 2001).
Характерной чертой всех эмболоопасных тромбов является то, что флотирующая часть располагается в интенсивном кровотоке, препятствующем его адгезии к сосудистой стенке, и он становится опасным для больного в связи с миграцией в легочную артерию. При окклюзивном (просвет вены перекрывается полностью) ипристеночном (просвет вены перекрывается частично) (рис. 4.13) тромбозе угроза ТЭЛА практически отсутствует.

Рис. 4.13. Типы венозного тромбоза (схема): а) — эмболоопасный (флотирующий) тромб; б) — неэмболоопасный окклюзивный тромбоз; в) — неэмболоопасный пристеночный тромбоз (В. С. Савельев и др., 2001).
