
- •Амбулаторная
- •Хирургия
- •Справочник
- •Практического врача
- •Содержание
- •Часть 1. Острые гнойные заболевания
- •Часть 2. Дегенеративно-воспалительные заболевания конечностей
- •Часть 3. Поверхностные новообразования (м. М. Бурмистрова, д. Н. Дойников)
- •Часть 4. Заболевания сосудов нижних конечностей (п.И. Орловский, и. А. Корешкин)
- •Часть 5. Частные вопросы амбулаторной . Хирургии
- •Предисловие
- •Часть 1 острые гнойные заболевания введение
- •1.1. Острые гнойные заболевания кожи и подкожной клетчатки
- •1.1.1. Фурункул
- •1.1.2. Карбункул
- •1.1.3. Гидраденит
- •1.1.4. Абсцесс подкожной клетчатки
- •1.1.5. Флегмона подкожной клетчатки
- •1.1.6. Эризипелоид
- •1.1.7. Лимфангит и лимфаденит
- •1.2. Острые гнойные заболевания костей, суставов и синовиальных сумок
- •1.2.1. Остеомиелит
- •1.2.2. Острый гнойный артрит
- •1.2.3. Острый бурсит
- •1.3. Гнойно-воспалительные заболевания кисти
- •1.3.1. Флегмона тыла кисти
- •1 .3.2. Межпальцевая (комиссуральная) флегмона
- •1.3.3. Флегмона области thenar
- •1.3.4. Флегмона области hypothenar
- •1.3.5. Флегмоны срединного ладонного пространства
- •1, 2, 3, 4 — Дренирование синовиальных влагалищ I и V пальцев; 5 — перфорированная дренажная трубка, введенная в пространство Пирогова-Парона.
- •1.3.7. Флегмона пространства Пирогова-Парона
- •1.4. Гнойно-воспалительные заболевания пальцев кисти
- •1.4.1. Кожные формы панариция
- •1.4.2. Осложненные формы панариция
- •1.4.3. Хирургическое лечение различных форм панариция
- •1.4.4. Антибактериальная терапия различных форм панариция
- •Список литературы
- •Часть 2
- •2.1.2. Эпикондилиты плеча
- •2.1.3. Крепитирующий паратенонит предплечья
- •2.1.4. Болезнь де Кервена
- •2.1.5. Стенозирующие лигаментиты пальцев кисти
- •2.1.6. Контрактура Дюпюитрена
- •2.1.7. Ганглий
- •2.1.8. Гигрома
- •2.2. Заболевания суставов (остеоартрозы)
- •2.3. Заболевания стопы
- •2.3.1. Вросший ноготь
- •2.3.2. Отклонение I пальца стопы кнаружи (Hallux valgus)
- •2.3.3. Молоткообразный палец
- •2.3.4. Пяточная шпора
- •2.3.5. Мозоли
- •Список литературы
- •Часть 3 поверхностные новообразования
- •3.1. Доброкачественные поверхностные новообразования
- •3.1.1. Классификация поверхностных доброкачественных опухолей
- •1. Эпителиальные опухоли, происходящие из многослойного (кожа, слизистые оболочки) и железистого эпителия:
- •2. Соединительнотканные опухоли:
- •3. Опухоли из нервной ткани:
- •4. Опухоли из эндотелия и мезотелия (кровеносные и лимфатические сосуды, синовиальные оболочки):
- •3.1.2. Эпителиальные опухоли
- •3.1.3. Соединительнотканные опухоли
- •3.1.4. Опухоли из нервной ткани
- •3.1.5. Опухоли из эндотелия и мезотелия
- •3.2. Злокачественные поверхностные новообразования
- •3.2.1. Злокачественные опухоли кожи
- •3.2.2. Злокачественные опухоли мягких тканей
- •Список литературы
- •Часть 4 заболевания сосудов нижних конечностей
- •4.1. Варикозная болезнь нижних конечностей
- •4.1.1. Общие сведения
- •4.1.2. Функциональные пробы
- •4.1.3. Компрессионное лечение
- •4.1.4. Лекарственное лечение
- •1. Мази и гели на основе гепарина.
- •2. Мази и гели на основе веноактивных препаратов.
- •3. Мази и гели на основе нестероидных противовоспалительных средств (нпвс).
- •4. Местные глюкортикоиды (кортикостероиды)
- •4.1.5. Флебосклерозирующее лечение
- •4.1.6. Хирургическое лечение
- •4.2. Тромбофлебит поверхностных вен нижних конечностей
- •4.2.1. Общие сведения
- •4.2.2. Дифференциальный диагноз
- •4.2.3. Лечение
- •4.3. Тромбофлебит глубоких вен нижних конечностей (флеботромбоз)
- •4.3.1. Общие сведения
- •4.3.2. Топическая диагностика
- •4.3.3. Дифференциальный диагноз
- •4.3.4. Лечение
- •4.3.5. Реабилитация больных, перенесших флеботромбоз
- •4.4. Посттромбофлебитическая болезнь нижних конечностей
- •4.4.1. Общие сведения
- •4.4.2. Клиническая симптоматика
- •4.4.3. Консервативные методы лечения
- •4.4.4. Хирургическое лечение
- •4.5. Облитерирующий атеросклероз артерий нижних конечностей
- •4.5.1. Общие сведения
- •4.5.2. Амбулаторная диагностика
- •4.5.3. Дифференциальный диагноз
- •4.5.4. Амбулаторное лечение
- •4.6. Трофические язвы
- •4.6.1. Общие сведения
- •4.6.2. Классификация трофических язв
- •4.6.3. Клиническая симптоматика
- •4.6.4. Дифференциальный диагноз
- •4.6.5. Лечение
- •4.6.6. Профилактика
- •Список литературы
- •Часть 5 частные вопросы амбулаторной хирургии
- •5.1. Амбулаторная проктология
- •5.1.1. Геморрой
- •5.1.2. Анальный зуд
- •5.1.3. Анальная трещина
- •Список литературы
- •5.2. Местная анестезия в амбулаторной практике
- •5.2.1. Фармакологические препараты для местного обезболивания
- •5.2.2. Механизм действия препаратов для местного обезболивания
- •5.2.3. Местная анестезия по а. В. Вишневскому
- •5.2.4. Регионарная анестезия
- •5.2.5. Новокаиновые блокады
- •Список литературы
- •5.3. Диагностические манипуляции
- •5.3.1. Биопсия
- •5.3.2. Зондирование
- •5.3.3. Фистулография
- •5.3.4. Пункция
- •5.3.5. Пальцевое исследование прямой кишки
- •5.3.6. Аноскопия
- •5.3.7. Ректороманоскопия
- •5.3.8. Диафаноскопия
- •Список литературы
- •5.4. Частные ситуации в амбулаторной хирургии
- •5.4.1. Первичная хирургическая обработка ран
- •5.4.2. Укусы животных
- •5.4.3. Остановка наружного кровотечения
- •5.4.4. Ожоги
- •5.4.5. Отморожения
- •5.4.6. Инородные тела мягких тканей
- •5.4.7. Ущемление пальца в кольце
- •Список литературы
- •5.5 Применение антибактериальных средств в амбулаторной практике
- •5.5.1. Бета-лактамные антибиотики
- •5.5.2. Макролиды
- •5.5.3. Разные антибактериальные средства
- •5.5.4. Принципы применения антибактериальных средств
- •Список литературы
5.3.4. Пункция
Пункция (лат. punctio — укол, прокол) — прокол полой иглой или троакаром тканей и полостей с диагностической или лечебной целью.
Для диагностики при пункции производят забор содержимого полостей на цитологическое исследование (торакоцентез, лапароцентез, прокол бурс и суставных полостей, кист) или тканей для гистологического исследования (пункционная биопсия); кроме того, можно вводить контрастное вещество или газ (ангиография, пневмомедиастинум, пневмоперитонеум).
Лечебная пункция направлена:
на введение в сосудистое русло, полости или ткани лекарственных препаратов;
для извлечения из полостей излившейся крови и возможной ее реинфузии (по показаниям);
для удаления патологических скоплений гноя, экссудата, газа.
При необходимости удалить очень большое количество жидкости из полостей (литры) пользуются троакаром.
Показания к пункции в условиях поликлиники:
удаление воспалительной жидкости с диагностической и лечебной целью и введение лекарственных препаратов при острых и хронических бурситах, тендовагинитах, тенобурситах, артритах [2];
удаление с целью диагностики содержимого поверхностных кистозных образований;
диагностическая пункция толстой иглой при подозрении на формирование абсцесса мягких тканей (например, при подозрении на постинъекционный абсцесс) и лечебные пункции при «закрытой» методике лечения абсцессов;
эвакуация свежей гематомы;
венепункция для катетеризации или канюлирования периферической вены для инфузий или проведения фотогемотерапии.
Плевральная пункция, лапароцентез, диагностическая пункция внутренних органов, щитовидной железы и грудной железы (пункционная биопсия), пункция магистральных вен и артерий, ввиду опасности осложнений, как правило, не производятся в неспециализированных поликлиниках, а выполняются или в специализированных центрах амбулаторной хирургии или в стационарах [6].
Противопоказания к пункции:
нарушения свертывания крови;
гнойное воспаление мягких тканей в зоне пункции.
Техника пункции зависит от цели (диагностическая или лечебная) и от анатомических особенностей и расположения пунктируемого объекта. Во всех случаях манипуляцию осуществляют в условиях асептики и антисептики, под местной инфильтрационной анестезией.
Пункции суставов [4, 5]
Плечевой сустав (рис. 5.27)
Больной лежит, на операционном столе на спине, верхняя конечность на стороне пункции слегка отведена и ротирована кнаружи, а предплечье согнуто в локтевом суставе и обращено вперед. Иглу вкалывают спереди между малым бугром плечевой кости и клювовидным отростком лопатки на 1 см кнаружи от последнего; создавая в шприце разряжение, осторожно продвигают иглу до получения экссудата.
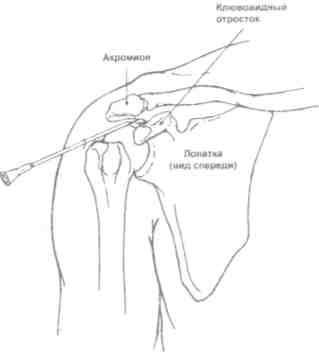
Рис. 5.27. Пункция плечевого сустава.
Локтевой сустав (рис. 5.28)
Больной лежит на спине, рука отведена и уложена на отдельном столике при сгибании в локтевом суставе около 150°. Иглу вкалывают сзади между наружным мыщелком плечевой кости и наружным краем локтевого отростка в хорошо прощупываемую щель плечелучевого сочленения, иглу направляют на переднюю поверхность медиального мыщелка плеча до получения экссудата.
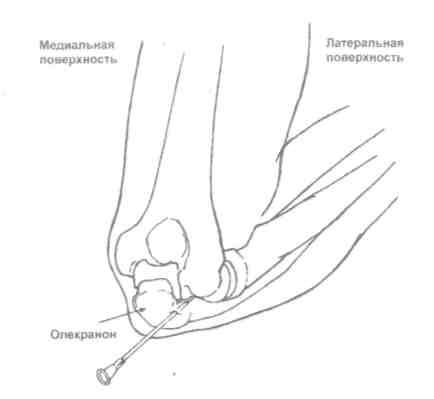
Рис. 5.28. Пункция локтевого сустава.
Лучезапястный сустав (рис. 5.29.)
Больной лежит на спине, предплечье и кисть укладывают на отдельный столик, иглу вкалывают с тыльной стороны сустава у дистального конца лучевой кости между сухожилиями длинного разгибателя большого и разгибателя указательного пальцев. На линии лучезапястного сустава это место соответствует проекции локтевого края второй пястной кости.
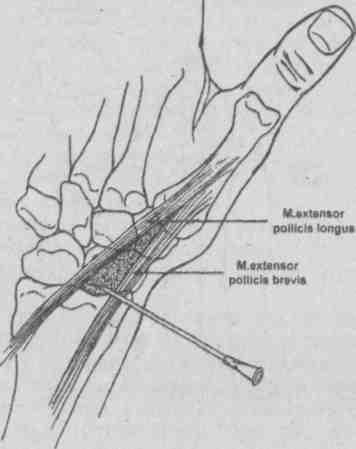
Рис. 5.29. Пункция лучезапястного сустава.
Коленный сустав (рис. 5.30)
Больной лежит на спине с выпрямленными ногами. Пункцию производят у верхнего или нижнего полюса надколенника с наружной или внутренней стороны, отступя на 1-2 см от края коленной чашечки. При проколе у верхнего полюса надколенника игла проникает в верхний заворот сустава, при пункции у нижнего полюса — в полость сустава. Удаление экссудата облегчается при одновременном надавливании ладонями на область верхнего и нижнего заворотов.
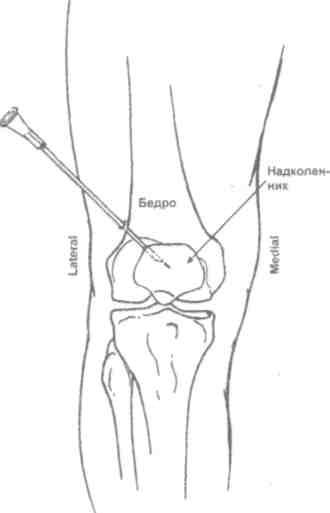
Рис. 5.30. Пункция коленного сустава.
Голеностопный сустав (рис. 5.31)
Больной лежит на столе, под голень подкладывают подушку, стопе придают легкое подошвенное сгибание, иглу вкалывают между наружной лодыжкой и наружным краем сухожилия длинного разгибателя пальцев стопы. Возможна пункция сустава сзади — при этом стопа лежит на своей внутренней стороне и иглу вкалывают между наружным краем ахиллова сухожилия и сухожилиями малоберцовых мышц.
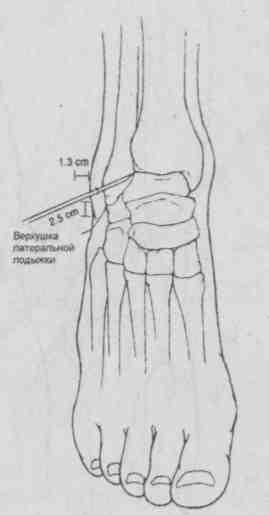
Рис. 5.31. Пункция голеностопного сустава.
Тазобедренный сустав (рис. 5.32) Больной лежит на спине, иглу вкалывают спереди под пупартовой связкой, отступя на 1 см кнаружи от пульсации бедренной артерии. Направление иглы спереди назад и медиально к легко прощупываемой головке бедренной кости (рис. 5.32, 1). Либо можно пунктировать с наружной стороны бедра, вводя иглу над вершиной большого вертела перпендикулярно к длинной оси бедра (рис. 5.32, 2). Пройдя мягкие ткани, игла встречает препятствие в виде шейки бедра, игле придают слегка краниальное направление и попадают в сустав.
Осложнения:
• развитие воспаления в зоне пункции при нарушении правил асептики и антисептики;
• повреждение глубжележащих органов и крупных сосудов.
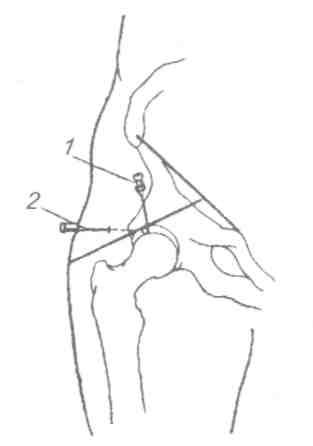
Рис. 5.32. Пункция тазобедренного сустава.
