
- •Тема 1. Закономерности развития злокачественных новообразований
- •Целевые установки
- •Предраковые заболевания
- •Патологоанатомическая характеристика
- •Патогенез клинических симптомов
- •Краткие справочные материалы
- •«Принципы диагностики злокачественных новообразований»
- •Целевые установки
- •Опрос и физикальное обследование
- •Специальные методы обследования
- •Краткие справочные материалы
- •«Общие принципы лечения злокачественных новообразований»
- •Целевые установки
- •Принципы хирургического лечения
- •Лучевая терапия
- •Химиотерапия
- •Краткие справочные материалы
- •Тема «эпидемиология и профилактика злокачественных опухолей»
- •Целевые установки
- •Заболеваемость и смертность
- •Канцерогенные воздействия
- •Первичная профилактики рака
- •Профилактические осмотры
- •Краткие справочные материалы
- •Тема «организация онкологической помощи»
- •Целевые установки
- •Структура онкологической службы
- •Клинические группы и учет онкологических больных
- •Диспансеризация
- •Тактика фельдшера, врача широкого профиля
- •Краткие справочные материалы
- •Тема «деонтология в онкологии»
- •Целевые установки
- •Общие положения деонтологии
- •Врач поликлиники и онкологический больной
- •Другие аспекты деонтологии в онкологии
- •Поведение студентов в онкологической клинике
- •Краткие справочные материалы
- •Тема «злокачественные новообразования кожи»
- •Целевые установки
- •Строение кожи. Меланогенез
- •I—V — градации глубины инвазии меланом. 1 —эпидермис, 2 — дерма, 3 — подкожная клетчатка. Буквами обозначены слои эпидермиса: р — роговой, Бл — блестящий, 3 — зернистый, ш — шиповатый, Ба — базальный.
- •1. Рак кожи эпидемиология
- •Патологоанатомическая характеристика
- •Классификация по системе tnm
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •2. Меланома эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема «рак нижней губы»
- •Целевые установки
- •Клиническая анатомия
- •Эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема «рак полости рта»
- •Целевые установки
- •Клиническая анатомия
- •Эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема «рак щитовидной железы»
- •Целевые установки
- •Клиническая анатомия
- •Эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема «рак молочной железы»
- •Целевые установки
- •Клиническая анатомия
- •Эпидемиология
- •Предраковые заболевания
- •Классификация мастопатии
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Опрос и методика объективного обследования
- •Атипические формы рака
- •Методы специального обследования
- •Система раннего распознавания
- •Лечение
- •Предоперационная подготовка и послеоперационное ведение больных. Результаты лечения
- •Краткие справочные материалы
- •Тема «рак легкого»
- •Целевые установки
- •Клиническая анатомия
- •Эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Клинические формы
- •Клинико-анатомическая классификация
- •Клиническая картина центрального рака
- •I — эндобронхиальная, II — перибронхиальная разветвленная, III — перибронхиальная узловая, IV — рак Пенкоста; V—круглая опухоль, VI — пневмониеподобная.
- •Клиническая картина периферического рака
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема «рак пищевода»
- •Целевые установки
- •Клиническая анатомия
- •Эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема: «рак желудка»
- •Целевые установки
- •Клиническая анатомия
- •Эпидемиология
- •Предраковые заболевания
- •Патологоанатомическая характеристика
- •I — экзофитная, II — блюдцеобразная, ш — инфильтративная, IV — язвенно-инфильтративная.
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема «рак толстой кишки»
- •Целевые установки
- •1. Рак ободочной кишки клиническая анатомия
- •Эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •2. Рак прямой кишки клиническая анатомия
- •Эпидемиология
- •Патологолнатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема «рак печени»
- •Целевые установки
- •Клиническая анатомия
- •Эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема «рак поджелудочной железы»
- •Целевые установки
- •Клиническая анатомия
- •Эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема «злокачественные новообразования костей»
- •Целевые установки
- •Клиническая анатомия
- •Эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема «саркомы мягких тканей»
- •Целевые установки
- •Клиническая анатомия
- •Эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
- •Тема «лимфогранулематоз»
- •Целевые установки
- •Историческая справка
- •Эпидемиология
- •Патологоанатомическая характеристика
- •Клиническая картина
- •Диагностика
- •Лечение
- •Краткие справочные материалы
Диагностика
Запомните
1. Клинический минимум, кроме стандартных тестов, включает пальцевое исследование прямой кишки, исследование кала на скрытую кровь, ирригоскопию и ректороманоскопию или колоноскопию.
2. При наличии любого из «сигналов тревоги» больному необходимо провести ирригоскопию или колоноскопию.
3. При раке на рентгенограмме видно неравномерное сужение кишки или краевой дефект с неровными контурами, иногда с депо бария в центре.
Разберитесь
Больному 55 лет. Беспокоят запоры, периодически возникает боль в животе, понос, вздутия кишечника, урчание. Болен 6 мес. О каком заболевании следует думать? Каков план обследования?
Принятый через рот барий дошел до селезеночного угла. Патологии не обнаружено. Можно ли исключить рак толстой кишки?
Больной жалуется на тупую боль в правой подвздошной области, субфебрилитет. Прощупывается инфильтрат. На ирригограмме виден дефект на латеральной стенке слепой кишки. Ваш диагноз?
Клинический минимум обследования больных включает опрос, объективное исследование, пальцевое исследование прямой кишки, лабораторное и рентгенологическое обследования, а также ректороманоскопию или колоноскопию с биопсией.
Опрос. Жалобы и анамнез должны быть собраны тщательно. Следует установить характер, время и последовательность появления симптомов, динамику их развития. Анализируя особенности клинической картины, нужно учесть возможность возникновения рака у больных хроническими заболеваниями кишечника.
«Сигналами тревоги»заставляющими заподозрить рак оболочной кишки являются:
неприятные ощущения, чувство переполнения, неопределенная боль в животе;
запоры, чередование запоров с поносами, чувство неполного опорожнения после акта дефекации, вздутие и урчание кишечника, кишечная непроходимость;
примесь крови в кале или признаки анемии;
ухудшение аппетита, слабость, тошнота, вздутие в эпигастральной области при отсутствии патологии желудка;
необъяснимое лихорадочное состояние;
6)наличие прощупываемого опухолевидного образования.
Объективное исследование. Приосмотреобращают внимание на цвет кожных покровов. Бледность кожи и слизистой может навести врача на мысль о наличии анемии на почве рака правой половины толстой кишки. При осмотре живота иногда удается обнаружить усиленную перистальтику кишечника выше сужения, а при дряблой брюшной стенке — увидеть выбухание над опухолью.
Перкуссияпозволяет обнаружить притупление над опухолью, а также наличие свободной жидкости в брюшной полости.
При аускультацииможно услышать усиленное урчание на уровне и выше опухоли и «шум плеска» в переполненных петлях кишок, которые могут свидетельствовать о стенозе кишки.
Пальпацияпри подозрении на опухоль производится в положении больного на спине, на правом и левом боку. Легче обнаружить новообразование в слепой, восходящей и нисходящей ободочной кишке. Опухоли поперечной ободочной и сигмовидной кишки могут ускользать из-под пальцев из-за подвижности этих отделов. Чаще удается пропальпировать экзофитные опухоли, эндофитные менее доступны прощупыванию.
Пальцевое исследование прямой кишкиявляется обязательным при любых нарушениях функции кишечника. При подозрении или при установленном диагнозе рака ободочной кишки его производят с целью исключения синхронно возникшей опухоли прямой кишки.
Лабораторные исследования. Диагностическое значение имеют анализы крови и кала на скрытую кровь.
Общий анализ кровипозволяет выявить повышенное СОЭ, обнаружить гипохромную анемию, а у некоторых больных — лейкоцитоз, свидетельствующий о сопутствующем воспалительном процессе.
Анализ крови на раково-эмбриональный антиген(РЭА). РЭА представляет собой глюкопротеид, который содержится в плазме, кишечнике, поджелудочной железе и печени эмбрионов и новорожденных. В небольших концентрациях его обнаруживают в плазме здоровых людей и больных с некоторыми злокачественными новообразованиями. Концентрация РЭА достигает высоких цифр у больных раком ободочной и прямой кишки, преимущественно при опухолях значительных размеров. Для диагностики рака определение РЭА широкого применения не получило. Тест оказался более полезным для суждения об отсутствии рецидива у лиц, перенесших радикальное хирургическое вмешательство.
Анализ кала на скрытую кровьпроизводится с целью диагностики скрытого кровотечения. Реакция основана на свойстве некоторых веществ легко окисляться и изменять цвет в присутствии гемоглобина и перекиси водорода. В качестве реактивов используют бензидин (проба Грегерсена), гваяковую смолу (проба Вебера) или пирамидон. При наличии крови в кале бензидиновая проба дает сине-зеленое, остальные — сине-фиолетовое окрашивание.
Техническая простота исследования на скрытую кровь позволяет использовать этот тест при массовых профилактических осмотрах населения (гемокульттест).
Ректороманоскопия дает возможность обнаружить опухоль сигмовидной кишки и получить материал для гистологического исследования. Рак сигмовидной кишки при ректороманоскопии имеет вид легко кровоточащего экзофитного бугристого образования багрового или белесоватого цвета. В других случаях новообразование представляет собой плоскую язву, вытянутую по периметру кишки, с плотными белесоватыми краями, возвышающимися над поверхностью слизистой. Иногда опухоль не видна, тубус прибора упирается в сужение, и продвинуть его выше измененного участка не удается, несмотря на раздувание кишки воздухом. При обнаружении опухоли, как правило, производят биопсию.
Рентгенологическое обследование до настоящего времени остается основным способом распознавания рака ободочной кишки. В зависимости от цели исследования применяют различные методы. Ведущим является ирригоскопия. Следует предостеречь от исследования толстой кишки путем приема бария через рот из-за возможности ошибок при распознавании опухолей.
Ирригоскопия заключается в исследовании толстой кишки бариевой взвесью, введенной с помощью клизмы. Предварительно из пищевого рациона исключают продукты, богатые клетчаткой (овощи, фрукты, ржаной хлеб и др.), и производят тщательную подготовку кишечника с помощью очистительных клизм. Лицам, страдающим запорами, дополнительно назначают слабительное — касторовое масло или сульфат магнезии в количестве 30,0 мл.
Состояние кишки оценивают при тугом заполнении бариевой взвесью и после опорожнения, раздувая просвет ее воздухом. При тугом заполнении исследуют контуры и расположение кишки, выявляют наличие дефектов наполнения и сужений. После опорожнения изучают рельеф слизистой оболочки.
Три основных рентгенологических признака характерны для рака: краевой дефект наполнения на стенке кишки с неровными контурами (рис. 2),плоский дефект с валикообразными краями и сдепо бария в центре (рис. 3) ициркулярное сужение просвета с ригидными стенками, не расправляющимися после раздувания кишки воздухом (рис. 4). Обращают внимание на перестройку рельефа, обрыв складок слизистой и исчезновение перистальтики.
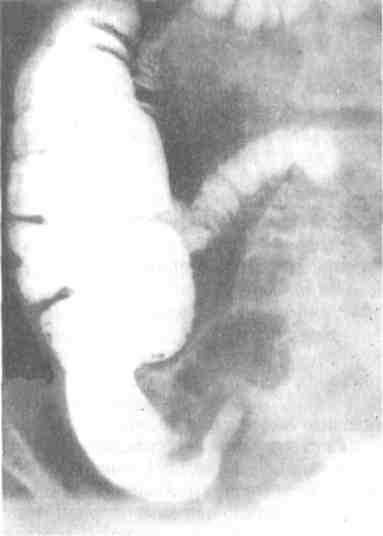
Рис. 2. Рентгенограмма правой половины ободочной кишки. На медиальном контуре слепой кишки обширный дефект наполнения прямоугольной формы. Экзофитный рак слепой кишки.

Рис. 3. Рентгенограмма левой половины ободочной кишки. В нисходящей ободочной кишке циркулярное сужение с неровными контурами. Инфильтративная форма рака ободочной кишки.

Рис. 4. Рентгенограмма правой половины ободочной кишки. В слепой кишке на фоне крупного дефекта наполнения небольших размеров овальная ниша. Блюдцеобразный рак слепой кишки
Эффективность ирригоскопии удается повысить, используя методику двойного контрастирования. Для этого используют бариевую взвесь с газообразующими добавками (лимонная кислота, гидрокарбонат натрия и др.), повышающими адгезивность контрастной смеси к слизистой оболочке. После тщательной подготовки кишечника вводят небольшое количество взвеси до нисходящей ободочной кишки, после чего инсуффлируют воздух, продвигая контраст до слепой кишки. При этом на снимках получают картину внутренней стенки кишки, на которой удается обнаружить злокачественные опухоли и полипы размером 0,5 см.
Колоноскопия — осмотр толстой кишки с помощью колоноскопа. Прибор вводят через задний проход и, раздувая кишку воздухом, постепенно продвигают в ретроградном направлении вплоть до слепой кишки. По мере продвижения и при последующем извлечении прибора производят осмотр кишечника.
В зависимости от формы роста при фиброколоноскопии опухоль имеет вид узла с бугристой поверхностью или с разрастаниями типа цветной капусты. Обычно узел расположен на широком основании, иногда изъязвлен на верхушке. Блюдцеобразный рак представляет собой глубокую с утолщенными, подрытыми краями и некротическим дном язву, расположенную в циркулярном направлении и вызывающую сужение просвета кишки.
Наибольшие трудности возникают при диагностике инфильтративных опухолей. Сама опухоль может быть не видна, определяется бледность и сглаженность складок, сужение просвета, ригидность и плотность стенки при продвижении прибора. На этом фоне при инфильтративно-язвенной форме видны поверхностные изъязвления.
Система раннего распознавания. Скрининг осуществляется с помощью анкетного метода, гемокульттеста и пальцевого исследования прямой кишки. Задачей скрининга является выявление групп повышенного риска и лиц с положительной реакцией на кровь в каловых массах. Обследованию подлежат люди старше 40—45 лет.
К группе повышенного риска относятся больные с полипами кишечника, с язвенным колитом и болезнью Крона, кровные родственники больных раком и полипозом кишечника. Лицам, отнесенным в группу повышенного риска, ежегодно проводят обследование, включающее колоноскопию.
Гемокульттест широко используется в развитых странах с высоким уровнем заболеваемости. При массовых обследованиях скрытую кровь обнаруживают у 1,0—4,0 % лиц старше 45-летнего возраста. У 5—10 % из них при дообследовании выявляют рак толстой кишки, у 15 % — полипы. С помощью гемокульттеста удается активно выявить до 40 % больных раком ободочной и прямой кишки. Совершенствование метода продолжается. Предложены его варианты, реагирующие только на свободный гемоглобин (криптогем) или основанные на иммунологических реакциях, повышающих чувствительность и специфичность пробы (фекатест).
