
- •Общая сексопатология
- •1 Recreare £лат.) — воссоздавать, возобновлять, ободрять, отдыхать.
- •Краткий очерк основных этапов и направлений развития сексопатологии
- •Некоторые особенности развития отечественной сексопатологии
- •Современный этап развития сексопатологии
- •3 Общая сексопатология
- •Роль дифференциации полов в эволюционном преобразовании генетического фонда
- •Дифференциация полов в раннем онтогенезе
- •4 Общая сексопатология 49
- •Многомерность детерминации пола
- •Анатомо-физиологическое обеспечение половой сферы
- •Анатомия половых органов мужчины
- •Анатомия половых органов женщины
- •Некоторые особенности васкуляризации гениталий
- •Общая характеристика иннервации половой сферы. Современное понимание термина «нервный центр»
- •Физиология основных проявлений сексуальности мужчины
- •Чувствительные импульсы (непосредственное раздражение головки члена)
- •I. Гипотезы периферического происхождения оргазма
- •1 Т. Е. Фаза выведения (прим. Авторов).
- •8 Общая сексопатология
- •Становление полового сознания человека как одна из сторон формирования личности
- •10 Общая сексопатология 145
- •Копулятивный цикл как единое целое
- •Место копулятивного цикда в процессе размножения
- •Понятие об основных физиологических составляющих копулятивного цикла мужчины
- •Суммация раздражений и высота порогов — основные физиологические факторы, обеспечивающие последовательность. Развертывания копулятивного цикла
- •Роль аппаратов афферентного синтеза и акцептора результата действия в обеспечении копулятивного цикла
- •Особенности сексуальной сферы женщины
- •Любовь как специфический феномен социально-психологического развития человека
- •12 Общая сексопатология
- •Основные формы половой жизни человека
- •Динамика возрастных изменений половых функций
- •Средняя арифметическая и ее средняя ошибка м±т
- •Мастурбация как проявление возрастного криза * пубертатного периода
- •Сексуальные эксцессы как типичное проявление переходного периода становления сексуальности
- •Условнофизиологический ритм половой активности как типичное проявление периода зрелой сексуальности
- •14 Общая сексопатология
- •Динамика относительной роли основных факторов, влияющих на половую активность человека, в различные возрастные периоды
- •Половая конституция
- •15 Общая сексопатология
- •Вспомогательная таблица для нахождения частных к шкале векторного определения половой конституции
- •16 Общая сексопатология
- •Оценка уровней половой активности в практике консультативной работы сексопатолога
- •Основные особенности обследования сексологических больных
- •Особенности обследования сексологических больных врачами различных специальностей
- •Карта сексологического обследования мужчин
- •Карта сексологического обследования №
- •Невротические симптомы и личностные особенности
- •10. Объективные данные
- •I. Потребность в половых сношениях
- •II. Настроение перед сношением
- •1 В анкете, выдаваемой больному, арабские цифры отсутствуют.
- •VI. Длительность сношения
- •18 Общая сексопатология
- •Формы первой эякуляции при различных видах половых расстройств и в группе, представляющей условную норму (указано количество обследованных, в скобках — проценты)
- •Расстройств (в процентах)
- •(В процентах)
- •Мастурбировало Никогда не мастурбировало
- •24(22, Дев.) тт 24 (24) '25 (23, замуж.)
- •Исследование структуры личности сексологических больных
- •20 Общая сексопатология
- •Каким я хотел бы быть
- •Я в мнении жены
- •0. Независимый
- •24.' Ищущий одобрения
- •В мнении жены
- •21 Общая сексопатология
- •Каким я хотел бы быть
- •В мнении жены
- •Статистические характеристики трохантерного индекса при разбивке основных групп на частные клинические формы
- •23 Общая сексопатология
- •24 Общая сексопатология
- •Карта сексологического обследования женщин
- •Генитальной сферы (в процентах) (по я. Рабоху [477])
- •Туберкулез гениталий
- •8. Представление о сексуальной норме ,.
- •16. Последний коитус
- •Продолжительность
- •Эндокринная система: .
- •22. Дополнительное обследование
- •23. Предварительный диагноз .
- •24. Лечение и динамика последующего наблюдения
- •1 В анкете, выдаваемой пациентке, арабские цифры отсутствуют. /. Менструации
- •//. Отношение к половой активности
- •77/. Выделение влагалищной слизи к началу полового акта
- •IV. Наступление глубокой острой нервной разрядки (оргазм)
- •V. Физическое самочувствие после половых актов
- •(По в. И. Здравомыслову)
- •Первый этап структурного анализа. Общие и специфические критерии функционального состояния составляющих копулятивного цикла
- •I. Критерии оценки нейрогуморальной составляющей Общие
- •III. Критерии оценки эрекционной составляющей
- •IV. Критерии оценки эякуляторной составляющей
- •Заполнение структурной решетки — переходная фаза между первым и вторым этапом структурного анализа
- •0. Мнимые половые расстройства
- •I. Синдромы расстройств нейрогуморальной составляющей
- •II. Синдромы расстройств психической составляющей
- •Синдромы поражения эрекционной составляющей
- •Синдромы поражения эякуляторной составляющей
- •Место составляющей в структуре сексологического нарушения
- •Первый больной
- •Второй больной
- •Системная феноменология расстройств эякуляции как симптома
- •Структурный анализ как системная модель сексопатологии
- •Алкоголизм как причинный фактор половых расстройств у мужчин
- •4 Амосов н. М. Структурный анализ и моделирование сложных сис-.Тем.—в кн.: Проблемы исследования систем и структур. М., 1965, с. 23—28.
- •3. Арестов ю. М. Определение степени индивидуального полового развития подростков по вторичным половым признакам.—«Теор. И практ. Физ. Культуры», 1970, № 1, с. 35—37.
- •59. Васильченко г. С. О нормальной продолжительности фрикционной (копулятивной) стадии полового акта.— в кн.: Проблемы сексопа- тологии и бесплодия. Киев, 1973, с. 28—32.
- •60. Васильченко г. С. Системный подход в сексопатологии.—в кн.: Проблемы сексопатологии и бесплодия. Киев, 1973, с. 119—1123.
- •82. Васильченко г. С. Рецептомания как одна из форм терапевтического редукционизма.— в кн.: Вопросы медицинской деонтологии и психотерапии. Тамбов, 1974, с. 354—360.
- •65. Васильченко г. С. Оргазм. Бсэ. М., 1975, т. 18, с. 472 (1402—1403).
- •104 Здравомыслов я. И. Опыты применения гипноза в акушерстве и гинекологии. Л.—м., «Госмедиздат», 1930, 80 с.
- •148. Лесгафт я. Ф. Материалы для изучения школьного возраста.— - «Здоровье», 1879/1880, №№ 127, 128, 129, 131..
- •204 Рюриков ю. Б. Любовь и семья сегодня.—«Молодой коммунист», 1975, № 10, с. 89—97 и № 11, с. 83-89.
- •224 Соловьева в. С. Формирование вторичных половых признаков в связи с общим развитием организма подростка.—«Вопр. Антропол.», 1964, вып. 16, с. 87—98.
- •V 245. Топоров в. Кама-Сутра. Философская энциклопедия. Т. 2. М., 1962, с. 415-416.
- •In World War II. — «Am. J. Phychiat.», 1946, V. 120, p. 433—436.
- •329. Christensen я. Т. Handbook of marriage and the family. Chicago. 1964, 1028 p.
- •Irisawa s., Shirai m., Matsushita s. E. A. Sexual behavior in the Japanese males. — «Tohoku j. Exp. Med.», 1966, V. 2, p. 125—132.
- •Valenstein e. S., Goy r. W. Further studies of the organization and display of sexual behavior in male guinea pigs.—"j. Compar. Physiol. Psychol", 1957, V. 50, p. 115—119.
- •327, 361, 399, 442, 443 Бред 9, 366, 369
- •1 Полужирным шрифтом выделены страницы, на которых данное понятие представлено наиболее полно.
- •209, 212, 215, 216, 303 См. Также Инволюция сексуальная; Синдромы инволюционные сексопатологические
- •Intra femora 179, 181
- •273, 274, 302, 398, 442, 443 Негэнтропия 246, 247 Некрофилия 295 Ниаламид 415 Нимфомания 366
- •174, 398 Онанизм см. Мастурбация Онанофобия 366
- •1 Сексуальная 142
- •75, 99, 101 Сперматорея 16, 402 Спермиограмма 23, 373 Сторгэ 178
- •277, 278, 421, 422, 423 Функции половые, изменения
- •224, 225, 237, 239, 254, 393 Эмергентность 401 Энтропия 246 Энурез 286, 303, 396, 408 Эписпадия 371
- •By g. S. Vassilghenko, I. L. Botneva, a. Nokhurov, y. A. Reshetnyak, s. A. Ovsyannikov.
- •Редактор а. В. Вруеноп Технический редактор 3. А. Романова Корректор л. Л. Тарарина Художественный редактор д. X. Салахутдиновт Переплет художника к. Е. Остольского
Анатомо-физиологическое обеспечение половой сферы
В анатомо-физиологическом обеспечении половой сферы наряду с половыми органами принимают участие как различные образования периферической и центральной нервной системы, так и многие отделы эндокринного аппарата.
Половые органы (гениталии) подразделяются на: 1) половые железы, или гонады (семенники и яичники); 2) половые пути (семяпроводы и яйцеводы); 3) дополнительные образования (придаточные половые железы); 4) копулятивные органы, или органы совокупления. Наряду с этим в практике бытует упрощенное деление половых органов на внутренние и наружные; у мужчин к последним относят половой член и мошонку, у женщин — преддверие влагалища, клитор и половые губы.
Анатомия половых органов мужчины
Яички (семенники, тестикулы) (лат. testis, testiculus; греч, orchis, didymis) и тесно с ними связанные семявыводящие пути выполняют в организме тройную роль:
Являются основным анатомо-физиологическим субстратом, обеспечивающим прокреационную функцию (сперматогенез), которая определяется внешнесекреторной активностью яичек, где происходит созревание, а также придатками яичек, в которых осуществляется дозревание и депонирование спер-миев.
Обеспечивают ряд сексуальных проявлений рекреационного характера, что реализуется внешне- и внутрисекреторной активностью яичек.
Внутрисекреторная активность является облигатной для гармонического развития соматического облика (морфогенез) и очень важным, хотя и факультативным, фактором становления полового самосознания индивидуума. Тройственность функций яичек во многом определяет и разнообразие клинических вариантов их патологии.
Анатомически яичко представляет овальное несколько сплющенное по медиальной поверхности тело, имеющее у взрослого размер 4—4,5X2,5—3,5 см и массу 20—30 г.
При своем смещении из брюшной полости, увлекая за собой брюшину и фасции мышц живота, яичко окутывается семью наружными оболочками (рис. 14): 4 — кожа мошонки — тонкая, складчатая, более пигментированная, чем другие участки тела. Сальные железы ее выделяют секрет с характерным запахом; 2 — tunica dartos (мясистая оболочка) — представляет продолжение подкожной соединительной ткани из паховой области и промежности, но лишена жира. Она содержит значительное количество гладких мышечных волокон и образует для каждого яичка по отдельному мешку, соединение которых по средней линии формирует перегородку, septum scroti, прикрепляющуюся по линии raphe; 3 — fascia spermatica externa — продолжение поверхностной фасции живота; 4 — fascia cremasterica — продолжение фасции m. obliquus int. abdominis, покрывает m. cre-master, что и определило ее название; 5 —m. cremaster — состоит из поперечно-полосатых мышечных волокон, являющихся продолжением m. transversus abdominis; 6 — fascia spermatica interna — представляет продолжение fasciae transversalis; 7 — tunica vaginalis testis — образуется за счет processus vaginalis брюшины; представляет замкнутый серозный мешок, состоя-
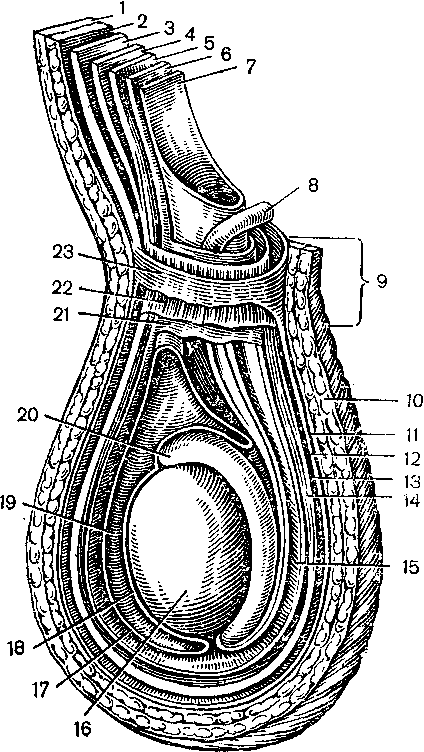
1, 10 — кожа; 2 — подкожная Соединительная ткань; 3 — поверхностная фасция живота; 4 — фасция т. obli-quus int. abdominis; 5 — т. transversus abdominis; 6 — fascia trans versa-lis; 7—брюшина; 8—ductus deferens; 9 — funiculus spermaticus; 11 — tunica dartos; 12, 23 — fascia spermatica externa; 13 — fascia cremasterica; 14, 22 — m. cremaster; 15, 21 — fascia spermatica interna; 16 — яичко; 17 — tunica vaginalis testis (lamina parieta-lis); 18»-. tunica vaginalis testis (lamina visceralis); 19 cavum vagina-le; 20 — epididymis.
щиииз двух листков: пристеночного (lamina parietalis) и висцерального (lamina visceralis). Между обращенными друг к другу поверхностями париетального и висцерального листков имеется щелевидное пространство — cavum vaginale. Весь этот мышечно-фасциальный аппарат связан с терморегулиру-ющей функцией мошонки, температура в которой на 3—4° С ниже температуры в брюшной полости, что очень важно для обеспечения нормального сперматогенеза [534, 43]. На холоду происходит сокращение мышечных оболочек и подтягивание яичка, нагревание, наоборот, обусловливает их расслабление с опусканием яичка. Нарушение descensus testis с задержкой яичка в брюшной полости или паховом канале (крипторхизм) приводит к резкому нарушению сперматогенеза в соответствующем яичке.
Висцеральный листок влагалищной «оболочки тесно связан с белочной оболочкой яичка (tunica albuginea testis), играющей роль собственной соединительнотканной стромы яичка. Плотно срастаясь с паренхимой железы в области заднего края, белочная оболочка проникает внутрь органа в виде клина, образуя средостение яичка (mediastinum testis), или гайморово тело (corpus Highmori), от которого веером расходятся фиброзные пластинки—перегородки (septula testis). Эти перегородки, соединяющиеся по своему периметру с наружным слоем белочной оболочки, ограничивают дольки (lobuli testis) конусообразной формы (рис. 15). В яичке насчитывается до 250—300 долек, в каждой из которых находится 3—4 извитых семенных канальца (tubuli seminiferi contorti). В средостении они переходят в более тонкие прямые семенные канальцы (tubuli semini-

Рис. 15. Схематический разрез яичка с придатком.
1 — vas deferens; 2 — ductus epididymis; 3 — ductuli efferentes; 4 — rete testis (in mediastinum); 5 — cauda epididymis; 6 — tubuli seminiferi recti; 7—tubuli seminiferi contort!, 8 — lobuli testis; 9 — septula testis; 10— tunica albuginea; 11— caput epididymidis.
feri recti), скопление которых образует галлерову сеть яичка (rete testis Halleri). В средостении яичка из сети его канальцев формируются 12—18 тонких коротких выносящих канальцев (ductuli efferentes), которые входят в головку придатка (epididymis).
Основной структурно-функциональной единицей яичка является извитой семенной каналец (рис. 16). Он имеет диаметр 0,2—0,3 мм, и при длине дольки 2—3 см длина канальца составляет не меньше 30—35 м ![334]. Стенка канальца построена из собственной соединительнотканной оболочки (tunica propria), в которой выделяется внутренняя базальная мембрана (membrana basalis) с расположенными на ней клетками герминативного эпителия, между которыми протягиваются от основания до просвета канальцев пирамидальные клетки Сертоли. Специфической особенностью последних является их циклическая изменчивость, связанная с динамикой сперматогенеза. Клетки Сертоли обладают агранулярным эндоплазматическим ретикулумом. Последний, а также своеобразная форма митохондрий и липиды в цитоплазме сближают клетки Сертоли с клетками, вырабатывающими стероидные гормоны. Это дает основание предполагать, что клетки Сертоли обладают не только нутритивной, но и эндокринной функцией, вырабатывая гормон, оказывающий влияние на процесс мейотического деления.
В соединительной ткани, разделяющей извитые семенные канальцы, вкраплены группами полигональные клетки Лейди-га, всю совокупность которых иногда обозначают термином интерстициальная железа (glandula interstitialis), связывая с этой последней внутрисекреторную активность яичка — образование тестостерона. По данным Шинца и Злотопольского [487], из всей массы вещества яичка взрослого мужчины на извитые
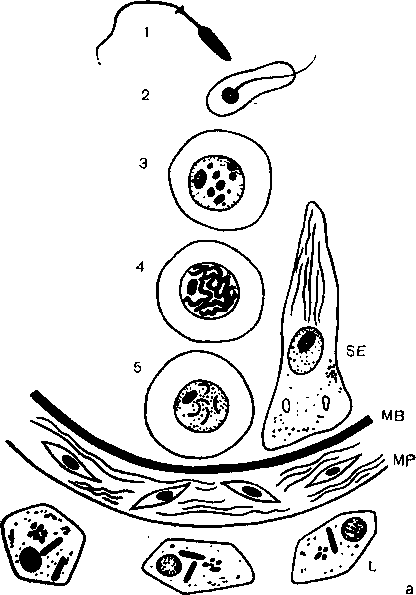
Рис 16. Поперечный разрез извитого семенного канальца.
а. Схема основных клеточных элементов: L — клетки Лейдяга; MP — membrana propria; MB — membrana basalis; SE — клетки Сертоли. 1 — сперматозоид; 2 — сперматида; 3 — сперматоцит II порядка; 4 — спер-матоцит I порядка; 5 — сперматогония [515]. б. Гистологический препарат [508]. 1 — клетки Сертоли; 2 — нераз-вившиеся (камбиальные) клетки яичка; 3 — сперматогония; 4 — сперматоцит; 5 — пресперматида; 6 — сперматогония (делящаяся); 7 — сперматида; 8 — сперматозоиды.
канальцы приходится 66 % веса, на ткань Лейдига — от 8 до 28% (в среднем 12,6%).
В придатке яичка (epididymis testis) различают головку, тело и хвост (рис. 17). Деление это условно, так как макроскопически границу между головкой, телом и хвостом придатка провести невозможно. Тем не менее четкое представление об отделах придатка для клинициста необходимо.
Отделенный от яичка, придаток человека по форме представляет продолговатое тело длиной 5—8 см равномерной толщины (0,8—1 см) или несколько более утолщенное в области головки. От хвоста придатка под острым углом отходит начальная извитая часть семявыносящего протока. Придаток имеет несколько более мягкую консистенцию, чем яичко, и обычно прилежит к его верхнезадненаружной поверхности. Изредка (в 2— 5% случаев) приходится встречаться с аномалией расположения придатка — на медиальной или передней поверхности яичка.
Тело придатка подвижно и свободно, а головка и хвост фиксированы внутренней поверхностью соответственно к верхнему и нижнему полюсу яичка при помощи серозных связок: верхняя связка придатка соединяет яичко с головкой придатка, а нижняя — соединяет нижний полюс яичка с хвостом придатка. Как эксквизитные описываются случаи, когда придаток бывает полностью отделен от яичка или связан с яичком сравнительно длинной брыжейкой. Тело придатка не прилегает непосредственно к яичку, и собственная влагалищная оболочка заходит с латеральной стороны между яичком и телом придатка,
выстилая их отдельно друг от друга и образуя щелевидную нишу — синус придатка.
Гистологически придаток состоит из множества петель протока придатка, разделенных рыхлой соединительной тканью на 5—18 конусообразных долек длиной около 1 см (см. рис. 15). Проток верхней дольки, выйдя из ее основания, поворачивает вниз и, последовательно принимая протоки всех остальных долек, превращается в проток придатка (ductus epididymidis).
Эпителий протока придатка двуслойный и состоит из базаль-ных и призматических клеток. Базальные клетки отсутствуют у неполовозрелых особей и появляются к периоду полового созревания. Свободная поверхность призматических клеток, обращенная в просвет протока, имеет вид пучков ресничек, вследствие чего эпителий протока придатка яичка долгое время считали мерцательным; однако гистологическое исследование показывает, что «реснички» («стереоцилии») поверхностного аппарата неподвижны и связаны с секрецией. Среди стереоцилии накапливается выделяемый клетками секрет. По данным А. В. Немилова [170], на вершинах призматических клеток имеются кутикулярные колпачки, которые при переполнении апикального конца клетки секретом разрываются; обрывки кутикулы выступают в просвет протока в виде нитей, которые и рассматриваются большинством авторов как реснички, или стереоцилии. Призматический эпителий находится в постоянной секреторной активности. Секрет гранулярного характера начинает формироваться в базальной части клетки и постепенно накапливается в виде капли в апикальной части клетки, с которой и отторгается в просвет протока придатка (рис. 18).
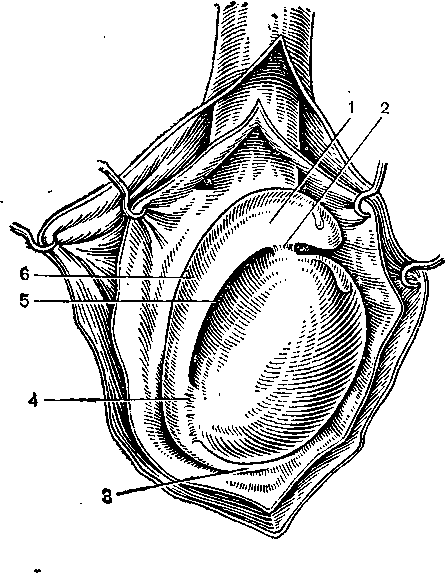
1 — головку; 2 — верхнюю связку; 3 — хвост; 4 — нижнюю связку; 5 — синус; 6 — тело.
Содержимое протока придатка состоит из продуктов эпителия яичка и придатка. В норме в просвете придатка человека и различных млекопитающих даже после многократных эякуляций находят спермин, а также более молодые формы сперматогенеза — спермати-ды, сперматоциты, спермато-гонии. Почти все исследователи, изучавшие гистофизиологию придатка, отмечают феномен спермиофагии — поглощение и переваривание спермиев особыми клетками — спермиофагами. Генез спермиофагов окончательно не установлен. Процесс спермиофагии рассматривают как тенденцию организма удалить биологически наиболее слабые спермин; осуществляется своего рода естественный отбор. Процесс спермиофагии имеет важное значение для понимания возможности сохранения сперматогенеза при нарушении проходимости семявыно-сящего пути дистальнее придатка яичка.
До самого последнего времени придатки яичек принято относить к семявыводящим путям. Между тем начиная с 30-х годов ряд исследователей — А. В. Немилов [170], Кнаус [418] и др. —- указывали на активную секреторную роль придатков, а Б. С. Гехман [83, 84] представил анатомические и экспериментальные обоснования для отнесения их к придаточным половым железам наряду с предстательной железой, семенными пузырьками и купферовыми железами. Так, Кнаус в эксперименте на кроликах успешно производил искусственное оплодотворение самок спермиями, полученными из хвоста придатка, и никогда ему не удавалось произвести оплодотворение спермиями, взятыми из головки. Б. С. Гехман изучал в эксперименте продолжительность подвижности спермиев из различных отделов придатка яичка белой крысы, просматривая препараты через каждые 15 мин до полного прекращения движений спермиев во всем препарате; средняя продолжительность сохранения подвижности спермиями оказалась: в головке придатка-— 35 мин, в верхней части тела — 64 мин, в нижней части тела
Рис. 18. Начало секреторной фазы клетки эпителия придатка яичка собаки.
1 — отделяющаяся от клетки капля секрета; 2 — «плазматический слой»; 3 — хондриома; 4 — ядро; 5 — мелкие гранулы секрета; 6 — крупные гранулы секрета. Окраска железным гематоксилином [170].
71 мин и в хвосте придатка — 211 мин [84]. Таким образом, современные данные показывают, что придатки яичек являются придаточными половыми железами, в которых происходит окончательное созревание и накапливание зрелых спермиев.
Семявыводящие пути в истинном понимании начинаются в месте отчетливо выраженного перехода ductus epididymidis, который, пройдя хвост придатка, круто поворачивает вверх, образуя семявыносящий проток.
Семя выносящий проток (ductus s. vas deferens) представляет плотный мышечный шнур, имеющий на поперечном разрезе вид круга» небольшой просвет которого окаймлен толстыми (до 1,5 мм) стенками с наружным диаметром до 2,5—3 мм. Длина семявыно-сящего протока взрослого мужчины достигает 35—50 см. В семявыносящем протоке различают 4 части: яичковую (длиной около 2,5 см), канатиковую, паховую и тазовую. В начальном w отделе семявыносящего протока нередко име- у&<У ются сужения просовета при отсутствии воспалительных изменений. Отделенный от яичка сосудами (a. et v. testiculares), семявыносящий проток поднимается кверху в составе семенного канатика (funiculus spermaticus), который как бы подвешивает яичко в мошонке. В состав семенного канатика, кроме кровеносных, входят лимфатические сосуды, а также нервы. У внутреннего кольца пахового канала составные части семенного канатика вновь расходятся, так что семенной канатик как таковой простирается только от заднего края яичка до внутреннего кольца пахового канала. В тазовой части семявыносящий проток расширяется почти вдвое и образует ампулу семявыносящего протока (ampulla ductus deferentis), длина которой составляет 3—4 см, а толщина 7— 10 мм. В области ампулы семявыносящий проток не только расширяется, но и дает боковые дивертикулярные выпячивания. Книзу ампула постепенно суживается и на уровне верхнего полюса предстательной железы соединяется с сешшзвергаю-
5 Общая сексопатология
65
 щим
протоком (ductus
excretorius)
семенного пузырька. Начиная от места
слияния семявыносящего протока с
семясизвергаю-щим протоком образуется
общий семявыбрасывающий проток (ductus
ejaculatorius).
Последний, прободая предстательную
железу, открывается в просвет
предстательного отдела уретры на
верхушке семенного бугорка.
щим
протоком (ductus
excretorius)
семенного пузырька. Начиная от места
слияния семявыносящего протока с
семясизвергаю-щим протоком образуется
общий семявыбрасывающий проток (ductus
ejaculatorius).
Последний, прободая предстательную
железу, открывается в просвет
предстательного отдела уретры на
верхушке семенного бугорка.
Предстательная железа (простата, prostata, glandula prostati-са; греч. prostates от proistanai — предстоять, выдаваться вперед) — мышечно-железистый орган, тесно прилежащий к нижней части мочевого пузыря п охватывающий начало мочеиспускательного канала (рис. 19). Вместе с придатками яичек и семенными пузырьками входит в состав дополнительных образований (вспомогательных, или придаточных желез) мужских половых органов.
По
своим очертаниям простата напоминает
округленный треугольник, основание
которого (basis
prostatae)
прилежит к мочевому пузырю, а вершина
(apex)
вытягивается сверху вниз и сзади наперед
к diaphragma
urogenitale.
Основание простаты спереди сращено с
шейкой мочевого пузыря, а сзади к нему
прилежат семенные пузырьки, медиальнее
которых входят се-мявыбрасывающие
протоки. Передняя поверхность простаты
(fades
anterior
prostatae)
обращена к симфизу. Между нею и лобковой
костью залегают венозное сплетение, а
также парная лобково-предстательная
связка (lig.
pubo-prostaticum).
Задняя поверхность, большая по площади,
чем передняя, отделяется от ампулы
прямой кишки тонкой соединительнотканной
перегородкой (septum
rectovesicale).
Своими боковыми округленными
сторонами простата граничит с mm.
Jevatores
ani,
от которых
отделяется плотным апоневрозом. При сокращении этих мышц простата подтягивается кверху.
На задней поверхности простаты прощупывается бороздка, разделяющая ее на боковые доли (lobus dexter et lobus sinister). Однако при микроскопическом исследовании деление простаты на самостоятельные доли не подтверждается.
Размеры предстательной железы значительно изменяются с возрастом. До наступления половой зрелости она мала и представляет собой почти исключительно мышечный орган. Железистая часть развивается в период полового созревания, и дефинитивного строения простата достигает приблизительно к 17 годам. У взрослого мужчины длина ее составляет 2,5—4,2 см, ширина 2,2—5 см, толщина 1,7—2,3 см, масса 17—28 г.
Семяизвергающие протоки (ductus ejaculatorii) открываются по задней поверхности мочеиспускательноо канала на семенном бугорке (colliculus seminalis). Благодаря образуемому здесь расширению (fossula prostatica) поперечное сечение мочеиспускательного канала приобретает в области семенного бугорка подковообразные очертания и расположенные по бокам части его получают название уретральных синусов (sinus urethralis) (рис. 20). В colliculus seminalis залегает сеть эластических волокон и продольные пучки гладких мышц.
Приблизительно на середине семенного бугорка открывается мужская маточка (utriculus prostaticus, s. utriculus masculinus), или веберов орган, немного ниже располагаются щелевидные отверстия ductus ejaculatorii (см. рис. 20). Иногда последдие открываются не прямо в мочеиспускательный канал, а в нижнюю часть мужской маточки. Таким образом, мужская маточка лежит между семяизвергающими протоками и представляет собой слепо оканчивающийся мешочек, заложенный в паренхиме простаты. Размеры маточки варьируют, в среднем достигая 8—10 мм в длину, а в диаметре 1—2 мм у устья и 4—6 мм у слепого конца. В отдельных случаях мужская маточка может отсутствовать, иногда ее устье зарастает. Хотя эмбриогенетиче-ски мужская маточка представляет остаток мюллеровых протоков, ее едва ли можно считать просто рудиментарным органом, так как она, по-видимому, обладает некоторой, еще неясной, функциональной активностью.
Снаружи предстательная железа покрыта капсулой, состоящей из плотной соединительной ткани с примесью гладких мышечных волокон, а ее основу образуют соединительная ткань, богатая эластическими волокнами, и мощные пучки гладких мышц, составляющие кольцевую мышцу (xnusculus prostaticus). Последняя сверху сливается с (круговым мышечным слоем мочевого пузыря, а снизу — с произвольным сфинктеро1М перепончатой части уретры. От области colliculus seminalis к периферии радиально расходятся соединительноткавно-мышеч-ные прослойки, разделяющие железки простаты, которые можно объединить в три группы (см. рис. 20). Вокруг мочеиспускательного канала расположены мелкие периуретральиые железы, ка1Ж|дая из которых открывается в мочеиспускательный канал. За ними следует слой подслизистых желез трубчато-альвеолярной формы, которые соединяются общими выводными протоками, открывающимися с каждой стороны в sinus urethralis. Такое же расположение Обнаруживается и в наружном слое простаты, где находятся главные, или наружные, самые крупные .железы, общие выводные протоки которых открываются на задних стенках sinus urethralis. Периуретральные железы располагаются вокруг мочеиспускательнотю канала почти равномерно; железы подслизистого и главного слоев имеются только в задней части простаты, передняя же часть заполнена мышечными слоями, которые и выделяются как кольцевая мышца.
Железы простаты не имеют правильных очертаний, так * как в них чередуются расширения, иногда кистозного характера, с узкими, часто ветвящимися трубочками. Наличие расширений связано с тем, что секрет может накапливаться и нередко конденсируется в плотные округлые или овальные тельца с концентрической слоистостью — так называемые конкреции предстательной железы. Последние, постепенно пропитываясь солями кальция, превращаются в камни предстательной железы, по большей части микроскопических размеров, но иногда они достигают 1 мм в диаметре. Число и размеры конкреций увеличиваются с возрастом.
В цитоплазме клеток железистого эпителия гистохимически определяется кислая фосфатаза, тогда как в эндотелии субэпителиальных капилляров содержится щелочная фосфатаза. Секрет простаты (succus prostaticus) — сравнительно вязкая мутноватая жидкость белого цвета. Примешиваясь к сперме, секрет предстательной железы придает ей специфический запах, обусловленный наличием спермина, количество которого очень велико — 0,1 г на 100 г свежей ткани предстательной железы. Секрет простаты содержит натрий, калий и кальций в больших концентрациях, чем плазма крови, а также в значительных количествах цинк, уровень же хлоридов, бикарбонатов и фосфатов в нем сравнительно низкий. В секрете предстательной железы взвешены липоидные (лецитшювые) капельки, а также нередко встречаются мелкие конкременты. Слизи секрет простаты не содержит. Особенно же характерно для секрета предстательной железы наличие кислой фосфата-зы и лимонной кислоты, причем их содержание повышается по мере активации простаты. Так, уровни концентрации кислой фосфатазы и лимонной кислоты начинают быстро возрастать после наступления половой зрелости, снижаются после кастрации и возвращаются к норме после введения андроге-нов [488].
Небольшие количества секрета простаты выделяются более или менее непрерывно, примешиваясь к моче. Так называемая секреция покоя предстательной железы в течение суток по Скотту [494] составляет 0,5—2 мл. Величина секреции резко усиливается под влиянием парасимпатических импульсов и андр01ген'ов. Массивное выделение накопленного секрета предстательной железы наступает в момент эякуляции и обусловливается сильным сокращением ее мышечных волю-кон.
Ранее было сравнительно широко распространено мнение, высказанное Furbringer (1881), что секрет простаты активирует движения спермиев и создает условия, благоприятствующие их жизнеспособности. Однако возможность оплодотворения спермой, извлеченной из изолированного придатка семенника, свидетельствует, что наличие секрета предстательной железы не обязательно для полноценности спермиев [535]. Так же не оправдалось и предположение, что секрет предстательной железы обеспечивает жизнеспособность спермиев благодаря содержанию в нем углеводов — концентрация глюкозы в секрете простаты оказалась в действительности весьма низкой [395]. С другой стороны, экспериментальное изучение спермиев в придатке яичка [267, 83] показывает, что они находятся там в состоянии анабиоза. Гистохимические исследования М. Г. Чумак [267] свидетельствуют, что биохимический механизм анабиоза спермиев в придатке яичка заключается в инактивации <сульфгидрильных групп, кислой и щелочной фосфатаз белков
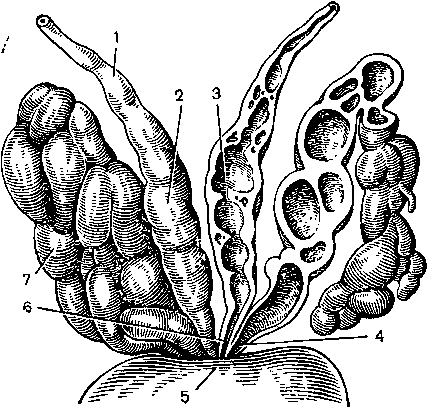
Рис. 21. Семенные пузырьки ш
их соотношения с семявынося-
щими протоками и предстательной железой (по М. А. Заиграе-ву, 1963):
1 — ductus deferens; 2 — ampulla, ductus deferentis; 3 — diverticula ampullae; 4 — ductus excretorius vesicu-lae seminalis; 5 — prostata; 6 — ductus ejaculatorius; 7 — corpus vesicu-lae seminalis.
спермиев при попадании последних в кислую среду секрета придатка (рН 6,1—6,6). По (этим данным, спермин выходят и^ состояния анабиоза (и приобретают подвижность, как это утверждал Furbringer) под воздействием секрета предстательной железы. Наряду с этим секрет простаты содержит два сильных протеолитических фермента — фибролизин и фибро-геназу [396], — 2 мл фибролизина в состоянии разжижить 100 мл коагулированной человеческой крови. По-видимому, секрет предстательной железы, выбрасываемый во время эякуляции, разжижает сперму и увеличивает ее объем [394]-Сперма, находящаяся в ductus deferens, настолько густа, а ее-объем настолько мал, что в момент эякуляции она без соответствующего разведения секретом простаты едва ли смогла? бы пройти по мочеиспускательному каналу до его наружного? отверстия.
Семенные пузырьки (vesiculae seminales, s. glandulae vesi-culosae) — парные образования, сформировавшиеся из воль-фовых протоков. Представляют два мешковидных тела, расположенных между нижнезадней стенкой мочевого пузыря и ампулой прямой кишки, над верхним краем предстательной железы (см. рис. 19 и 21). Своими шейками (dustus excretorius vesicae seminalis) образуют не совсем замкнутый угол,, причем у новорожденных и у лиц старше 60 лет он тупой, да 100—120°, а в зрелом возрасте равен 60—80°. Семенные пузырьки взрослого мужчины представляют трубку с бугристой поверхностью, длиной 4—5 см, шириной 1,5—2 см и толщиной 1—1,5 см; по обе стороны основной трубки отходят 3—5 боко«-вых.
Стенка семенного пузырька состоит из четырех слоев: наружной соединительнотканной оболочки, мышечного слоя (состоящего из двух продольных рядов и одного кругового ряда волокон), слабо развитого подслизистого слоя и слизистой оболочки, которая образует зубчатые ворсинкообразные воз?~ зышения разной формы, от отдельных мелких выступов до сетчатки, местами заполняющей весь просвет.
Семенные пузырьки развиваются и функционируют под «влиянием андрогенов. После кастрации эпителий в семенных л^зырьках становится низким и секреторная деятельность его уменьшается. После введения тестостерона атрофированный эпителий восстанавливается до нормы.
Секрет семенных пузырьков прозрачно стекловидный, клейкой желатиноподобной консистенции, без запаха, щелочной реакции (рН 7,3). Он содержит жироподобные капли разной величины (некоторые в 5—10 раз крупнее, чем лейкоциты), вязкие, студенистые глыбки, носящие название «саговых зерен». Секрет семенных пузырьков вместе с секретом предстательной железы составляет большую часть семенной жидкости. Наиболее важной составной частью секрета семенных пузырьков является фруктоза. Количественное содержание и выделение фруктозы стимулируются и регулируются половыми гормонами, а также зависят от питания (в частности, от уровня сахара в крови). В период полового созревания в семенных пузырьках появляется сначала фруктоза и лишь затем — подвижные сперматозоиды. После кастрации фруктоза исчезает и снова появляется после введения тестостерона. При обтурационной азооспермии содержание фруктозы не уменьшается; при азооспермии на почве двусторонней атрофии оно уменьшается только в том случае, если одновременно со сперматогенной страдает и инкреторная функция яичек [191]. Фруктоза является тем субстратом, который необходим спермиям для процессов обмена веществ [444], и представляет существенное, хотя и не исключительное, средство, способствующее их подвижности. Секрет семенных пузырьков, примешиваясь к эякуляту наряду с секретом предстательной железы, способствует увеличению его массы.
Накопление секрета в семенных пузырьках, механически раздражая заложенные в их стенки нервные окончания, оказывает возбуждающее влияние на протекание ряда половых реакций (И. Р. Тарханов [242]). Накопление секрета самих семенных пузырьков не следует, однако, отождествлять с депонированием в них спермы. Четыре века назад Фаллопий описал позади мочевого пузыря над предстательной железой парные образования, которые он, сочтя их назначенными для накопления семени, назвал receptacula seminis. С тех пор его заблуждение укоренилось в сознании многих морфологов и клиницистов. Между тем сравнительно-биологический подход к изучению роли семенных пузырьков позволил установить интересную особенность строения половой системы ряда млекопитающих (бык, баран, грызуны), у которых семенные пузырьки и семявыносящие протоки открываются в просвет задней уретры обособленно, что исключает возможность накопления спермы в семенных пузырьках. Семенные пузырыш скорее не хранилище, а кладбище спермиев, которые в них разрушаются и резорбируются. Дело в том, что для сохранения жизнеспособности созревших спермиев необходим определенный температурный режим, а, как известно, температура в мошонке на 3—4° С ниже температуры брюшной полости. Этим, по данным Кнауса [418], обусловлен тот факт, что спермин в хвосте придатка яичка сохраняют жизнеспособность в течение 40 дней, а спермин, проникшие в ампулы и семенные пузырьки, остаются способными к оплодотворению только на протяжении 2 дней. Таким образом, семенные пузырыш (а правильнее было бы, по мнению Б. С. Гехмана, называть их везикулярные железы) не являются в физиологическом смысле резервуаром для спермиев. Коркуд [420], заполняя у мужчин семявыносящий проток и хвост придатка контрастным веществом, изучал динамику эякуляции рентгенологически. Эти наблюдения показали, что семявыносящий проток полностью освобождается от контрастного вещества после каждой эякуляции, а в хвосте придатка контрастное вещество сохранялось (после нескольких эякуляций даже через 10 дней.
Половой член (penis, membrum virile) служит для удаления мочи из мочевого пузыря, является носителем основной эрогенной зоны и при совокуплении способствует введению семени в глубокие отделы женских половых органов. В половом члене человека различают задний широкий укрепленный конец—корень (radix penis), тело (corpus penis) и головку (glans penis); поверхности — переднюю, или спинку полового члена (dorsum penis), и заднюю (в спокойном состоянии) — facies urethnalis. Основную массу полового члена составляют два собственных пещеристых тела (corpora cavernosa penis) и пещеристое тело мочеиспускательного канала (corpus spongiosum s. cavernosum urethrae), которое утолщено на обоих концах и образует спереди головку члена, а сзади — луковицу (bulbus penis). Головка по форме представляет тупой конус, в углубление его основания входят передние концы соединенных между собой пещеристых тел полового члена (рис. 22). Выступающая над ними; часть основания головки называется венчиком полового члена (corona glandis); позади венчика находится круговая борозда, или шейка (collum glandis). На свободном конце головки открывается наружное отверстие мочеиспускательного канала (ostium s. orificium urethrae); расширенная часть канала, находящаяся в головке, называется ладьевидной ямкой (fossa navicularis). Кожа члена у основания головки образует складку — крайнюю плоть (praeputi-um). Между головкой и крайней плотью остается щелевидная полость крайней плоти; длина крайней плоти и величина ее полости подвержены значительным индивидуальным колеба-
 Рис.
23.
Фронтальная
схема половых органов мужчины [342].
Рис.
23.
Фронтальная
схема половых органов мужчины [342].
1—мочевой пузырь; 2 — семенной пузырек; 3 — pars membanacea uretrae; 4 — железы Литтре; 5 — яичко; 6 — мошонка; 7—венчик; 8 — головка члена; 9 — «наружное отверстие уретры; 10 — хвост придатка; 11—головка придатка; 12 — спермин (увеличены); 13—семенной пузырек (продольный разрез); 14 — простата и семявыносящий проток (vas deferens).
ниям. На нижней стороне полового члена крайняя плоть соединяется с кожей головки вертикальной уздечкой (frenulum praeputii). На внутренней поверхности крайней плоти располагаются различной величины сальные железки (glandulae ргае-putiales).
Половой член плотно фиксируется луковицей уретры к мочеполовому треугольнику (trigonum urogenitale). С внутренними краями седалищных и лобковых костей половой член плотно сращен пещеристыми телами, (заостренные концы которых (crura penis) срастаются своей белочной оболочкой с надкостницей. Плотность фиксации усиливается поддерживающей и пращевидной связками (lig. suspensorium penis et lig.. fundiforme penis), а также окружающей пещеристые тела се-далищно-'пещеристой мышцей (m. ischio-cavernosus). В среднем отделе эта мышца отличается значительной массивностью,, а в переднем и заднем принимает сухожильный характер,, переходя в белочную оболочку, натяжение которой способствует эрекции.
Аналогичная по функции луковично-иепгеристая мышца (m. bulbo-icavernosus) покрывает свободную поверхность луковицы, сплетаясь с волокнами наружного сфинктера заднего прохода.
Мочеиспускательный канал, или уретра, мужчины (urethra masculina) представляет трубку около 18—22 см длиной, простирающуюся от мочевого пузыря до наружного отверстия уретры (meatus) на головке полового члена (рис. 23). Слуядаг для выведения мочи и прохождения эякулята. В мочеиспускательном канале различают три части: простатическую, перепончатую и пещеристую.
Предстательная часть (pars prostatica urethrae) проходит через толщу простаты и является наиболее широким и растяжимым участком мочеиспускательного канала. Длина этого отдела варьирует в пределах 2,5—4 см. На задней стенке располагается продольный валик crista urethralis, наибольшее возвышение которого выделяется как семенной бугорок '(colliculus eeminalis).
Перепончатая часть (pars membranacea urethrae) расположена между верхушкой предстательной железы и bulbus penis-(см. рис. 19 и 23). Этот отдел мочеиспускательного канала является самым коротким (около 1—2 см) и самым узким. Прободая на своем пути мочеполовую диафрагму таза (diaph-ragma urogenitale) с ее верхней и нижней фасциями, перепончатая часть в то же время имеет два слоя (тонкий продольный и более толстый циркулярный) гладких мышечных волокон, а также окружена поперечнополосатыми мышечными пучками произвольного, или наружного, сфинктера уретры (sphincter urethrae externus).
Пещеристая (или губчатая) часть (pars cavernosa s. spongio-sa urethrae) представляет самый длинный отдел мочеиспускательного канала, расположенный в нижнем непарном пещеристом теле (corpus cavernosum urethrae).
Наряду с приведенным анатомическим делением в урологической клинике в соответствии с динамикой течения воспалительных процессов различают переднюю и заднюю уретру: передняя включает pars spongiosa, задняя — два других отдела, а границей между ними служит sphincter urethrae externus. Этой номенклатуре соответствуют также подразделения на> фаллическую и тазовую, или подвижную и фиксированную,,, части уретры.
Мочеиспускательный канал в целом имеет S-образную изогнутость (см. рис. 19). При поднимании полового члена вверх к животу передняя кривизна выпрямляется и остается один изгиб с вогнутостью, обращенной к symphysis pubica. На всем протяжении слизистой оболочки мочеиспускательного канала расположены гроздеобразные трубчато-альвеолярные железы Литтре (glandulae urethrales Littre) В толще diaphragma urogenital над задним концом bulbus penis располагаются две куперовы железы (glandulae bulbourethrales Gowiperi), величиной каждая с горошину. Их выводные протоки, длиной около 3—4 см, прободая мочеполовую диафрагму, открываются в пещеристую часть уретры в области bulbus. Куперовы железы, как и железки Литтре, выделяют слизистый секрет, количество которого увеличивается при половом возбуждении. Полагают, что он служит для увлажнения уретры и поддержания в ней щелочной реакции, благоприятной для спермиев.
